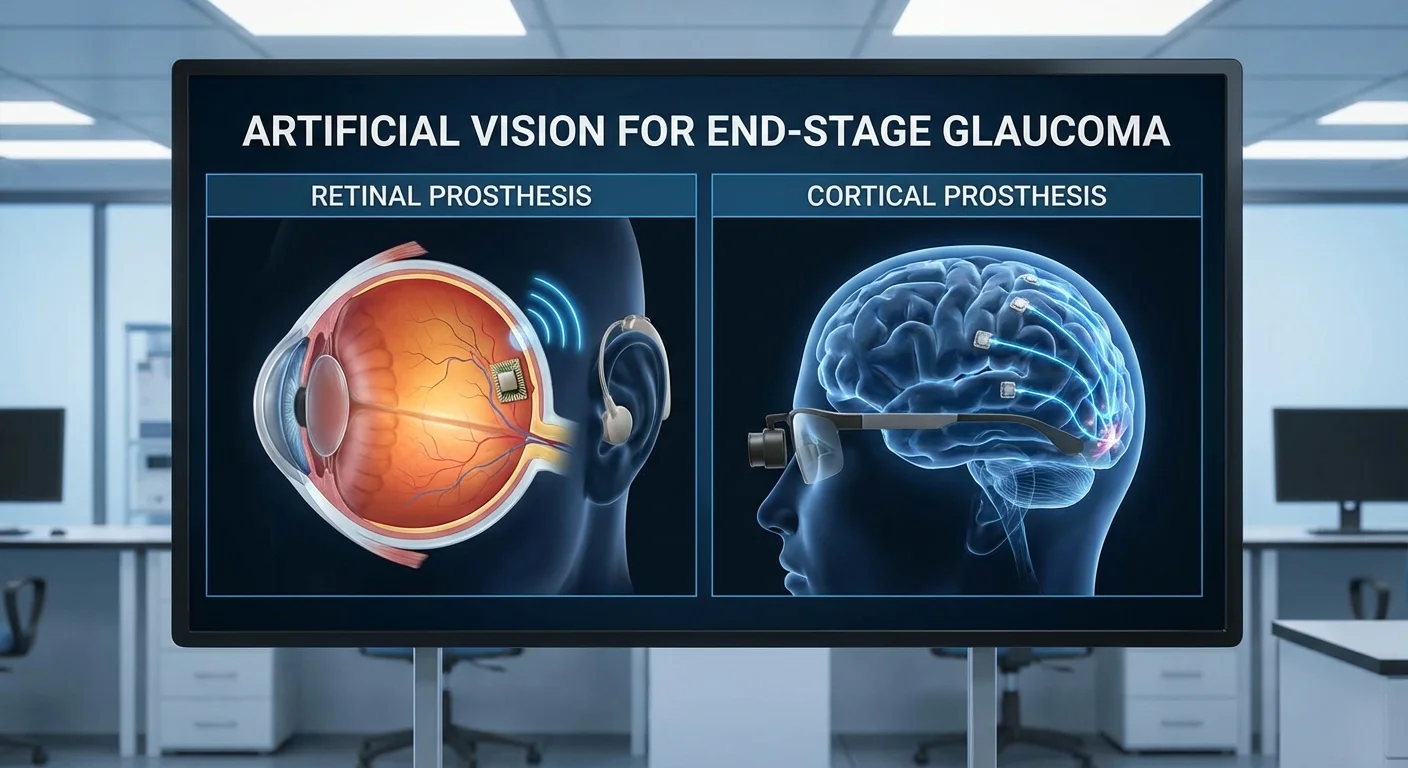
晚期青光眼的仿生视觉:视网膜假体与皮层假体比较
晚期青光眼会杀死视神经和视网膜神经节细胞(RGCs),导致患者失明。仿生视觉(视觉假体)旨在绕过此类损伤。大多数现有假体针对视网膜或视神经,但在晚期青光眼患者中,这些通路已经消失。因此,研究人员正在探索直接刺激视觉皮层(大脑)的植入物。本文比较了用于青光眼盲症的内视网膜(基于眼睛)与皮层(基于大脑)假体。
在视网膜色素变性或黄斑变性等疾病中,光感受器死亡,但RGCs和视神经保持完好(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。视网膜植入物在这种情况下有效。例如,Argus II(一种视网膜上植入物)于2013年获得FDA批准用于视网膜色素变性(pmc.ncbi.nlm.nih.gov)。这些设备可以恢复基本的光感和运动检测能力(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。然而,青光眼不同:RGCs和视神经被破坏,因此视网膜植入物发出的信号无处可去(pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。在像ORION的早期试验这样的新型测试中,目标是通过直接向大脑的视觉皮层发送电信号,完全“绕过病变的眼睛解剖结构”(pmc.ncbi.nlm.nih.gov)。
简而言之,视网膜植入物需要存活的视网膜神经元和完整的视神经(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。它们是为外视网膜疾病(光感受器丢失)而设计的,在这种疾病中RGCs仍然存在(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。相反,皮层植入物针对患有严重内视网膜变性或视神经损伤的患者(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。对于晚期青光眼(无RGCs)患者,皮层方法是唯一现实的假体选择(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
内视网膜植入物
内视网膜假体(通常称为“仿生眼”)使用外部摄像头(通常戴在护目镜上)捕捉图像并将其转换为电脉冲。这些脉冲通过放置在视网膜上或下方的微电极阵列传递(pmc.ncbi.nlm.nih.gov)。视网膜上植入物(如Argus II)放置在视网膜表面RGCs附近,而视网膜下植入物则位于光感受器之间的视网膜下方。还有脉络膜上设计(电极位于视网膜和巩膜之间)。在所有情况下,目标都是电刺激剩余的视网膜神经元。
要求和候选人
视网膜植入物的候选人必须已失去光感受器视觉,但仍保留完整的内视网膜(神经节细胞和双极细胞)(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。典型的候选人是晚期视网膜色素变性或地理萎缩(晚期黄斑变性)患者,而非青光眼患者。青光眼患者缺乏可存活的RGCs,因此视网膜假体通常不适用于他们(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
手术程序和风险
植入视网膜设备需要玻璃体视网膜外科医生。需要进行诸如玻璃体切除术(去除玻璃体凝胶)和连接电极阵列等手术(www.sciencedirect.com)。与脑部手术相比,视网膜手术复杂性较低。视网膜上植入物“比皮层设备更不复杂,植入风险更低”(pmc.ncbi.nlm.nih.gov)。然而,仍可能发生严重的眼部相关并发症。例如,在Argus II的30名患者试验中,一半参与者在5年内经历了设备或手术相关的不良事件(pmc.ncbi.nlm.nih.gov)。最常见的问题是结膜糜烂(红眼病)和眼压过低(眼压异常低)(pmc.ncbi.nlm.nih.gov)。总体而言,约40%的受试者发生了严重不良事件(其中一半是可逆的)(pmc.ncbi.nlm.nih.gov)。系统评价证实,视网膜上植入物往往比视网膜下或脉络膜上设计有更多并发症(pmc.ncbi.nlm.nih.gov)。
空间分辨率和视觉表现
当前的视网膜植入物产生非常低分辨率的视觉。例如,Argus II的6×10阵列(60个电极)类似于6×10像素的摄像头。实际上,大多数受试者只能感知非常基本的光暗模式。研究报告称,视网膜上植入物使用者在设备开启时能更好地定位高对比度形状和检测运动(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。在一项系统评价中,高对比度“方块定位”任务的表现力在植入物激活后提高了89%(pmc.ncbi.nlm.nih.gov)。尽管如此,这些设备的视力仍然极差——即使记录到的最佳病例在Snellen视力表中也仅约为20/460至20/550(pmc.ncbi.nlm.nih.gov)(远低于法定盲人20/200的阈值)。
视网膜下植入物(如Alpha IMS/AMS系统)实现了稍高的密度(数百个光电二极管像素而不是几十个电极)。最近的一份总结报告称,光栅视力高达每度3.33周期(相当于约20/460的视力),并具备识别简单运动和大写字母的能力(pmc.ncbi.nlm.nih.gov)。然而,即使这些也仅代表最基本的视觉。
训练与适应
视网膜植入物使用者需要广泛的训练和康复才能解释不寻常的视觉信号。临床试验患者通常要接受数月的视力治疗师训练。例如,Argus II试验参与者经过“精心挑选”,并接受了广泛的设备使用训练(pmc.ncbi.nlm.nih.gov)。他们学习了定位明亮方块、检测运动和识别基本形状等任务。然而,这种培养性的实验室环境可能无法反映真实世界的使用情况;一项研究发现,由于可用性问题,商业用户日常使用植入物的频率较低(pmc.ncbi.nlm.nih.gov)。
功能结果和生活质量
即使有了数千美元的技术,恢复的视力也非常有限。视网膜植入物的现实目标是导航和方向感以及粗略的物体定位,而不是阅读或面部识别。在Argus II试验中,患者在激活植入物后,在方向感和移动性任务上的表现明显更好(pmc.ncbi.nlm.nih.gov)。许多人可以检测门或窗户,跟随地面上的明亮线条,并定位大型物体。在日常生活中,使用者报告移动性和独立性有所改善。一项系统评价发现,视网膜植入物接受者报告方向感和移动性更好,有助于他们完成日常任务(pmc.ncbi.nlm.nih.gov)。然而,视力远未恢复正常:研究作者警告说,即使使用设备,视力仍低于20/200(法定盲人)(pmc.ncbi.nlm.nih.gov)。
皮层植入物
皮层视觉假体采取了一种非常不同的方法:它们绕过眼睛,直接刺激大脑。电极放置在视觉皮层(大脑后部处理视觉的区域)上或内部。外部摄像头和处理器将图像转换为电刺激模式,并通过无线方式发送到这些皮层电极。由于信号跳过了视网膜和视神经,即使这些结构被破坏,这种方法也有效。
工作原理
例如,Second Sight的ORION系统使用放置在枕叶皮层上的电极网格(在患者的视野中产生光幻视——光点)(pmc.ncbi.nlm.nih.gov)。另一种设计(伊利诺伊ICVP)使用皮层中穿透性电极阵列(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。在一项试验中,一个96电极的犹他阵列被植入到一名盲人志愿者的视觉皮层中。那里的电刺激产生了简单的蓝白色闪烁光点,这些光点跟随视野。令人印象深刻的是,患者可以区分物体的边界,甚至通过轮廓识别不同的字母(pmc.ncbi.nlm.nih.gov)。这些初步结果表明,皮层植入物确实可以在人脑中创造出有模式的视觉。
候选人标准
皮层植入物旨在帮助完全、无法治疗且没有任何有用视力的患者。实际上,试验方案要求双眼无光感(www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov)。例如,Orion临床试验接受因视觉通路任何部位受损(视网膜疾病、视神经损伤、青光眼等)而双眼失明(仅有光感或更差)的患者(www.ninds.nih.gov)。任何剩余的视力都会使患者不符合资格,因为侵入性脑部手术可能会损害剩余视力(pmc.ncbi.nlm.nih.gov)。事实上,研究强调,符合视网膜植入物条件的人(内视网膜完好无损的人)通常不适合皮层植入物(pmc.ncbi.nlm.nih.gov)。因此,皮层设备旨在为完全失明的个体提供视力恢复的最终选择。
手术风险
皮层假体需要神经外科手术(开颅术)才能将电极植入大脑。这显然比眼部手术更具侵入性。潜在风险包括中风、感染或神经损伤。实际上,小型可行性试验迄今已显示手术安全,但样本量很小。例如,一项初步的ORION试验在六名盲人受试者中植入了60电极阵列,没有发生任何与植入物相关的严重不良事件(pmc.ncbi.nlm.nih.gov)。 (所有六名受试者都报告在设备开启时看到光幻视。)然而,专家警告说,脑部手术必须非常小心地进行,这就是为什么只考虑完全失明的候选人(pmc.ncbi.nlm.nih.gov)。
空间分辨率和视觉表现
皮层植入物的空间分辨率目前也非常低。现有设备最多只有几十个电极。例如,ORION在皮层上使用了60个电极(pmc.ncbi.nlm.nih.gov)。即使有几十个电极,患者感知的“图像”也极其粗糙。在前述96电极的试验中,患者只能感知非常简单的模式(线条、简单字母)。实现更精细的细节需要数百甚至数千个电极分布在皮层的多个区域——这种技术目前尚未应用于人类。
训练同样密集。与视网膜系统一样,皮层患者必须学习解释他们异常的视觉输入。早期报告表明,患者可以随着时间的推移学会识别大型形状和字母,但这需要长期的康复。目前尚未发布关于皮层植入物正式训练方案的数据,但类比视网膜试验,我们预计需要多年的专业训练才能达到任何实际效用。
功能结果
目前还没有任何皮层假体能产生接近正常水平的视力。迄今为止,目标是保守的:导航和物体定位。试验侧重于识别大型明亮物体、检测运动和避开障碍物等任务。正如一项评论所指出的,视觉假体在方向感和导航方面可能最有帮助,而这些任务是现有盲人技术(如智能手机应用程序)仍无法完全胜任的(pmc.ncbi.nlm.nih.gov)。在实验环境中,接受脑刺激假体的盲动物成功地利用人工线索导航迷宫。在人体试验中,通过ORION识别字母的一名患者只识别了非常大、孤立的字符(pmc.ncbi.nlm.nih.gov)。
总而言之,早期皮层植入物研究表明,患者可以感知简单的光模式,并利用它们猜测形状或字母。这暗示了在定位门或寻找边缘等任务中可能带来的益处。然而,精细物体识别(例如面部或文本)仍远超当前能力。皮层植入物的生活质量测量尚未报告;正在进行的试验计划纳入患者报告的结果和功能测试(www.ninds.nih.gov),以观察是否会改善日常生活。
比较总结
-
手术复杂性: 视网膜植入物涉及眼部手术(玻璃体切除术和视网膜电极放置)。皮层植入物需要脑部手术(开颅术和皮层电极阵列)。视网膜上手术对视网膜专家来说相当常规,而皮层植入术则固有更高的神经学风险。最近的一篇评论指出,如果在脑部进行手术,即使是轻微的剩余视力也可能丧失(pmc.ncbi.nlm.nih.gov),这凸显了皮层手术的风险。
-
空间分辨率: 两种方法目前都提供非常低分辨率的视觉。视网膜设备使用大约60-150个电极或像素,只能产生粗略的光模式(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。皮层阵列也只有几十到几百个。这两种方法都不能产生超过非常粗糙的形状。视网膜设备报告的视力很少超过约20/500(pmc.ncbi.nlm.nih.gov)。皮层视力更难定义,但考虑到电极数量少,预计也会同样低。
-
训练/适应: 所有植入患者都需要广泛的康复训练。临床试验参与者接受密集的指导训练,学习光幻视如何对应他们的环境(pmc.ncbi.nlm.nih.gov)。这对于视网膜和皮层植入物都是如此。实际上,许多使用者发现持续的训练很繁重,这可能会限制他们实际使用设备的频率(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
-
生活质量: 视网膜植入物已显示出一些适度的生活质量益处。使用者通常报告方向感改善,熟悉空间导航更容易,以及对依赖检测光暗或大形状的日常任务有所帮助(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。目前还没有皮层植入物能证明明显的生活质量改善,但研究人员正在将生活质量和日常功能测量纳入正在进行的试验中(pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov)。
-
现实结果: 两种方法都不能恢复正常视力。患者应只期待非常基本的视觉样感觉。实际目标包括检测门或窗户,区分光线充足或黑暗的房间,定位大型障碍物,或识别非常大的字母或形状。导航(在一个房间内行走而不撞到物体)是近期一个现实的使用场景(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。阅读或识别面部仍超出目前的能力范围。
-
候选人选择: 实际上,仍然是视网膜植入物潜在候选人(具有部分完整内视网膜)的患者将不会被转介到皮层试验(pmc.ncbi.nlm.nih.gov)。相反,皮层试验需要因任何原因(包括青光眼)而完全失明(无剩余视力)的患者(www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov)。目前,典型的皮层植入物候选人是根本无法从视网膜设备中受益的人(例如,RGC层被破坏或视神经被切断)。
时间线和监管状态
视网膜假体开发始于20多年前。Argus II (Second Sight) 是一个里程碑:于2013年获得FDA批准(pmc.ncbi.nlm.nih.gov)(此前在欧洲获得了CE标志)。Argus II一直是全球唯一商业批准的系统,直到该公司于2019年停产(pmc.ncbi.nlm.nih.gov)。大约在同一时间,一些视网膜下设备在欧洲获得了CE批准——例如Alpha IMS(2013年)和AMS(2016年)系统(pmc.ncbi.nlm.nih.gov)——但都没有获得FDA批准。许多视网膜设备现在已经停产或正在转型中,只有少数(如Pixium的PRIMA和Bionic Vision的脉络膜上植入物)正在进行试验(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
皮层假体在开发管线中要早得多。第一个人脑皮层植入物(布林德利-多贝尔在1970年代)纯粹是实验性的。今天,Second Sight(现称Cortigent/Vivani)领导了一项新努力:他们的ORION系统于2017年开始早期可行性试验(www.cortigent.com),截至2022年,他们已并入Vivani Medical,致力于ORION II的升级(pmc.ncbi.nlm.nih.gov)。目前还没有皮层设备获得监管批准。当前的研究(如Orion和伊利诺伊ICVP研究(pmc.ncbi.nlm.nih.gov))被列为早期可行性试验(例如NCT03344848),目标是评估安全性和基本功能。
迄今为止的关键里程碑: Argus II(视网膜)试验2007-2009年,FDA批准2013年,停产2019年(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。Alpha IMS视网膜下CE认证2013年,升级版AMS CE认证2016年(pmc.ncbi.nlm.nih.gov)。Orion(皮层)早期试验始于2017年左右,后续研究正在进行中(尚未获得批准)(pmc.ncbi.nlm.nih.gov)。即将推出:其他皮层系统(西班牙的CORTIVIS,美国的ICVP)的第一阶段试验正在招募中(pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov)。在未来十年,开发人员希望增加电极数量和大脑接口以改善结果,但目前视网膜和皮层假体都仍处于高度实验阶段。
结论
对于大多数患有晚期视神经损伤的青光眼患者,视网膜植入物不是一个选择,因为神经通路已被切断。因此,皮层视觉假体代表了唯一可行的仿生视觉策略。早期研究表明,即使眼睛失明,皮层设备也能引发简单的光模式(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。然而,视网膜和皮层方法目前都只提供初级的视觉。视网膜植入物有稍多的临床历史(在其他疾病中获得了一些FDA/CE批准),并显示出可证明的、尽管有限的移动性和方向感改善(pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。皮层植入物处于可行性阶段:它们避开了视神经,但必须克服脑部手术、信号映射和患者训练的挑战。这两种方法的现实目标都是基本的导航和物体定位,而非高细节视觉。时间范围:视网膜设备已进行15-20年的试验(少数商业产品问世后又逐渐消失)(pmc.ncbi.nlm.nih.gov),而皮层系统才刚刚开始人体测试。皮层植入物在美国/欧盟获得监管批准仍需数年。
总而言之,对于视神经受损的严重青光眼患者,皮层植入物带来了希望。但患者和医生应了解当前的局限性:即使是最先进的“仿生视觉”设备也只能恢复开/关光感和简单的形状。正在进行的研究旨在增加电极数量、改善生物相容性并完善信号处理,但目前任何假体提供的功能性视力都将是极其基础的。患者必须抱有现实的期望(例如,区分门和墙壁,而不是阅读文本),并为广泛的康复训练做好准备。未来值得关注的里程碑包括正在进行的皮层植入物试验的完成以及任何下一代设备的批准。