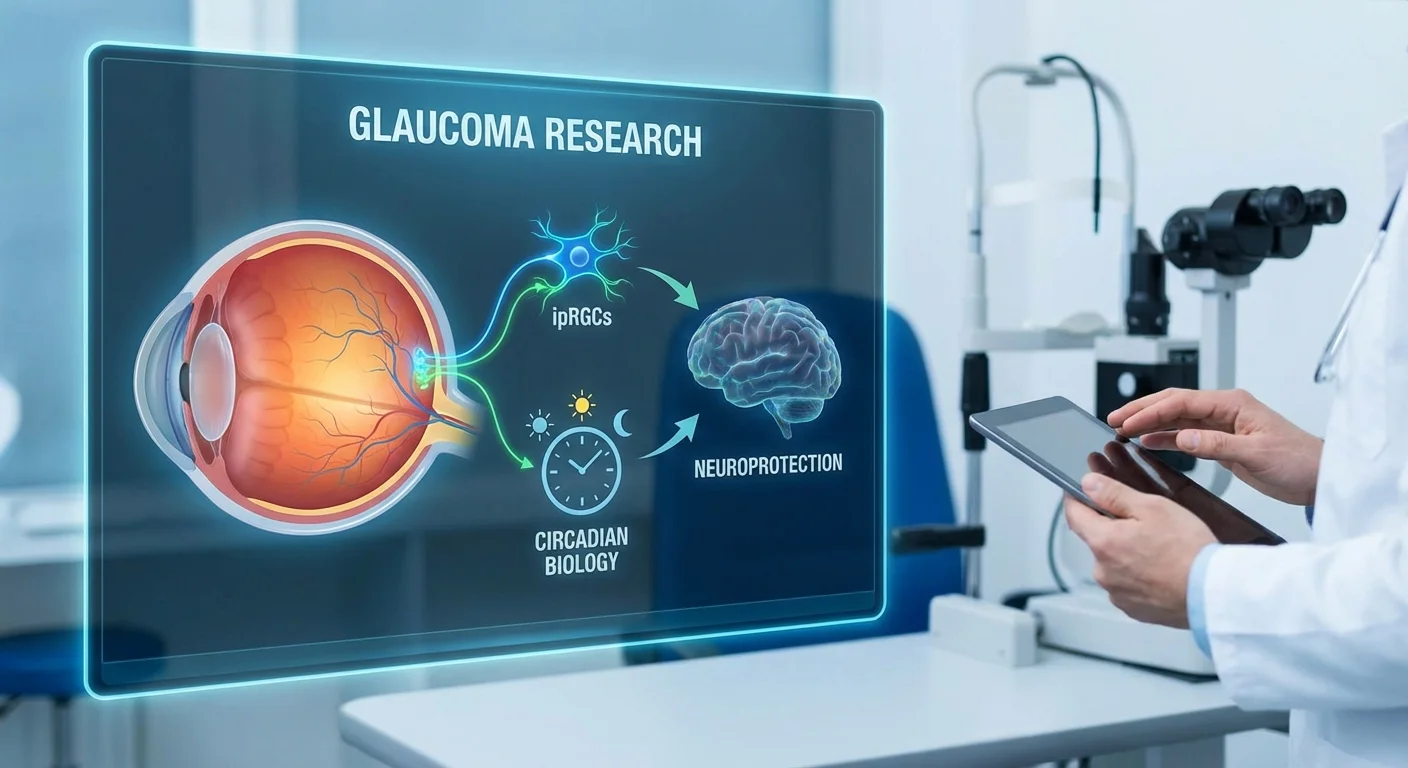
了解光线、生物钟和青光眼
我们的眼睛不只是用来 M 我们的眼睛不只是用来看的。微小的视网膜细胞,称为内源性光敏视网膜神经节细胞 (ipRGCs),它们利用一种特殊的色素(视黑素)来检测光线——特别是蓝色的日光——并将信号发送到大脑的“主时钟”(视交叉上核)。这种校准使我们的昼夜节律保持正常,调节睡眠、激素释放和其他日常周期 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。在青光眼中,这些视网膜神经节细胞会受损。随着它们的死亡,时钟的光信号减弱,常常导致昼夜节律紊乱和睡眠不佳(例如,青光眼患者通常报告白天嗜睡和夜间睡眠零碎) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
简单来说:由于青光眼损害了告诉我们身体何时醒来和睡眠的细胞,一个恶性循环可能会开始,即不良睡眠和紊乱的节律可能进一步损害眼睛健康。本文探讨了ipRGCs的损失和昼夜节律问题如何与青光眼相互关联,并审视了新兴的策略——褪黑素补充剂、亮光疗法和定时治疗——以保护视力并改善睡眠。我们还将讨论研究人员使用的睡眠追踪器和瞳孔测试等工具,以及仍需要哪些研究来验证这些想法。
ipRGCs如何连接光线和生物钟
眼睛中的大部分光感应发生在视杆细胞和视锥细胞中,它们形成图像。但ipRGCs是一组独特的视网膜神经节细胞,它们寻找日常光信号,而不是详细的图像。它们含有视黑素,能最大程度地吸收蓝色波长(约480纳米) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。当ipRGCs检测到亮度(特别是早晨的光线)时,它们会向大脑的时钟发送一个稳定的信号。该信号重置并校准昼夜节律(我们内部的24小时周期)与外部世界同步 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
由于ipRGCs还帮助控制瞳孔反射和情绪,它们以非视觉方式连接眼睛和大脑。在青光眼中,ipRGCs并非对损伤免疫。研究表明,青光眼患者的ipRGCs数量较少或健康状况较差 (pmc.ncbi.nlm.nih.gov),这意味着发送给时钟的光信号会减弱。事实上,一项研究综述指出,即使是早期青光眼也会导致ipRGC功能障碍,减少进入昼夜节律时钟的光输入 (pmc.ncbi.nlm.nih.gov)。随着这些细胞的减少,患者常常经历超出单纯衰老的睡眠和情绪变化。
青光眼对睡眠和昼夜节律的影响
青光眼不仅会窃取视力;它还会窃取宁静的夜晚。多项研究发现,青光眼患者比没有青光眼的同龄人报告更多的睡眠问题。例如,一项研究发现,青光眼患者在白天嗜睡量表上得分较高,并且这种嗜睡与异常的瞳孔光反射(ipRGCs损失的迹象)相关联 (pmc.ncbi.nlm.nih.gov)。其他报告显示,与健康人相比,青光眼患者夜间睡眠往往更短或更零碎,白天异常嗜睡 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
在大型调查中,青光眼患者更有可能报告失眠和睡眠质量下降。例如,一项对超过6,700人进行的横断面研究发现,青光眼与非常长或紊乱的睡眠时长相关 (pmc.ncbi.nlm.nih.gov)。另一项研究发现,青光眼患者比没有眼疾的人睡得更晚,醒得更早或更频繁,并且整体睡眠效率更差 (pmc.ncbi.nlm.nih.gov)。
为什么会这样?通常,明亮的白天光线(特别是蓝光)会抑制褪黑素(我们的“睡眠激素”)并增强时钟信号。但由于ipRGCs受损,强烈的光线提示未能被正确识别。实验室测试显示,在早期青光眼模型中,蓝光未能像预期那样降低夜间褪黑素水平 (pmc.ncbi.nlm.nih.gov)。同样,晚期青光眼患者夜间产生的褪黑素较少,甚至亮光也可能无法抑制他们所产生的少量褪黑素 (pmc.ncbi.nlm.nih.gov)。简而言之,视网膜、大脑时钟和褪黑素之间的反馈回路被破坏,导致睡眠障碍。
这些睡眠和昼夜节律问题可能会加剧整体健康状况。众所周知,睡眠不佳会影响情绪、警觉性和代谢健康。它还可以间接损害眼睛:例如,长期不良睡眠可能会升高夜间眼压或引起炎症,从而可能加速视神经损伤 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
褪黑素:眼睛健康的天然盟友?
褪黑素是告诉我们身体现在是夜晚的激素。正常情况下,当光线变暗时,血液中的褪黑素水平会升高;当光线变亮时,褪黑素水平会下降 (pmc.ncbi.nlm.nih.gov)。它还影响眼压和视网膜功能。在青光眼中,研究表明褪黑素通常的夜间升高和白天抑制作用会变得迟钝。晚期青光眼患者的褪黑素峰值时间延迟,整体褪黑素水平较低 (pmc.ncbi.nlm.nih.gov)。
幸运的是,补充褪黑素可能有所帮助。在一项临床研究中,青光眼患者每晚服用小剂量的褪黑素,持续三个月。研究人员发现,他们的身体昼夜温度周期更好地同步,而且关键是他们的24小时眼压变得更加稳定(平均眼压下降,昼夜波动减小) (pmc.ncbi.nlm.nih.gov)。即使在反映视网膜神经节细胞功能的眼科检查(模式视网膜电图)中,患者在服用褪黑素后也显示出改善 (pmc.ncbi.nlm.nih.gov)。值得注意的是,晚期青光眼患者(以及ipRGCs损失更严重的人)在睡眠和视网膜功能方面获得了最大的改善 (pmc.ncbi.nlm.nih.gov)。这些变化表明,褪黑素有助于恢复一些正常的昼夜节律控制,甚至保护剩余的视网膜细胞。
实验室研究证实了这一点:褪黑素是一种强大的抗氧化剂和抗炎分子,存在于眼睛中。它通过中和有害自由基、确保健康的线粒体和阻断细胞死亡信号来保护视网膜神经节细胞 (pmc.ncbi.nlm.nih.gov)。换句话说,褪黑素除了改善睡眠外,还可能减缓青光眼的神经退行性病变。尽管这些发现令人兴奋,但仍需要更多的研究。我们仍然缺乏大规模的临床试验来证实褪黑素的最佳剂量和时机,以及其在青光眼中的长期安全性 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。
亮光疗法:重置生物钟
如果缺失光线提示是一个问题,那么额外的光线是否有帮助呢?在其他领域,亮光疗法(例如早上使用10,000勒克斯的光箱)被认为可以重新校准昼夜节律时钟。一项小型试点研究对青光眼患者进行了尝试 (pmc.ncbi.nlm.nih.gov)。在一个月的时间里,参与者每天早上坐在一个亮光箱前(10,000勒克斯,持续30分钟)。
结果令人鼓舞:光疗期结束后,患者的光照后瞳孔反应更强。这意味着在蓝色闪光后,他们的瞳孔保持收缩的时间更长——这是ipRGCs信号更健康的迹象 (pmc.ncbi.nlm.nih.gov)。患者还报告了更好的睡眠质量。客观测量(腕戴式活动记录仪)没有发生显著变化,但那些瞳孔改善最大的患者往往表现出更稳定的日常活动节律 (pmc.ncbi.nlm.nih.gov)。简而言之,简单的白天亮光暴露似乎能激活视黑素系统,并改善患者的休息感受 (pmc.ncbi.nlm.nih.gov)。
尽管这项试验规模较小,但它表明简单的生活方式调整可能对某些青光眼患者有帮助。鉴于青光眼患者的ipRGCs数量下降,提供眼睛能看到的额外光线(特别是蓝光)可能会增强剩余的信号。未来更大规模的研究可以测试更长时间或更强度的光疗。
根据您的生物钟定时治疗:时辰疗法
另一个想法是时辰疗法——将药物治疗的时间与身体的24小时周期对齐。在青光眼中,眼压在昼夜周期中自然波动(通常夜间更高)。一些研究问道:眼压药物应该在早上还是晚上服用?答案取决于药物的作用。
例如,最近一项临床试验比较了固定复方眼药水(拉坦前列素/噻吗洛尔)在早上与晚上给药的效果 (pmc.ncbi.nlm.nih.gov)。两种给药方案都降低了眼压,但早晨给药在平滑白天压力峰值方面效果更好 (pmc.ncbi.nlm.nih.gov)。早上给药组的压力波动总体下降幅度大于夜间给药组 (pmc.ncbi.nlm.nih.gov)。这表明,至少对于这种药物来说,早上给药使24小时眼压更稳定。其他研究也以这种方式测试了各种青光眼药物,并发现了一些差异。例如,β受体阻滞剂主要在白天起作用,而前列腺素则在24小时内持续作用。
这一领域仍在探索中。目前,患者应遵循医生的建议进行滴眼药。但明智的做法是了解研究人员正在密切关注生物钟:我们给药的时间有朝一日可能成为优化治疗和保护视网膜细胞的简单工具。
监测效果:睡眠追踪器和瞳孔测试
为了研究这些想法,科学家需要方法来测量青光眼患者的昼夜节律和ipRGC功能。两个关键工具是活动记录仪和瞳孔测量仪。
-
活动记录仪——一种腕戴式传感器(如睡眠活动追踪器)——可以记录数天的休息-活动模式。在青光眼研究中,患者使用活动记录手表来记录他们的睡眠效率和日常节律稳定性 (pmc.ncbi.nlm.nih.gov)。这些数据可以显示干预措施(如光疗或褪黑素)是否真正使休息-活动周期更规律。
-
瞳孔测量仪——测量瞳孔对光的反应——被用作了解ipRGC健康的窗口。实践中,医生(或研究人员)将一道明亮的蓝色闪光射入一只眼睛,并记录瞳孔在接下来的几秒内如何收缩然后扩张。强烈、持续的收缩(光照后瞳孔反应)表明ipRGCs信号健康。在青光眼研究中,对蓝光瞳孔反应减弱与较差的睡眠质量和更多的神经损伤相关联 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。在亮光疗法或褪黑素等干预后,研究人员会观察瞳孔反应是否改善。因此,瞳孔测量作为昼夜节律光感受器工作状况的非侵入性生物标志物。
通过结合活动记录仪和瞳孔测量仪,医生有朝一日可以对患者进行分层(例如,识别哪些人存在显著的昼夜节律功能障碍),并跟踪治疗是否有效。例如,瞳孔反应非常迟钝且活动记录仪显示节律不规则的青光眼患者,可能会被标记为需要针对昼夜节律的治疗。
差距和未来研究
青光眼昼夜节律神经保护领域是一个新兴且引人入胜的领域,但仍存在许多问题。目前大多数现有研究规模较小或处于初步阶段。例如,亮光试验只有20名患者 (pmc.ncbi.nlm.nih.gov),而褪黑素研究并非随机对照 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。我们需要更大规模、更严谨的临床试验来证明这些干预措施确实能减缓青光眼进展或改善视力。主要差距包括:
-
褪黑素研究:最佳剂量和时间尚不明确。研究暗示了益处,但我们缺乏长期安慰剂对照试验 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。我们还需要确保补充剂的安全性,特别是由于褪黑素作为“非处方”产品尚未受到监管。
-
光疗试验:尚无大型试验在青光眼患者中测试常规亮光暴露。正如一项综述所指出的,关于早晨光线或户外光线对青光眼影响的证据几乎没有 (pmc.ncbi.nlm.nih.gov)。鉴于青光眼患者可能因视力不佳而避免强光,结构化治疗可能有所帮助,但这需要证据。
-
药物给药时间:除了针对一种药物的早晚给药试验 (pmc.ncbi.nlm.nih.gov) 之外,我们还需要更多关于根据昼夜节律模式调整青光眼滴眼液或激光/手术时间的研究。此外,改变的生物钟(如轮班工作)如何影响青光眼风险?
-
生物标志物作为终点:我们必须验证活动记录仪或瞳孔测试的变化是否真正预示视力结果。改善的PIPR是否会减缓视力丧失?或者它们仅仅是有趣的信号?大型试验应纳入这些测量。
总之,研究人员认为,将青光眼护理与身体的生物钟对齐可以为视神经提供新的保护。但目前,这些想法仍处于探索阶段。在临床中,已被证实有效的策略仍然是:控制眼压、保护视野和培养良好的睡眠习惯。像充足的白天光照和规律的睡眠时间表等习惯通常是健康的且风险较低的,因此即使在研究进行期间也可以推荐。
结论
青光眼不仅仅是一种眼压疾病——它影响着全身的节律。青光眼患者ipRGCs的损伤会扰乱睡眠和激素周期,而睡眠不佳反过来又可能加剧眼睛健康问题。越来越多的证据表明,我们可以通过昼夜节律友好的治疗来打破这个循环。褪黑素补充剂在降低眼压和增强视网膜信号方面已显示出前景 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov)。光疗(特别是早晨的亮光)可能会唤醒受干扰的视黑素系统并改善睡眠质量 (pmc.ncbi.nlm.nih.gov)。甚至仅仅微调患者何时使用滴眼液,就可以使24小时的眼压控制更加严格 (pmc.ncbi.nlm.nih.gov)。
医生和患者都应该了解这些联系。如果青光眼患者抱怨失眠或白天嗜睡,则值得探究昼夜节律因素是否发挥了作用。临床医生可以考虑睡眠卫生建议、早晨光照和仔细安排药物时间——同时我们等待更有力的试验证据。
未来,活动记录仪手表和瞳孔光反应测试等工具可能有助于眼科医生个性化护理。设想一下,某一天简单的瞳孔检查和睡眠日记就能准确告诉您的医生如何将您的青光眼治疗与您的生物钟同步。在此之前,还需要更多的研究。目前,保持规律的睡眠时间、获得充足的日光以及与医生讨论任何睡眠问题都是有益的步骤。科学才刚刚开始揭示青光眼的“全天候”护理,正在进行的研究将确定这些自然干预措施中哪些能够真正保护患者的视力并改善他们的生活。