Valguse, kehakella ja glaukoomi mõistmine
Meie silmad näevad enamat kui lihtsalt pilte. Väikesed võrkkesta rakud, mida nimetatakse sisemiselt fotosensitiivseteks võrkkesta ganglionrakkudeks (ipRGC-deks), kasutavad spetsiaalset pigmenti (melanopsiini) valguse – eriti sinise päevavalguse – tuvastamiseks ja saadavad signaale ajus asuvale „meistrikellale” (suprakiaatiline tuum). See vastavus hoiab meie tsirkadiaansed rütmid õigel teel, reguleerides und, hormoonide vabanemist ja muid igapäevaseid tsükleid (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Glaukoomi korral need võrkkesta ganglionrakud kahjustuvad. Nende suremisel nõrgenevad kella valgussignaalid, mis viib sageli tsirkadiaanse rütmi häirete ja halva uneni (näiteks glaukoomihaiged kurdavad sageli päevast unisust ja katkendlikke öid) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Lihtsamalt öeldes: kuna glaukoom kahjustab just neid rakke, mis meie kehale ütlevad, millal ärgata ja magada, võib tekkida nõiaring, kus halb uni ja häiritud rütmid võivad silmade tervist veelgi koormata. See artikkel uurib, kuidas ipRGC-de kadu ja tsirkadiaansed probleemid on glaukoomiga seotud, ning vaatleb esilekerkivaid strateegiaid – melatoniini toidulisandid, eredavalgusteraapia ja ravi ajastamine – nägemise kaitsmiseks ja une parandamiseks. Arutame ka tööriistu, nagu une jälgijad ja pupillide testid, mida teadlased kasutavad, ning milliseid uuringuid on nende ideede tõestamiseks veel vaja.
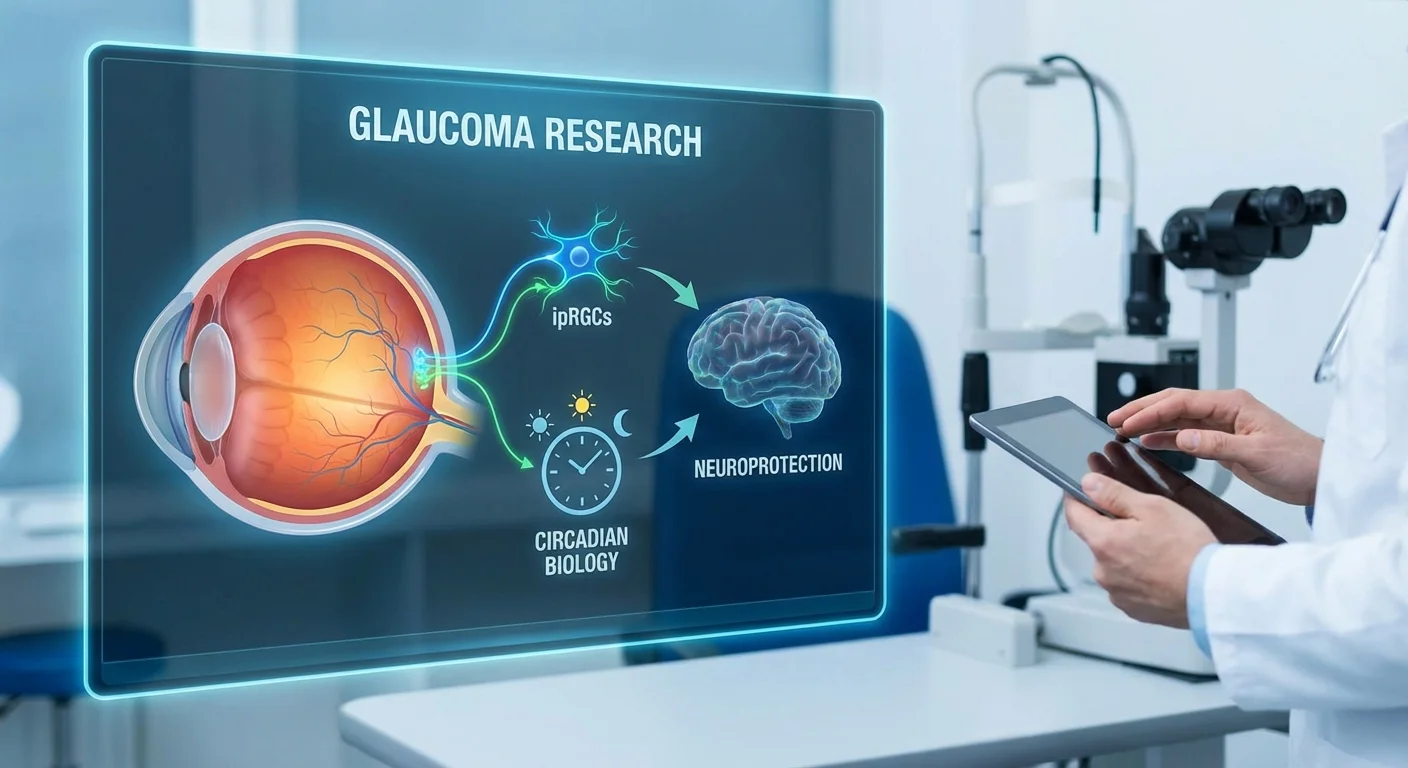
Kuidas ipRGC-d ühendavad valguse ja kehakella
Enamik valgustundlikkusest silmas toimub kepikestes ja kolbikestes, mis moodustavad kujutisi. Kuid ipRGC-d on ainulaadne rühm võrkkesta ganglionrakke, mis otsivad igapäevaseid valgussignaale, mitte detailseid pilte. Need sisaldavad melanopsiini, mis absorbeerib maksimaalselt siniseid lainepikkusi (~480 nm) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kui ipRGC-d tuvastavad heledust (eriti hommikust valgust), saadavad nad ajukellale püsiva signaali. See signaal lähtestab ja joondab tsirkadiaanse rütmi (meie sisemise 24-tunnise tsükli) välismaailmaga (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Kuna ipRGC-d aitavad kontrollida ka pupilli refleksi ja meeleolu, ühendavad nad silmad ja aju mittevisuaalsetel viisidel. Glaukoomi korral ei ole ipRGC-d kahjustuste eest immuunsed. Uuringud on näidanud, et glaukoomiga inimestel on vähem või vähem terveid ipRGC-sid (pmc.ncbi.nlm.nih.gov), mis tähendab, et valgussignaalid kellale nõrgenevad. Tõepoolest, üks uuringute ülevaade märkis, et isegi varane glaukoom põhjustab ipRGC-de düsfunktsiooni, vähendades valgusisendit tsirkadiaankellale (pmc.ncbi.nlm.nih.gov). Nende rakkude vähenedes kogevad patsiendid sageli une- ja meeleolumuutusi, mis ulatuvad kaugemale pelgast vananemisest.
Glaukoomi mõju unele ja tsirkadiaanrütmidele
Glaukoom ei röövi ainult nägemist; see võib röövida ka rahulikud ööd. Mitmed uuringud näitavad, et glaukoomiga patsiendid teatavad rohkem unehäiretest kui glaukoomita kaaslased. Näiteks leidis üks uuring, et glaukoomiga patsiendid said päevase unisuse skaaladel kõrgemaid tulemusi ja see unisus oli seotud ebanormaalsete pupilli valguse reageeringutega (märk ipRGC-de kaotusest) (pmc.ncbi.nlm.nih.gov). Muud aruanded näitavad, et glaukoomiga patsientidel on tavaliselt lühem või katkendlikum uni öösel ja nad tunnevad end päeval ebatavaliselt unisena võrreldes tervete inimestega (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Suurtes uuringutes teatasid glaukoomiga inimesed suurema tõenäosusega unetusest ja halvenenud unekvaliteedist. Näiteks leidis üle 6700 isiku hõlmanud ristlõikeuuring, et glaukoom oli seotud väga pikkade või katkestatud une kestustega (pmc.ncbi.nlm.nih.gov). Teine uuring leidis, et glaukoomiga patsiendid läksid hiljem magama, ärkasid varem või sagedamini ja nende üldine une efektiivsus oli halvem kui silmahaiguseta inimestel (pmc.ncbi.nlm.nih.gov).
Miks? Tavaliselt pärsib ere päevavalgus (eriti sinine valgus) melatoniini (meie „unehormooni”) ja tugevdab kella signaale. Kuid ipRGC-de kahjustuse korral ei registreerita tugevaid valgussignaale korralikult. Laboratoorsed testid näitavad, et varajaste glaukoomimudelite puhul ei suuda sinine valgus öist melatoniini vajalikul määral alandada (pmc.ncbi.nlm.nih.gov). Samamoodi toodavad kaugelearenenud glaukoomiga patsiendid öösel vähem melatoniini ja isegi ere valgus ei pruugi suuta pärssida seda väikest kogust, mida nad toodavad (pmc.ncbi.nlm.nih.gov). Lühidalt öeldes laguneb tagasisideahel võrkkesta, ajukella ja melatoniini vahel, mis viib unehäireteni.
Need une- ja tsirkadiaansed probleemid võivad halvendada üldist tervist. Teadaolevalt mõjutab halb uni meeleolu, erksust ja ainevahetuse tervist. See võib kaudselt kahjustada ka silma: näiteks krooniliselt halb uni võib tõsta öist silmarõhku või põletikku, kiirendades potentsiaalselt nägemisnärvi kahjustust (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Melatoniin: Looduslik liitlane silmade tervisele?
Melatoniin on hormoon, mis annab meie kehale märku, et on öö. Selle tase veres on tavaliselt kõrge pimeduse saabudes ja langeb valguse käes (pmc.ncbi.nlm.nih.gov). See mõjutab ka silmarõhku ja võrkkesta funktsiooni. Glaukoomi korral näitavad uuringud, et melatoniini tavaline öine tõus ja päevane pärssimine muutuvad tuhmiks. Kaugelearenenud glaukoomiga patsientidel on melatoniini tippaeg edasi lükatud ja üldine melatoniini tase madalam (pmc.ncbi.nlm.nih.gov).
Õnneks võib melatoniini lisamine aidata. Ühes kliinilises uuringus võtsid glaukoomiga patsiendid kolme kuu jooksul igal õhtul väikese annuse melatoniini. Teadlased leidsid, et nende keha öö-päeva temperatuuritsükkel ühtlustus paremini ja mis kõige tähtsam, nende 24-tunnine silmarõhk muutus stabiilsemaks (keskmine silmasisese rõhu (IOP) tase langes ja päeva-öö kõikumised vähenesid) (pmc.ncbi.nlm.nih.gov). Isegi silmauuringu testil (muster-elektroretinogramm), mis peegeldab võrkkesta ganglionrakkude funktsiooni, näitasid patsiendid pärast melatoniini paranemist (pmc.ncbi.nlm.nih.gov). Märkimisväärselt nägid kõige suuremaid une- ja võrkkesta funktsiooni paranemisi inimesed, kellel oli kaugelearenenum glaukoom (ja suurem ipRGC-de kadu) (pmc.ncbi.nlm.nih.gov). Need muutused viitavad sellele, et melatoniin aitas taastada osa normaalsest tsirkadiaan kontrollist ja isegi kaitsta ülejäänud võrkkesta rakke.
Laboratoorsed uuringud toetavad seda: melatoniin on silmas võimas antioksüdantne ja põletikuvastane molekul. See kaitseb võrkkesta ganglionrakke, neutraliseerides kahjulikke vabu radikaale, tagades tervete mitokondrite olemasolu ja blokeerides rakusurma signaale (pmc.ncbi.nlm.nih.gov). Teisisõnu, melatoniin võib aeglustada glaukoomi neurodegeneratsiooni, lisaks une parandamisele. Kuigi need tulemused on põnevad, on vaja rohkem uuringuid. Meil puuduvad veel suured kliinilised uuringud, mis kinnitaksid parimat melatoniini annust ja ajastust või selle pikaajalist ohutust glaukoomi korral (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Eredavalgusteraapia: Kella lähtestamine
Kui puuduvad valgussignaalid on probleem, kas lisavalgus saab aidata? Teistes valdkondades on eredavalgusteraapia (näiteks 10 000-luksi valguskarbi kasutamine hommikul) tuntud tsirkadiaankella kalibreerijana. Väike pilootuuring proovis seda glaukoomiga patsientidega (pmc.ncbi.nlm.nih.gov). Üle ühe kuu istusid osalejad eredavalguskarbi ees (10 000 luksi 30 minutit igal hommikul).
Tulemused olid paljulubavad: pärast valgusteraapia perioodi oli patsientidel tugevam valgustusjärgne pupillireaktsioon. See tähendab, et nende pupillid püsisid sinise valgusvälgatuse järel kauem ahenenud – märk tervematest ipRGC signaalidest (pmc.ncbi.nlm.nih.gov). Patsiendid teatasid ka paremast unekvaliteedist. Objektiivsed mõõtmised (randme aktigraafia) ei muutunud dramaatiliselt, kuid need, kellel olid suurimad pupilli paranemised, näitasid kalduvust stabiilsematele igapäevastele aktiivsusrütmidele (pmc.ncbi.nlm.nih.gov). Lühidalt öeldes näis lihtne päevane eredavalguse kokkupuude aktiveerivat melanopsiini süsteemi ja parandavat patsientide puhanud tunnet (pmc.ncbi.nlm.nih.gov).
Kuigi see uuring oli väike, viitab see, et lihtne elustiili muudatus võib aidata mõningaid glaukoomiga patsiente. Arvestades, et ipRGC-de arv glaukoomi korral väheneb, võib silma nähtava lisavalguse (eriti sinise valguse) andmine tugevdada allesjäänud signaale. Tulevased suuremad uuringud võiksid testida pikemat või intensiivsemat valgusteraapiat.
Ravi ajastamine vastavalt teie kellale: Kronoteraapia
Teine idee on kronoteraapia – ravimite ajastamine vastavalt keha 24-tunnisele tsüklile. Glaukoomi korral kõigub silmarõhk loomulikult päeva-öö tsükli jooksul (sageli kõrgem öösel). Mõned uuringud küsivad: kas silmasisese rõhu (IOP) ravimeid tuleks anda hommikul või õhtul? Vastus sõltub ravimi toimest.
Näiteks võrdles üks hiljutine kliiniline uuring fikseeritud kombinatsiooni silmatilkade (latanoprost/timolool) manustamist hommikul versus õhtul (pmc.ncbi.nlm.nih.gov). Mõlemad ajakavad alandasid rõhku, kuid hommikune annus oli parem päevaste rõhutippude tasandamiseks (pmc.ncbi.nlm.nih.gov). Hommikugrupil oli rõhukõikumiste üldine langus suurem kui neil, kes doseerisid öösel (pmc.ncbi.nlm.nih.gov). See viitab, vähemalt selle ravimi puhul, et hommikune ajastus hoidis 24-tunnise silmarõhu stabiilsemana. Teised uuringud on sel viisil testinud erinevaid glaukoomiravimeid, kusjuures on täheldatud mõningaid erinevusi. Näiteks beetablokaatorid toimivad peamiselt päeval, samas kui prostaglandiinid toimivad kogu 24 tunni jooksul.
Seda valdkonda uuritakse endiselt. Praegu peaksid patsiendid järgima oma arsti nõuandeid tilkade ajastuse osas. Kuid on tark teada, et teadlased uurivad hoolikalt kella: ravimite manustamise aeg võib ühel päeval muutuda lihtsaks vahendiks ravi optimeerimiseks ja võrkkesta rakkude kaitsmiseks.
Mõjude jälgimine: Une jälgijad ja pupillide testid
Nende ideede uurimiseks vajavad teadlased vahendeid tsirkadiaanse ja ipRGC funktsiooni mõõtmiseks glaukoomiga patsientidel. Kaks peamist vahendit on aktigraafia ja pupillomeetria.
-
Aktigraafia – randmel kantav andur (nagu une aktiivsuse jälgija) – suudab salvestada puhke-aktiivsuse mustreid päevade jooksul. Glaukoomi uuringutes on patsiendid kasutanud aktigraafe oma une efektiivsuse ja igapäevase rütmi stabiilsuse dokumenteerimiseks (pmc.ncbi.nlm.nih.gov). Need andmed saavad näidata, kas sekkumised (nagu valgusteraapia või melatoniin) muudavad puhke-aktiivsuse tsüklid tegelikult regulaarsemaks.
-
Pupillomeetria – pupilli reaktsiooni mõõtmine valgusele – kasutatakse aknana ipRGC-de tervisesse. Praktikas suunavad arstid (või teadlased) ereda sinise valguse välgatuse ühte silma ja salvestavad, kuidas pupill aheneb ja seejärel laieneb järgmise paari sekundi jooksul. Tugev, püsiv ahenemine (valgustusjärgne pupillireaktsioon) viitab tervele ipRGC signaalile. Glaukoomi uuringutes on vähenenud pupillireaktsioon sinisele valgusele seostatud halvema unekvaliteedi ja suurema närvikahjustusega (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Pärast sekkumist, näiteks eredavalgusteraapiat või melatoniini, uurivad teadlased, kas pupillireaktsioon paraneb. Seega toimib pupillomeetria mittainvasiivse biomarkerina, mis näitab, kui hästi tsirkadiaansed fotoretseptorid töötavad.
Aktigraafia ja pupillomeetria kombineerimisel saaksid arstid ühel päeval stratifitseerida patsiente (nt tuvastada, kellel on märkimisväärne tsirkadiaanne düsfunktsioon) ja jälgida, kas ravimeetodid aitavad. Näiteks glaukoomiga patsient, kellel on väga tuhmid pupillireaktsioonid ja ebakindel aktigraafia, võidakse suunata tsirkadiaanile keskendunud teraapiale.
Lüngad ja tulevased uuringud
Tsirkadiaanse neuroprotektsiooni valdkond glaukoomi korral on uus ja intrigeeriv, kuid paljud küsimused jäävad vastuseta. Enamik praegu kättesaadavatest uuringutest on väikesed või esialgsed. Näiteks eredavalgusteraapia uuringus oli ainult kakskümmend patsienti (pmc.ncbi.nlm.nih.gov) ja melatoniiniuuring ei olnud randomiseeritud (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Vajame suuremaid ja rangemaid kliinilisi uuringuid, et tõestada, et need sekkumised tõepoolest aeglustavad glaukoomi või parandavad nägemist. Peamised lüngad hõlmavad järgmist:
-
Melatoniiniuuringud: Optimaalne annus ja ajastus on ebaselged. Uuringud viitavad kasule, kuid puuduvad pikaajalised platseebokontrollitud uuringud (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Samuti peame tagama toidulisandite ohutuse, eriti kuna melatoniini kui käsimüügitoodet ei reguleerita.
-
Valgusteraapia uuringud: Puuduvad suured uuringud, mis oleksid testinud regulaarset eredat valgustamist glaukoomiga patsientidel. Nagu üks ülevaade märgib, on hommikuse valguse või välisvalguse kohta glaukoomi korral tõendid praktiliselt puudu (pmc.ncbi.nlm.nih.gov). Kuna glaukoomiga inimesed võivad eredat valgust vältida (halva nägemise tõttu), võiks struktureeritud teraapia aidata, kuid see vajab tõestust.
-
Ravimite ajastamine: Peale ühe uuringu ühe ravimi hommikuse versus õhtuse annustamise kohta (pmc.ncbi.nlm.nih.gov), vajame rohkem uuringuid glaukoomi tilkade või laser-/kirurgia ajastamise kohta seoses tsirkadiaanrütmidega. Samuti, kuidas mõjutab muutunud kehakell (nagu vahetustega töö) glaukoomi riski?
-
Biomarkerid kui lõpp-punktid: Peame valideerima, kas muutused aktigraafias või pupilli testides tõepoolest ennustavad nägemistulemusi. Kas paranenud PIPR (valgustusjärgne pupillireaktsioon) viib nägemiskadu aeglustumiseni? Või on need lihtsalt huvitavad signaalid? Suured uuringud peaksid neid meetmeid hõlmama.
Kokkuvõttes usuvad teadlased, et glaukoomiravi kooskõlastamine keha kellaga võiks pakkuda nägemisnärvile uut kaitset. Kuid praegu on need ideed veel horisondil. Kliinikus jäävad tõestatud strateegiateks: silmarõhu kontrollimine, nägemisvälja kaitsmine ja heade uneharjumuste soodustamine. Harjumused nagu tugev päevane valguse käes viibimine ja järjepidevad unegraafikud on üldiselt tervislikud ja madala riskiga, seega saab neid soovitada isegi uuringute jätkumise ajal.
Kokkuvõte
Glaukoom on rohkem kui ainult silmarõhuhaigus – see mõjutab kogu keha rütme. ipRGC-de kahjustus glaukoomiga patsientidel võib häirida une- ja hormoonitsükleid ning omakorda võib halb uni silmade tervist halvendada. Tõendid näitavad, et saaksime seda nõiaringi murda tsirkadiaanisõbralike ravimeetoditega. Melatoniini toidulisandid on näidanud potentsiaali silmarõhu alandamisel ja võrkkesta signaalide tugevdamisel (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Valgusteraapia (eriti hommikune ere valgus) võib äratada häiritud melanopsiini süsteemi ja parandada unekvaliteeti (pmc.ncbi.nlm.nih.gov). Isegi pelgalt patsientide silmatilkade võtmise aja peenhäälestamine võiks muuta 24-tunnise rõhukontrolli rangemaks (pmc.ncbi.nlm.nih.gov).
Arstid ja patsiendid peaksid olema nendest seostest teadlikud. Kui glaukoomiga patsient kurdab unetust või päevast unisust, tasub uurida, kas tsirkadiaansetel teguritel on rolli. Kliinikud saavad kaaluda unehügieeni nõuandeid, hommikust valguse käes viibimist ja ravimite hoolikat ajastamist – samal ajal kui ootame tugevamaid uuringutulemusi.
Tulevikus võivad sellised vahendid nagu aktigraafia kellad ja pupilli valguse reaktsiooni testid aidata oftalmoloogidel ravi isikupärastada. Kujutage ette aega, mil lihtne pupilli uuring ja unepäevik ütlevad teie arstile täpselt, kuidas sünkroniseerida teie glaukoomiravi teie kehakellaga. Enne seda on vaja rohkem uuringuid. Praegu on kasulikud sammud regulaarse unegraafiku hoidmine, piisava päevavalguse saamine ja uneprobleemide arutamine oma arstiga. Teadus on alles hakanud avastama glaukoomi „ööpäevaringset” ravi ja käimasolevad uuringud määravad, millised neist looduslikest sekkumistest tõepoolest kaitsevad nägemist ja parandavad patsientide elukvaliteeti.