Schlafposition-Hacks: Auswirkungen von Kopferhöhung und Seitenlage auf den Augeninnendruck
Ein hoher Augeninnendruck (IOD) – der Flüssigkeitsdruck im Auge – ist ein Schlüsselfaktor bei Glaukom und anderen Augenkrankheiten. Bemerkenswert ist, dass der IOD sich mit der Schlafposition ändern kann. Studien zeigen, dass einfaches Liegen den IOD im Vergleich zum Sitzen tendenziell erhöht (pmc.ncbi.nlm.nih.gov). So zeigte ein Experiment beispielsweise, dass der durchschnittliche IOD signifikant höher war, wenn gesunde Probanden flach lagen, als wenn sie saßen (pmc.ncbi.nlm.nih.gov). Im Laufe der Nacht können Seiten- oder Bauchlage den Druck weiter beeinflussen. In diesem Artikel erklären wir, wie Schlafen mit einem 20–30° erhöhten Kopfwinkel den nächtlichen Augeninnendruck senken kann, warum das „untere“ Auge oft einen höheren Druck aufweist, wenn Sie auf der Seite schlafen, und wie sich praktische Hilfsmittel (Keilkissen, verstellbare Betten, Kissenstapel) vergleichen. Wir erörtern auch Komfort- und Adhärenzprobleme, warnen vor engen Schlafmasken und geben einen einfachen Schritt-für-Schritt-Plan zum Ausprobieren neuer Schlafpositionen und zur Überprüfung der Wirkung (zum Beispiel mit einem Heimtonometer, falls vorhanden).
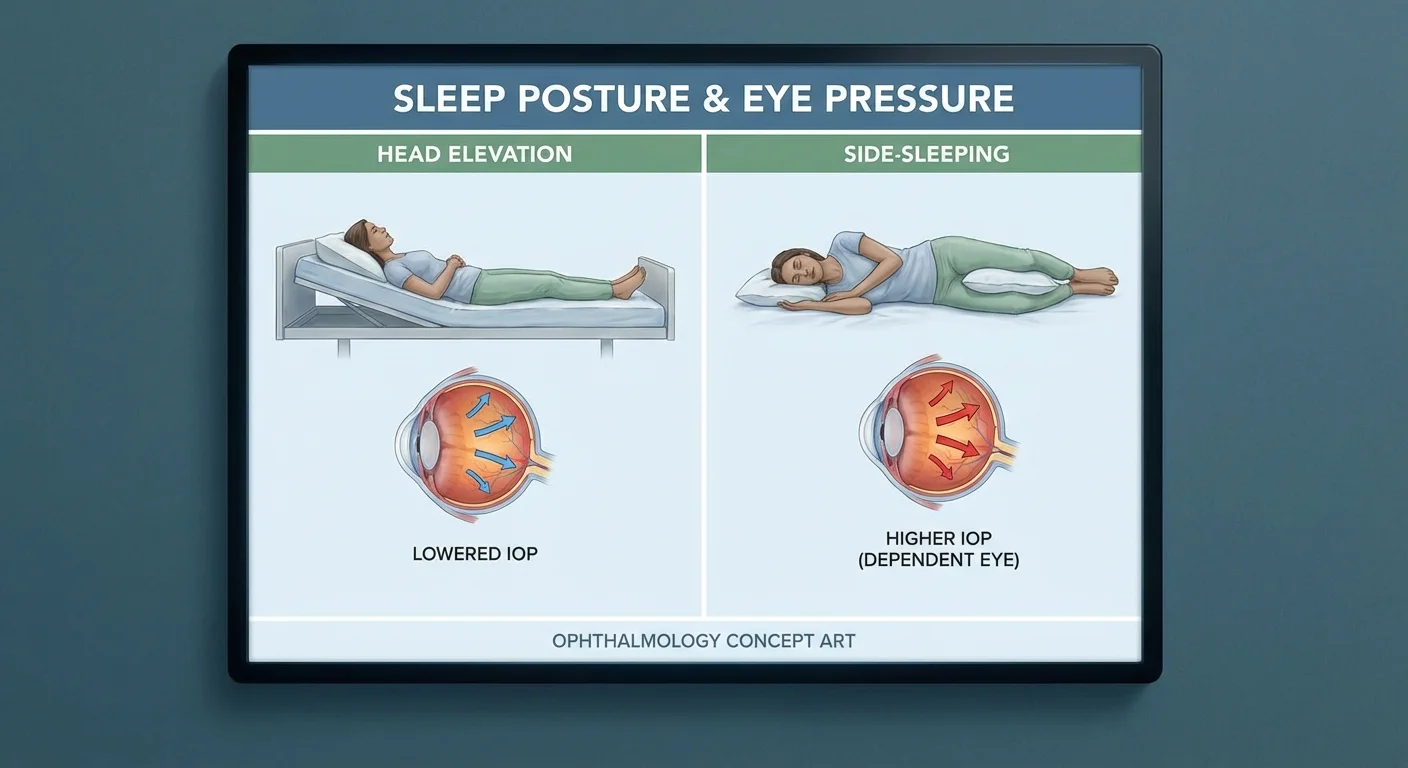
Seitenlage und das abhängige Auge
Wenn Sie auf der Seite liegen, neigen Schwerkraft und Blutfluss dazu, den Druck im abhängigen Auge zu erhöhen – dem Auge auf der Kissenseite. Mit anderen Worten, Ihr unteres Auge hat normalerweise einen höheren IOD als Ihr oberes Auge. Mehrere Studien bestätigen diesen Effekt des abhängigen Auges. So zeigen beispielsweise Experimente mit gesunden Probanden und Glaukompatienten, dass das Auge, auf dem Sie liegen (das abhängige Auge), einen signifikant stärkeren IOD-Anstieg erfährt als das obere Auge (pmc.ncbi.nlm.nih.gov). Selbst bei Personen mit einem schlechteren (stärker geschädigten) Auge neigte dieses schlechtere Auge zu einem höheren Druck, wenn es auf der Kissenseite lag (pmc.ncbi.nlm.nih.gov). Eine weitere Studie an Glaukompatienten, die gewohnheitsmäßig auf einer Seite schliefen, ergab, dass der IOD des unteren Auges nach 30 Minuten in dieser Position um etwa +1,6 mmHg anstieg (pubmed.ncbi.nlm.nih.gov). (Bei Augen, die auf dieser Seite degenerierten, war der Anstieg sogar noch größer, etwa +2,5 mmHg (pubmed.ncbi.nlm.nih.gov).) Solche wiederholten Druckspitzen an einem Auge könnten im Laufe der Zeit zu einer Verschlechterung des Glaukoms in diesem Auge beitragen.
Die Erkenntnis: Wenn Sie auf der Seite schlafen, zeigt das Auge auf dieser Seite über Nacht typischerweise einen höheren Druck. Experten empfehlen Glaukompatienten oft, zu vermeiden, auf der Seite des „schlechteren“ Auges zu liegen. Das Schlafen auf dem Rücken (mit erhöhtem Kopf) hält beide Augen auf gleicher Höhe und kann dazu beitragen, diese asymmetrischen Druckspitzen zu begrenzen (pmc.ncbi.nlm.nih.gov).
Warum auch flaches Liegen den IOD erhöht
Es ist erwähnenswert, dass selbst flaches Rücken- oder Bauchliegen den IOD im Vergleich zum aufrechten Sitzen erhöht. In der oben erwähnten Studie zur Kopferhöhung stellten die Forscher fest, dass der IOD im Stehen/Sitzen bei allen Probanden niedriger war als im flachen Liegen (pmc.ncbi.nlm.nih.gov). Dies geschieht teilweise, weil das Liegen den Blutdruck in Kopf und Herz erhöht, was wiederum den Augeninnendruck steigert. Der Flachliege-Effekt ist der Grund, warum eine einfache Kopferhöhung den IOD etwas senken kann – wie wir als Nächstes sehen werden.
Kopferhöhung und IOD-Senkung
Es hat sich gezeigt, dass Schlafen in einer Schräglage (Kopf erhöht) den IOD moderat senkt. Ein klinisches Experiment mit Patienten, die in einem Labor schliefen, ergab, dass eine 20°-Kopferhöhung (erreicht mit einem Keilkissen) den durchschnittlichen nächtlichen IOD um etwa 1,5 mmHg (ca. 9–10%) im Vergleich zum vollständig flachen Liegen reduzierte (europe.ophthalmologytimes.com). In dieser Studie hatten 25 von 30 Patienten (über 80%) einen niedrigeren mittleren IOD bei 20°, und 36,7% hatten Reduktionen von über 10% (europe.ophthalmologytimes.com). In absoluten Zahlen betrug der durchschnittliche Abfall bei Glaukompatienten etwa 1,56 mmHg (von ~15–16 auf ~14 mmHg) und bei Nicht-Glaukom-Patienten 1,47 mmHg (europe.ophthalmologytimes.com). Vereinfacht ausgedrückt senkte eine Kopferhöhung um 20°–30° den nächtlichen Augeninnendruck im Durchschnitt um etwa ein bis zwei Punkte, was eine wertvolle zusätzliche Reduktion für jemanden sein kann, dessen Ziel eine Reduktion von 20–30% des Ausgangswerts ist.
Eine separate Studie an gesunden Freiwilligen verglich zwei Methoden, um eine 30°-Kopferhöhung zu erreichen. Als die Probanden ihren gesamten Oberkörper durch Anheben des Bettkopfteils um 30° erhöhten, sank ihr IOD signifikant im Vergleich zum flachen Liegen (pmc.ncbi.nlm.nih.gov). Aber das einfache Stapeln gewöhnlicher Kissen, um den gleichen 30°-Winkel zu erreichen, senkte den IOD nicht signifikant (pmc.ncbi.nlm.nih.gov). (In dieser Studie lag der p-Wert für die Kissenstapelmethode nur bei 0,06–0,09 (pmc.ncbi.nlm.nih.gov).) Mit anderen Worten, eine stabile Erhöhung (Anheben des Bettrahmens oder ein festes Keilkissen) war wirksam, während ein weicher Kissenstapel zu stark zusammensackte, um das gleiche Ergebnis zu erzielen. Eine weitere Studie an tatsächlichen Glaukompatienten bestätigte diese Ergebnisse: Das Anheben des Bettkopfteils um 30° senkte den Augeninnendruck im Durchschnitt um etwa 2,0 mmHg, während die Verwendung mehrerer Kissen keinen zuverlässigen Abfall bewirkte (pubmed.ncbi.nlm.nih.gov). Tatsächlich erfuhr über ein Drittel der Patienten sogar einen Druckanstieg, als sie den Kissenstapel ausprobierten.
Diese Daten zeigen uns, dass eine echte geneigte Schlafposition (20–30°) dazu beitragen kann, den Augeninnendruck nachts zu senken. Der sicherste Weg, diesen Winkel zu erreichen und beizubehalten, ist im Allgemeinen ein Keilkissen oder ein verstellbares Bett anstelle von losen Kissen.
Kopferhöhung: Kissen, Keilkissen oder Betten?
Sobald Sie sich entschieden haben, den Kopf Ihres Bettes zu erhöhen, wie setzen Sie dies in der Praxis um? Hier sind die gängigen Methoden:
-
Keilkissen: Dies ist ein einzelnes rampenförmiges Kissen (meist aus Schaumstoff), das Kopf und Oberkörper stützt. Ein Keilkissen ist tragbar und in festen Winkeln erhältlich. Viele Glaukompatienten finden es relativ einfach zu verwenden. Der Nachteil kann der Komfort sein: Ist das Keilkissen zu hoch oder zu fest, kann es den Kopf nach vorne drücken oder Nackenverspannungen verursachen. Benutzer sollten ein Keilkissen mit moderatem Winkel wählen und es mit einem flacheren Kissen zur Nackenstütze kombinieren. Ein einmal richtig platziertes Keilkissen bietet eine stabile Neigung (im Gegensatz zu weichen Kissen, die zusammenfallen) und sollte den beabsichtigten Winkel von 20–30° beibehalten (pmc.ncbi.nlm.nih.gov).
-
Verstellbares Bett: Dies ist ein motorisierter Bettrahmen, der den Kopfteil nach oben neigen kann. Krankenhäuser verwenden diese häufig, und manche Menschen haben sie auch zu Hause. Ein verstellbares Bett ermöglicht es Ihnen, den gewünschten Winkel genau einzustellen, und viele finden es bequem, da ihr gesamter Oberkörper gestützt wird. Es ist effektiv, um Kopf und Rumpf oben zu halten. Der Nachteil ist praktischer Natur: Verstellbare Betten sind teuer und sperrig. Sie neigen auch die Matratze, nicht nur Ihr Kissen, was Schlafpartner verschieben oder andere Laken erfordern kann. (Sie bieten jedoch eine präzise kontrollierte Erhöhung, die ideal zur Druckreduzierung ist (pmc.ncbi.nlm.nih.gov).)
-
Gestapelte Kissen: Eine einfache DIY-Methode ist es, zwei oder mehr Kissen unter Kopf/Schultern zu stapeln. Dies kostet nichts extra, birgt aber Fallstricke. In der Praxis komprimieren oder verrutschen gestapelte Kissen oft während der Nacht, sodass der Winkel schwanken kann. Wie bereits erwähnt, ergaben Studien, dass selbst wenn Sie Kissen stapeln, um ~30° zu erreichen, die Augen möglicherweise nicht den gleichen Nutzen wie bei einer mechanischen Neigung erfahren (pmc.ncbi.nlm.nih.gov). Manche Menschen empfinden Kissenstapel als weniger bequem oder sicher, und sie könnten mitten im Schlaf aufwachen, um sie neu zu stapeln. Kurz gesagt, Kissenstapel funktionieren manchmal etwas, sind aber die am wenigsten zuverlässige Methode zur Senkung des IOD.
Patientenkomfort und Adhärenz: Letztendlich hilft jede Methode nur, wenn Sie sie beibehalten können. Es gibt keine formalen Studien zur Adhärenz bei Glaukompatienten, aber Lehren können aus verwandten Bereichen gezogen werden. Zum Beispiel können Patienten in Krankenhäusern, wo Krankenschwestern die Kopfteilneigung aus medizinischen Gründen überwachen, die volle Erhöhung oft nicht ständig ohne Erinnerungen aufrechterhalten (pubmed.ncbi.nlm.nih.gov). Zu Hause wird Komfort entscheidend. Manche Patienten lieben die sanfte Neigung eines Keilkissens und berichten von besserem Schlaf nach Anpassung ihrer Einrichtung, während andere die Idee aufgeben, weil sie mit steifem Nacken oder Husten (aufgrund der Neigung) aufwachen. Verstellbare Betten mögen großartig sein, aber nur, wenn Ihr Budget und der Platz im Schlafzimmer es zulassen. Kissenstapel sind einfach auszuprobieren, können sich aber instabil anfühlen.
In der Praxis experimentieren Patienten oft, um herauszufinden, was funktioniert: die Verwendung eines dünneren Keilkissens, das Hinzufügen einer Nackenrolle oder das Anordnen von Kissen unter dem Rücken, damit Sie nicht herunterrutschen. Es hilft, die Erhöhung schrittweise zu steigern (z.B. von einem 30cm auf ein 40cm Keilkissen), anstatt sofort einen steilen Winkel einzunehmen. Bedenken Sie, dass Ihr Partner oder Ehepartner nachts andere Positionen einnehmen könnte, daher können feste Grenzen (z.B. auf Ihrer der Wand am nächsten liegenden Seite schlafen) auch dazu beitragen, dass Sie in einer stabilen Neigung bleiben.
Schlafmasken und Liddruck
Viele Menschen verwenden Schlafmasken oder -schilde zum Schlafen (um Licht abzuschirmen). Jedoch könnte jede enge Maske oder Brille, die auf die Augen oder Augenlider drückt, den IOD durch externen Druck erhöhen. Tatsächlich haben Forscher gezeigt, dass das bloße Drehen des Kopfes in ein Kissen (simulierter Schlaf) den IOD allein durch Augenlidkompression um 20–28 mmHg erhöhen kann (pmc.ncbi.nlm.nih.gov). Das ist enorm – in einigen Fällen verdoppelt es den Innendruck – bis der Druck entlastet wird. Ähnlich ist bekannt, dass enge Schwimmbrillen den Augeninnendruck erhöhen (pmc.ncbi.nlm.nih.gov).
Seien Sie also nachts vorsichtig mit eng anliegenden Augenschutzprodukten. Dicke, starre Schlafbrillen oder Stirnbänder, die auf Ihre Augen drücken, sollten vermieden werden. Wenn Sie Dunkelheit benötigen, wählen Sie eine locker sitzende Maske, die nur bedeckt, aber nicht drückt. Es gibt auch die Idee, einen schützenden Schlafschild (eine hohle 3D-Maske oder eine Unterstützung für den Orbitarand) zu verwenden, um das Material von den Augenlidern fernzuhalten; eine Studie ergab, dass das Tragen eines solchen Schildes die Belastung des Auges beim Seitenliegen reduzierte (pubmed.ncbi.nlm.nih.gov). Kurz gesagt: Lassen Sie Ihre Ekzemmaske nicht zu einer Druckmanschette für Ihr Auge werden. Eine sanfte, weiche Maske, die Ihr Gesicht kaum berührt, ist am sichersten.
Schritt für Schritt: Veränderungen der Schlafhaltung ausprobieren
Wenn Sie (oder Ihr Arzt) versuchen möchten, Ihre Schlafhaltung anzupassen, um den Augeninnendruck zu senken, finden Sie hier eine einfache Anleitung:
-
Sprechen Sie mit Ihrem Augenarzt: Bevor Sie größere Änderungen vornehmen, informieren Sie Ihren Augenarzt oder Optiker. Fragen Sie, ob sie glauben, dass die Schlafhaltung in Ihrem speziellen Fall helfen könnte. Sie könnten Aufzeichnungen über Ihre IOD-Schwankungen oder den Fortschritt Ihres Gesichtsfelds haben und beraten, ob Haltungsänderungen für Sie sinnvoll sind.
-
Basismessung: Lassen Sie, wenn möglich, vor und nach einer Nacht mit erhöhter Schlafposition Ihren IOD tagsüber messen. Wenn Sie ein Heimtonometer haben (siehe unten), versuchen Sie, Ihren IOD eine Woche lang in Ihrer üblichen Bettposition zu messen, um Ihren normalen Bereich zu ermitteln. (Falls nicht, notieren Sie, wie sich Ihr Sehvermögen oder Ihr Komfort anfühlt, und verwenden Sie die Messwerte aus der Arztpraxis.)
-
Besorgen Sie sich eine Neigungsstütze: Wählen Sie ein Keilkissen oder eine verstellbare Plattform, um Ihren Kopf zu erhöhen. Streben Sie einen Neigungswinkel von etwa 20–30 Grad an. (Ein 7–12 Zoll großes Keilkissen bietet je nach Körpergröße typischerweise ~20–30°.) Platzieren Sie es so, dass Kopf, Nacken und Schultern auf der Neigung ruhen. Wenn Sie kein Keilkissen haben, beginnen Sie damit, mehrere Kissen sicher unterzulegen.
-
Probieren Sie Schlafpositionen aus:
- Rückenlage (Rücken): Beobachten Sie, wie Sie sich fühlen, wenn Sie auf dem Rücken in der Neigung liegen. Dies verteilt den Druck gleichmäßig und maximiert oft den IOD-Abfall.
- Seitenlage: Wenn Sie auf der Seite schlafen müssen, achten Sie darauf, dass das obere Auge auf dem Kissen liegt. Das bedeutet, vermeiden Sie es, auf dem Auge mit stärkerer Sehnervenschädigung zu liegen. Sie können auch ein flaches Handtuch oder eine kleine Stütze unter Ihrer rollenden Schulter verwenden, damit Ihr Gesicht nicht fest ins Bett gedrückt wird.
- Seitenwechsel: Wenn Sie gewohnheitsmäßig auf einer Seite schlafen, versuchen Sie, die Seiten nachts oder alle paar Stunden zu wechseln. Dies verhindert, dass ein Auge die ganze Nacht unten ist.
-
Komfort überwachen: Wie fühlt sich die neue Position an? Wachen Sie mit Nackenverspannungen, verstopfter Nase oder kontrolliertem Schnarchen auf? Passen Sie den Winkel an oder fügen Sie bei Bedarf eine Nackenrolle hinzu. Es kann ein bis zwei Wochen dauern, sich anzupassen. Führen Sie einige Nächte lang ein Schlaftagebuch, in dem Sie Komfort, Schlafqualität und morgendliche Sehstörungen oder Kopfschmerzen notieren.
-
Messen Sie Ihren IOD (wenn möglich): Wenn Sie Zugang zu einem Heimtonometer haben (siehe unten), nehmen Sie jeden Abend und Morgen in Ihrer neuen Position Messwerte auf. Suchen Sie nach einem Abwärtstrend im Vergleich zu zuvor. Wenn Sie kein Gerät haben, können Sie einen 24-Stunden-IOD-Überwachungsblock in einem Schlaflabor oder einer Klinik vereinbaren. Andernfalls bitten Sie Ihren Arzt, den IOD bei Bedarf zu verschiedenen Zeiten (Mitternacht, 2 Uhr morgens usw.) zu messen.
-
Pausieren und Maske oder Ausrüstung anpassen: Stellen Sie sicher, dass jede Augenklappe oder Maske locker sitzt oder von den Augenlidern abgehoben ist. Überprüfen Sie sorgfältig, dass Ihr Kissen den Augenbereich überhaupt nicht drückt. Wenn Druck auf die Augenlider spürbar war, versuchen Sie, einen hohlen Schild oder einfach ein sehr weiches Stirnband zu verwenden.
-
Nachuntersuchung: Melden Sie sich nach einigen Wochen bei Ihrem Arzt. Teilen Sie alle IOD-Aufzeichnungen von zu Hause mit oder beschreiben Sie einfach Änderungen des morgendlichen Sehvermögens oder der Untersuchungsergebnisse. Gemeinsam können Sie entscheiden, ob die Fortsetzung der neuen Schlafgewohnheit vorteilhaft ist.
Heimüberwachung mit Tonometrie
Viele Menschen fragen sich, ob sie diese Veränderungen zu Hause „testen“ können. Heutzutage gibt es Geräte wie das iCare HOME Rebound-Tonometer (FDA-zugelassen), mit denen Patienten ihren IOD selbst messen können. Solche Heimtonometer können Muster außerhalb der Sprechstundenzeiten aufzeichnen (pmc.ncbi.nlm.nih.gov). Eine Studie zeigte, dass etwa 72–82% der Patienten lernen konnten, iCare HOME mit etwas Training korrekt zu verwenden (pmc.ncbi.nlm.nih.gov). Wenn Sie ein solches Gerät mieten oder kaufen, würden Sie typischerweise mehrere Messungen pro Tag durchführen (auch im Liegen, da iCare in jeder Position funktioniert) und die Daten dann herunterladen, um sie Ihrem Arzt zu zeigen.
Beachten Sie, dass die Messwerte von Heimtonometern geringfügig von den Goldmann-Messungen in der Praxis abweichen können (pmc.ncbi.nlm.nih.gov), aber sie sind dennoch sehr nützlich für Trends. Mit einem Heimtonometer könnten Sie buchstäblich in Ihrer neuen Position schlafen und sehen, ob Ihre nächtlichen IOD-Werte niedriger sind als auf Ihren alten Kissen. (Ihr Arzt kann Ihnen möglicherweise eines für einige Testtage ausleihen.) Wenn die Heimtonometrie nicht verfügbar ist, konzentrieren Sie sich auf regelmäßige Kontrolluntersuchungen und informieren Sie den Arzt über Ihre geänderten Schlafgewohnheiten, damit er die Ergebnisse im Kontext interpretieren kann.
Fazit
Kleine Veränderungen der Schlafhaltung können einen messbaren Einfluss auf den Augeninnendruck haben. Das Schlafen mit erhöhtem Kopf (20–30°) senkt den IOD normalerweise um etwa 1–2 mmHg oder grob 10% (europe.ophthalmologytimes.com), während flaches oder bäuchlings Schlafen ihn erhöht. Ebenso neigt das untere Auge, wenn Sie auf der Seite liegen, zu höheren Druckspitzen (pmc.ncbi.nlm.nih.gov) (pubmed.ncbi.nlm.nih.gov). Die Verwendung eines festen Keilkissens oder eines verstellbaren Betts ist im Allgemeinen zuverlässiger als das Balancieren loser Kissen (pmc.ncbi.nlm.nih.gov). Komfort und Beständigkeit sind wichtig: Wählen Sie die Methode, mit der Sie tatsächlich jede Nacht schlafen können. Vermeiden Sie außerdem jegliche engen Schlafmasken, die auf Ihre Augen drücken, da externer Druck diese Vorteile zunichte machen kann. Indem Sie Ihre Schlafkonfiguration sorgfältig anpassen und, falls möglich, Ihren eigenen IOD zu Hause überwachen, können Sie diese Strategie in Ihre Glaukomversorgung integrieren. Besprechen Sie solche Änderungen immer mit Ihrem Augenarzt, da dieser Ihnen helfen kann, Ihre Augeninnendruckwerte zu interpretieren und Ratschläge auf Ihre Erkrankung zuzuschneiden.