Įvadas
Glaukoma yra sudėtinga akių liga, kurios atveju joks atskiras tyrimas negali pateikti galutinio atsakymo. Vietoj to, reikia atlikti visą tyrimų seriją, kad būtų sudarytas išsamus jūsų akių vaizdas: išmatuoti spaudimą, ištirti drenažo kampą, įvertinti regos nervo galvutę ir sudaryti regėjimo lauko žemėlapį. Kiekvienas tyrimas pateikia vieną dėlionės dalį. Suprasdami, ką rodo kiekvienas tyrimas ir ką reiškia skaičiai, tampate aktyviu savo priežiūros partneriu, o ne tik pasyviu pacientu, sėdinčiu nežinioje. Šiame vadove paaiškinsime, kodėl reikalingi keli tyrimai ir kaip kiekvienas jų suteikia unikalią informaciją apie jūsų akies spaudimą, anatomiją, nervų sveikatą ir regėjimą, pateikiant aiškius gautų rezultatų paaiškinimus.
Kodėl svarbūs keli tyrimai
Glaukoma apibrėžiama kaip regos nervo pažeidimas, dažnai susijęs su padidėjusiu akies spaudimu (intraokulinis spaudimas arba AKS), tačiau ji gali atsirasti net esant „normaliam“ spaudimui. Pavyzdžiui, daugelio glaukomos pacientų išmatuotas AKS iš tikrųjų yra palyginti žemas, nes jie turi plonas ragenas, dėl ko spaudimo rodmenys gali atrodyti klaidingai maži (pmc.ncbi.nlm.nih.gov). Priešingai, labai stora ragena gali padidinti AKS, nors iš tikrųjų jis yra mažesnis. Kita vertus, kai kurioms akims, turinčioms didesnį spaudimą, niekada neišsivysto glaukoma. Todėl gydytojai, be spaudimo, turi atsižvelgti ir į akies anatomiją bei funkciją. Tai reiškia, kad reikia ištirti drenažo kampą (kad pamatytumėte, ar skystis gali tinkamai nutekėti), apžiūrėti regos nervą, ar nėra pažeidimų, ir patikrinti periferinį regėjimą. Praktikoje tam reikalingas išsamus įvertinimas su papildomais tyrimais (pmc.ncbi.nlm.nih.gov). Vienoje tarptautinių gairių apžvalgoje pažymima, kad bendroji patikra yra „riboto klinikinio naudingumo“, ir joks atskiras tyrimas neturi reikiamo jautrumo ir specifiškumo (pmc.ncbi.nlm.nih.gov). Išvada yra tokia, kad slėgio matavimas, vaizdavimas ir regėjimo lauko tyrimai yra naudojami patvirtinti arba atmesti glaukomą.
Kad būtumėte įgalintas kaip pacientas, reikia paaiškinti kiekvieną tyrimą ir jo rezultatą. Kai išeinate iš apžiūros kabineto, turėtumėte žinoti, pavyzdžiui: „Vidutinis AKS buvo 18 mmHg, o pachimetrija parodė, kad mano ragena yra plona, o tai reiškia, kad mano tikrasis AKS greičiausiai yra didesnis“ arba „Mano OCT rodo raudonas sritis, kur mano nervinių skaidulų sluoksnis yra plonesnis nei įprasta.“ Turėdami šias žinias ir faktinius tyrimų išrašus, galite stebėti tendencijas laikui bėgant ir užduoti pagrįstus klausimus.
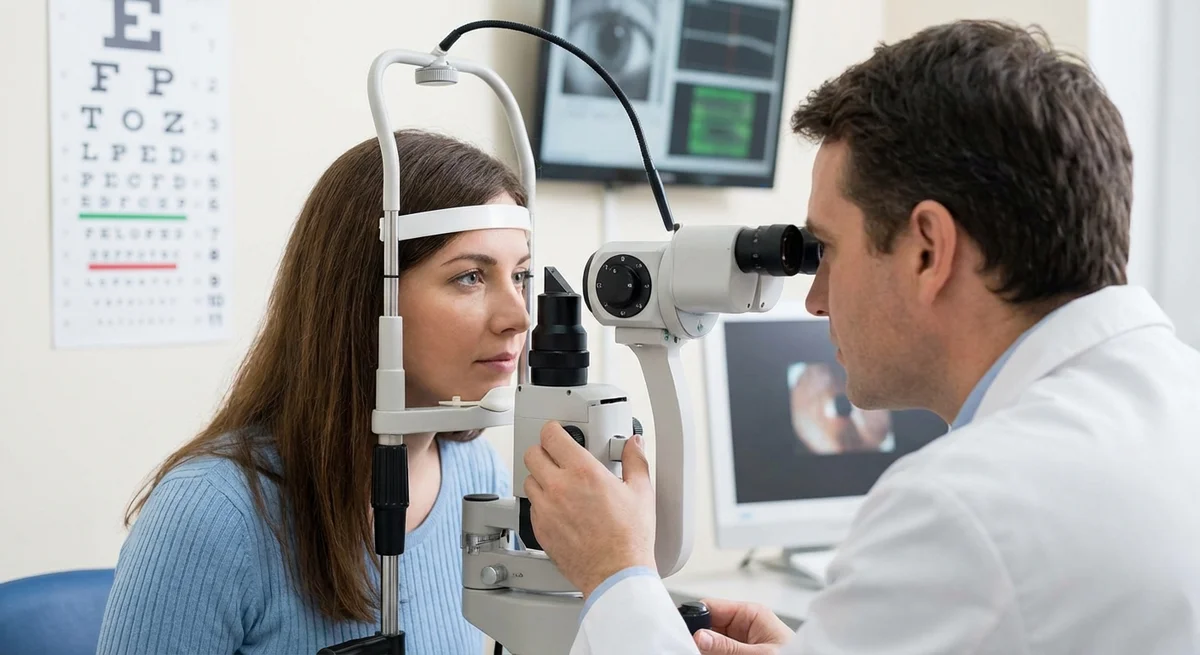
Akies spaudimo matavimas (tonometrija ir pachimetrija)
Vienintelis koreguojamas glaukomos rizikos veiksnys yra padidėjęs akies spaudimas. Todėl AKS matavimas yra esminis pirmas žingsnis, tačiau ir jis turi niuansų.
-
Goldmanno aplanacijos tonometrija (GAT) yra auksinis standartas AKS matavimui. (pmc.ncbi.nlm.nih.gov) Šio tyrimo metu mažas zondas švelniai išplokština („apalanuoja“) rageną, naudojant plyšinės lempos mikroskopą. GAT naudojama dešimtmečius ir yra labai gerai patvirtinta. (pmc.ncbi.nlm.nih.gov) Jai reikalingi anestetikai akių lašai ir kruopšti technika. Dauguma klinikinių tyrimų ir glaukomos gydymo slenksčių yra pagrįsti Goldmanno AKS vertėmis. Kadangi GAT pagrįsta ragenos plokštinimu, jos rodmuo yra tikslus „vidutinei“ ragenai (apie 520 mikronų storio (eugs.bitblox.eu)). Tačiau jei jūsų ragena yra daug plonesnė arba storesnė, rodmuo gali būti netikslus (daugiau apie tai žemiau).
-
Bekontaktė (oro srovės) tonometrija yra gerai žinomas ir patogesnis tyrimas, kurio metu į akį trumpai pučiamas oro sūkurys. Jis taip pat matuoja spaudimą, analizuodamas, kaip ragena išsilygina veikiama oro impulsu. Šiuolaikiniai oro srovės prietaisai parodė labai stiprų ryšį su Goldmanno matavimais (pmc.ncbi.nlm.nih.gov). Vieno tyrimo metu oro srovės rodmenys skyrėsi nuo GAT maždaug 1–2 mmHg (su koreliacijos koeficientu >0,8) (pmc.ncbi.nlm.nih.gov). Kitaip tariant, jei jūsų GAT rodmuo yra 18 mmHg, oro srovė gali parodyti maždaug 19–20, o tai kliniškai nereikšminga. Oro srovės tonometrija yra greita, bekontaktė ir nereikalauja anestetikų lašų (pmc.ncbi.nlm.nih.gov). Daugelis gydytojų ją naudoja pradinei patikrai ar greitiems patikrinimams. Tačiau kartais jis gali pervertinti spaudimą akyse su labai dideliu AKS ar kitomis ragenos problemomis, todėl padidinti rodmenys dažnai patikrinami dar kartą Goldmanno metodu, siekiant patvirtinimo.
-
Atšokimo tonometrai (pvz., iCare) yra nešiojami prietaisai, kuriuos galite naudoti klinikoje (o kai kuriais atvejais ir namuose) be lašų. Mažas zondas tiesiogine prasme atšoka nuo ragenos, o atšokimo greitis rodo spaudimą. iCare tonometrai vis dažniau naudojami greitai patikrai arba pacientams, kurie netoleruoja Goldmanno (vaikams, nebendradarbiaujantiems pacientams arba kai netaikoma anestezija). Tyrimai rodo, kad iCare matavimai stipriai sutampa su Goldmanno matavimais esant žemam ir vidutiniam spaudimui (pmc.ncbi.nlm.nih.gov). Pavyzdžiui, vieno tyrimo metu vidutinis AKS, išmatuotas iCare ir Goldmanno metodais, buvo beveik identiškas (18,3 vs 18,5 mmHg) su puikia koreliacija (pmc.ncbi.nlm.nih.gov). Tačiau iCare linkęs šiek tiek nepakankamai įvertinti labai didelius slėgius (akims, viršijančioms ~23 mmHg) ir yra labiau paveiktas ragenos storio (pmc.ncbi.nlm.nih.gov). Didelis jo privalumas yra patogumas: nereikia jokių lašų ir minimalaus apmokymo naudotis. Kai kurios klinikos skolina iCare aparatus naudoti namuose („iCare HOME“), kad pacientai galėtų stebėti savo spaudimą.
-
Dinaminė kontūrinė tonometrija (Pascal DCT) naudoja specialų įgaubtą jutiklio antgalį, atitinkantį ragenos formą. Jis nuolat matuoja spaudimą ir yra suprojektuotas taip, kad mažiau priklausytų nuo ragenos savybių. Tyrimai parodė, kad DCT rodmenys vidutiniškai yra šiek tiek didesni nei Goldmanno rodmenys (pmc.ncbi.nlm.nih.gov). Svarbu tai, kad DCT yra mažiausiai paveikta ragenos storio (pmc.ncbi.nlm.nih.gov). Lyginamajame tyrime 45 mikronų ragenos storio padidėjimas žymiai padidino GAT ir oro srovės rodmenis, tačiau minimaliai paveikė DCT rodmenis (pmc.ncbi.nlm.nih.gov). Kitaip tariant, jei turite neįprastai storą ar ploną rageną, DCT gali suteikti tikresnę AKS vertę. Tačiau DCT prietaisai yra stambesni ir rečiau naudojami įprastinėje praktikoje.
-
Centrinės ragenos storis (pachimetrija) matuojamas milimetrais pachimetro prietaisu (ultragarsiniu arba optiniu) ir yra esminis tonometrijos kontekstas. Kadangi tonometrai plokština rageną, plonesnė nei įprasta ragena bus stumiama plokščiau ta pačia jėga nei vidutinė ragena, todėl bus gautas klaidingai žemas slėgio rodmuo (eugs.bitblox.eu)). Priešingai, stora ragena priešinasi plokštinimui ir duoda klaidingai aukštą rodmenį. Pavyzdžiui, tyrimai pažymi, kad Goldmanno aplanacija yra tiksli tik esant maždaug 520 µm; daug plonesnės vertės labai nepakankamai įvertina tikrąjį spaudimą (eugs.bitblox.eu), o labai storos ragenos gali pervertinti spaudimą. Štai kodėl pachimetrija nuolat atliekama kartu su AKS: jei jūsų ragena yra žymiai plona, jūsų gydytojas žinos, kad „normalus“ AKS iš tikrųjų gali maskuoti riziką, o jei ji stora, didelis rodmuo gali būti ne toks nerimą keliantis (pmc.ncbi.nlm.nih.gov). Tiesą sakant, beveik pusės glaukomos pacientų ragenos yra plonesnės nei vidutinės, o tai iš dalies paaiškina, kodėl jie turėjo „normalų“ spaudimą, nepaisant ligos (pmc.ncbi.nlm.nih.gov).
-
Dienos ir svyravimų poveikis. Bet koks vienas slėgio matavimas vizito pas gydytoją metu yra tik momentinė nuotrauka. Dabar žinome, kad AKS svyruoja visą dieną ir naktį, o šie svyravimai gali būti nepriklausomas glaukomos progresavimo rizikos veiksnys. Metaanalizė parodė, kad ilgalaikis AKS svyravimas pats savaime padidina regėjimo lauko praradimo riziką (rizikos santykis ~1,43 tiems, kurie patiria didelius ilgalaikius svyravimus) (pmc.ncbi.nlm.nih.gov). Kitaip tariant, akis, kurios spaudimas svyruoja tarp 18 ir 26 mmHg per kelias dienas ar savaites, gali būti didesnės rizikos grupėje nei ta, kurios spaudimas visą laiką išlieka apie 18 mmHg (pmc.ncbi.nlm.nih.gov). Dėl šios priežasties kai kurie specialistai užsako matavimus skirtingu paros metu arba naudoja 24 valandų stebėjimą (pvz., kontaktinių lęšių jutiklį ar namų tonometriją), kad nustatytų nepastebėtus pikus. Tai taip pat pabrėžia, kad reikia užregistruoti kelis matavimus laikui bėgant, o ne pasikliauti vienu rodmeniu.
Suprasdami tonometriją ir pachimetriją, žinosite, kaip matuojamas ir koreguojamas jūsų AKS. Pavyzdžiui, galite paklausti: „Mano rodmuo buvo 18 mmHg, bet ragenos plonos – koks pakoreguotas spaudimas?“ arba „Mano spaudimas pakilo ryte – ar turėčiau bandyti užfiksuoti daugiau rodmenų per dieną?“
Drenažo kampo tyrimas (gonioskopija)
Glaukoma yra ne tik apie spaudimą – tai taip pat apie tai, kaip skystis nuteka iš jūsų akies. Skystis (vandeningasis skystis) išeina per mažą kampą tarp rainelės ir ragenos priekinėje akies dalyje. Sergant atviro kampo glaukoma, šis drenažo kampas yra plačiai atviras, tačiau nutekėjimo mechanizmas kažkaip sutrikęs. Sergant uždaro kampo glaukoma, kampas yra siauras arba užblokuotas, trukdantis skysčiui nutekėti ir sukeliantis spaudimo padidėjimą. Gonioskopija yra vienintelis būdas tiesiogiai pamatyti ir įvertinti šį kampą.
-
Van Hericko įvertinimas. Prieš gonioskopiją, oftalmologas gali greitai įvertinti plyšine lempa, naudojant Van Hericko testą. Šviečiant siauru šviesos plyšiu ragenos ir rainelės krašte, egzaminuotojas gali palyginti periferinės kameros gylį su ragenos storiu. Jei tarpas yra siauras (mažiau nei ketvirtadalis ragenos storio), tai rodo siaurą kampą, kuriam reikia formalios gonioskopijos (eugs.bitblox.eu)). Tai bekontaktis patikros žingsnis, bet nėra galutinis.
-
Gonioskopija su lęšiu. Kad tiksliai pamatytų kampą, gydytojas naudoja specialų gonioskopijos lęšį (panašų į mažą kontaktinį lęšį su veidrodėliais). Tai leidžia šviesai patekti į akį be visiško vidinio atspindžio, todėl gydytojas gali matyti kampo struktūras per lęšį. Kampas vertinamas pagal jo plotį. Dažnos vertinimo sistemos apima Shaffer (vertinama nuo 0 iki 4 pagal kampo plotį laipsniais; 0 = uždarytas, 4 = labai atviras) ir Spaeth (išsamesnė sistema, atsižvelgianti į rainelės prisitvirtinimą ir kampo gylį). Tai mums pasako, ar kampas yra fiziologiškai atviras, ar pavojingai siauras.
-
Opozicinis vs. sinechinis užsidarymas. Gonioskopijos metu gydytojas gali pastebėti, kad rainelė liečia trabekulinį tinklą (kampo sienelę). Jei rainelė tiesiog spaudžia kampą (opozicinis užsidarymas), jis gali atsidaryti sumažinus spaudimą arba po lazerinės iridotomijos. Tačiau jei yra faktinių sąaugų (periferinės priekinės sinechijos), klijuojančių rainelę per tinklą, tai rodo lėtinį užsidarymą, kuris gali visiškai neatsistatyti. Jei yra sinechijų, vien tik iridotomija gali nepašalinti užsikimšimo, ir gali prireikti pažangesnių gydymo būdų, tokių kaip chirurginė goniosinechializė.
-
Nepakankamo naudojimo įspėjimas. Gonioskopija yra labai svarbi, bet dažnai praleidžiama. 2024 m. JAV atliktas tyrimas parodė, kad daugiau nei 70% pacientų išvis neturėjo užregistruotos gonioskopijos pirminio glaukomos įvertinimo metu (pmc.ncbi.nlm.nih.gov). Tai kelia nerimą, nes neatpažinta akis su siauru kampu vėliau gali sukelti ūminę kampo uždarymo krizę. Tiesą sakant, tiek Amerikos oftalmologijos akademija, tiek Pasaulinė glaukomos asociacija rekomenduoja gonioskopiją pirmojo apsilankymo pas glaukomos gydytoją metu (ir periodiškai vėliau, pvz., kas 5 metus), kad būtų patikrinti kampai (pmc.ncbi.nlm.nih.gov). Praktikoje, jei jums nebuvo atlikta gonioskopija, turėtumėte jos paprašyti – ypač jei turite kokių nors simptomų (neryškus matymas, aureolės) ar rizikos veiksnių (labai toliaregiškumas, šeimos anamnezėje yra kampo uždarymo glaukoma, azijietiškos ar arktinės kilmės). Žinojimas apie jūsų kampo anatomiją paverčia jūsų glaukomos įvertinimą iš spėlionės į tikslumą.
Regos nervo ir tinklainės įvertinimas
Regos nervo galvutė („akies kabelis“) yra pagrindinė glaukomos pažeidimo vieta. Kruopštus nervo galvutės ir aplinkinės tinklainės tyrimas bei vaizdavimas yra būtini diagnozei nustatyti ir stebėjimui.
-
Klinikinis regos nervo tyrimas. Gydytojas apžiūrės plyšine lempa arba oftalmoskopu ir įvertins regos diską (apvalią vietą, kurioje išeina nervinės skaidulos). Pagrindinės savybės apima: ekskavacijos ir disko santykį (centrinės „taurės“ dydis, palyginti su visu disku) ir neuroretinalinio krašto storį. Sergant glaukoma, ekskavacija paprastai didėja, nes prarandamas krašto audinys. Normalus ekskavacijos ir disko santykis dažnai yra apie 0,3 (ekskavacija sudaro 30% disko), tačiau skiriasi priklausomai nuo disko dydžio. Santykiai, didesni nei ~0,6, arba asimetrija tarp akių, didesnė nei ~0,2, kelia įtarimų. Gydytojas taip pat patikrina krašto formą: paprastai kraštas yra storesnis apačioje ir viršuje („ISNT taisyklė“), tačiau glaukoma dažnai pirmiausia plonina kraštą viršutiniame ir apatiniame poliuose. Kiti radiniai apima disko kraujosruvas (mažus liepsnos formos kraujavimus disko paviršiuje) ir tinklainės nervinių skaidulų sluoksnio (RNFL) defektus (pleišto formos trūkstamų nervinių skaidulų modelius, matomus su raudonu šviesos filtru). Tyrimai rodo, kad disko kraujosruvos yra palyginti retos sveikose akyse (<2% paplitimas), tačiau dažniau pasitaiko sergant glaukoma (iki 10–15% glaukomos pažeistų akių) (pmc.ncbi.nlm.nih.gov). Svarbu, kad disko kraujosruva yra raudona vėliava – ji dažnai priešinasi tolesniam nervų pažeidimui. Viena analizė parodė, kad akys su kraujosruvomis stebėjimo metu patyrė žymiai greitesnį regėjimo lauko praradimą (pmc.ncbi.nlm.nih.gov). RNFL tyrimas taip pat yra vertingas: ryškių NFL ruoželių praradimas tinklainėje gali būti matomas kaip tamsūs „įpjovimai“, besitęsiantys nuo disko. Tiesą sakant, tyrimai pažymi, kad kruopštus RNFL patikrinimas gali atskleisti pažeidimą prieš pasirodant regėjimo lauko defektui (pmc.ncbi.nlm.nih.gov). Visi šie stebėjimai (ekskavacijos dydis, krašto suplonėjimas, kraujosruvos, RNFL defektai ir bet kokia asimetrija tarp akių) bendrai padeda diagnozuoti ir nustatyti glaukomos stadiją.
-
Regos disko fotografija. Aukštos kokybės spalvotos regos nervo nuotraukos dažnai daromos, siekiant nustatyti pradinę būklę. Šios stereoskopinės disko nuotraukos išsaugo 3D nervo galvutės vaizdą. Palyginus būsimas nuotraukas su pradine būsena, gydytojas gali pastebėti subtilius pokyčius laikui bėgant (pvz., naują krašto suplonėjimą ar kraujosruvas). Tai tarsi jūsų regos nervo „momentinė nuotrauka“ byloje. Klinikininiuose tyrimuose disko nuotraukos yra pagrindinis progresavimo nustatymo metodas. Pacientai turėtų prašyti, kad disko nuotraukos būtų padarytos ankstyvuoju gydymo etapu ir paprašyti jų asmeniniams įrašams.
-
Optinė koherentinė tomografija (OCT). OCT sukėlė revoliuciją glaukomos priežiūroje, teikdama kiekybinį, skerspjūvio vaizdavimą regos nervo ir tinklainės. OCT skenavimas (neinvazinis ir neskausmingas) sukuria tinklainės nervinių skaidulų sluoksnio (RNFL) storio žemėlapį aplink regos nervą, taip pat ganglijinių ląstelių–vidinio rezginio sluoksnio (GCL-IPL) storį makuloje. Šiuose sluoksniuose yra nervinės skaidulos ir ląstelių kūnai, kurie prarandami sergant glaukoma. OCT prietaisas palygina jūsų akies vertes su įmontuota normine duomenų baze sveikų akių (suderintų pagal amžių ir t.t.). OCT išraše matysite spalvomis pažymėtus žemėlapius ir grafikus:
-
Spalvinis storio žemėlapis: Tai rodo skerspjūvio skenogramas arba storio žemėlapius. Paprastai, šiltos spalvos (žalia/geltona/raudona) rodo storesnį normalų audinį, o vėsios spalvos (mėlyna/žalia) rodo plonesnes sritis (journals.lww.com). Pavyzdžiui, RNFL storio žemėlapyje ilgas žalias lankas yra normalus, bet bet kokios raudonos zonos gali reikšti suplonėjimą. „RNFL nuokrypio žemėlapis“ dažnai būna žalias normalioms sritims ir geltonas/raudonas, kad pažymėtų taškus už normalių ribų (journals.lww.com).
-
TSNIT arba profilio grafikas: Tai reiškia temporalinis–viršutinis–nosinis–apatinis–temporalinis (apskritimas aplink nervą). Dažnai jis grafiškai pavaizduojamas dviem linijomis (po viena kiekvienai akiai), rodančiomis RNFL storį, palyginti su laikrodžio valanda. Ataskaitos diapazonas (normalus) rodomas žalia juosta. Jei jūsų linija (dažnai viena ištisinė, viena punktyrinė kiekvienai akiai) patenka į geltonos/raudonos zonos, tas taškas yra nenormaliai plonas. Abiejų akių palyginimas tame pačiame grafike pabrėžia asimetriją (journals.lww.com).
-
Ganglijinių ląstelių analizė: Daugelis OCT taip pat pateikia makulos ganglijinių ląstelių sluoksnio žemėlapį. Paprastai tai atrodo kaip elipsinis arba ovalus žemėlapis per centrinę tinklainę, vėlgi su žalia/geltona/raudona kodavimo sistema. Pažeidimai sergant glaukoma dažnai pirmiausia pasirodo nosinėje arba apatinėje makulos dalyje šiuose žemėlapiuose.
-
Skaitmeninės santraukos: OCT taip pat pateiks vidutinį RNFL storį (globalų ir pagal kvadrantus), skaitmeninį palyginimą su norma (standartiniais nuokrypiais arba procentiliais) ir galbūt „glaukomos tikimybės balą“. Tai palengvina interpretaciją, tačiau galite patikrinti vizualinius žemėlapius.
-
Progresavimo analizė: Jei laikui bėgant turite kelias OCT skenogramas, daugelis prietaisų gali rodyti tendencijos grafiką arba įvykių analizę, kad pamatytumėte, ar nervo storis mažėja. Programinė įranga gali pažymėti reikšmingo praradimo taškus per apsilankymus.
-
Iš pradžių suprasti savo OCT išrašą gali būti sudėtinga, tačiau atminkite: žalia = gerai, geltona = ribinė, raudona = greičiausiai nenormalu. Jei ataskaitoje jūsų vidutinis RNFL storis rodomas raudonai, tai reiškia, kad jis yra plonesnis nei 99% normalių tos amžiaus grupės žmonių. Jei grafike pažymėta tendencijos linija rodo žemėjančią nuolydį, tai reiškia, kad plonėjimas progresuoja. Paprašykite savo gydytojo peržiūrėti šias ataskaitas su jumis. Pavyzdžiui, jei matote naują raudoną (nenormalų) sektorių RNFL žemėlapyje, palyginti su praėjusių metų žaliu žemėlapiu, tai svarbu pastebėti anksti.
Regėjimo lauko tyrimas
Regėjimo lauko (perimetrijos) tyrimai matuoja, kaip gerai matote visomis kryptimis (ypač periferinį regėjimą). Kadangi glaukoma paprastai sukelia „dėmėtą“ šoninio regėjimo praradimą, automatinė perimetrija yra nepakeičiama. Humphrey lauko analizatorius (HFA) yra standartinis prietaisas. Štai ką reikia žinoti:
-
24-2 vs. 10-2 tyrimas: Dažniausia patikros programa yra HFA 24-2 testas, kuris tiria 54 taškus centrinėje 24 laipsnių regėjimo lauko dalyje (6 laipsnių tinklelyje). Tai leidžia aptikti ankstyvąsias klasikines lankines glaukomos skotomas. Tačiau jame yra palyginti mažai taškų centrinėje 10°. 10-2 testas apima smulkesnį 68 taškų tinklelį virš centrinės 10° dalies, naudingas aptikti paracentrinius defektus šalia fiksacijos, kuriuos praleidžia standartiniai laukai. Dabartinis patarimas yra, kad jei 24-2 testo metu šalia centro pasirodo koks nors reikšmingas defektas, akis turėtų būti pakartotinai patikrinta su 10-2 lauko tyrimu (www.ncbi.nlm.nih.gov). Naujesnis „24-2C“ testas prideda papildomų taškų centrinėje 10° dalyje prie 24-2 tinklelio, pagerindamas centrinio praradimo aptikimą (www.ncbi.nlm.nih.gov). Šie testai atliekami po vieną akį; jūs paspaudžiate mygtuką kiekvieną kartą, kai matote mažą šviesos blykstę, žiūrėdami į fiksuotą taikinį.
-
Patikimumo indeksai: Kiekviename lauko išraše pateikiami patikimumo balai. „Fiksacijos praradimas“ matuoja, kaip dažnai nukreipėte žvilgsnį nuo taikinio (sekant akląją dėmę), o klaidingai teigiami/neigiami rodikliai vertina, ar spaudėte neteisingai. Didelis klaidingai teigiamų (klaidingų paspaudimų) arba klaidingai neigiamų (praleistų akivaizdžių šviesų) rodiklių skaičius reiškia, kad tyrimo rezultatai gali būti nepatikimi. Dažnai reikia dviejų bandymų, kad būtų gautas patikimas pradinis lygis. Tiesą sakant, pirmasis regėjimo lauko testas beveik visada turi mokymosi artefaktų – dėl nepatyrimo dažnai praleidžiama daugelis taškų (pmc.ncbi.nlm.nih.gov). Todėl jūsų gydytojas paprastai nustatys pradinę būklę atlikdamas du gerus tyrimus, atskirtus keliomis savaitėmis, prieš darydamas bet kokias išvadas apie progresavimą. Prieš atliekant regėjimo lauko testą, visada būkite gerai pailsėję ir tinkamai pakoreguoti (su receptiniais akiniais), ir stenkitės reaguoti nuosekliai.
-
Lauko išrašo skaitymas: Pagrindinė ataskaitos dalis rodo jūsų jautrumą kiekviename taške. Pilkumo skalės žemėlapis naudoja tamsesnius atspalvius, kad parodytų mažesnį jautrumą („juodoji skylė“ reiškia labai prastą regėjimą toje vietoje). Žemiau, bendrojo nuokrypio (TD) skaičiai rodo, kiek decibelų kiekvienas taškas yra žemiau amžiaus normos vidurkio. Rašto nuokrypio (PD) žemėlapis koreguoja bendrą apšviestumo sumažėjimą (pavyzdžiui, jei turėjote kataraktą, jis pašalina tą bendrą poslinkį, kad pabrėžtų lokalizuotus praradimus). Pagrindiniai indeksai apima: Vidutinį nuokrypį (MD) – vidutinį skirtumą nuo normos visame lauke (0 dB yra normalu; neigiamas MD reiškia bendrą praradimą) – ir Regėjimo lauko indeksą (VFI) – procentinį balą (100% yra visas vaizdas, 0% yra beveik aklumas). VFI ypač naudingas stebint progresavimą laikui bėgant (statesni žemyn besileidžiantys šlaitai reiškia greitesnį praradimą). Gavę išrašą, atkreipkite dėmesį, ar pagrindiniai taškų klasteriai yra patamsinti arba pažymėti PD, ir stebėkite MD/VFI tendencijas nuosekliuose tyrimuose.
-
Stadija ir progresavimas: Kartu su OCT ir regos nervo tyrimu, laukai mums pasako, ar glaukoma yra stabili, ar blogėja. Pavyzdžiui, jei jūsų VFI nukrenta nuo 90% iki 80% per dvejus metus, arba jei atsiranda naujų defektų 3 taškų rašto bloke <5% lygyje, tai rodo progresavimą. Pagal įstatymą (ir daugelį gairių), pacientams, kuriems diagnozuota ankstyva glaukoma, regėjimo laukai turėtų būti atliekami bent kartą per metus, dažniau (kas 6 mėnesius ar rečiau), jei pokyčiai vyksta greičiau.
-
Atsirandantys regėjimo lauko testai: Be Humphrey, yra namų ar planšetinių kompiuterių pagrindu veikiantys perimetrai, tokie kaip Melburno greitieji laukai (MRF). Vieno tyrimo metu MRF buvo pripažintas „ekonomiškai efektyviu, taupančiu laiką ir patogiu vartotojui“, o rezultatai apskritai buvo palyginami su Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Tokie namų perimetrijos prietaisai dabar gali papildyti klinikinius vizitus, ypač pacientams atokiose vietovėse arba turintiems judėjimo problemų. Visada įsitikinkite, kad bet koks namų tyrimas atliekamas tamsioje, tylioje patalpoje ir atidžiai laikykitės instrukcijų.
Pažangūs ir nauji tyrimai
Akių priežiūra yra technologijų priešakyje. Be standartinių tyrimų, kai kurie pažangūs testai ir naujos technologijos yra kuriami arba diegiami, siekiant aptikti glaukomą dar anksčiau ir stebėti ją tiksliau:
-
Optinė koherentinė tomografija su angiografija (OCT-A): Tai naujesnis OCT režimas, kuris vizualizuoja kraujo tėkmę mažuose kapiliaruose aplink regos nervą ir makulą, be dažų. Tyrimai rodo, kad OCT-A gali aptikti sumažėjusią perfuziją prieš akivaizdų nervo struktūrinį suplonėjimą. Pavyzdžiui, nustatyta, kad glaukomos pacientai turi mažesnį kapiliarų tankį aplink regos nervo galvutę, „prasidedantį temporaliai dar prieš tai, kai RNFL suplonėjimas“ tampa išmatuojamas (eyewiki.org). Panašiai, sergant glaukoma ir net esant akims su okuliarine hipertenzija, makulos kapiliarų tankis yra sumažėjęs, palyginti su normaliomis akimis (pmc.ncbi.nlm.nih.gov). OCT-A dar nėra standartas visose klinikose, tačiau ji leidžia diagnozuoti glaukomą pagal kraujagyslių pokyčius, o ne tik pagal anatomiją.
-
Elektroretinografija (ERG) ganglijinėms ląstelėms: Modelių ERG (PERG) yra elektrinis tyrimas, kuris konkrečiai tiria tinklainės ganglijinių ląstelių (RGC) funkciją. Sergant glaukoma, RGC pažeidžiamos, todėl PERG gali būti nenormalus dar prieš regėjimo lauko praradimą. Kliniškai nustatoma, kad PERG „N95“ banga ankstyvojoje glaukomos stadijoje dažnai turi ilgesnį latentinį laiką (vėlavimą) ir sumažintą amplitudę. Tiesą sakant, tyrimai parodė, kad įtartinose dėl glaukomos akyse dažnai jau yra vėluojantis N95, o akyse su pasireiškusia glaukoma pastebima sumažėjusi N95 amplitudė (pmc.ncbi.nlm.nih.gov). Tai reiškia, kad PERG gali aptikti RGC disfunkciją tokioje stadijoje, kuri nėra matoma OCT ar regėjimo lauko tyrimuose. PERG reikalauja specialios įrangos ir apmokyto personalo, todėl daugiausia naudojama tyrimuose ar specialistų centruose, tačiau tai yra daug žadantis ankstyvasis biožymeklis.
-
Adaptyvios optikos vaizdavimas: Ši pažangi vaizdavimo technologija koreguoja akies aberacijas ir gali atskirti mikroskopines detales tinklainėje. Adaptyviosios optikos skenuojantys lazeriniai oftalmoskopai (AO-SLO) ir adaptyviosios optikos OCT jau buvo naudojami atskiriems fotoreceptoriams vaizduoti ir netgi tinklainės kapiliarams pamatyti†. Tyrimų aplinkoje eksperimentuojama su AO, siekiant vizualizuoti individualias tinklainės ganglijines ląsteles in vivo. Teoriškai tai galėtų tiesiogiai suskaičiuoti nervų ląsteles arba aptikti ankstyvą ląstelių mirtį prieš funkcinį praradimą. Tai nėra kažkas, ką gausite šiandien klinikoje, tačiau tai yra aktyvių tyrimų sritis.
-
Dirbtinis intelektas (DI) ir mašininis mokymasis: Galingi DI algoritmai dabar taikomi fundus nuotraukoms, OCT skenogramoms ir net regėjimo lauko duomenims, siekiant padėti diagnozuoti ir prognozuoti progresavimą. Šios sistemos gali aptikti subtilius raštus, nematomus žmogaus akiai. Pavyzdžiui, giluminio mokymosi modeliai buvo apmokyti prognozuoti, kam išsivystys glaukoma. Vieno tyrimo, kuriame buvo naudojami nuoseklūs regos disko vaizdai, duomenimis, prognozuojant glaukomos atsiradimą 1–3 metus iki jos pasireiškimo, pasiekta ~88% tikslumas (pmc.ncbi.nlm.nih.gov). Kitas naudojo pažangius modelius, kad pažymėtų laukus, kurie greičiausiai pablogės. Praktikoje dirbtinis intelektas gali veikti kaip antra akių pora: pažymėti įtartinus OCT pokyčius, kiekybiškai įvertinti RNFL praradimo greitį ir padėti gydytojams nuspręsti, kada sustiprinti gydymą.
-
Namų tonometrija ir nešiojama perimetrija: Jau minėjome iCare HOME atšokimo tonometrą. Klinikiniuose tyrimuose namų AKS stebėjimas pasirodė esąs labai naudingas. Vienoje serijoje pacientai kelias dienas matavo savo AKS pabudę, vidurdienį, vakare ir prieš miegą. Namų matavimai užfiksavo daug aukštų viršūnių, kurios klinikoje buvo praleistos. Pavyzdžiui, vidutinis didžiausias AKS namuose buvo 21,3 mmHg, palyginti su 17,4 klinikoje (pmc.ncbi.nlm.nih.gov). Ši informacija paskatino gydytojus pakeisti gydymą 55% tų akių (pmc.ncbi.nlm.nih.gov). Kitos naujovės apima 24 valandų kontaktinių lęšių jutiklius (pvz., Triggerfish) ir išmaniųjų telefonų/planšetinių kompiuterių perimetriją (MRF ir kiti minėti anksčiau). Šie įrankiai perkelia glaukomos valdymą nuo retų momentinių nuotraukų prie nuolatinio stebėjimo, anksčiau aptinkant pokyčius.
Kartu šios technologijos siekia kuo anksčiau aptikti glaukomą ir tiksliau kiekybiškai įvertinti pokyčius. Kadangi šios priemonės tampa plačiau prieinamos, pacientai gali gauti dar daugiau informacijos apie savo ligą mažiau invaziniu ar laiko reikalaujančiu būdu („tele-glaukomos“ klinikos, ar ne?).
Praktiniai pacientų aspektai
-
Tyrimų grafikas: Kaip dažnai turėtų būti atliekami šie tyrimai? Nėra vieno universalaus atsakymo. Jūsų stebėjimo grafikas priklauso nuo jūsų glaukomos stadijos ir rizikos veiksnių. Gairės dabar pabrėžia individualizuotą stebėjimą (www.reviewofoptometry.com). Apytiksliai:
- Jei esate tiesiog glaukomos įtariamasis (padidėjęs spaudimas arba įtartinas nervas, bet dar nėra pažeidimų), jums gali būti atliekamas išsamus tyrimas (AKS, gonioskopija, OCT, regėjimo laukas) kas 12 mėnesių.
- Jei sergate lengva glaukoma, kuri gerai kontroliuojama, daugelis gydytojų atlieka OCT ir regėjimo lauko tyrimus maždaug kartą per metus, arba kas 6–12 mėnesių, jei kyla neaiškumų.
- Sergant vidutine ar pažengusia glaukoma, tyrimai atliekami dažniau – dažnai kas 3–6 mėnesius – nes reikia greitai pastebėti bet kokį progresavimą.
- Po bet kokių reikšmingų pokyčių (pvz., operacijos ar vaistų keitimo), pirmuosius 3–6 mėnesius paprastai atliekami dažnesni patikrinimai (kas kelias savaites ar mėnesius), siekiant pamatyti, kaip reaguoja spaudimas ir regėjimo laukai.
- Žmonės, turintys didelės rizikos bruožų (afrikiečių ar inuitų kilmės, stipri šeimos glaukomos istorija, plonos ragenos), taip pat gali būti stebimi atidžiau.
Atnaujintos AAO pageidautinos praktikos apima lenteles su rekomenduojamais intervalais, atsižvelgiant į riziką ir sunkumą (www.reviewofoptometry.com). Būtų protinga peržiūrėti šį grafiką su savo gydytoju ir paklausti, kodėl kiekvienas tyrimas atliekamas tam tikru intervalu. Jei jūsų būklė stabili, oftalmologas gali rečiau skirti vizitus; jei jūsų liga greitai progresuoja, jie gali norėti dažnesnių duomenų taškų.
-
Paprašykite savo rezultatų: Būkite aktyvūs. Kiekvieno vizito metu paprašykite savo OCT išrašų ir regėjimo lauko ataskaitų kopijų. Laikykite juos saugioje vietoje (arba elektroniniu būdu), kad galėtumėte stebėti savo tendencijas. Išmokę skaityti pagrindus (kaip apibendrinome aukščiau), galėsite pastebėti tokius dalykus kaip blogėjantis VFI regėjimo laukuose arba naujus raudonus sektorius OCT. Tai suteikia jums galimybę paklausti: „Mano paskutiniai 3 laukai rodo tamsios srities augimą apatiniame dešiniajame kampe; ar matome regėjimo lauko praradimą, nepaisant stabilaus spaudimo?“ arba „OCT RNFL vidutinis storis mano dešinėje akyje nuo praėjusių metų 80µm sumažėjo iki 75µm dabar – ar tai reikšminga?“
-
Pasiruošimas tyrimui: Tinkamas pasiruošimas gali pagerinti tyrimo tikslumą. Tonometrijai, prieš matuojant spaudimą, išsiimkite kontaktinius lęšius arba pašalinkite akių makiažą. OCT atveju, vyzdžiai turėtų būti visiškai išsiplėtę, jei gydytojas prašo tinklainės vaizdavimo (lašai vyzdžiams platinti dažnai naudojami prieš fotografavimą ar plačius skenavimus). Regėjimo lauko tyrimams įsitikinkite, kad esate patogiai, gerai išsimiegoję ir išgėrę įprastų vaistų (nebent nurodyta kitaip), kad energijos lygis būtų normalus. Nevartokite per daug kavos ar kitų stimuliantų prieš tyrimus, nes kofeinas gali šiek tiek padidinti AKS (pmc.ncbi.nlm.nih.gov). (Vienas tyrimas parodė, kad viena stipri kava per ateinančią valandą padidino AKS maždaug 1 mmHg (pmc.ncbi.nlm.nih.gov); asmeniui, esančiam ties riba, net 1–2 mmHg padidėjimas gali būti svarbus.)
-
Vaistų poveikis: Atminkite, kad glaukomos lašai gali paveikti tyrimų rezultatus. Idealu būtų matuoti AKS be neseniai vartotų lašų, jei vertinamas pradinis spaudimas, arba visada atsižvelgti į vaistų vartojimo laiką. Pavyzdžiui, jei praėjusią naktį vartojote latanoprostą, jūsų rytinis AKS gali būti mažesnis nei be vaistų. Informuokite apie visus naudojamus akių lašus ir paklauskite, ar turėtumėte praleisti dozę prieš tyrimą. Be to, sisteminiai vaistai gali paveikti tyrimus: tam tikri steroidiniai akių lašai (ar net geriamieji steroidai) gali padidinti AKS, o antihipertenziniai vaistai paprastai to nedaro. Taip pat praneškite gydytojui apie bet kokį kofeiną ar papildus, kuriuos vartojote.
-
Asmeninės išlaidos: Daugelyje šalių glaukomos tyrimus apmoka draudimas, tačiau JAV taikomi bendramokės ir atskaitos. Tipinis glaukomos tyrimų paketas (gydytojo apžiūra su išplėstų vyzdžių dugno tyrimu, AKS ir gonioskopija) gali kainuoti apie 150 USD mokant grynaisiais. Kiekvienas papildomas diagnostinis tyrimas (OCT, regėjimo laukas) gali pridėti dar 100–250 USD be draudimo. Jei turite Medicare ar privatų draudimą, didžioji dalis to paprastai yra apmokama (dažnai tik nedidelė bendramokė arba 10–20%). Jei turite planus su dideliu frančizės dydžiu arba neturite draudimo, išlaidos gali kauptis. Verta pasitikrinti su savo paslaugų teikėju ar buhalterijos skyriumi. Daugelis klinikų taip pat prioritetizuoja, kurie tyrimai yra būtini: pvz., jie gali kaitalioti OCT ir regėjimo lauko tyrimus arba praleisti gonioskopiją, jei ji nėra indikacijos, siekiant sumažinti išlaidas. Jei pinigai kelia susirūpinimą, atvirai tai aptarkite – kartais yra pigesnių variantų (pvz., bekontaktė tonometrija vietoj GAT arba mažiau regėjimo lauko testų). Bendruomeninės patikros programos gali pasiūlyti nemokamus arba sumažintos kainos tyrimus rizikos grupės asmenims.
-
Raudonos vėliavos ir kada kreiptis į specialistą: Stebėkite savo rezultatus dėl įspėjamųjų ženklų. Staigūs šuoliai arba labai didelis AKS (virš 30–35 mmHg) bet kurio vizito metu turėtų paskatinti skubų įvertinimą. Disko kraujosruva, pastebėta tyrimo ar OCT metu, yra blogas prognostinis ženklas (pmc.ncbi.nlm.nih.gov) ir dažnai skatina atidžesnį stebėjimą. Greitas regėjimo lauko blogėjimas (pvz., daugiau nei 2–3 dB VF indekso praradimas per metus) turėtų paskatinti nedelsiant aptarti gydymo pakeitimus. Jei sergate glaukoma ar net turite ribinius radinius, atnaujintas savo MD ir VFI tendencijų grafikas, kartu su vaizdų išrašais, padeda pastebėti tendencijas.
Paprastai optometristai ir bendrosios praktikos oftalmologai valdo daugumą glaukomos atvejų, tačiau turėtumėte kreiptis į glaukomos specialistą (oftalmologą, turintį glaukomos specializaciją), jei taikoma kuri nors iš šių sąlygų: blogėjimas nepaisant gydymo, labai aukšti spaudimo rodmenys arba labai siauri/uždari kampai gonioskopijos metu. Specialistai turi patirties su sudėtingais atvejais ir, jei reikia, gali atlikti lazerinę arba chirurginę operaciją.
Patikra ir advokacija
Taigi, kam reikėtų tirtis dėl glaukomos? Ir kada? Atrankinės patikros gairės visame pasaulyje skiriasi.
- Amerikos oftalmologijos akademija (AAO) rekomenduoja, kad visiems suaugusiems iki 40 metų būtų atliktas glaukomos patikros tyrimas (journals.lww.com). Žmonės, turintys glaukomos rizikos veiksnių, turėtų būti įvertinti anksčiau. Rizikos veiksniai apima vyresnį amžių (ypač virš 60 metų), Afrikos ar inuitų kilmę, stiprią glaukomos šeimos istoriją, labai didelę miopiją ir sistemines ligas, tokias kaip diabetas ar hipertenzija. AAO pažymi, kad atliekant įprastinį akių tyrimą 40 metų amžiaus, jums turėtų būti patikrintas AKS, atliktas nervo tyrimas ir bent vienas išsamus akių tyrimas, įskaitant kampų apžiūrą (journals.lww.com).
- Priešingai, Europos glaukomos draugija (EGS) ir daugelis tarptautinių organizacijų šiuo metu nerekomenduoja visuotinės patikros, nurodydamos nepakankamus įrodymus, kad ji pagerina rezultatus (journals.lww.com) (pmc.ncbi.nlm.nih.gov). Jie pabrėžia, kad reikia tirti žmones, kurie kreipiasi į bet kurį akių priežiūros specialistą su rizikos veiksniais, o ne kviesti visus. Pavyzdžiui, Panamerikos oftalmologų asociacija rekomenduoja taikyti patikrą asmenims, vyresniems nei 65 metų, turintiems stiprią šeimos ligos istoriją arba sergantiems akių hipertenzija (journals.lww.com).
- Pasaulinės glaukomos asociacijos (WGA) sutarimo pareiškimai panašiai orientuojasi į rizikos įvertinimą, o ne į visuotinę atrankinę patikrą. „Glaukoma atitinka kai kuriuos atrankinės patikros kriterijus“ (ji yra dažna, ankstyvosiose stadijose besimptomė ir gydoma), tačiau jos mažas paplitimas bendroje populiacijoje ir netobulas tyrimų pobūdis reiškia, kad nekritiškas patikrinimas gali sukelti daug klaidingų nukreipimų.
- Iš tiesų, tyrimai rodo, kad patikros programos veikia geriausiai, kai yra integruotos į kitas akių sveikatos paslaugas. Pavyzdžiui, glaukomos patikros įtraukimas į diabetinės retinopatijos patikrą ar akių stovyklas gali padidinti aptikimą nepakankamai aptarnaujamose bendruomenėse. Bendruomeninės iniciatyvos, tokios kaip Mičigano „MI-SIGHT“ programa, teikia nemokamą glaukomos patikrą ir tolesnį stebėjimą ispanų ir kitomis kalbomis pažeidžiamoms gyventojų grupėms (pmc.ncbi.nlm.nih.gov). Šios pastangos padeda užpildyti aptikimo spragą: dažniausios kliūtys buvo kalba ir priežiūros kaina, o palengvinantys veiksniai – vertėjai ir prieinami akių tyrimai (pmc.ncbi.nlm.nih.gov). Telemedicinos patikra (nuotolinė OCT ar regėjimo lauko testavimas su skaitmeniniais įkėlimais) taip pat teikia vilčių.
Praktikoje, pateikite šiuos klausimus savo akių gydytojui: jei jums sukanka 40 metų (arba esate vyresnis) ir jums nebuvo atliktas glaukomos tyrimas, paprašykite jo. Jei turite kokių nors rizikos veiksnių ar simptomų (net lengvų), reikalaukite gonioskopijos ir nervo tyrimo. Būkite informuoti apie gaires: pavyzdžiui, AAO dabar siūlo atlikti RNFL ir ganglijinių ląstelių sluoksnių pradinę OCT glaukomos pacientams (www.reviewofoptometry.com). Ir jei gyvenate regione, kuriame didesnis glaukomos dažnis (pavyzdžiui, azijiečių kilmės žmonėms dėl kampo uždarymo rizikos), apsvarstykite proaktyvesnę patikrą (kai kurios gairės siūlo tikrinti visus pacientus, vyresnius nei 50 metų, didelės rizikos zonose).
Individualizuotas tyrimų grafikas gali padėti. Čia pateikiamas pavyzdinis grafikas, kurį galite pateikti savo gydytojui:
- Amžius 20–39 metai: Iki 30 metų vienas įprastas akių tyrimas, kiekvieno vizito metu patikrinant AKS. Jei turite labai didelę riziką (šeimos anamnezė, labai didelė miopija), iki 30–35 metų pasitikrinkite pas glaukomos specialistą, įskaitant bent vieną regėjimo lauko tyrimą ir regos nervo nuotrauką.
- Amžius 40–49 metai: Iki 40 metų atlikite išsamų pradinį glaukomos įvertinimą (AKS + gonioskopija + regos nervo tyrimas + OCT + regėjimo laukas). Jei viskas normalu, įprastiniai profilaktiniai tyrimai kas 2 metus su spaudimo patikrinimais.
- Amžius 50–59 metai: Jei esate vyresni nei 50 metų, kas 1–2 metus atlikite išplėstinių vyzdžių tyrimą pas oftalmologą. Kiekvienas, turintis rizikos veiksnių (Afrikos/inuitų kilmės, šeimos istoriją, plonas ragenas), turėtų atlikti visą glaukomos tyrimą bent kartą per metus.
- Amžius 60+: Tyrimai su gonioskopija, AKS ir regėjimo laukais kas 1–2 metus visiems; dažniau, jei žinoma, kad sergate glaukoma arba turite storas/plonas ragenas.
Tai yra bendri pasiūlymai – jūsų gydytojas pritaikys tikslius intervalus. Tačiau aptarimas apie jūsų asmeninę riziką ir planą padeda užtikrinti, kad niekas nebūtų praleista.
Išvada
Glaukomos tyrimas nėra tik juodosios dėžės paslaptis – tai papildomų priemonių rinkinys, kuris kartu saugo jūsų regos nervą. Žinodami, kodėl atliekamas kiekvienas tyrimas, ką jis matuoja ir ką reiškia jūsų rezultatų pokyčiai, iš susirūpinusio paciento tampate informuotu savo priežiūros partneriu. Visada drąsiai klauskite savo akių gydytojo: „Ką reiškė tas skaičius? Kodėl kitą kartą atliekame šį tyrimą?“ Laikui bėgant, stebėdami savo OCT ir regėjimo lauko išrašus (taip pat AKS ir disko nuotraukas), galite pastebėti tendencijas. Glaukoma dažnai yra besimptomė, todėl ankstyvas aptikimas ir budrus stebėjimas yra labai svarbūs. Naudokite gaires kaip veiksmų planą (patikrinkite iki 40 metų, didelės rizikos akis tirkite anksčiau, stebėkite pagal ligos sunkumą) ir pasinaudokite naujomis technologijomis, tokiomis kaip namų tonometrija ir programėlėmis pagrįsti regėjimo lauko tyrimai, kai jos prieinamos. Galiausiai, atminkite, kad bendruomenės ištekliai ir telemedicina gali padėti išplėsti prieigą: jei kaina ar atstumas yra kliūtis, ieškokite vietinių patikros iniciatyvų ar akių stovyklų, kurios siūlo glaukomos patikrinimus.
Būti aktyviam atliekant šiuos tyrimus yra geriausia gynyba nuo slaptos glaukomos žalos. Turėdami žinių ir reguliariai stebėdami, jūs ir jūsų gydytojas galėsite anksti pastebėti progresavimą ir pritaikyti gydymą – išsaugant jūsų regėjimą ateinantiems metams.