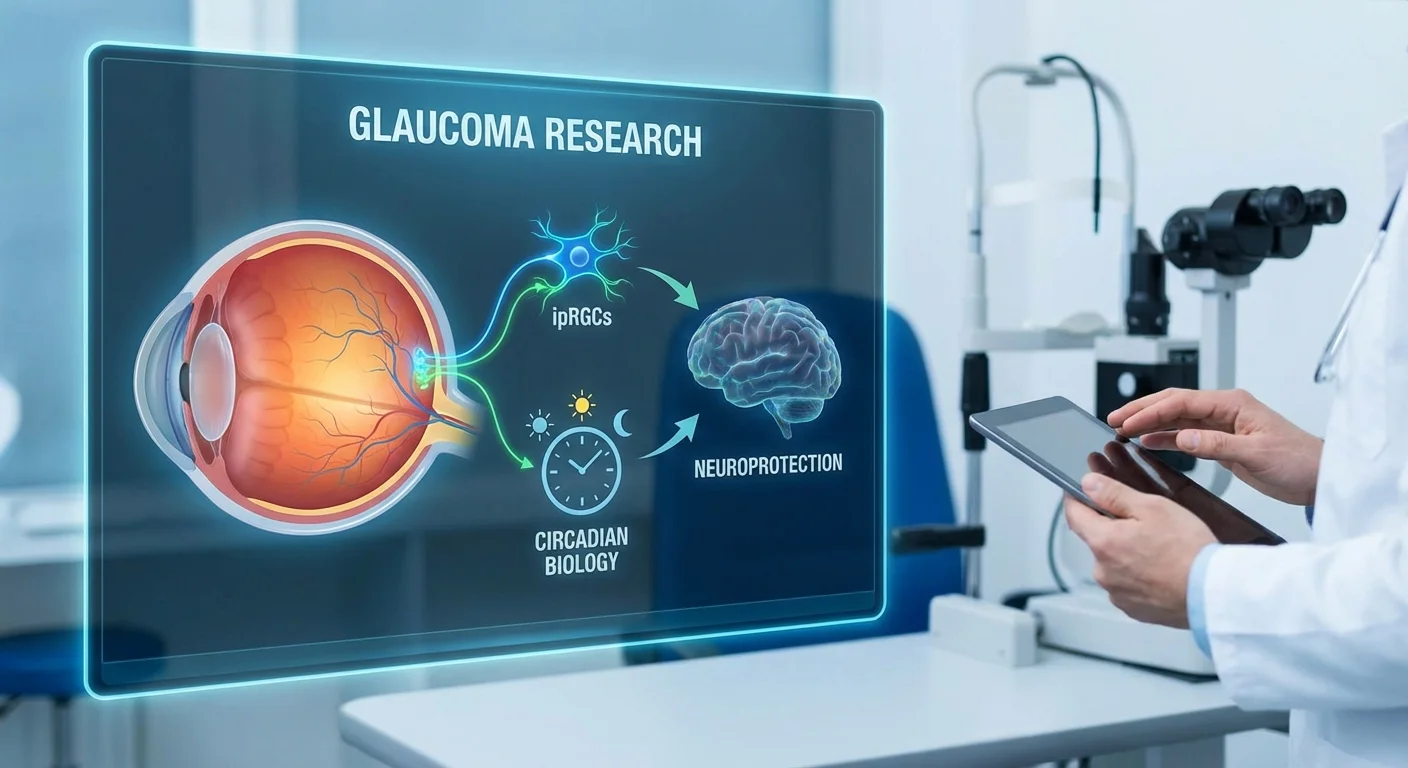
Valon, sisäisen kellon ja glaukooman ymmärtäminen
Silmämme tekevät enemmän kuin vain näkevät. Pienet verkkokalvon solut, joita kutsutaan itsessään valoherkiksi verkkokalvon gangliosoluiksi (ipRGC:iksi), käyttävät erityistä pigmenttiä (melanopsiiniä) havaitsemaan valoa – erityisesti sinistä päivänvaloa – ja lähettämään signaaleja aivojen "pääkelloon" (suprachiasmatic nucleus). Tämä järjestely pitää sirkadiaaniset rytmimme oikeilla raiteilla säädellen unta, hormonien vapautumista ja muita päivittäisiä syklejä (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Glaukoomassa nämä verkkokalvon gangliosolut vaurioituvat. Niiden kuollessa kellon valosignaalit heikkenevät, mikä johtaa usein sirkadiaaniseen häiriöön ja huonoon uneen (esimerkiksi glaukoomapotilaat raportoivat yleisesti päiväsaikaan esiintyvää uneliaisuutta ja katkonaisia öitä) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Yksinkertaisesti sanottuna: koska glaukooma vahingoittaa juuri niitä soluja, jotka kertovat kehollemme milloin herätä ja nukkua, voi syntyä noidankehä, jossa huono uni ja häiriintyneet rytmit voivat edelleen rasittaa silmien terveyttä. Tämä artikkeli tarkastelee, kuinka ipRGC-solujen menetys ja sirkadiaaniset ongelmat kietoutuvat glaukoomaan, ja tarkastelee uusia strategioita – melatoniinilisät, kirkasvaloterapia ja ajoitetut hoidot – näön suojelemiseksi ja unen parantamiseksi. Keskustelemme myös työkaluista, kuten unenseurantajärjestelmistä ja pupillitesteistä, joita tutkijat käyttävät, ja siitä, mitä tutkimuksia tarvitaan vielä näiden ideoiden todistamiseksi.
Kuinka ipRGC:t yhdistävät valon ja sisäisen kellon
Suurin osa silmän valon tunnistuksesta tapahtuu sauvoissa ja tapeissa, jotka muodostavat kuvia. Mutta ipRGC:t ovat ainutlaatuinen ryhmä verkkokalvon gangliosoluja, jotka etsivät päivittäisiä valosignaaleja, eivät yksityiskohtaisia kuvia. Ne sisältävät melanopsiiniä, joka imee maksimaalisesti sinisiä aallonpituuksia (~480 nm) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kun ipRGC:t havaitsevat kirkkautta (erityisesti aamunvaloa), ne lähettävät tasaisen signaalin aivojen kelloon. Tämä signaali nollaa ja kohdistaa sirkadiaanisen rytmin (sisäinen 24 tunnin syklämme) ulkomaailman kanssa (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Koska ipRGC:t auttavat myös hallitsemaan pupillin refleksejä ja mielialaa, ne yhdistävät silmät ja aivot ei-visuaalisin tavoin. Glaukoomassa ipRGC:t eivät ole immuuneja vaurioille. Tutkimukset ovat osoittaneet, että glaukoomaa sairastavilla ihmisillä on vähemmän tai vähemmän terveitä ipRGC:itä (pmc.ncbi.nlm.nih.gov), mikä tarkoittaa, että kellon valosignaalit heikkenevät. Yhdessä tutkimusyhteenvedossa todettiin, että jopa varhainen glaukooma aiheuttaa ipRGC-toimintahäiriön, mikä vähentää valonsyöttöä sirkadiaaniseen kelloon (pmc.ncbi.nlm.nih.gov). Kun nämä solut heikkenevät, potilaat kokevat usein unen ja mielialan muutoksia, jotka ylittävät pelkän ikääntymisen.
Glaukooman vaikutus uneen ja sirkadiaanisiin rytmeihin
Glaukooma ei ainoastaan varasta näköä; se voi varastaa levolliset yöt. Useat tutkimukset osoittavat, että glaukoomapotilaat raportoivat enemmän uniongelmia kuin glaukoomaa sairastamattomat ikätoverinsa. Esimerkiksi yksi tutkimus havaitsi, että glaukoomapotilaat saivat korkeampia pisteitä päiväsaikaisen uneliaisuuden asteikoilla, ja tämä uneliaisuus liittyi epänormaaleihin pupillin valovasteisiin (merkki ipRGC-solujen menetyksestä) (pmc.ncbi.nlm.nih.gov). Muut raportit osoittavat, että glaukoomapotilailla on yleensä lyhyempi tai katkonaisempi yöuni ja he tuntevat itsensä epätavallisen uneliaiksi päivisin verrattuna terveisiin ihmisiin (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Laajoissa kyselyissä glaukoomaa sairastavat ihmiset raportoivat todennäköisemmin unettomuutta ja heikentynyttä unen laatua. Esimerkiksi yli 6 700 henkilön poikkileikkaustutkimus havaitsi, että glaukooma liittyi erittäin pitkiin tai häiriintyneisiin unen kestoihin (pmc.ncbi.nlm.nih.gov). Toinen tutkimus havaitsi, että glaukoomapotilaat menivät nukkumaan myöhemmin, heräsivät aikaisemmin tai useammin ja heillä oli huonompi yleinen unen tehokkuus kuin niillä, joilla ei ollut silmäsairautta (pmc.ncbi.nlm.nih.gov).
Miksi? Normaalisti kirkas päivänvalo (erityisesti sininen valo) vaimentaa melatoniinin (meidän "unihormonimme") tuotantoa ja vahvistaa kellosignaaleja. Mutta ipRGC-vaurion vuoksi voimakkaita valosignaaleja ei rekisteröidä kunnolla. Laboratoriotestit paljastavat, että varhaisissa glaukoomamalleissa sininen valo ei onnistu alentamaan yöllistä melatoniinia kuten sen pitäisi (pmc.ncbi.nlm.nih.gov). Samoin pitkälle edenneen glaukooman potilaat tuottavat vähemmän melatoniinia yöllä, ja edes kirkas valo ei välttämättä onnistu vaimentamaan sitä vähäistä määrää, jonka he tuottavat (pmc.ncbi.nlm.nih.gov). Lyhyesti sanottuna, verkkokalvon, aivokellon ja melatoniinin välinen palautehäiriö johtaa uniongelmiin.
Nämä uni- ja sirkadiaaniset ongelmat voivat heikentää yleistä terveyttä. Huonon unen tiedetään vaikuttavan mielialaan, vireyteen ja aineenvaihdunnan terveyteen. Se voi myös epäsuorasti vahingoittaa silmää: esimerkiksi kroonisesti huono uni voi nostaa silmänpainetta tai tulehdusta yöllä, mikä voi mahdollisesti kiihdyttää näköhermon vaurioita (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Melatoniini: Luonnollinen liittolainen silmien terveydelle?
Melatoniini on hormoni, joka kertoo kehollemme, että on yöaika. Sen pitoisuus veressä on normaalisti korkea pimeässä ja laskee valossa (pmc.ncbi.nlm.nih.gov). Se vaikuttaa myös silmänpaineeseen ja verkkokalvon toimintaan. Glaukoomassa tutkimukset osoittavat, että melatoniinin tavanomainen yöllinen nousu ja päiväaikainen vaimeneminen heikkenevät. Pitkälle edenneen glaukooman potilailla melatoniinin huippukohdat ovat viivästyneitä ja kokonaismelatoniinitaso on alhaisempi (pmc.ncbi.nlm.nih.gov).
Onneksi melatoniinilisästä voi olla apua. Eräässä kliinisessä tutkimuksessa glaukoomapotilaat ottivat pienen annoksen melatoniinia joka ilta kolmen kuukauden ajan. Tutkijat havaitsivat, että heidän kehon yö-päivälämpötilasyklinsä tasaantui paremmin, ja mikä tärkeintä, heidän 24 tunnin silmänpaineensa vakiintui (keskimääräinen silmänpaine laski ja päivä-yövaihtelut pienenivät) (pmc.ncbi.nlm.nih.gov). Jopa silmätutkimuksessa (pattern electroretinogram), joka heijastaa verkkokalvon gangliosolujen toimintaa, potilaat osoittivat parannusta melatoniinin käytön jälkeen (pmc.ncbi.nlm.nih.gov). Erityisesti ne, joilla oli pitkälle edennyt glaukooma (ja suurempi ipRGC-solujen menetys), saavuttivat suurimmat unen ja verkkokalvon toiminnan parannukset (pmc.ncbi.nlm.nih.gov). Nämä muutokset viittaavat siihen, että melatoniini auttoi palauttamaan osittain normaalia sirkadiaanista kontrollia ja jopa suojelemaan jäljellä olevia verkkokalvon soluja.
Laboratoriotutkimukset tukevat tätä: melatoniini on tehokas antioksidantti ja tulehdusta ehkäisevä molekyyli silmässä. Se suojaa verkkokalvon gangliosoluja neutraloimalla haitallisia vapaita radikaaleja, varmistamalla terveet mitokondriot ja estämällä solukuolemasignaaleja (pmc.ncbi.nlm.nih.gov). Toisin sanoen, melatoniini voisi hidastaa glaukooman hermostorappeumaa, pelkän unen parantamisen lisäksi. Vaikka nämä löydökset ovat jännittäviä, lisätutkimusta tarvitaan. Meillä ei ole vielä suuria kliinisiä tutkimuksia, jotka vahvistaisivat parhaan melatoniiniannoksen ja -ajoituksen tai sen pitkäaikaisen turvallisuuden glaukoomassa (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Kirkasvaloterapia: Kellon nollaaminen
Jos puuttuvat valosignaalit ovat ongelma, voiko lisävalo auttaa? Muilla aloilla kirkasvaloterapian (kuten 10 000 luksin valolaatikon käyttämisen aamuisin) tiedetään kalibroivan sirkadiaanista kelloa. Pieni pilottitutkimus kokeili tätä glaukoomapotilailla (pmc.ncbi.nlm.nih.gov). Yli kuukauden ajan osallistujat istuivat kirkasvalolaatikon edessä (10 000 luksia 30 minuuttia joka aamu).
Tulokset olivat lupaavia: valoterapian jälkeen potilailla oli voimakkaammat valotuksen jälkeiset pupillivasteet. Tämä tarkoittaa, että heidän pupillinsa pysyivät supistuneina pidempään sinisen valon välähdyksen jälkeen – merkki terveemmästä ipRGC-signaloinnista (pmc.ncbi.nlm.nih.gov). Potilaat raportoivat myös paremmasta unenlaadusta. Objektiiviset mittaukset (ranneaktigrafia) eivät muuttuneet dramaattisesti, mutta ne, joilla pupillin parannukset olivat suurimmat, osoittivat yleensä vakaampia päivittäisiä aktiivisuusrytmejä (pmc.ncbi.nlm.nih.gov). Lyhyesti sanottuna, yksinkertainen päiväsaikainen kirkasvalolle altistuminen näytti aktivoivan melanopsiinijärjestelmän ja parantavan potilaiden kokemusta levosta (pmc.ncbi.nlm.nih.gov).
Vaikka tämä koe oli pieni, se viittaa siihen, että helppo elämäntapamuutos saattaa auttaa joitakin glaukoomapotilaita. Ottaen huomioon, että ipRGC-solujen määrä laskee glaukoomassa, lisävalon (erityisesti sinisen valon) antaminen silmälle, joka kykenee näkemään, saattaa vahvistaa jäljellä olevia signaaleja. Tulevat laajemmat tutkimukset voisivat testata pidempää tai intensiivisempää valoterapiaa.
Hoitojen ajoitus sisäisen kellon mukaan: Kronoterapia
Toinen ajatus on kronoterapia – lääkityksen ajoituksen kohdistaminen kehon 24 tunnin syklin mukaan. Glaukoomassa silmänpaine vaihtelee luonnollisesti päivä-yö-syklin aikana (usein korkeampi yöllä). Jotkut tutkimukset kysyvät: pitäisikö silmänpainelääkkeet antaa aamulla vai illalla? Vastaus riippuu lääkkeen vaikutuksesta.
Esimerkiksi yksi äskettäinen kliininen tutkimus vertasi kiinteän yhdistelmäsilmätipan (latanoprosti/timololi) antamista aamulla ja illalla (pmc.ncbi.nlm.nih.gov). Molemmat aikataulut alensivat painetta, mutta aamuannos oli parempi tasaamaan päiväsaikaisia painehuippuja (pmc.ncbi.nlm.nih.gov). Aamuryhmässä paineen vaihtelut laskivat kokonaisuutena enemmän kuin yöllä lääkettä annostelleilla (pmc.ncbi.nlm.nih.gov). Tämä viittaa siihen, että ainakin tämän lääkkeen osalta aamuajoitus piti 24 tunnin silmänpaineen vakaampana. Muissa tutkimuksissa on testattu eri glaukoomalääkkeitä tällä tavalla, ja joitakin eroja on havaittu. Esimerkiksi beetasalpaajat vaikuttavat enimmäkseen päivällä, kun taas prostaglandiinit vaikuttavat ympäri vuorokauden.
Tätä aluetta tutkitaan yhä. Toistaiseksi potilaiden tulisi noudattaa lääkärinsä ohjeita tippojen ajoituksesta. Mutta on viisasta tietää, että tutkijat tarkastelevat kelloa tarkasti: lääkkeiden annosteluajankohdasta voisi jonain päivänä tulla yksinkertainen työkalu hoidon optimointiin ja verkkokalvon solujen suojaamiseen.
Vaikutusten seuranta: Unenseurantajärjestelmät ja pupillitestit
Näiden ideoiden tutkimiseksi tutkijat tarvitsevat keinoja mitata sirkadiaanista ja ipRGC-toimintaa glaukoomapotilailla. Kaksi keskeistä työkalua ovat aktigrafia ja pupillometria.
-
Aktigrafia – ranteessa pidettävä sensori (kuten unen aktiivisuuden seurantalaite) – voi tallentaa lepo-aktiivisuuskuvioita useiden päivien ajan. Glaukoomatutkimuksissa potilaat ovat käyttäneet aktigrafialaitteita dokumentoidakseen unen tehokkuutta ja päivittäisen rytmin vakautta (pmc.ncbi.nlm.nih.gov). Nämä tiedot voivat osoittaa, tekevätkö interventiot (kuten valoterapia tai melatoniini) todella lepo-aktiivisuusjaksoista säännöllisempiä.
-
Pupillometria – pupillin reaktion mittaaminen valoon – toimii ikkunana ipRGC-solujen terveyteen. Käytännössä lääkärit (tai tutkijat) suuntaavat kirkkaan sinisen valon välähdyksen toiseen silmään ja tallentavat, kuinka pupilli supistuu ja sitten laajenee seuraavien sekuntien aikana. Vahva, jatkuva supistuminen (valotuksen jälkeinen pupillivaste) osoittaa terveen ipRGC-signaloinnin. Glaukoomatutkimuksissa heikentynyt pupillivaste siniselle valolle on yhdistetty heikompaan unenlaatuun ja lisääntyneisiin hermovaurioihin (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Interventioiden, kuten kirkasvaloterapian tai melatoniinin, jälkeen tutkijat selvittävät, paraneeko pupillivaste. Näin pupillometria toimii ei-invasiivisena biomarkkerina siitä, kuinka hyvin sirkadiaaniset fotoreseptorit toimivat.
Yhdistämällä aktigrafian ja pupillometrian lääkärit voisivat jonain päivänä luokitella potilaita (esim. tunnistaa, kenellä on merkittävä sirkadiaaninen toimintahäiriö) ja seurata, auttavatko hoidot. Esimerkiksi glaukoomapotilas, jolla on hyvin vaimeat pupillivasteet ja epäsäännöllinen aktigrafia, saatetaan ohjata sirkadiaaniseen hoitoon.
Puutteet ja tuleva tutkimus
Sirkadiaanisen hermosuojauksen ala glaukoomassa on uusi ja mielenkiintoinen, mutta monet kysymykset ovat edelleen avoimia. Suurin osa tällä hetkellä saatavilla olevista tutkimuksista on pieniä tai alustavia. Esimerkiksi kirkasvalokokeiluun osallistui vain kaksikymmentä potilasta (pmc.ncbi.nlm.nih.gov), eikä melatoniinitutkimusta ollut satunnaistettu (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Tarvitsemme suurempia, tiukkoja kliinisiä kokeita todistaaksemme, että nämä interventiot todella hidastavat glaukoomaa tai parantavat näköä. Keskeisiä puutteita ovat:
-
Melatoniinitutkimukset: Optimaalinen annos ja ajoitus ovat epäselviä. Tutkimukset viittaavat hyötyihin, mutta meillä ei ole pitkäaikaisia lumekontrolloituja kokeita (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Meidän on myös varmistettava lisäravinteiden turvallisuus, etenkin koska melatoniini on sääntelemätön "reseptivapaa" tuote.
-
Valoterapian kokeilut: Ei ole tehty suuria kokeiluja, jotka olisivat testanneet säännöllistä kirkasvalolle altistumista glaukoomapotilailla. Kuten yksi katsaus huomauttaa, todisteet aamunvalosta tai ulkovalosta glaukoomassa ovat käytännössä olemattomia (pmc.ncbi.nlm.nih.gov). Koska glaukoomaa sairastavat ihmiset saattavat välttää kirkasta valoa (heikon näön vuoksi), strukturoitu terapia voisi auttaa, mutta tämä vaatii todisteita.
-
Lääkityksen ajoitus: Yhden lääkkeen aamu- vs. ilta-annostelun tutkimuksen lisäksi (pmc.ncbi.nlm.nih.gov), tarvitsemme lisää tutkimuksia glaukoomatippojen tai laser-/kirurgian ajoituksesta sirkadiaanisten kuvioiden suhteen. Lisäksi, miten muuttunut sisäinen kello (kuten vuorotyö) vaikuttaa glaukooman riskiin?
-
Biomarkkerit päätepisteinä: Meidän on validoitava, ennustavatko aktigrafian tai pupillitestien muutokset todella näön lopputuloksia. Johtaako parantunut PIPR hitaampaan näön menetykseen? Vai ovatko ne vain mielenkiintoisia signaaleja? Suurten kokeiden tulisi sisällyttää nämä mittaukset.
Yhteenvetona tutkijat uskovat, että glaukoomahoidon sovittaminen kehon kelloon voisi tarjota uutta suojaa näköhermolle. Mutta toistaiseksi nämä ideat ovat vasta horisontissa. Klinikalla todistetut strategiat ovat edelleen: silmänpaineen hallinta, näkökentän suojeleminen ja hyvien nukkumistottumusten edistäminen. Tavat, kuten voimakas päiväsaikainen valolle altistuminen ja johdonmukaiset nukkumisajat, ovat yleisesti ottaen terveellisiä ja vähäriskisiä, joten niitä voidaan suositella myös tutkimusten jatkuessa.
Johtopäätös
Glaukooma on enemmän kuin pelkkä silmänpainetauti – se vaikuttaa koko kehon rytmeihin. Glaukoomapotilaiden ipRGC-solujen vauriot voivat häiritä unen ja hormonien syklejä, ja huono uni puolestaan voi pahentaa silmien terveyttä. Todisteet kasvavat siitä, että voimme auttaa murtamaan tämän kierteen sirkadiaanisystävällisillä hoidoilla. Melatoniinilisät ovat osoittaneet lupausta silmänpaineen alentamisessa ja verkkokalvon signaalien tehostamisessa (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Valoterapia (erityisesti aamun kirkas valo) voi herättää häiriintyneen melanopsiinijärjestelmän ja parantaa unenlaatua (pmc.ncbi.nlm.nih.gov). Jopa potilaiden silmätippojen annosteluajankohdan hienosäätö voisi tiukentaa 24 tunnin paineen hallintaa (pmc.ncbi.nlm.nih.gov).
Lääkärien ja potilaiden tulisi olla tietoisia näistä yhteyksistä. Jos glaukoomapotilas valittaa unettomuudesta tai päiväsaikaisesta uneliaisuudesta, kannattaa selvittää, onko sirkadiaanisilla tekijöillä roolia. Kliinikot voivat harkita unihygieniaohjeita, aamunvalolle altistumista ja lääkkeiden huolellista aikataulutusta – samalla kun odotamme vahvempaa koetodistusaineistoa.
Tulevaisuudessa työkalut kuten aktigrafiakellot ja pupillin valovasteen testit voivat auttaa silmälääkäreitä yksilöllistämään hoitoa. Kuvittele aikaa, jolloin yksinkertainen pupillitutkimus ja unipäiväkirja kertovat lääkärillesi tarkalleen, kuinka synkronoida glaukoomahoitosi kehon kellon kanssa. Ennen sitä tarvitaan lisää tutkimusta. Toistaiseksi säännöllinen unirytmi, riittävä päivänvalon saanti ja univaikeuksista keskusteleminen lääkärin kanssa voivat olla hyödyllisiä askeleita. Tiede on vasta alkamassa avata glaukooman "ympärivuorokautisen" hoidon salaisuuksia, ja meneillään olevat tutkimukset määrittävät, mitkä näistä luonnollisista interventioista todella suojelevat näköä ja parantavat potilaiden elämää.