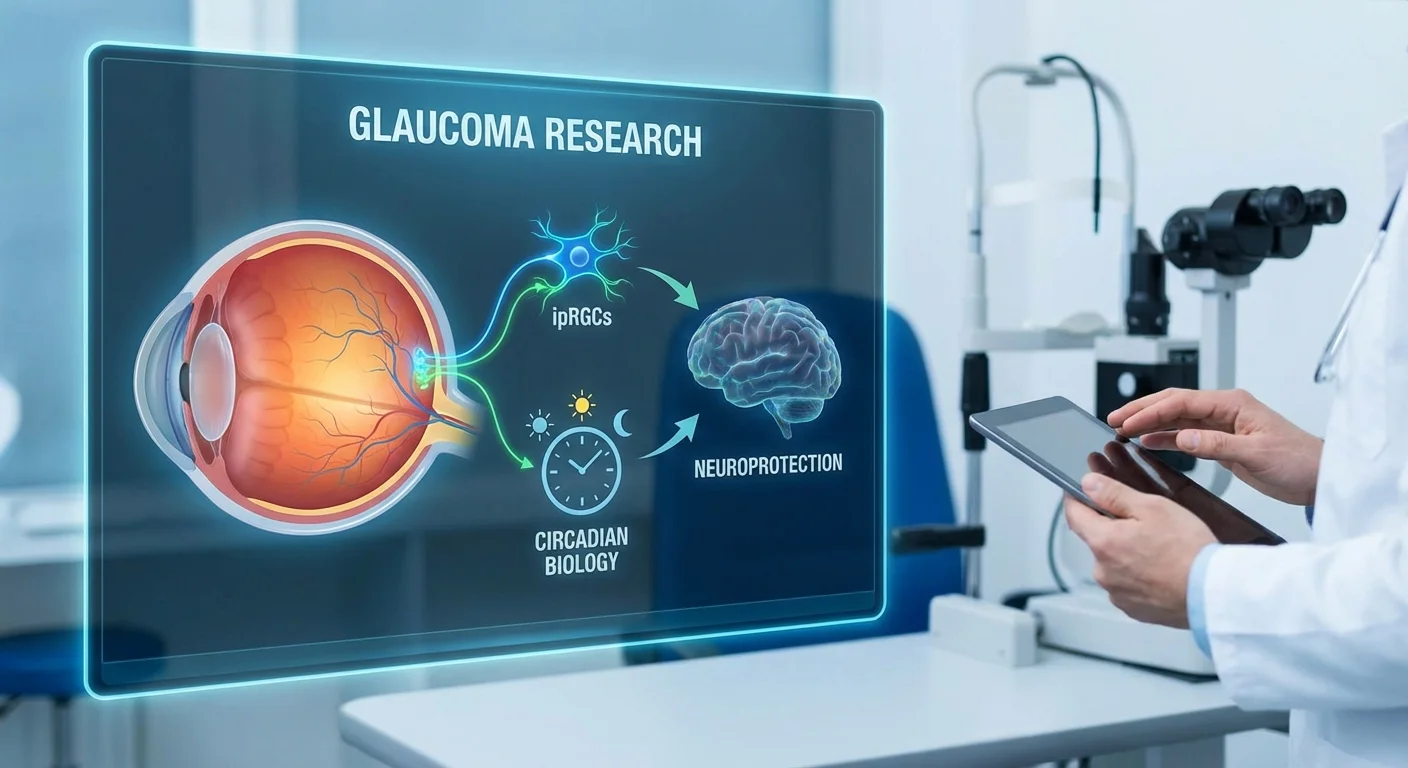
Zrozumienie światła, zegara biologicznego i jaskry
Nasze oczy widzą więcej niż tylko obrazy. Maleńkie komórki siatkówki zwane wewnętrznie światłoczułymi komórkami zwojowymi siatkówki (ipRGC) wykorzystują specjalny pigment (melanopsynę) do wykrywania światła – zwłaszcza niebieskiego światła dziennego – i wysyłania sygnałów do „zegara głównego” mózgu (jądra nadskrzyżowaniowego). To wyrównanie utrzymuje nasze rytmiki okołodobowe we właściwym torze, regulując sen, uwalnianie hormonów i inne codzienne cykle (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). W jaskrze te komórki zwojowe siatkówki ulegają uszkodzeniu. W miarę ich obumierania, sygnały świetlne zegara słabną, często prowadząc do zaburzeń rytmu okołodobowego i złego snu (na przykład pacjenci z jaskrą często zgłaszają senność w ciągu dnia i fragmentaryczne noce) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Mówiąc prosto: ponieważ jaskra uszkadza te same komórki, które mówią naszemu ciału, kiedy ma się obudzić i spać, może rozpocząć się błędne koło, w którym zły sen i zaburzone rytmy mogą dodatkowo obciążać zdrowie oczu. Ten artykuł bada, jak utrata ipRGC i problemy okołodobowe splatają się z jaskrą, oraz analizuje pojawiające się strategie – suplementy melatoniny, terapię jasnym światłem i odpowiednie dawkowanie leków – w celu ochrony wzroku i poprawy snu. Omówimy również narzędzia, takie jak monitory snu i testy źreniczne, używane przez badaczy, oraz jakie badania są jeszcze potrzebne, aby udowodnić te koncepcje.
Jak ipRGC łączą światło z zegarem biologicznym
Większość odbierania światła w oku odbywa się w pręcikach i czopkach, które tworzą obrazy. Ale ipRGC to unikalna grupa komórek zwojowych siatkówki, które poszukują codziennych sygnałów świetlnych, a nie szczegółowych obrazów. Zawierają melanopsynę, która maksymalnie absorbuje niebieskie długości fal (~480 nm) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kiedy ipRGC wykrywają jasność (zwłaszcza światło poranne), wysyłają stały sygnał do zegara mózgu. Ten sygnał resetuje i wyrównuje rytm okołodobowy (nasz wewnętrzny 24-godzinny cykl) ze światem zewnętrznym (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Ponieważ ipRGC pomagają również kontrolować odruch źreniczny i nastrój, łączą oczy i mózg w sposób niewizualny. W jaskrze ipRGC nie są odporne na uszkodzenia. Badania wykazały, że osoby z jaskrą mają mniej lub mniej zdrowe ipRGC (pmc.ncbi.nlm.nih.gov), co oznacza, że sygnały świetlne dla zegara słabną. Rzeczywiście, jedna z recenzji badań zauważyła, że nawet wczesna jaskra powoduje dysfunkcję ipRGC, zmniejszając dopływ światła do zegara okołodobowego (pmc.ncbi.nlm.nih.gov). W miarę zanikania tych komórek pacjenci często doświadczają zmian w śnie i nastroju, które wykraczają poza samo starzenie się.
Wpływ jaskry na sen i rytmy okołodobowe
Jaskra nie tylko kradnie wzrok; może też kraść spokojne noce. Kilka badań wykazało, że pacjenci z jaskrą zgłaszają więcej problemów ze snem niż ich rówieśnicy bez jaskry. Na przykład, jedno badanie wykazało, że pacjenci z jaskrą osiągali wyższe wyniki w skalach senności w ciągu dnia, a ta senność była powiązana z nieprawidłowymi reakcjami źrenic na światło (oznaka utraty ipRGC) (pmc.ncbi.nlm.nih.gov). Inne raporty pokazują, że pacjenci z jaskrą mają tendencję do krótszego lub bardziej fragmentarycznego snu w nocy i czują się niezwykle senni w ciągu dnia w porównaniu do osób zdrowych (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
W dużych ankietach osoby z jaskrą częściej zgłaszały bezsenność i obniżoną jakość snu. Na przykład, badanie przekrojowe ponad 6 700 osób wykazało, że jaskra była związana z bardzo długim lub zaburzonym czasem snu (pmc.ncbi.nlm.nih.gov). Inne badanie wykazało, że pacjenci z jaskrą kładli się spać później, budzili się wcześniej lub częściej i mieli gorszą ogólną wydajność snu niż osoby bez chorób oczu (pmc.ncbi.nlm.nih.gov).
Dlaczego? Normalnie, jasne światło dzienne (zwłaszcza niebieskie światło) tłumi melatoninę (nasz „hormon snu”) i wzmacnia sygnały zegara. Ale w przypadku uszkodzenia ipRGC, silne sygnały świetlne nie są prawidłowo rejestrowane. Testy laboratoryjne ujawniają, że we wczesnych modelach jaskry niebieskie światło nie obniża nocnej melatoniny tak, jak powinno (pmc.ncbi.nlm.nih.gov). Podobnie, pacjenci z zaawansowaną jaskrą produkują mniej melatoniny w nocy, a nawet jasne światło może nie być w stanie stłumić niewielkiej ilości, którą produkują (pmc.ncbi.nlm.nih.gov). Krótko mówiąc, pętla sprzężenia zwrotnego między siatkówką, zegarem mózgowym a melatoniną ulega przerwaniu, prowadząc do zaburzeń snu.
Te problemy ze snem i rytmem okołodobowym mogą pogorszyć ogólny stan zdrowia. Wiadomo, że zły sen wpływa na nastrój, czujność i zdrowie metaboliczne. Może również pośrednio szkodzić oku: na przykład chronicznie zły sen może zwiększać nocne ciśnienie w oku lub stan zapalny, potencjalnie przyspieszając uszkodzenie nerwu wzrokowego (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Melatonina: Naturalny sojusznik dla zdrowia oczu?
Melatonina to hormon, który informuje nasze ciało, że nastała noc. Zwykle jej poziom we krwi jest wysoki, gdy robi się ciemno, i spada, gdy jest jasno (pmc.ncbi.nlm.nih.gov). Wpływa również na ciśnienie w oku i funkcje siatkówki. W jaskrze badania pokazują, że normalny nocny wzrost i dzienne tłumienie melatoniny stają się stępione. Pacjenci z zaawansowaną jaskrą mają opóźnione szczytowe poziomy melatoniny i niższy ogólny poziom melatoniny (pmc.ncbi.nlm.nih.gov).
Na szczęście suplementacja melatoniną może pomóc. W jednym badaniu klinicznym pacjenci z jaskrą przyjmowali małą dawkę melatoniny każdej nocy przez trzy miesiące. Naukowcy odkryli, że ich cykl temperatury ciała dzień-noc lepiej się wyrównał, a co najważniejsze, ich 24-godzinne ciśnienie w oku stało się bardziej stabilne (średnie IOP spadło, a wahania dzień-noc zmniejszyły się) (pmc.ncbi.nlm.nih.gov). Nawet w teście badania oka (elektroretinogram wzorcowy), który odzwierciedla funkcję komórek zwojowych siatkówki, pacjenci wykazali poprawę po podaniu melatoniny (pmc.ncbi.nlm.nih.gov). Co ważne, osoby z bardziej zaawansowaną jaskrą (i większą utratą ipRGC) odnotowały największe korzyści w zakresie snu i funkcji siatkówki (pmc.ncbi.nlm.nih.gov). Zmiany te sugerują, że melatonina pomogła przywrócić pewną normalną kontrolę okołodobową, a nawet chronić pozostałe komórki siatkówki.
Badania laboratoryjne potwierdzają to: melatonina jest silnym przeciwutleniaczem i cząsteczką przeciwzapalną w oku. Chroni komórki zwojowe siatkówki, neutralizując szkodliwe wolne rodniki, zapewniając zdrowe mitochondria i blokując sygnały śmierci komórek (pmc.ncbi.nlm.nih.gov). Innymi słowy, melatonina może spowolnić neurodegenerację w jaskrze, poza samą poprawą snu. Chociaż te odkrycia są ekscytujące, potrzebne są dalsze badania. Nadal brakuje nam dużych badań klinicznych potwierdzających najlepszą dawkę i czas podawania melatoniny, a także jej długoterminowe bezpieczeństwo w jaskrze (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Terapia jasnym światłem: Resetowanie zegara
Jeśli brak sygnałów świetlnych stanowi problem, czy dodatkowe światło może pomóc? W innych dziedzinach wiadomo, że terapia jasnym światłem (np. użycie lampy o natężeniu 10 000 luksów rano) pomaga ponownie skalibrować zegar okołodobowy. Małe badanie pilotażowe wypróbowało to u pacjentów z jaskrą (pmc.ncbi.nlm.nih.gov). Przez jeden miesiąc uczestnicy siedzieli przed jasną lampą (10 000 luksów przez 30 minut każdego ranka).
Wyniki były obiecujące: po okresie terapii światłem, pacjenci mieli silniejsze odpowiedzi źrenic po naświetleniu. Oznacza to, że ich źrenice pozostawały zwężone dłużej po niebieskim błysku światła – co jest oznaką zdrowszego sygnalizowania ipRGC (pmc.ncbi.nlm.nih.gov). Pacjenci zgłaszali również lepszą jakość snu. Obiektywne pomiary (aktygrafia nadgarstkowa) nie zmieniły się dramatycznie, ale ci, u których nastąpiła największa poprawa źrenic, wykazywali bardziej stabilne codzienne rytmy aktywności (pmc.ncbi.nlm.nih.gov). Krótko mówiąc, prosta ekspozycja na jasne światło dzienne wydawała się angażować system melanopsyny i poprawiać samopoczucie pacjentów (pmc.ncbi.nlm.nih.gov).
Chociaż to badanie było małe, sugeruje, że prosta zmiana stylu życia może pomóc niektórym pacjentom z jaskrą. Biorąc pod uwagę, że liczba ipRGC spada w jaskrze, dostarczenie dodatkowego światła, które oko może widzieć (zwłaszcza niebieskiego światła), może wzmocnić pozostałe sygnały. Przyszłe, większe badania mogłyby przetestować dłuższą lub bardziej intensywną terapię światłem.
Dopasowanie leczenia do zegara biologicznego: Chronoterapia
Innym pomysłem jest chronoterapia – dopasowanie czasu podawania leków do 24-godzinnego cyklu organizmu. W jaskrze ciśnienie w oku naturalnie waha się w cyklu dzień-noc (często jest wyższe w nocy). Niektóre badania zadają pytanie: czy leki na IOP powinny być podawane rano czy wieczorem? Odpowiedź zależy od działania leku.
Na przykład, jedno niedawne badanie kliniczne porównało podawanie stałej kombinacji kropli do oczu (latanoprost/tymolol) rano versus wieczorem (pmc.ncbi.nlm.nih.gov). Oba schematy obniżały ciśnienie, ale dawka poranna lepiej wygładzała dzienne szczyty ciśnienia (pmc.ncbi.nlm.nih.gov). Grupa przyjmująca lek rano odnotowała większy ogólny spadek wahań ciśnienia niż ci, którzy dawkowali go w nocy (pmc.ncbi.nlm.nih.gov). Sugeruje to, przynajmniej w przypadku tego leku, że poranne dawkowanie utrzymywało 24-godzinne ciśnienie w oku bardziej stabilne. Inne badania testowały w ten sposób różne leki na jaskrę, z widocznymi pewnymi różnicami. Na przykład, beta-blokery działają głównie w ciągu dnia, podczas gdy prostaglandyny działają przez całe 24 godziny.
Obszar ten jest nadal badany. Na razie pacjenci powinni stosować się do zaleceń lekarza dotyczących czasu podawania kropli. Warto jednak wiedzieć, że badacze bacznie przyglądają się zegarowi: kiedy dawkowanie leków może pewnego dnia stać się prostym narzędziem do optymalizacji leczenia i ochrony komórek siatkówki.
Monitorowanie efektów: Monitory snu i testy źreniczne
Aby zbadać te pomysły, naukowcy potrzebują sposobów na pomiar funkcji okołodobowej i ipRGC u pacjentów z jaskrą. Dwa kluczowe narzędzia to aktygrafia i pupilometria.
-
Aktygrafia – sensor noszony na nadgarstku (jak monitor aktywności snu) – może rejestrować wzorce snu i aktywności przez wiele dni. W badaniach nad jaskrą pacjenci używali aktygrafów do dokumentowania swojej efektywności snu i stabilności rytmu dobowego (pmc.ncbi.nlm.nih.gov). Dane te mogą pokazać, czy interwencje (takie jak terapia światłem lub melatonina) faktycznie sprawiają, że cykle snu i aktywności stają się bardziej regularne.
-
Pupilometria – mierzenie reakcji źrenicy na światło – jest używana jako okno na zdrowie ipRGC. W praktyce lekarze (lub badacze) kierują jasny, niebieski błysk światła do jednego oka i rejestrują, jak źrenica zwęża się, a następnie rozszerza w ciągu kolejnych kilku sekund. Silne, długotrwałe zwężenie (reakcja źreniczna po naświetleniu) wskazuje na zdrowe sygnalizowanie ipRGC. W badaniach nad jaskrą, zmniejszona reakcja źrenicy na niebieskie światło została powiązana z gorszą jakością snu i większym uszkodzeniem nerwu (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Po interwencji, takiej jak terapia jasnym światłem lub melatonina, badacze sprawdzają, czy reakcja źrenicy się poprawia. W ten sposób pupilometria służy jako nieinwazyjny biomarker skuteczności działania fotoreceptorów okołodobowych.
Łącząc aktygrafię i pupilometrię, lekarze mogliby pewnego dnia stratyfikować pacjentów (np. identyfikować, kto ma znaczne zaburzenia rytmu okołodobowego) i śledzić, czy leczenie pomaga. Na przykład, pacjent z jaskrą z bardzo stępionymi reakcjami źrenic i nieregularną aktygrafią mógłby zostać zakwalifikowany do terapii skoncentrowanej na rytmie okołodobowym.
Luki i przyszłe badania
Dziedzina neuroprotekcji okołodobowej w jaskrze jest nowa i intrygująca, ale wiele pytań pozostaje bez odpowiedzi. Większość obecnie dostępnych badań jest mała lub wstępna. Na przykład, badanie dotyczące jasnego światła obejmowało tylko dwudziestu pacjentów (pmc.ncbi.nlm.nih.gov), a badanie melatoniny nie było randomizowane (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Potrzebujemy większych, rygorystycznych badań klinicznych, aby udowodnić, że te interwencje naprawdę spowalniają jaskrę lub poprawiają wzrok. Kluczowe luki to:
-
Badania nad melatoniną: Optymalna dawka i czas podawania są niejasne. Badania sugerują korzyści, ale brakuje nam długoterminowych, kontrolowanych placebo badań (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Musimy również upewnić się, że suplementy są bezpieczne, zwłaszcza że melatonina jest nieregulowana jako produkt „bez recepty”).
-
Badania nad terapią światłem: Nie ma dużych badań, które testowałyby regularne narażenie na jasne światło u pacjentów z jaskrą. Jak zauważa jedna z recenzji, dowody dotyczące światła porannego lub światła zewnętrznego w jaskrze są praktycznie nieobecne (pmc.ncbi.nlm.nih.gov). Ponieważ osoby z jaskrą mogą unikać jasnego światła (z powodu słabego wzroku), ustrukturyzowana terapia mogłaby pomóc, ale wymaga to dowodu.
-
Czas podawania leków: Poza jednym badaniem porównującym dawkowanie rano i wieczorem jednego leku (pmc.ncbi.nlm.nih.gov), potrzebujemy więcej badań nad czasem podawania kropli na jaskrę lub laseroterapii/zabiegów chirurgicznych w odniesieniu do wzorców okołodobowych. Ponadto, jak zmieniony zegar biologiczny (np. praca zmianowa) wpływa na ryzyko jaskry?
-
Biomarkery jako punkty końcowe: Musimy zweryfikować, czy zmiany w aktygrafii lub testach źrenicznych rzeczywiście przewidują wyniki wzrokowe. Czy poprawa PIPR doprowadzi do wolniejszej utraty wzroku? Czy są to tylko ciekawe sygnały? Duże badania powinny uwzględniać te miary.
Podsumowując, badacze uważają, że dopasowanie opieki nad jaskrą do zegara biologicznego organizmu może zapewnić nową ochronę nerwu wzrokowego. Jednak na razie te pomysły są na horyzoncie. W praktyce klinicznej sprawdzone strategie pozostają: kontrola ciśnienia w oku, ochrona pola widzenia i zachęcanie do dobrych nawyków snu. Nawyki takie jak silne narażenie na światło dzienne i regularne harmonogramy snu są ogólnie zdrowe i niskiego ryzyka, więc można je zalecać, nawet gdy badania są kontynuowane.
Wnioski
Jaskra to coś więcej niż choroba ciśnienia w oku – wpływa na rytmy całego ciała. Uszkodzenie ipRGC u pacjentów z jaskrą może zakłócać sen i cykle hormonalne, a z kolei zły sen może pogorszyć zdrowie oczu. Rośnie liczba dowodów na to, że możemy pomóc przerwać ten cykl za pomocą terapii przyjaznych rytmowi okołodobowemu. Suplementy melatoniny wykazały obiecujące działanie w obniżaniu ciśnienia w oku i wzmacnianiu sygnałów siatkówki (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Terapia światłem (zwłaszcza poranne jasne światło) może obudzić zaburzony system melanopsyny i poprawić jakość snu (pmc.ncbi.nlm.nih.gov). Nawet samo dopracowanie czasu, w którym pacjenci przyjmują krople do oczu, mogłoby poprawić 24-godzinną kontrolę ciśnienia (pmc.ncbi.nlm.nih.gov).
Lekarze i pacjenci powinni być świadomi tych powiązań. Jeśli pacjent z jaskrą skarży się na bezsenność lub senność w ciągu dnia, warto zbadać, czy czynniki okołodobowe odgrywają rolę. Klinicyści mogą rozważyć porady dotyczące higieny snu, ekspozycji na poranne światło i ostrożnego planowania leków – podczas gdy czekamy na silniejsze dowody z badań.
W przyszłości narzędzia takie jak zegarki aktygraficzne i testy reakcji źrenic na światło mogą pomóc okulistom spersonalizować opiekę. Wyobraźmy sobie czasy, gdy proste badanie źrenic i dziennik snu powiedzą Twojemu lekarzowi, jak dokładnie zsynchronizować leczenie jaskry z zegarem biologicznym Twojego organizmu. Zanim to nastąpi, potrzeba więcej badań. Na razie utrzymywanie regularnego harmonogramu snu, wystarczająca ekspozycja na światło dzienne i omawianie wszelkich problemów ze snem z lekarzem mogą być korzystnymi krokami. Nauka dopiero zaczyna odkrywać możliwości „całodobowej” opieki nad jaskrą, a trwające badania określą, które z tych naturalnych interwencji naprawdę chronią wzrok i poprawiają życie pacjentów.