Introduktion
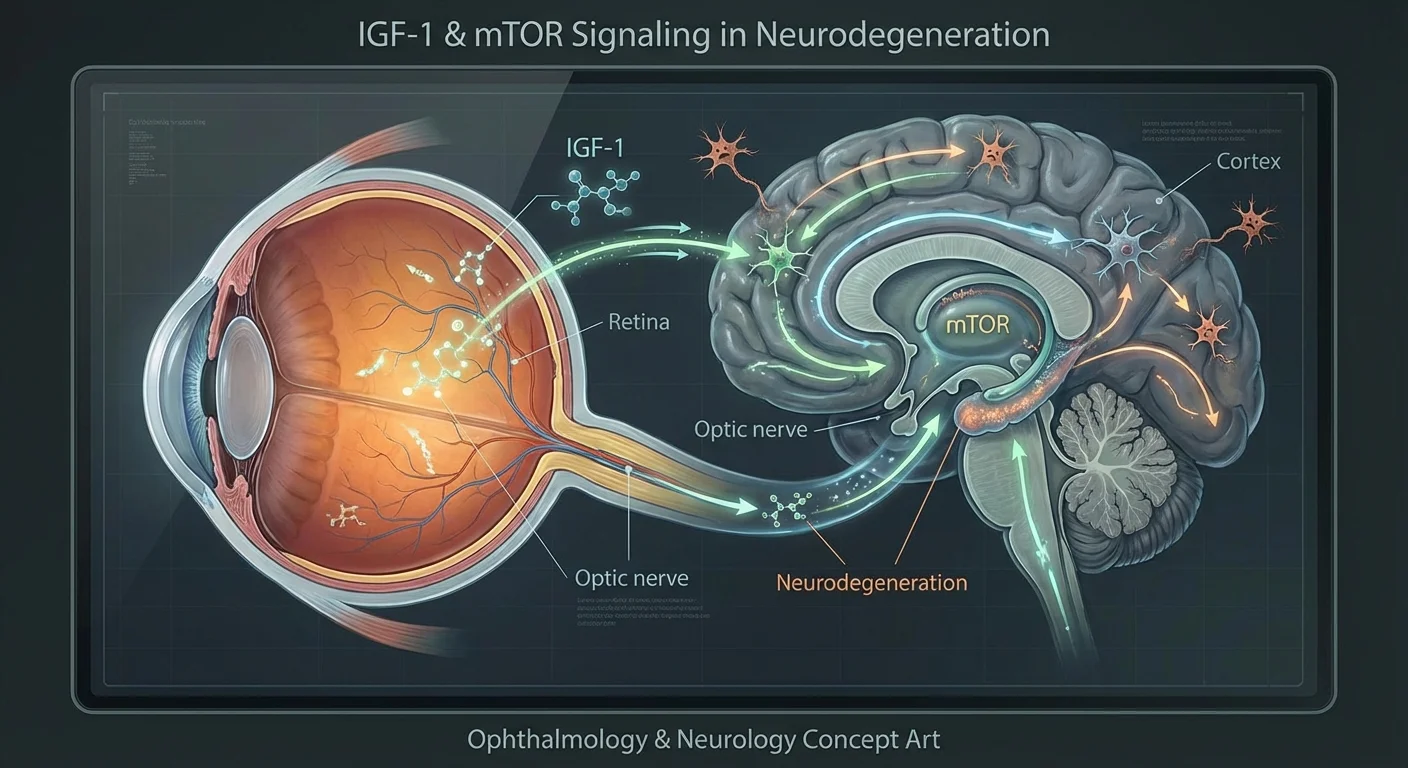
Glaukom erkänns nu inte bara som ett ögontrycksproblem utan som en neurodegenerativ sjukdom i synnerven. Retinala ganglieceller (RGC) – de nervceller som skickar visuella signaler från ögat till hjärnan – degenererar vid glaukom, ungefär som nervceller dör vid Alzheimers eller Parkinsons sjukdom (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Forskare upptäcker hur allmänna hälsofaktorer – hormoner, metabolism, till och med stressnivåer – påverkar RGC:s överlevnad. Särskilt IGF-1 (Insulinliknande tillväxtfaktor 1)- och mTOR (mammalian Target Of Rapamycin)-vägarna, som normalt främjar celltillväxt och proteinuppbyggnad, spelar viktiga roller för ögonhälsan. Störningar i dessa signalvägar (till exempel från insulinresistens eller dålig kost) kan konvergera på axonala transportsystem i nervceller och stressa RGC. Genom att jämföra glaukom med hjärnsjukdomar kan vi lära oss hur dessa signaler skyddar eller skadar nerver. Denna artikel granskar bevisen som kopplar IGF-1, mTOR-signalering, metabol hälsa och nervsystemets balans till glaukomrisk, och belyser vad blod- eller andra tester kan berätta om din öga-hjärna-hälsa.
IGF-1, insulin och mTOR-vägen i nervceller
IGF-1 är ett litet proteinhormon nära besläktat med insulin. Det bildas i levern (och i vissa vävnader) under påverkan av tillväxthormon. I kroppen främjar IGF-1 tillväxt och överlevnad hos många celltyper (pmc.ncbi.nlm.nih.gov). I nervsystemet är IGF-1 särskilt viktigt för neuroners tillväxt och nervskydd (neuroprotektion). Till exempel, i laboratoriestudier skyddade IGF-1 signifikant retinala ganglieceller (RGC) från att dö under stress (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). När odlade RGC svältes på syre (hypoxi), minskade tillsats av IGF-1 celldöden genom att aktivera överlevnadssignalvägar (Akt/PI3K och Erk/MAPK-vägarna) (pmc.ncbi.nlm.nih.gov). I andra studier hjälpte en ökning av IGF-1-nivåerna i skadade synnerver till att regenerera RGC-axoner (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kort sagt, IGF-1 fungerar som en neurotrofisk (nervtillväxtfrämjande) faktor som hjälper till att hålla nervceller vid liv och till och med stimulera återväxt.
mTOR-vägen är en central regulator för cellmetabolism och tillväxt. mTOR är ett proteinkinas (ett ”kopplingsenzym”) som känner av näringsämnen, hormoner och energi. När näringsämnen och signaler som insulin/IGF-1 är rikliga, blir mTOR aktivt (i två komplex, mTORC1 och mTORC2) och instruerar cellerna att växa och bygga protein (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Omvänt, när näringsämnen är låga, minskar mTOR-aktiviteten och cellen ökar återvinningen (autofagi) för att bevara resurser. I nervceller hjälper mTOR till att upprätthålla dendriter och synapser. Till exempel fann en studie att mTORC1 (via sitt mål S6-kinas, S6K) och mTORC2 (via en subenhet SIN1) kontrollerade förgreningen och längden på RGC-dendriter (pmc.ncbi.nlm.nih.gov). Detta innebär att normal insulin/IGF-1-signalering via mTOR stöder de komplexa dendritiska träden hos RGC.
I en stark demonstration av denna koppling visade forskare att applicering av insulin direkt i ögat i en musmodell av glaukom stimulerade RGC-dendrit- och synapsregenerering (pmc.ncbi.nlm.nih.gov). Denna behandling var beroende av mTOR-S6K-vägen: blockering av S6K eller dess mTORC-koppling (SIN1) förhindrade den regenerativa effekten (pmc.ncbi.nlm.nih.gov). I dessa experiment räddade insulin ljusrespons och anslutning av RGC, och förbättrade djurens synliknande reflexer (pmc.ncbi.nlm.nih.gov). Sammanfattningsvis är hälsosam IGF-1/insulin-signalering via mTOR-vägen avgörande för RGC:s överlevnad och funktion (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Eftersom IGF/insulin- och mTOR-vägarna är så sammanflätade påverkar kondition och näring nervhälsan starkt. Höga anabola (tillväxt) signaler tenderar att aktivera mTOR, medan insulinresistens (som vid metabolt syndrom eller typ 2-diabetes) försvagar signalvägen. Vid åldrande och fetma kan IGF-1- och insulin-signalering bli dysreglerad. Intressant nog visar mänskliga studier av Alzheimers och Parkinsons sjukdom också kopplingar till dessa metabola faktorer. Ålder och tillstånd som fetma eller diabetes är faktiskt gemensamma riskfaktorer för ”hjärn”-neurodegenerativa sjukdomar (pmc.ncbi.nlm.nih.gov), vilket tyder på en gemensam metabolisk mekanism – möjligen via IGF-1/mTOR-signalering – som kopplar systemisk hälsa till nervcellers sårbarhet.
Glaukom och andra neurodegenerativa sjukdomar: Gemensamma drag
Glaukomets cellnivåskada liknar den vid Alzheimers, Parkinsons och andra åldersrelaterade hjärnsjukdomar. I samtliga fall förlorar patienterna nervceller (RGC vid glaukom; kortikala eller basala ganglieceller vid AD/PD) under många år, ofta tyst till en början. Dessa sjukdomar delar riskfaktorer som ålder, fetma och typ 2-diabetes (pmc.ncbi.nlm.nih.gov). En översikt från 2024 noterar att fetma och diabetes ökar risken för både AD och PD, och att insulin/IGF-systemet kan ligga till grund för denna koppling (pmc.ncbi.nlm.nih.gov). På samma sätt visar storskaliga genetiska och befolkningsstudier att diabetes ökar glaukomrisken (pmc.ncbi.nlm.nih.gov) (pubmed.ncbi.nlm.nih.gov). I en Mendelsk randomiseringsanalys av över 20 000 glaukomfall ökade en högre genetisk predisposition för typ 2-diabetes kausalt glaukomrisken med cirka 10–15 % (pubmed.ncbi.nlm.nih.gov). Högre genetiskt förutsagt fasteglukos och HbA1c (markörer för blodsockerkontroll) förutsade också svagt glaukom (pubmed.ncbi.nlm.nih.gov). I praktiken visar patienter med diabetes ofta sämre glaukomresultat. (Retrospektiva data i en studie visade att diabetespatienter som fick insulin hade snabbare synfältsförlust än de som fick metformin (pmc.ncbi.nlm.nih.gov).) Sammantaget stöder detta att högt blodsocker och dålig insulinverkan bidrar till skador på synnerven, precis som de bidrar till hjärnsjukdomar.
Inflammation och oxidativ stress är andra gemensamma nämnare. Vid glaukom och Alzheimers ansamlas kronisk oxidativ stress och överväldigar nervcellerna. mTOR-vägen interagerar med dessa processer: den modulerar både oxidativ stress och svarar på den (pmc.ncbi.nlm.nih.gov). I modeller för näthinnesjukdomar (inklusive glaukom) minskade hämning av mTOR med rapamycin oxidativ skada och inflammation (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Till exempel minskade rapamycinögondroppar hos råttor mikroglial aktivering (immunceller i näthinnan) och bevarade RGC under stress med högt ögontryck (pmc.ncbi.nlm.nih.gov). På liknande sätt har rapamycin visat sig skydda nervceller i AD/PD-modeller under oxidativa förhållanden (pmc.ncbi.nlm.nih.gov). Dessa paralleller tyder på att strategier som stärker IGF/mTOR-signaleringen (i balans) eller på annat sätt bekämpar metabol stress kan gynna både hjärn- och ögonhälsa.
Insulinresistens, metabol hälsa och glaukomrisk
Eftersom IGF-1 och insulin är så lika i struktur och signalering är insulinhälsan nära kopplad till RGC:s överlevnad. Insulin och IGF-1 binder till relaterade receptorer och aktiverar samma nedströms kaskader (via IRS→PI3K→Akt→mTOR) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). I näthinnan finns insulinreceptorer på RGC (pmc.ncbi.nlm.nih.gov), och insulin-signalering påverkar näthinnans metabolism. När kroppen utvecklar insulinresistens (som vid prediabetes eller typ 2-diabetes), får hjärn- och retinala nervceller mindre effektiva tillväxtsignaler. Experimentell störning av insulin-signalering hos gnagare kan höja ögontrycket och döda RGC (pmc.ncbi.nlm.nih.gov). Omvänt verkar förbättrad insulinkänslighet nervskyddande: det spekuleras att god diabeteskontroll kan minska glaukomrisken.
Epidemiologiska data stöder detta. Personer med typ 2-diabetes har en signifikant högre glaukomrisk (pmc.ncbi.nlm.nih.gov). I en stor översiktsstudie var diabetes (och längre duration av den) kopplad till mer glaukom även efter justering för ålder (pmc.ncbi.nlm.nih.gov). Som nämnts stöder en nyligen genomförd genetisk studie också diabetes som en oberoende kausal riskfaktor (pubmed.ncbi.nlm.nih.gov). Detta kan bero på många mekanismer: höga blodsockernivåer skadar mikrovaskulaturen (minskar blodflödet till synnerven), avancerade glykeringsprodukter ansamlas, och insulinresistens berövar RGC:s stödjande signalering.
Test för insulinresistens. För praktisk patient screening kan vissa blodprov bedöma metabol risk. De mest direkta är fasteglukos och HbA1c, som mäter blodsockernivåer, samt fasteinsulin. Från insulin och glukos kan man beräkna HOMA-IR (ett grovt index för insulinresistens). Ett högt HOMA-IR tyder på metabolt syndrom. Typiska labbtester kan inkludera:
- Fasteglukos och HbA1c: Höga värden (>100 mg/dL eller HbA1c >5,7 % upp till diabetiska nivåer) indikerar dålig sockerreglering, vilket är en glaukomriskfaktor (pubmed.ncbi.nlm.nih.gov).
- Fasteinsulin: Normalt är cirka 2–20 µU/mL (varierar beroende på labb). Förhöjt fasteinsulin indikerar insulinresistens. Ihållande högt insulin tillsammans med glukos innebär att cellerna inte svarar bra.
- HOMA-IR: Beräknas som (fasteinsulin × fasteglukos)/405. Värden över ~2 tyder på insulinresistens. Om dessa markörer är onormala, kan livsstilsförändringar eller medicinering minska ögonrisken (och hjärtrisken).
Autonoma nervsystemets balans och ögats blodflöde
Glaukompatienter uppvisar ofta tecken på autonom obalans, särskilt sympatikusdriven stress. Ett nyckelmått är hjärtfrekvensvariabilitet (HRV), som kvantifierar fluktuationer mellan hjärtslag. Hög HRV är ett hälsosamt tecken på stark parasympatisk (lugnande) ton och anpassningsförmåga; låg HRV antyder sympatisk (stress) dominans. Studier visar att glaukompatienter – inklusive de med normalt ögontryck (”normaltrycksglaukom”) – ofta har reducerad HRV och tecken på vaskulär dysreglering. Till exempel fann en studie att NTG-patienter hade en ”dominans av sympatisk aktivitet” vid ett stresstest jämfört med friska kontroller (pmc.ncbi.nlm.nih.gov). Dessa patienter visade också reducerat blodflöde (lägre diastolisk hastighet) i centrala retinala och ciliära artärerna (pmc.ncbi.nlm.nih.gov). Med andra ord hade stressade individer mer sammandragna retinala blodkärl.
Ännu mer slående är att en retrospektiv klinisk studie delade in glaukompatienter efter HRV. De med låg HRV (hög stress) hade mycket snabbare nervfiberförlust och sämre synfältsförsämring än patienter med hög HRV (pubmed.ncbi.nlm.nih.gov). Gruppen med låg HRV hade i genomsnitt en förtunning av retinala nervfiberlagret på 1,44 µm/år jämfört med 0,29 µm/år i gruppen med hög HRV (nästan fem gånger snabbare) (pubmed.ncbi.nlm.nih.gov). De hade också fler IOP-fluktuationer och lägre totalt ögonperfusionstryck. Detta tyder på att autonom dysfunktion – mätbar med hjärtfrekvenstester – accelererar glaukomskador, troligen genom att försämra ögats blodflöde och öka tryckvariabiliteten (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Mäta och förbättra HRV. Även om det inte är ett standardiserat laboratorietest, kan HRV mätas med konsumentenheter (bröstband eller smartklockor) som spårar intervaller mellan hjärtslag. Patienter som är intresserade av omfattande riskprofilering kan mäta sin vilande HRV (ofta rapporterad som ”SDNN” eller ”RMSSD”) med hjälp av guidade protokoll. Högre HRV (mer variabilitet) är bättre; lägre HRV signalerar kronisk stress. Att förbättra HRV genom regelbunden träning, stressreducering och sömnhygien kan hjälpa till att balansera det autonoma systemet.
Sammanfattningsvis är stress och autonom obalans tänkbara bidragande faktorer till glaukom, som konvergerar på RGC-hälsan genom att försämra blodflödet och den metabola stressen. Detta kopplar tillbaka till insulin/IGF-1: stresshormoner och insulinsignaler kommunicerar (stress tenderar att höja blodsockret och insulinresistensen). Därmed behövs en mångfacetterad syn – metabol hälsa, autonom balans och anabol signalering – för RGC-skydd.
Axonal transport och retinala gangliecellers överlevnad
RGC har mycket långa axoner (synnerven) och är beroende av kontinuerlig transport av näringsämnen och proteiner från cellkroppen till de avlägsna synapserna i hjärnan. Hälsosam IGF-1/insulin/mTOR-signalering stöder den axonala transportmaskineriet. Till exempel aktiverar IGF-1 PI3K/Akt-vägen som i sin tur stabiliserar mikrotubuli (”rälsen” för axontransport) och främjar produktionen av tubulin, ett nyckelstrukturprotein (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). I experiment med synnervsskada ökade aktivering av IGF-1/mTOR-signalering RGC-axonåterväxten (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Omvänt kan insulinbrist eller resistens försämra detta stöd. Vid prediabetes eller diabetes kan nervceller förlora känsligheten för insulin, analogt med insulinresistenta vävnader. En översiktsartikel noterar att cellers oförmåga att svara på insulin (som vid typ 2-diabetes) kan öka RGC:s sårbarhet (pmc.ncbi.nlm.nih.gov). I praktiken kan det betyda fördröjd axonal transport och ansamling av toxiskt avfall.
Tau-protein och axoner: En annan koppling är tau, ett mikrotubuli-associerat protein som hjälper till att upprätthålla axonstrukturen. Glaukompatienter har visat sig ha onormalt, hyperfosforylerat tau både i ögonen och cerebrospinalvätskan (pmc.ncbi.nlm.nih.gov). Detta är samma typ av tau-patologi som ses vid Alzheimers. Under högt ögontryck visade djur tau-mispositionering i RGC. Experimentell nedreglering av tau förbättrade RGC:s överlevnad (pmc.ncbi.nlm.nih.gov), vilket belyser hur metabol stress på axoner (som från störd insulin-signalering) kan involvera tau-relaterade transportfel.
Sammantaget bevarar anabola signaler som IGF-1 axonal transport och synapser. När dessa signaler minskar (insulinresistens, näringsstress) eller när tau är dysreglerat, förlorar RGC sin ”koppling” och degenererar. Detta understryker varför systemiska tillstånd påverkar ögats nerver.
Kalorirestriktion, fasta och ”mimetiska” terapier
Kalorirestriktion (KR) och dess mimetika kan brett påverka IGF/mTOR-axeln genom att sänka näringssignaler. Många djurstudier pekar på fördelar med KR eller fasta på näthinnans åldrande. Till exempel använde en musstudie en fastregim varannan dag (en form av KR) i en glaukomliknande modell. De fastande mössen hade betydligt mindre RGC-död och retinal degeneration än normalt utfodrade möss, även om ögontrycket var oförändrat (pmc.ncbi.nlm.nih.gov). Deras synrelaterade funktion var också bättre bevarad. Mekanistiskt ökade fasta blodnivåerna av β-hydroxibutyrat (en ketonkropp) och ökade markörer för autofagi och stressresistens i näthinnan (pmc.ncbi.nlm.nih.gov). Kort sagt, perioder med lågt kaloriintag ”omprogrammerade” näthinnans nervceller att överleva stress, genom att förstärka antioxidantförsvaret och uttrycket av tillväxtfaktorer. Översikter drar slutsatsen att KR aktiverar skyddande processer som autofagi och minskad oxidativ stress som är kända för att bromsa neuralt åldrande (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Eftersom långvarig fasta är svårt för de flesta människor, studerar forskare också kalorirestriktionsmimetika – läkemedel eller föreningar som utlöser liknande signalvägar. Två framträdande exempel är rapamycin och metformin.
-
Rapamycin är ett läkemedel som direkt hämmar mTORC1. Inom ögonforskning har rapamycin visat kraftfulla nervskyddande effekter. I glaukommodeller minskade rapamycin RGC-död och inflammation (pmc.ncbi.nlm.nih.gov). Topikala rapamycinögondroppar sänkte till och med IOP något genom att slappna av dräneringsvävnaden i ögat (pmc.ncbi.nlm.nih.gov). Särskilt är rapamycins fördel i näthinnan kopplad till att förstärka autofagi (cellens återvinningsprocess) och dämpa oxidativ skada (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Experiment tyder dock på att autofagins roll kan skilja sig: en rapport fann att i en glaukommodell korrelerade rapamycin-inducerad autofagi faktiskt med ökad RGC-förlust (pmc.ncbi.nlm.nih.gov). Det övergripande budskapet är fortfarande att måttlig mTOR-hämning (som med rapamycin) ofta skyddar stressade nervceller i djurstudier (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). (Rapamycin testas kliniskt vid ögonsjukdomar, men det är ett immunsuppressivt läkemedel och för närvarande ingen standardbehandling för glaukom.)
-
Metformin är ett brett använt diabetesläkemedel som delvis verkar genom att aktivera AMPK, en cellulär energisensor, och därmed härmar vissa effekter av KR. En studie från 2025 visade att metformin till möss skyddade deras RGC i en modell för ischemisk ögonskada (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Metformin bevarade i hög grad RGC-antalet och näthinnans struktur efter skadan, troligen genom att aktivera AMPK och öka autofagi/mitofagi (rengöring av skadade celldelar) i näthinnan (pmc.ncbi.nlm.nih.gov). I samma artikel fann en liten patientstudie att diabetiska glaukompatienter som fick metformin hade stabila synfält under 6 månader, medan de som fick insulin (men inte metformin) visade försämrade synfält (pmc.ncbi.nlm.nih.gov). Denna ledtråd från verkliga världen tyder på att metformin kan bromsa glaukomprogressionen. Det är viktigt att metformin är relativt säkert och tillgängligt, så det är en attraktiv kandidat för ögonskydd hos metabola patienter (även om formella studier fortfarande behövs).
-
Andra föreningar: Naturliga ämnen som resveratrol (finns i röda vindruvor) har studerats. I gnagarmodeller minskade resveratrol oxidativ stress och bevarade RGC under tryck eller ischemi (pmc.ncbi.nlm.nih.gov). Det fungerar delvis genom att aktivera SIRT1 (ett ”livslängdsenzym”) och PI3K/Akt-överlevnadsvägen (pmc.ncbi.nlm.nih.gov). Även om resveratrol är mindre potent än ett läkemedel som metformin, exemplifierar det den allmänna idén: antioxidanta och näringskännande behandlingar som kommer från kosten kan skydda retinala nervceller.
Sammanfattningsvis tenderar interventioner som måttligt dämpar IGF/mTOR-tillväxtsignalen – såsom fasta, läkemedel som rapamycin eller metformin, eller till och med näringsämnen – att aktivera cellulära reningsvägar och stärka nervcellernas motståndskraft. Dessa har visat nervskyddande effekter i näthinnan. De är fortfarande experimentella för glaukom, men de bekräftar principen att metabolt tillstånd och näring direkt kan påverka ögonhälsan (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Kandidatbiomarkörer och praktisk testning
Med tanke på dessa insikter, vad kan patienter mäta i blodet eller via enkla tester för att få en uppfattning om sin IGF/mTOR-axel och metabola risk? Här är några kandidatbiomarkörer och hur man tolkar dem:
-
IGF-1 (Blodprov): Ett standardiserat blodprov för IGF-1 finns (ofta görs det vid utvärdering av tillväxtproblem). Nivåerna är åldersberoende (toppar i ungdomen, minskar med åldern). Typiska vuxenvärden varierar ungefär 80–350 ng/mL (varierar beroende på labb). Ett lågt IGF-1 för åldern kan indikera dålig tillväxthormonsignalering eller undernäring; ett högt IGF-1 kan förekomma vid akromegali eller högproteindieter. I teorin skulle extremt lågt IGF-1 kunna innebära mindre neurotrofiskt stöd, medan mycket högt IGF-1 kroniskt kan öka tillvästrelaterade risker (som vissa cancerformer). I praktiken fann en studie ingen skillnad i blod-IGF-1 mellan glaukompatienter och kontroller (pubmed.ncbi.nlm.nih.gov). Det tyder på att cirkulerande IGF-1 ensamt inte diagnostiserar glaukomrisk. Ett IGF-1-test kan dock fortfarande vara en del av en övergripande endokrin panel. Om ditt IGF-1 visar sig vara lågt vid en screening, kan det vara värt att kontrollera relaterade hormoner (tillväxthormon, näringsstatus).
-
Insulin och HOMA-IR: Som nämnts indikerar högt fasteinsulin insulinresistens. Om du har ett fasteglukos och insulin kan även en patient utan diabetes beräkna HOMA-IR. Till exempel, insulin (µU/mL) × fasteglukos (mg/dL) / 405. Värden över ~2 tyder på minskad insulinkänslighet. Patienter kan ofta få dessa genom årliga hälsokontroller eller direkt-till-konsument-laboratorier. Högt HOMA-IR eller förhöjt insulin + glukos signalerar metabol belastning, vilket korrelerar med glaukomrisk (pubmed.ncbi.nlm.nih.gov) och allmän vaskulär risk.
-
Hemoglobin A1c (HbA1c): Detta är ett rutinprov för genomsnittligt blodsocker över 3 månader. Värden över 5,7 % indikerar prediabetes; över 6,5 % betyder diabetes. MR-studien (pubmed.ncbi.nlm.nih.gov) antyder att även måttliga ökningar i blodsocker (fasteglukos eller HbA1c) var kopplade till högre glaukomrisk. Att hålla HbA1c inom det normala intervallet (<5,7 %) är ett mål inte bara för diabetesförebyggande utan möjligen också för ögonhälsan.
-
Beta-hydroxibutyrat (Ketonnivåer): Detta kan mätas i blodet (via labb eller hemmaapparat) eller urinen (ketonstickor). Högre nivåer av ketonkroppen β-hydroxibutyrat (t.ex. >0,5 mM fastande) indikerar ett skifte till fettmetabolism, vilket sker vid fasta eller ketogena dieter. I musstudien ovan var högre β-hydroxibutyrat en markör för den fördelaktiga svältresponsen (pmc.ncbi.nlm.nih.gov). Det har också direkta nervskyddande signaleringsroller. Således anses en måttlig elevation av ketoner (under fasta eller ketogen diet) generellt vara positivt (”metabol flexibilitet”). Ihållande höga ketonnivåer utanför ett kostsammanhang kan signalera obehandlad diabetes (ketoacidos), så tolka alltid med kontext.
-
Adiponektin, Leptin och Lipidpanel: Dessa är bredare metabola biomarkörer. Adiponektin (ett protein från fettvävnad) minskar vanligtvis vid insulinresistens; högre adiponektin är skyddande för blodkärl. Leptinnivåerna stiger med fetma. Även om de inte används kliniskt för glaukom, skulle onormala mönster (högt leptin, lågt adiponektin) antyda metabolt syndrom, vilket är dåligt för ögonhälsan. Att kontrollera kolesterol och blodtryck är också klokt, då MR-studien (pubmed.ncbi.nlm.nih.gov) antydde att högt blodtryck har en viss glaukomrisk.
-
Inflammationsmarkörer (CRP, IL-6): Kronisk låggradig inflammation kan kopplas till neurodegeneration. Ett enkelt C-reaktivt protein (CRP)-test (en del av många årliga labbtester) kan avslöja systemisk inflammation. Förhöjt CRP är inte specifikt, men patienter kan märka om systemisk stress/inflammation finns.
-
HRV-mätning: Som diskuterats är HRV inte ett blodprov utan ett tillgängligt test med hjälp av bärbar teknik. Enheter som smartklockor eller bröstband (Polar, Garmin, Apple Watch, etc.) kan registrera HRV under vilande förhållanden. Patienter bör följa standardiserade mätningar (t.ex. morgonlig ryggliggande position, genomsnitt över 5+ minuter). En märkbart låg HRV-avläsning (särskilt över tid) tyder på sympatisk dominans. Ett konsekvent mönster av låg HRV kan föranleda ett samtal med din läkare om stresshantering eller en kardiovaskulär kontroll.
-
Ögonspecifika tester: Även om det inte är blodprov, tänk på att retinal bildbehandling (OCT-skanningar) och synfältstester är direkta sätt att profilera glaukomrisk som redan används. Till exempel är förlust av retinala nervfiberlagret vid OCT eller förändringar i synfältsperimetri direkta biomarkörer för neurodegeneration i ögat (pubmed.ncbi.nlm.nih.gov). Dessa skulle också falla under ”multimålsprofilering”.
I praktiken skulle en multimålsstrategi kombinera systemiska och lokala data. Till exempel kan en patient med högt fasteglukos, lågt IGF-1 och låg HRV (tillsammans med viss förtunning av synnerven vid OCT) flaggas som högrisk för glaukomprogression. Omvänt kan någon med välkontrollerat blodsocker, normalt IGF-1 och hälsosam HRV ha en bättre prognos.
Tolka resultat:
- Normala intervall varierar beroende på labb. Jämför alltid IGF-1 med åldersjusterad norm; rådfråga en vårdgivare för att tolka höga eller låga värden.
- Glukos/insulintest: använd kliniska gränsvärden (glukos >100 mg/dL, insulin >15–20 µU/mL motiverar ofta uppföljning).
- HRV: friska individer har typiskt SDNN (ett globalt HRV-mått) över 50 ms. Värden under 20 ms är ganska låga (ses vid svår stress eller sjukdom) (pubmed.ncbi.nlm.nih.gov). Det finns ingen enskild ”normal” HRV, men trender (förbättring eller försämring) är informativa.
Att få dessa tester är ofta möjligt genom rutinmässig hälsovård eller direkt-till-konsument-laboratorier. Till exempel erbjuder många kommersiella labb ett IGF-1-test och insulin/glukos-panel. Utför alltid dessa tester fastande på morgonen. Om du planerar att använda bärbar HRV-teknik, välj en pålitlig app eller enhet och mät regelbundet för att få en baslinje.
Slutsats
Sammanfattningsvis är IGF-1/insulin/mTOR-signalsystemet en central länk mellan metabolism och nervhälsa i öga och hjärna. Starka bevis visar att hälsosam anabol signalering (god insulinverkan och måttliga IGF-1-nivåer) hjälper till att upprätthålla retinala gangliecellers funktion, medan insulinresistens och metabol stress underminerar den. Samtidigt påverkar autonom balans (mätt med HRV) ögats blodflöde och sjukdomsprogression. Interventioner som förbättrar metabol hälsa – från kost och träning till läkemedel som metformin eller metoder som efterliknar fasta – visar nervskyddande effekter i glaukommodeller.
Patienter och kliniker kan använda dessa insikter genom att kombinera traditionella ögonundersökningar (ögontryck, OCT, synfält) med systemiska biomarkörer. Att kontrollera blodsockerkontroll, lipidnivåer och till och med IGF-1 kan ge ledtrådar till synnervens sårbarhet. Övervakning av hjärtfrekvensvariabilitet ger en inblick i kroppens stressnivå. Även om inget enskilt test kommer att förutsäga glaukom, kan en multimålsprofil som inkluderar metabola, hormonella och neurala data hjälpa till att identifiera högriskindivider tidigt, vilket potentiellt kan vägleda mer aggressiva nervskyddande strategier.
Framtida forskning kommer att förfina vilka biomarkörer som bäst indikerar förestående glaukom (utöver IOP) och testa om metabola eller KR-mimetiska terapier kan bromsa sjukdomen. För närvarande kan patienter fokusera på kända faktorer: håll blodsocker, blodtryck och vikt i schack, minska kronisk stress, och överväga att diskutera med sin läkare om läkemedel som metformin (om diabetiker) eller livsstilsförändringar kan ha den extra fördelen att skydda synen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). På detta sätt blir ögonvården holistisk: det handlar inte bara om ögongloben, utan om hela kroppens tillväxt- och energibalans.