Introduksjon
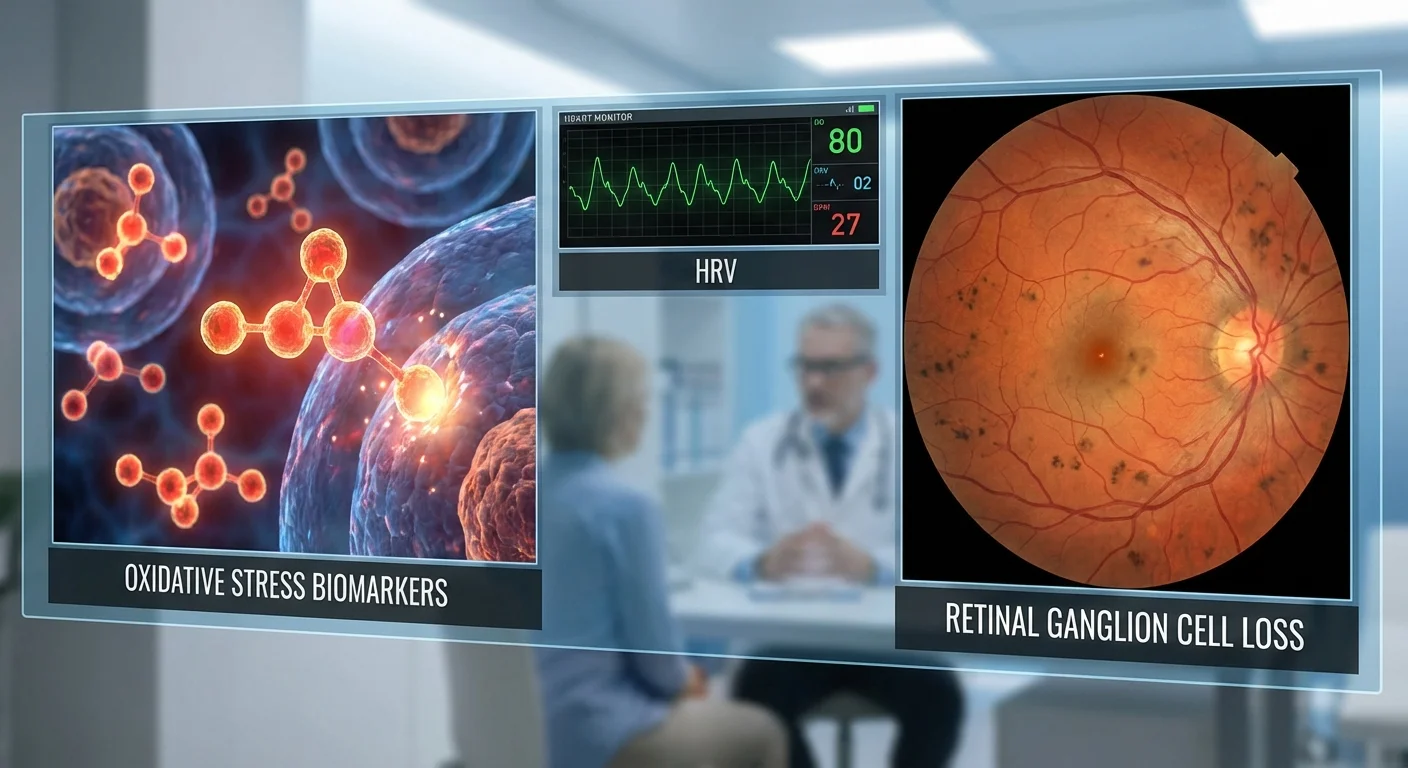
Glaukom er en øyesykdom der retinale ganglieceller (RGC) – nervecellene som fører visuelle signaler fra øyet til hjernen – sakte dør. Dette fører til gradvis, irreversibelt synstap. Leger fokuserer vanligvis på å senke øyetrykket for å bremse glaukom, men forskning viser nå at oksidativt stress (en type kjemisk stress i kroppen) og ubalanser i det autonome nervesystemet (det «automatiske» nervesystemet som kontrollerer ting som hjertefrekvens) også spiller en rolle. Hos glaukompasienter har blodnivåer av visse redoksmarkører – stoffer som indikerer oksidativ skade – en tendens til å være høyere enn normalt. Samtidig har mange glaukompasienter redusert hjertefrekvensvariabilitet (HRV), et tegn på autonom ubalanse. Samlet sett kan økt oksidativt stress og dårlig autonom regulering forverre RGC-skade.
I denne artikkelen forklarer vi hva oksidative stressmarkører som F2-isoprostaner, malondialdehyd (MDA) og 8-hydroksy-2'-deoksyguanosin (8-OHdG) er, og hvordan de finnes ved glaukom. Vi definerer HRV (hjertefrekvensvariabilitet) og gjennomgår hvordan den er endret ved glaukom. Vi beskriver mulige biologiske veier som knytter oksidativt stress og autonom ubalanse til raskere RGC-død. Deretter oppsummerer vi hva studier av antioksidanter (næringsstoffer som bekjemper oksidativt stress) har vist om glaukomutfall. Til slutt foreslår vi fremtidige «multi-omics»-studier som kombinerer redoksmarkører i blod eller urin, HRV-målinger og avansert retinal bildebehandling for nye innsikter.
Gjennomgående fokuserer vi på informasjon som pasienter kan forstå og handle ut fra. Vi forklarer også hvilke oksidativt stress-tester som kan bestilles (via blod eller urin) og hva høye eller lave målinger kan bety for noen som er bekymret for glaukom.
Oksidativt stress-markører ved glaukom
Oksidativt stress betyr at det er for mange «frie radikaler» (reaktive oksygenmolekyler) i kroppen, som forårsaker skade på celler. Vi kan ikke enkelt måle frie radikaler direkte, så leger og forskere bruker biomarkører i blod eller urin som indikerer oksidativ skade. Tre viktige markører ved glaukom er F2-isoprostaner, malondialdehyd (MDA) og 8-hydroksy-2'-deoksyguanosin (8-OHdG). Alle tre stiger når oksidativt stress øker.
-
F2-isoprostaner (8-iso-PGF2α) – disse er stabile molekyler som dannes når fett (flerumettede fettsyrer i cellemembraner) oksiderer. F2-isoprostaner anses som en «gullstandard» for måling av lipidoksidasjon (pmc.ncbi.nlm.nih.gov). Høyere nivåer av disse i blod eller urin tyder på at cellene er under oksidativt angrep. Selv om ikke alle glaukomstudier måler dem, har høye F2-isoprostannivåer blitt funnet i mange sykdommer og antas å reflektere sterkt oksidativt stress (pmc.ncbi.nlm.nih.gov). (I praksis kan laboratorier måle F2-isoprostaner i urin eller plasma ved hjelp av spesialisert utstyr, men dette gjøres for det meste i forskningsmiljøer.)
-
Malondialdehyd (MDA) – dette kjemikaliet produseres når reaktive oksygenarter bryter ned fett i kroppen. Som F2-isoprostaner signaliserer det fettskade fra oksidasjon. Flere glaukomstudier har funnet at glaukompasienter har høyere MDA i blodet enn friske mennesker (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Faktisk fant en stor gjennomgang at MDA var den mest konsistent forhøyede oksidative stressmarkøren i blodet hos glaukompasienter (pmc.ncbi.nlm.nih.gov). I en studie av trangvinkelsglaukom hadde pasienter betydelig høyere MDA enn kontrollpersoner (pmc.ncbi.nlm.nih.gov). Bemerkelsesverdig viste den studien at pasienter med svært høye MDA-nivåer hadde raskere synstap: de med MDA over ca. 12 enheter hadde mye raskere synsfeltnedgang (pmc.ncbi.nlm.nih.gov).
-
8-hydroksy-2'-deoksyguanosin (8-OHdG) – denne markøren indikerer oksidativ skade på DNA (det genetiske materialet i celler). Når oksidativt stress kutter eller endrer DNA, stiger 8-OHdG-nivåene og kan måles i blod eller urin. Studier av glaukompasienter (ved normaltrykksglaukom og pseudoeksfoliasjonsglaukom) har funnet betydelig høyere plasma 8-OHdG-nivåer enn hos kontrollpersoner (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). For eksempel fant en studie et gjennomsnittlig blod-8-OHdG på rundt 17 ng/mL hos friske mennesker og ~23 ng/mL hos glaukompasienter (pmc.ncbi.nlm.nih.gov). En annen rapport viste at glaukomrisikoen var over 4 ganger høyere hos personer hvis 8-OHdG var over en viss grense (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kort sagt betyr høyt 8-OHdG mer DNA-skade fra reaktivt oksygen, og dette ses hos glaukompasienter.
Andre markører som noen ganger måles inkluderer totale antioksidantnivåer (som «total antioksidantstatus» eller enzymer som superoksiddismutase (SOD) og glutationperoksidase). I mange glaukomstudier er disse antioksidantene lave (fordi de er brukt opp i kampen mot frie radikaler) mens markører som MDA, 8-OHdG eller H₂O₂ er høye (pmc.ncbi.nlm.nih.gov). (For korthets skyld fokuserer vi på F2-isoprostaner, MDA og 8-OHdG her, men mange studier rapporterer lavere antioksidantenzymer og vitaminer ved glaukom.)
Sammendrag: Hos glaukompasienter ser studier konsekvent høyere oksidativ skade i kroppen. Markører som MDA og 8-OHdG har en tendens til å ligge over det normale området som ses hos friske mennesker (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Forskere mener at dette ekstra oksidative stresset bidrar til glaukomens effekter på synsnerven.
Måling av oksidativt stress: Tilgjengelige tester
Selv om disse markørene er viktige i forskning, er de ennå ikke rutinemessige kliniske tester. Imidlertid tilbyr noen spesialiserte laboratorier og helseklinikker paneler for oksidativt stress. Her er hva pasienter bør vite:
-
8-OHdG-test: Kan måles i blodplasma eller i urin. Kommersielle sett (ELISA-tester) finnes for å måle urin-8-OHdG (for eksempel Genox «8-OHdG Check»-kit (www.genox.com)). En helsepersonell kan arrangere dette gjennom spesialiserte laboratorier. Det er ingen universell «normal» nivå, men studier gir en viss indikasjon. For eksempel fant en glaukomstudie at kontrollpasienter hadde et gjennomsnitt på ~17 ng/mL mens glaukompasienter hadde et gjennomsnitt på ~23 ng/mL (pmc.ncbi.nlm.nih.gov). Hvis din 8-OHdG-test viser mye høyere verdier enn typiske friske verdier, tyder det på forhøyet DNA-skade fra oksidativt stress.
-
F2-isoprostann test: Måles typisk i en 24-timers urinprøve eller noen ganger i blod. Den anses som svært pålitelig, men krever laboratorieutstyr (massespektrometri). Normalverdier avhenger av alder og metode, men igjen vil et mye høyere resultat tyde på økt lipidperoksidasjon. Denne testen gjøres hovedsakelig i forskning eller spesialiserte sentre.
-
MDA-test: Malondialdehyd kan måles i blodplasma (ofte med «thiobarbituric acid reactive substances»- eller TBARS-metoden, eller ved kromatografi). Normale laboratorieområder varierer, men en glaukomstudie brukte en grenseverdi på ~12 µmol/L for å identifisere høyere risiko (pmc.ncbi.nlm.nih.gov). Hvis laboratorierapporten din viser at MDA er forhøyet over typiske verdier (spør om laboratoriets referanseområde), kan det tyde på overflødig oksidativt stress på fett.
-
Totale antioksidant- eller enzymtester: Noen laboratorier måler «total antioksidantkapasitet» eller nivåer av SOD eller glutationperoksidase. Lavere enn normale resultater peker igjen mot oksidativt stress, siden antioksidanter forbrukes.
I praksis er disse testene ikke standard som kolesterol eller blodsukker. Hvis du ønsker å få dem sjekket, må du kanskje be om et spesiallaboratorium eller konsultere en lege som kan bestille dem. Vær oppmerksom på at resultater må tolkes i kontekst av en profesjonell. Faktorer som kosthold, tid på dagen eller trening kan påvirke disse markørene.
Som en gjennomgang påpeker, er oksidativt stress ikke rutinemessig vurdert i daglig praksis (pmc.ncbi.nlm.nih.gov) fordi de reaktive oksygenartene i seg selv er kortlivede. I stedet ser leger på indirekte markører (som ovenfor) eller fokuserer på å redusere stress gjennom livsstil. Hvis du får testresultater, sammenlign dem med eventuelle angitte «normalområder» og diskuter med legen din. Generelt peker høyere enn normale 8-OHdG, MDA eller isoprostaner mot økt oksidativt stress, mens nivåer innenfor normalområdet er betryggende.
Autonom funksjon og hjertefrekvensvariabilitet ved glaukom
Det autonome nervesystemet (ANS) kontrollerer ufrivillige funksjoner som hjertefrekvens, blodkarspenning og fordøyelse. Det har to grener – sympatisk (ofte kalt «kjemp eller flykt») og parasympatisk (hvile/fordøyelse). En sunn balanse mellom dem forårsaker en konstant varierende hjertefrekvens. Hjertefrekvensvariabilitet (HRV) er et mål på hvor mye tiden mellom hjerteslagene varierer. Enkelt sagt betyr høyere HRV at hjertet reagerer fleksibelt (ofte et tegn på god helse), mens svært lav HRV indikerer autonom ubalanse, vanligvis for mye sympatisk aktivitet eller redusert parasympatisk tone.
Nylige studier viser at glaukompasienter ofte har redusert HRV sammenlignet med mennesker uten glaukom (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). For eksempel, i en stor studie, hadde pasienter med eksfoliasjonsglaukom (en form for åpenvinkelsglaukom) betydelig lavere HRV-målinger enn friske kontroller (pmc.ncbi.nlm.nih.gov). En annen analyse fant at glaukompasienter med den laveste HRV (sterkest sympatisk dominans) hadde mye raskere tynning av synsnervecellelaget i netthinnen enn de med høyere HRV (pmc.ncbi.nlm.nih.gov). I den studien mistet lav-HRV-gruppen omtrent 1,4 μm nervefiber tykkelse per år (mot bare 0,3 μm/år i høy-HRV-gruppen) (pmc.ncbi.nlm.nih.gov). De hadde også flere svingninger i øyetrykket og lavere øyegjennomstrømningstrykk, noe som indikerer at autonom ubalanse påvirker øyets blodstrøm.
Oppsummert, glaukom – spesielt visse typer som eksfoliasjonsglaukom – ledsages ofte av ANS-dysfunksjon. Studier observerer konsekvent at glaukompasienter har mindre variasjoner i hjertefrekvens enn friske mennesker (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Lavere HRV er et signal om kronisk stress eller overaktive sympatiske nerver. Viktigere er det at lav HRV ved glaukom har vært knyttet til dårligere utfall: pasienter med redusert HRV hadde raskere tap av retinale nervefibre og flere sentrale synsdefekter (pmc.ncbi.nlm.nih.gov).
Måling av HRV: En person kan måle HRV med enheter som pulsmålere eller til og med noen smartklokker og smarttelefoner som bruker pulssensorer. Klinikker bruker noen ganger et kort EKG eller en håndholdt HRV-analysator (som en fingertuppsensor). Hvis din HRV er lavere enn gjennomsnittet for din alder og kjønn, tyder det på autonomt stress. For eksempel brukte studie [26] SDNN (et standard HRV-mål) for å dele pasienter inn i «lav» vs. «høy» HRV-grupper. Selv om det ikke er publisert enkle grenseverdier, anses en SDNN under omtrent 50 ms ofte som lav hos voksne. Konsulter imidlertid legen din med rå HRV-data; de kan bruke det sammen med annen helseinformasjon i stedet for alene.
Forbindelse til oksidativt stress: En lav HRV betyr at kroppen er i en høyere stresstilstand. I mange tilstander (som kronisk nyresykdom eller hjertesykdom) har forskere funnet at høyere biomarkører for oksidativt stress går hånd i hånd med lavere HRV (pmc.ncbi.nlm.nih.gov). I en studie av nyresykdomspasienter hadde de med høye plasma F2-isoprostannivåer (et mål på oksidativt stress) betydelig redusert HRV (pmc.ncbi.nlm.nih.gov). Selv om denne eksakte koblingen ikke er grundig studert ved glaukom, antyder den en syklus: oksidativt stress kan påvirke blodårer og nerver, noe som fører til autonom ubalanse, som igjen kan forverre blodstrømmen og stresset på øynene.
Hvordan oksidativt stress og autonom ubalanse kan akselerere RGC-tap
For å forstå hvordan oksidativt stress og ANS-ubalanse kan føre til at retinale ganglieceller (RGC) dør raskere, kan man vurdere disse sammenflettede veiene:
-
Direkte oksidativ skade på RGC: RGC er nevroner med svært høyt energibehov (spesielt deres lange umyeliniserte aksoner inne i netthinnen) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). De er sterkt avhengige av mitokondrier (cellenes kraftverk) for å produsere ATP. Mitokondrier lekker naturligvis reaktive oksygenarter (ROS) under energiproduksjon. Hvis ROS-produksjonen er for høy eller cellens antioksidantforsvar er svakt, akkumuleres overskudd av ROS. I RGC betyr dette oksidativ skade på DNA, proteiner og lipider. For eksempel dannes 8-OHdG når ROS skader DNA i RGC. Når DNA og mitokondriemembraner er skadet, svikter viktige celleprosesser. Kronisk høye ROS utløser cellens innebygde dødsprogram (apoptose) ved å frigi faktorer som cytokrom c fra mitokondrier (pmc.ncbi.nlm.nih.gov). Enkelt sagt, for mye oksidativt stress forgifter RGC og får dem til å selvdestruere. Dette er sett i mange øyestudier: overskudd av ROS ble funnet i netthinneceller etter skade, og tilsetning av antioksidanter kan blokkere skaden i dyremodeller (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
-
Vaskulære (blodstrøm) effekter: Autonom ubalanse (sympatisk overaktivitet) kan innsnevre blodårene og redusere blodstrømmen til øyet. Ved glaukom er tilstrekkelig blodtilførsel kritisk for RGC-overlevelse. For eksempel viste studie [26] at pasienter med lav HRV hadde lavere okulært perfusjonstrykk (det effektive blodtrykket som forsyner synsnerven) og flere årlige svingninger i øyetrykket. Lavt blodtrykk eller svingende øyetrykk kan sulte RGC for oksygen med jevne mellomrom. Ischemi (oksygenmangel) i seg selv forårsaker oksidativt stress – når oksygentilførselen returnerer, genererer den ROS (iskemi-reperfusjonsskade). Dermed skaper ANS-drevet vasokonstriksjon og blodstrømmsinstabilitet en syklus av hypoksi og oksidativ skade på RGC (pmc.ncbi.nlm.nih.gov).
-
Betennelse og cellestress: Oksidativt stress kan inflamere støtteceller i netthinnen (glialceller). Disse cellene frigjør deretter inflammatoriske molekyler som ytterligere stresser RGC. Samtidig er autonom dysfunksjon ofte knyttet til systemisk lavgradig betennelse. Sammen kan overdreven ROS og en sympatisert tilstand forbedre skadelig betennelse rundt synsnervehodet, noe som akselererer RGC-død.
-
Mekaniske stressinteraksjoner: Høyt øyetrykk (IOP) i seg selv deformerer synsnervehodet og strekker RGC-aksoner. Stressede aksoner blir energifattige og produserer mer ROS. Hvis antioksidantene er lave (som observert hos glaukompasienter), tipper de ekstra ROS balansen mot celledød. ANS-ubalanse kan forverre IOP-svingninger og redusere øyets evne til å regulere IOP og blodstrøm, noe som forsterker denne effekten (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Oppsummert skader oksidativt stress RGC på cellulært nivå, mens autonome/autonome vaskulære problemer svekker RGCs blodtilførsel og heling. En stor glaukomgjennomgang uttrykte det kortfattet: RGC-apoptose ved glaukom drives av økt IOP, dårlig blodstrøm («vaskulær insuffisiens») og oksidativt stress (pmc.ncbi.nlm.nih.gov). Disse faktorene virker sammen: oksidativt stress skader RGC-mitokondrier og DNA (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov), mens autonomt stress forårsaker retinal iskemi og næringsmangel, noe som fører til raskere RGC-apoptose. Hos pasienter viser dette seg som raskere tap av synsnervefibre og syn når HRV er lav (pmc.ncbi.nlm.nih.gov) eller oksidative markører er høye (pmc.ncbi.nlm.nih.gov).
Antioksidative intervensjoner og glaukomutfall
Fordi glaukom innebærer oksidativ skade, har mange studier spurt om antioksidanttilskudd kan bidra til å beskytte øyet. Antioksidanter inkluderer vitaminer (C, E), næringsstoffer som koenzym Q10, flavonoider (i frukt/te), omega-3 fettsyrer og planteekstrakter (som Ginkgo biloba). Disse stoffene kan nøytralisere frie radikaler, i hvert fall i teorien.
Laboratorie- og dyrefunn: I dyremodeller for glaukom eller øyeskade reduserte tilførsel av antioksidanter ofte RGC-tap. For eksempel, hos rotter med glaukom eller retinal iskemi, viste kosttilskudd som vitamin A, Ginkgo, alfa-liponsyre, koenzym Q10, omega-3 fettsyrer og resveratrol alle en viss beskyttelse av retinale celler (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). En oversiktstabell lister mange eksperimenter: f.eks. reduserte Ginkgo biloba-ekstrakt RGC-død i rotteøyne med høyt trykk (pmc.ncbi.nlm.nih.gov); koenzym Q10 og vitamin E beskyttet dyrkede retinale celler mot oksidative toksiner (pmc.ncbi.nlm.nih.gov); og kostholdsantioksidanter (som antocyaniner fra frukt) bidro til å bevare netthinnes strukturen i dyremodeller for glaukom (pmc.ncbi.nlm.nih.gov). Disse studiene antyder at antioksidanter kan hjelpe retinale celler å overleve stress.
Kliniske studier på mennesker: Studier på glaukompasienter har vært mindre og blandet, men noen er oppmuntrende. En nylig systematisk gjennomgang av 15 randomiserte studier fant at antioksidanttilskudd forbedret glaukomrelaterte utfall betydelig (pmc.ncbi.nlm.nih.gov). I gjennomsnitt hadde pasienter som tok antioksidanter (vitaminer, koenzym Q10, lutein, etc.) lavere øyetrykk, langsommere tap av synsfelt og bedre okulær blodstrøm enn de som fikk placebo (pmc.ncbi.nlm.nih.gov). Viktigere er det at det ikke var flere bivirkninger (som blodtrykksendringer) i antioksidantgruppen enn i placebogruppen, så de virket trygge (pmc.ncbi.nlm.nih.gov).
Noen spesifikke funn hos mennesker: I en studie fra 2003 hadde glaukompasienter som tok Ginkgo biloba-ekstrakt beskjedne forbedringer i synsfeltindekser (pmc.ncbi.nlm.nih.gov). En senere studie bekreftet at NVG (normaltrykksglaukom) pasienter på Ginkgo hadde bedre blodstrøm rundt synsnerven (pmc.ncbi.nlm.nih.gov). Andre små studier fant fordeler for grønn te-ekstrakt (epigallocatechingallat) på retinal funksjon, eller solbær-antocyaniner som økte okulær sirkulasjon (selv om IOP eller syn ikke endret seg mye) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). En kombinasjon av botaniske ekstrakter (forskolin+rutin) reduserte til og med IOP med omtrent 10 % utover vanlige dråper (pmc.ncbi.nlm.nih.gov).
Det er imidlertid rimelig å si at resultatene er variable. Noen antioksidantstudier viser beskjedne gevinster eller ingen. Forskjeller i dose, pasienttype og studiestørrelse er viktig. Samlet sett antyder det meste av bevisene at tilsetning av antioksidanter er lovende og trygt, men ennå ikke en selvstendig kur. Store oversikter konkluderer med at de kan bidra til å bremse glaukomskader (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov), men større, definitive studier er fortsatt nødvendig.
Praktisk konklusjon: Minimum er et sunt kosthold rikt på antioksidanter (frukt, grønne bladgrønnsaker, omega-3) lurt for øyehelsen. Noen øyeleger anbefaler allerede kosttilskudd som vitamin C/E, lutein eller omega-3 til glaukompasienter som et ekstra tiltak. Sjekk med legen din før du starter med piller, spesielt i høye doser. Forskningen så langt antyder at slike kosttilskudd ikke vil skade og kan hjelpe aspekter ved glaukom som blodstrøm eller nervehelse (pmc.ncbi.nlm.nih.gov).
Fremtidige retninger: Integrering av redoks, HRV og retinal bildebehandling
Forskere ser nå for seg mer integrative studier – såkalte multi-omics – for å overliste glaukom. Dette betyr å samle inn mange typer data sammen: blod- (eller urin) markører for redoksbalanse, kontinuerlige HRV-opptak, detaljerte retinale bilder, og til og med genetiske eller metabolske profiler. Ved å sette alle brikkene sammen, kan man finne mønstre som ikke er synlige isolert.
For eksempel har moderne metabolomikk (måling av dusinvis av små molekyler i blodet) allerede avslørt unike signaturer ved glaukom. En gjennomgang av humane metabolomiske studier fant endrede nivåer av aminosyrer, lipider og relaterte veier hos glaukompasienter (pmc.ncbi.nlm.nih.gov). Disse metabolske endringene antyder underliggende prosesser som kan målrettes. Ved å kombinere dette med HRV-data (tarm-hjerne-ANS-interaksjoner) og høyoppløselig OCT-bildebehandling av synsnerven og netthinne-lagene, kunne forskere klassifisere pasienter i undergrupper. Kanskje har noen pasienter en «høy-oksidativt-stress»-profil (svært forhøyet 8-OHdG, lav HRV, og tynnere retinal nervefiberlag på OCT), mens andre ikke har det.
En parallell kan ses i forskning på diabetisk retinopati: en nylig studie på mus brukte en multi-omics-tilnærming, som kombinerte retinal vevstranskriptomikk, blodserummetabolomikk og genetiske data (GWAS), for å koble blodmetabolittendringer med tidlig netthinnebetennelse (pmc.ncbi.nlm.nih.gov). Anvendelse av en lignende strategi på glaukom – f.eks. kobling av perifer metabolisme til tap av retinal nervefiber – kunne avdekke nye medikamentmål eller screeningsmarkører. For eksempel, hvis visse blodmetabolitter konsekvent stiger før noe synstap, kunne de bli tidlige varslingsbiomarkører.
Hva dette betyr for pasienter: I fremtiden kan et pasientbesøk involvere et panel av enkle blod- (eller urin) tester for flere oksidativt stressmarkører, en HRV-måling (som et fem-minutters EKG eller en bærbar monitor hjemme), og avansert øyebildebehandling. Å analysere alle resultatene sammen kan forutsi hvem som har høyest risiko for progresjon. Videre, hvis en spesifikk biomarkør (f.eks. svært høye F2-isoprostaner) viser seg å drive skade, kan man skreddersy behandlingen for å redusere dette stresset eller bruke målrettede antioksidanter.
Foreløpig er vi ikke der ennå, men multi-omics glaukomforskning er en lovende retning. Håpet er å bevege seg utover å kun fokusere på øyetrykk, og bygge et fyldigere bilde av hver pasients sykdom.
Konklusjon
Glaukom er mer enn bare høyt øyetrykk – det er knyttet til utbredt oksidativt stress i kroppen og dysfunksjon i det autonome nervesystemet. Glaukompasienter har en tendens til å ha høyere nivåer av blodmarkører som MDA og 8-OHdG, noe som indikerer celle- og DNA-skade (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Samtidig viser de ofte redusert hjertefrekvensvariabilitet, som reflekterer sympatisk overaktivitet (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Disse to faktorene virker sannsynligvis sammen for å drepe retinale ganglieceller raskere. Oksidativt stress skader RGC-mitokondrier og DNA (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov), mens autonom ubalanse fører til dårlig øyeblodstrøm og trykksvingninger (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Det er god evidens for at antioksidanter kan hjelpe – dyrestudier viser konsekvent RGC-beskyttelse (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov), og studier på mennesker indikerer at kosttilskudd kan forbedre synsfelt og øyeblodstrøm (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Pasienter kan diskutere antioksidantvitaminer og næringsstoffer med sin øyelege som en del av en sunn livsstil.
Viktigere er at noen tester for oksidativt stress (blod- eller urin-8-OHdG, MDA, isoprostaner) er tilgjengelige, selv om de ikke er rutinemessige. Hvis disse måles, bør forhøyede verdier (som 8-OHdG godt over ~20 ng/mL eller MDA over kjente laboratorieområder) føre til oppmerksomhet rundt kosthold, livsstil og muligens antioksidantstøtte. Tilsvarende kan måling av HRV (med en enkel hjemmemonitor eller klinisk EKG) indikere autonom helse; lav HRV kan bety ekstra stress på øynene.
I fremtiden kan kombinasjon av disse målingene med avansert retinal bildebehandling og genetiske data i integrative studier tilby en ny æra med personlig tilpasset glaukombehandling. For nå er det klokt å holde seg informert om oksidativt stress og hjertehelse ved glaukom. God ernæring, stressreduksjon og regelmessige kontroller er fortsatt nøkkelen til å beskytte synet ditt.