Bevezetés
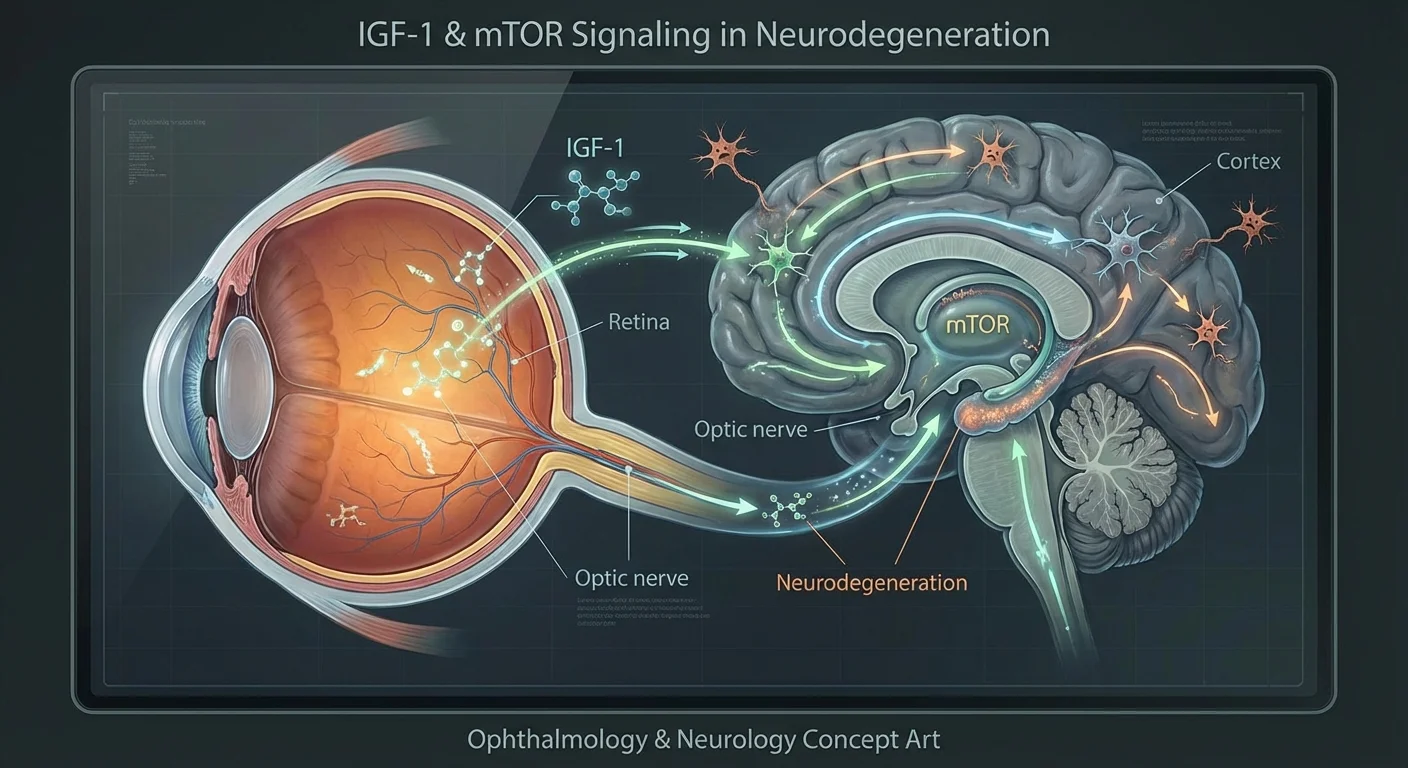
A glaukómát ma már nem csupán szemnyomás-problémaként, hanem a látóideg neurodegeneratív betegségeként ismerik el. A retina ganglionsejtek (RGC-k) – azok az idegsejtek, amelyek a vizuális jeleket továbbítják a szemből az agyba – degenerálódnak glaukóma esetén, hasonlóan ahhoz, ahogy az idegsejtek elpusztulnak Alzheimer- vagy Parkinson-kórban (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). A kutatók feltárják, hogy az általános egészségügyi tényezők – hormonok, anyagcsere, sőt a stressz szintje – hogyan befolyásolják az RGC-k túlélését. Különösen az IGF-1 (inzulinszerű növekedési faktor 1) és az mTOR (emlős rapamicin célpontja) útvonalak, amelyek normális esetben elősegítik a sejtnövekedést és a fehérjeépítést, fontos szerepet játszanak a szem egészségében. Ezeknek az útvonalaknak a zavarai (például inzulinrezisztencia vagy rossz táplálkozás miatt) konvergálhatnak az idegsejtek axonális transzportrendszereire és stressz alá helyezhetik az RGC-ket. A glaukóma agyi rendellenességekkel való összehasonlításával megtudhatjuk, hogy ezek a jelek hogyan védik vagy károsítják az idegeket. Ez a cikk áttekinti az IGF-1, az mTOR jelátvitel, az anyagcsere-egészség és az idegrendszeri egyensúly glaukóma kockázatával való összefüggésére vonatkozó bizonyítékokat, és kiemeli, hogy milyen vér- vagy egyéb vizsgálatok adhatnak információt a szem–agy egészségéről.
IGF-1, inzulin és az mTOR útvonal az idegsejtekben
Az IGF-1 egy kis fehérjehormon, amely szorosan kapcsolódik az inzulinhoz. A májban (és egyes szövetekben) termelődik a növekedési hormon hatására. A szervezetben az IGF-1 számos sejttípus növekedését és túlélését ösztönzi (pmc.ncbi.nlm.nih.gov). Az idegrendszerben az IGF-1 különösen fontos az idegsejtek növekedéséhez és a neuroprotekcióhoz. Például laboratóriumi vizsgálatokban az IGF-1 jelentősen védte a retina ganglionsejteket (RGC-ket) a stressz alatti pusztulástól (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Amikor tenyésztett RGC-k oxigénhiányban szenvedtek (hipoxia), az IGF-1 hozzáadása csökkentette a sejthalált a túlélési jelátviteli útvonalak (az Akt/PI3K és Erk/MAPK útvonalak) aktiválásával (pmc.ncbi.nlm.nih.gov). Más vizsgálatokban az IGF-1 szintek növelése sérült látóidegekben segítette az RGC axonok regenerációját (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Röviden, az IGF-1 neurotróf (idegsejt-növekedést serkentő) faktorként működik, amely segít életben tartani az idegsejteket és akár újra is növeszteni azokat.
Az mTOR útvonal a sejtanyagcsere és a növekedés központi szabályozója. Az mTOR egy protein kináz (egy „kapcsoló” enzim), amely érzékeli a tápanyagokat, hormonokat és energiát. Amikor a tápanyagok és az inzulin/IGF-1-hez hasonló jelek bőségesen rendelkezésre állnak, az mTOR aktívvá válik (két komplexben, mTORC1 és mTORC2), és utasítja a sejteket a növekedésre és fehérjeépítésre (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ezzel szemben, amikor kevés a tápanyag, az mTOR aktivitása csökken, és a sejt felpörgeti az újrahasznosítást (autofágiát) az erőforrások megőrzése érdekében. Az idegsejtekben az mTOR segít fenntartani a dendriteket és a szinapszisokat. Például egy tanulmány megállapította, hogy az mTORC1 (célfehérjéjén, az S6 kinázon, S6K keresztül) és az mTORC2 (egy SIN1 alegységen keresztül) szabályozta az RGC dendritek elágazását és hosszát (pmc.ncbi.nlm.nih.gov). Ez azt jelenti, hogy az mTOR-on keresztüli normális inzulin/IGF-1 jelátvitel támogatja az RGC-k komplex dendritikus fáit.
Ennek az összefüggésnek egy erőteljes demonstrációjában a kutatók kimutatták, hogy az inzulin közvetlen alkalmazása a szembe egy egér glaukóma modellben stimulálta az RGC dendritek és szinapszisok regenerációját (pmc.ncbi.nlm.nih.gov). Ez a kezelés az mTOR-S6K útvonaltól függött: az S6K vagy az mTORC kapcsolata (SIN1) blokkolása megakadályozta a regeneratív hatást (pmc.ncbi.nlm.nih.gov). Ezekben a kísérletekben az inzulin megmentette az RGC-k fényre adott válaszait és kapcsolódását, valamint javította az állatok látásszerű reflexeit (pmc.ncbi.nlm.nih.gov). Összefoglalva, az egészséges IGF-1/inzulin jelátvitel az mTOR útvonalon keresztül döntő fontosságú az RGC-k túléléséhez és működéséhez (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Mivel az IGF/inzulin és mTOR útvonalak annyira összefonódnak, a fittség és a táplálkozás erősen befolyásolja az idegek egészségét. A magas anabolikus (növekedési) jelek hajlamosak aktiválni az mTOR-t, míg az inzulinrezisztencia (mint az anyagcsere-szindróma vagy a 2-es típusú cukorbetegség esetén) gyengíti az útvonalat. Az öregedés és az elhízás esetén az IGF-1 és az inzulin jelátvitel szabályozatlaná válhat. Érdekesség, hogy az Alzheimer- és Parkinson-kórral kapcsolatos humán vizsgálatok is összefüggéseket mutatnak ezekkel az anyagcsere-tényezőkkel. Valójában az életkor és az olyan állapotok, mint az elhízás vagy a cukorbetegség, közös kockázati tényezők az „agyi” neurodegeneratív betegségek esetében (pmc.ncbi.nlm.nih.gov), ami arra utal, hogy egy közös anyagcsere-mechanizmus – valószínűleg az IGF-1/mTOR jelátvitel révén – köti össze a szisztémás egészséget az idegsejtek sérülékenységével.
Glaukóma és más neurodegeneratív betegségek: Közös jellemzők
A glaukóma sejtszintű károsodása hasonlít az Alzheimer-, Parkinson- és más életkorral összefüggő agyi betegségekéhez. Minden esetben a betegek éveken keresztül veszítik el idegsejtjeiket (glaukómában az RGC-ket; AD/PD esetén a kortikális vagy bazális ganglion idegsejteket), gyakran kezdetben észrevétlenül. Ezek a rendellenességek közös kockázati tényezőkkel rendelkeznek, mint például az életkor, az elhízás és a 2-es típusú cukorbetegség (pmc.ncbi.nlm.nih.gov). Egy 2024-es áttekintés megjegyzi, hogy az elhízás és a cukorbetegség növeli mind az AD, mind a PD kockázatát, és hogy az inzulin/IGF rendszer állhat ezen összefüggés mögött (pmc.ncbi.nlm.nih.gov). Hasonlóképpen, nagyszabású genetikai és populációs vizsgálatok azt mutatják, hogy a cukorbetegség növeli a glaukóma kockázatát (pmc.ncbi.nlm.nih.gov) (pubmed.ncbi.nlm.nih.gov). Egy több mint 20 000 glaukómás esetet vizsgáló Mendeli-randomizációs analízisben a 2-es típusú cukorbetegségre való magasabb genetikai hajlam körülbelül 10–15%-kal emelte a glaukóma esélyeit (pubmed.ncbi.nlm.nih.gov). A genetikailag előre jelzett magasabb éhgyomri glükóz és HbA1c (a vércukorszint-szabályozás markerei) szintén gyengén jelezték a glaukómát (pubmed.ncbi.nlm.nih.gov). A gyakorlatban a cukorbetegek gyakran rosszabb glaukóma eredményeket mutatnak. (Valójában egy tanulmány retrospektív adatai azt mutatták, hogy az inzulint szedő cukorbetegek látótérvesztése gyorsabb volt, mint a metformint szedőké (pmc.ncbi.nlm.nih.gov).) Összességében ez azt támasztja alá, hogy a magas vércukorszint és a rossz inzulinhatás hozzájárul a látóideg-károsodáshoz, éppúgy, mint az agyi rendellenességekhez.
A gyulladás és az oxidatív stressz más közös szálak. Mind a glaukómában, mind az Alzheimer-kórban krónikus oxidatív stressz halmozódik fel, és túlterheli az idegsejteket. Az mTOR útvonal kölcsönhatásba lép ezekkel a folyamatokkal: modulálja az oxidatív stresszt és reagál rá (pmc.ncbi.nlm.nih.gov). Retinális betegségmodellekben (beleértve a glaukómát is) az mTOR rapamicinnel történő gátlása csökkentette az oxidatív károsodást és a gyulladást (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Például a rapamicin szemcsepp patkányokban csökkentette a mikroglia aktiválódását (az immunsejtek a retinában) és megőrizte az RGC-ket magas szemnyomás alatti stressz esetén (pmc.ncbi.nlm.nih.gov). Hasonlóképpen, a rapamicinről megállapították, hogy oxidatív körülmények között védi az idegsejteket AD/PD modellekben (pmc.ncbi.nlm.nih.gov). Ezek a párhuzamok arra utalnak, hogy az IGF/mTOR jelátvitelt (egyensúlyban tartó) vagy más módon az anyagcsere-stressz ellen küzdő stratégiák mind az agy, mind a szem egészségére előnyösek lehetnek.
Inzulinrezisztencia, anyagcsere-egészség és glaukóma kockázat
Mivel az IGF-1 és az inzulin szerkezetileg és jelátvitelileg is annyira hasonlóak, az inzulin egészsége szorosan összefügg az RGC-k túlélésével. Az inzulin és az IGF-1 hasonló receptorokhoz kötődnek, és ugyanazokat a downstream kaszkádokat aktiválják (IRS→PI3K→Akt→mTOR útján) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). A retinában inzulinreceptorok vannak jelen az RGC-ken (pmc.ncbi.nlm.nih.gov), és az inzulin jelátvitel befolyásolja a retina anyagcseréjét. Amikor a szervezetben inzulinrezisztencia alakul ki (mint prediabétesz vagy 2-es típusú cukorbetegség esetén), az agyi és retina idegsejtek kevésbé hatékony növekedési jeleket kapnak. Az inzulin jelátvitel kísérleti megszakítása rágcsálókban növelheti a szemnyomást és elpusztíthatja az RGC-ket (pmc.ncbi.nlm.nih.gov). Ezzel szemben az inzulinérzékenység javítása neuroprotektívnek tűnik: feltételezik, hogy a jó cukorbetegség-kontroll csökkentheti a glaukóma kockázatát.
Epidemiológiai adatok támasztják alá ezt. A 2-es típusú cukorbetegségben szenvedőknél szignifikánsan magasabb a glaukóma kockázata (pmc.ncbi.nlm.nih.gov). Egy nagy áttekintésben a cukorbetegség (és annak hosszabb időtartama) több glaukómával járt együtt még az életkor figyelembe vétele után is (pmc.ncbi.nlm.nih.gov). Amint említettük, egy friss genetikai tanulmány is támogatja a cukorbetegséget mint független okozati kockázati tényezőt (pubmed.ncbi.nlm.nih.gov). Ez számos mechanizmusnak köszönhető lehet: a magas vércukorszint károsítja a mikrovaszkulatúrát (csökkentve a látóideg véráramlását), előrehaladott glikációs termékek halmozódnak fel, és az inzulinrezisztencia megfosztja az RGC-ket a támogató jelátviteltől.
Inzulinrezisztencia vizsgálata. A gyakorlati betegszűréshez bizonyos vérvizsgálatok értékelhetik az anyagcsere-kockázatot. A legközvetlenebbek az éhgyomri glükóz és a HbA1c, amelyek a vércukorszintet mérik, valamint az éhgyomri inzulin. Az inzulinból és glükózból kiszámítható a HOMA-IR (durva inzulinrezisztencia-index). A magas HOMA-IR anyagcsere-szindrómára utal. Tipikus laborvizsgálatok a következők lehetnek:
- Éhgyomri glükóz és HbA1c: A magas értékek (>100 mg/dL vagy HbA1c >5,7% a cukorbeteg szintig) rossz vércukorszint-szabályozást jeleznek, ami glaukóma kockázati tényező (pubmed.ncbi.nlm.nih.gov).
- Éhgyomri inzulin: A normál érték körülbelül 2–20 µU/mL (laboronként változik). A magas éhgyomri inzulin inzulinrezisztenciát jelez. A tartósan magas inzulin a glükózzal együtt azt jelzi, hogy a sejtek nem reagálnak jól.
- HOMA-IR: Kiszámítása: (éhgyomri inzulin × éhgyomri glükóz)/405. A ~2 feletti értékek inzulinrezisztenciát sugallnak. Ha ezek a markerek rendellenesek, az életmódbeli változtatások vagy gyógyszerek csökkenthetik a szem (és a szív) kockázatát.
Autonóm idegrendszeri egyensúly és a szem véráramlása
A glaukómás betegeknél gyakran jelentkeznek az autonóm diszfunkció jelei, különösen a szimpatikusan vezérelt stressz. Kulcsfontosságú mérőszám a pulzusvariabilitás (HRV), amely számszerűsíti a szívverések közötti ingadozásokat. A magas HRV az erős paraszimpatikus (nyugtató) tónus és alkalmazkodóképesség egészséges jele; az alacsony HRV szimpatikus (stressz) dominanciára utal. Tanulmányok azt mutatják, hogy a glaukómás betegeknél – beleértve azokat is, akiknek normális a szemnyomásuk („normális nyomású glaukóma”) – gyakran csökkent a HRV és vascularis diszreguláció jelei mutatkoznak. Például egy tanulmányban az NTG-s betegek „szimpatikus aktivitás dominanciáját” mutatták egy stresszteszten az egészséges kontrollcsoporthoz képest (pmc.ncbi.nlm.nih.gov). Ezek a betegek csökkent véráramlást (alacsonyabb diasztolés sebességet) is mutattak a centrális retina és a ciliáris artériákban (pmc.ncbi.nlm.nih.gov). Más szóval, a stresszes alanyoknál szűkebbek voltak a retina erei.
Még szembetűnőbb, hogy egy retrospektív klinikai vizsgálat glaukómás betegeket osztott fel HRV alapján. Az alacsony HRV-vel (magas stressz) rendelkező betegeknél sokkal gyorsabb volt az idegrostréteg-vesztés és rosszabb a látótér-romlás, mint a magas HRV-vel rendelkező betegeknél (pubmed.ncbi.nlm.nih.gov). Az alacsony HRV-csoportban átlagosan évi 1,44 µm-es retina idegrostréteg-vékonyodás volt tapasztalható, szemben a magas HRV-csoportban mért évi 0,29 µm-rel (közel ötször gyorsabb) (pubmed.ncbi.nlm.nih.gov). Emellett több IOP-ingadozásuk és alacsonyabb általános szemperfúziós nyomásuk is volt. Ez arra utal, hogy az autonóm diszfunkció – amely pulzusméréssel mérhető – gyorsítja a glaukómás károsodást, valószínűleg a szem véráramlásának romlása és a nyomásvariabilitás növelése révén (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
HRV mérése és javítása. Bár nem standard laborvizsgálat, a HRV mérhető fogyasztói eszközökkel (mellkaspántok vagy okosórák), amelyek a szívverések közötti intervallumokat követik nyomon. Az átfogó kockázatprofilozás iránt érdeklődő betegek mérhetik nyugalmi HRV-jüket (gyakran „SDNN” vagy „RMSSD” néven jelentik), irányított protokollok segítségével. A magasabb HRV (nagyobb variabilitás) jobb; az alacsonyabb HRV krónikus stresszre utal. A HRV javítása rendszeres testmozgással, stresszcsökkentéssel és megfelelő alváshigiéniával segíthet az autonóm rendszer egyensúlyának megteremtésében.
Összefoglalva, a stressz és az autonóm diszfunkció valószínűleg hozzájárul a glaukómához, az RGC-k egészségét rontva a véráramlás és az anyagcsere-stressz súlyosbítása révén. Ez visszavezet az inzulin/IGF-1-hez: a stresszhormonok és az inzulinjelek kölcsönhatásba lépnek (a stressz hajlamos növelni a vércukorszintet és az inzulinrezisztenciát). Így az RGC-k védelméhez egy sokoldalú megközelítés szükséges – anyagcsere-egészség, autonóm egyensúly és anabolikus jelátvitel.
Axonális transzport és retina ganglionsejtek túlélése
Az RGC-knek nagyon hosszú axonjaik vannak (a látóideg), amelyek a sejtmagból az agy távoli szinapszisaihoz való folyamatos tápanyag- és fehérjeszállításra támaszkodnak. Az egészséges IGF-1/inzulin/mTOR jelátvitel támogatja az axonális transzport gépezetét. Például az IGF-1 aktiválja a PI3K/Akt útvonalat, amely viszont stabilizálja a mikrotubulusokat (az axon transzport „sínjeit”) és elősegíti a tubulin, egy kulcsfontosságú szerkezeti fehérje termelését (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kísérletekben látóideg-sérüléssel, az IGF-1/mTOR jelátvitel aktiválása fokozta az RGC axonok újranövekedését (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ezzel szemben az inzulinhiány vagy -rezisztencia ronthatja ezt a támogatást. Prediabéteszben vagy cukorbetegségben az idegsejtek elveszíthetik inzulinérzékenységüket, hasonlóan az inzulinrezisztens szövetekhez. Egy áttekintés megjegyzi, hogy a sejtek inzulinra való reagálásának képtelensége (mint a 2-es típusú cukorbetegség esetén) növelheti az RGC-k sérülékenységét (pmc.ncbi.nlm.nih.gov). A gyakorlatban ez lassult axonális transzportot és toxikus hulladék felhalmozódását jelentheti.
Tau fehérje és axonok: Egy másik kapcsolat a tau, egy mikrotubulusokhoz kapcsolódó fehérje, amely segít fenntartani az axon szerkezetét. Glaukómás betegeknél rendellenes, hiperfoszforilált tau-t találtak mind a szemükben, mind az agy-gerincvelői folyadékukban (pmc.ncbi.nlm.nih.gov). Ez ugyanaz a fajta tau-patológia, mint amit Alzheimer-kórban látunk. Magas szemnyomás alatt az állatok tau hibás lokalizációját mutatták az RGC-kben. A tau kísérleti csökkentése javította az RGC-k túlélését (pmc.ncbi.nlm.nih.gov), kiemelve, hogy az axonokra ható anyagcsere-stressz (például a zavart inzulin jelátvitelből) hogyan járhat tau-függő transzport-hibákkal.
Összességében az anabolikus jelek, mint az IGF-1, megőrzik az axonális transzportot és a szinapszisokat. Amikor ezek a jelek csökkennek (inzulinrezisztencia, táplálkozási stressz) vagy amikor a tau diszregulált, az RGC-k elveszítik „kapcsolatukat” és degenerálódnak. Ez aláhúzza, miért hatnak a szisztémás állapotok a szem idegeire.
Kalóriamegszorítás, böjt és „mimetikus” terápiák
A kalóriamegszorítás (CR) és mimetikumai széles körben befolyásolhatják az IGF/mTOR tengelyt a tápanyagjelek csökkentésével. Számos állatkísérlet utal a CR vagy a böjt előnyeire a retina öregedésében. Például egy egérvizsgálatban egy minden második napos böjtölési rendszert (a CR egyik formáját) alkalmaztak glaukómaszerű modellben. A böjtölt egereknél sokkal kevesebb RGC pusztulás és retina degeneráció volt megfigyelhető, mint a normálisan táplált egereknél, még akkor is, ha a szemnyomás változatlan maradt (pmc.ncbi.nlm.nih.gov). Látáshoz kapcsolódó funkciójuk is jobban megmaradt. Mechanisztikusan a böjt növelte a β-hidroxibutirát (ketontest) vérszintjét és az autofágia és stresszrezisztencia markereinek szintjét a retinában (pmc.ncbi.nlm.nih.gov). Röviden, az alacsony kalóriabevitel időszakai „átprogramozták” a retina idegsejtjeit a stressz túlélésére, az antioxidáns védelem és a növekedési faktor expresszió fokozásával. Az áttekintések arra a következtetésre jutottak, hogy a CR olyan védő folyamatokat aktivál, mint az autofágia és a csökkent oxidatív stressz, amelyekről ismert, hogy lassítják az idegi öregedést (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Mivel a hosszú távú böjt a legtöbb ember számára nehéz, a kutatók kalóriamegszorítás mimetikumokat is vizsgálnak – olyan gyógyszereket vagy vegyületeket, amelyek hasonló útvonalakat váltanak ki. Két kiemelkedő példa a rapamicin és a metformin.
-
A rapamicin egy gyógyszer, amely közvetlenül gátolja az mTORC1-et. Szemkutatásokban a rapamicin erőteljes neuroprotektív hatásokat mutatott. Glaukóma modellekben a rapamicin csökkentette az RGC pusztulást és a gyulladást (pmc.ncbi.nlm.nih.gov). Helyi rapamicin szemcseppek még enyhén csökkentették az IOP-t a szem elvezető szöveteinek ellazításával (pmc.ncbi.nlm.nih.gov). Figyelemre méltó, hogy a rapamicin előnyei a retinában az autofágia (a sejt újrahasznosítási folyamata) fokozásához és az oxidatív károsodás csökkentéséhez kapcsolódnak (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Azonban a kísérletek azt sugallják, hogy az autofágia szerepe eltérő lehet: egy jelentés szerint egy glaukóma modellben a rapamicin által kiváltott autofágia valójában fokozott RGC-vesztéssel korrelált (pmc.ncbi.nlm.nih.gov). Az általános következtetés továbbra is az, hogy a mérsékelt mTOR gátlás (mint a rapamicin esetén) gyakran védi a stresszes idegsejteket állatkísérletekben (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). (A rapamicint klinikailag is tesztelik szembetegségekben, de ez egy immunszuppresszáns gyógyszer, és jelenleg nem standard terápia glaukóma esetén.)
-
A metformin egy széles körben használt cukorbetegség elleni gyógyszer, amely részben az AMPK, egy sejtes energiaszenzor aktiválásával hat, így utánozva a CR néhány hatását. Egy 2025-ös tanulmány kimutatta, hogy a metformint kapó egerek RGC-it megvédte egy iszkémiás szemkárosodás modellben (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). A metformin nagymértékben megőrizte az RGC-számot és a retina szerkezetét a sérülés után, valószínűleg az AMPK aktiválásával és az autofágia/mitofágia (a sérült sejtkomponensek tisztítása) fokozásával a retinában (pmc.ncbi.nlm.nih.gov). Ugyanebben a cikkben egy kis betegvizsgálat megállapította, hogy a metformint szedő cukorbeteg glaukómás betegeknél stabil látótér volt 6 hónapon keresztül, míg az inzulint (de nem metformint) szedőknél a látótér romlását mutatták ki (pmc.ncbi.nlm.nih.gov). Ez a valós életből származó utalás arra utal, hogy a metformin lassíthatja a glaukóma progresszióját. Fontos, hogy a metformin meglehetősen biztonságos és hozzáférhető, így vonzó jelölt a szemvédelemre anyagcsere-betegeknél (bár formális vizsgálatokra még szükség van).
-
Egyéb vegyületek: Természetes anyagokat, például a rezveratolt (vörös szőlőben található) is vizsgálták. Rágcsálómodellekben a rezveratol csökkentette az oxidatív stresszt és megőrizte az RGC-ket nyomás vagy iszkémia alatt (pmc.ncbi.nlm.nih.gov). Részben a SIRT1 (egy „hosszú élettartamú” enzim) és a PI3K/Akt túlélési útvonal aktiválásával működik (pmc.ncbi.nlm.nih.gov). Bár a rezveratol kevésbé erős, mint egy metforminhoz hasonló gyógyszer, jól példázza az általános elképzelést: az antioxidáns és tápanyagérzékelő kezelések, amelyek az étrendből származnak, védhetik a retina idegsejtjeit.
Összefoglalva, az olyan beavatkozások, amelyek mérsékelten csillapítják az IGF/mTOR növekedési jelet – mint például a böjt, a rapamicin vagy metformin gyógyszerek, vagy akár táplálkozási vegyületek – hajlamosak aktiválni a sejtes tisztító útvonalakat és erősíteni az idegsejtek ellenálló képességét. Ezek neuroprotektív hatásokat mutattak a retinában. Glaukóma esetén még kísérleti fázisban vannak, de alátámasztják azt az elvet, hogy az anyagcsere állapot és a táplálkozás közvetlenül befolyásolhatja a szem egészségét (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Jelölt biomarkerek és gyakorlati tesztelés
Ezen ismeretek birtokában mit mérhetnek a betegek a vérükben vagy egyszerű tesztekkel, hogy képet kapjanak az IGF/mTOR tengelyükről és anyagcsere-kockázatukról? Íme néhány jelölt biomarker és azok értelmezése:
-
IGF-1 (vérvizsgálat): Létezik standardizált vérvizsgálat az IGF-1 szintre (gyakran növekedési problémák értékelésekor végzik). A szintek életkorfüggőek (fiatal korban tetőznek, idővel csökkennek). A tipikus felnőtt értékek nagyjából 80–350 ng/mL között mozognak (laboronként változik). Az életkorhoz képest alacsony IGF-1 gyenge növekedési hormon jelátvitelre vagy alultápláltságra utalhat; a magas IGF-1 akromegáliában vagy magas fehérjetartalmú étrend esetén fordulhat elő. Elméletileg az extrém alacsony IGF-1 kevesebb neurotróf támogatást jelenthet, míg a krónikusan nagyon magas IGF-1 növelheti a növekedéssel összefüggő kockázatokat (például bizonyos rákos megbetegedéseket). A gyakorlatban egy tanulmány nem talált különbséget a vér IGF-1 szintjében glaukómás betegek és kontrollcsoport között (pubmed.ncbi.nlm.nih.gov). Ez arra utal, hogy a keringő IGF-1 önmagában nem diagnosztizálja a glaukóma kockázatát. Azonban az IGF-1 teszt továbbra is része lehet egy általános endokrin panelnek. Ha a szűrés során az IGF-1 szintje alacsony, érdemes lehet ellenőrizni a kapcsolódó hormonokat (növekedési hormon, táplálkozási állapot).
-
Inzulin és HOMA-IR: Amint említettük, a magas éhgyomri inzulin inzulinrezisztenciát jelez. Ha van éhgyomri glükóz- és inzulinszintje, még egy nem cukorbeteg is kiszámíthatja a HOMA-IR-t. Például: inzulin (µU/mL) × éhgyomri glükóz (mg/dL) / 405. A ~2 feletti értékek csökkent inzulinérzékenységet sugallnak. A betegek gyakran hozzájuthatnak ezekhez az éves ellenőrzéseken vagy közvetlen fogyasztói laborokon keresztül. A magas HOMA-IR vagy a magas inzulin + glükóz metabolikus terhelést jelez, ami korrelál a glaukóma kockázatával (pubmed.ncbi.nlm.nih.gov) és az általános vascularis kockázattal.
-
Hemoglobin A1c (HbA1c): Ez egy rutin teszt az átlagos vércukorszintre 3 hónap alatt. Az 5,7% feletti értékek prediabéteszt jeleznek; a 6,5% feletti értékek cukorbetegséget. Az MR tanulmány (pubmed.ncbi.nlm.nih.gov) azt sugallja, hogy még a vércukorszint mérsékelt emelkedése (éhgyomri glükóz vagy HbA1c) is magasabb glaukóma eséllyel járt együtt. A HbA1c normális tartományban tartása (<5,7%) nem csak a cukorbetegség megelőzése, hanem valószínűleg a szem egészsége szempontjából is cél.
-
Béta-hidroxibutirát (ketonszintek): Ez mérhető vérből (laboron vagy otthoni mérőműszerrel) vagy vizeletből (keton tesztcsíkokkal). A keton β-hidroxibutirát magasabb szintje (pl. >0,5 mM éhgyomorra) a zsíranyagcserére való átállást jelzi, mint ami böjt vagy ketogén diéták során történik. A fenti egérvizsgálatban a magasabb β-hidroxibutirát a jótékony éhezési válasz markere volt (pmc.ncbi.nlm.nih.gov). Közvetlen neuroprotektív jelátviteli szerepe is van. Így a ketonok mérsékelt emelkedése (böjt vagy ketogén diéta során) általában pozitívnak tekinthető („anyagcsere-rugalmasság”). A tartósan magas ketonszintek diétás kontextuson kívül kezeletlen cukorbetegséget (ketoacidózist) jelezhetnek, ezért mindig a kontextussal együtt kell értelmezni.
-
Adiponektin, leptin és lipidpanel: Ezek szélesebb körű metabolikus biomarkerek. Az adiponektin (a zsírszövetből származó fehérje) általában csökken inzulinrezisztencia esetén; a magasabb adiponektin védő hatású az erekre. A leptinszint az elhízással emelkedik. Bár klinikailag nem használják glaukóma esetén, a rendellenes mintázatok (magas leptin, alacsony adiponektin) anyagcsere-szindrómára utalnak, ami káros a szem egészségére. A koleszterin- és vérnyomás-ellenőrzés is bölcs dolog, mivel az MR tanulmány (pubmed.ncbi.nlm.nih.gov) utalt arra, hogy a magas vérnyomás is hordoz bizonyos glaukóma kockázatot.
-
Gyulladásos markerek (CRP, IL-6): A krónikus alacsony szintű gyulladás összefüggésbe hozható a neurodegenerációval. Egy egyszerű C-reaktív protein (CRP) teszt (sok éves laborvizsgálat része) kimutathatja a szisztémás gyulladást. Az emelkedett CRP nem specifikus, de a betegek észrevehetik, ha szisztémás stressz/gyulladás van jelen.
-
HRV mérés: Amint azt tárgyaltuk, a HRV nem vérvizsgálat, hanem egy hozzáférhető teszt viselhető technológia segítségével. Az olyan eszközök, mint az okosórák vagy mellkaspántok (Polar, Garmin, Apple Watch stb.) képesek rögzíteni a HRV-t nyugalmi körülmények között. A betegeknek standardizált mérést kell követniük (pl. reggeli fekvő helyzetben, átlagosan 5+ perc alatt). Egy jelentősen alacsony HRV érték (különösen idővel) szimpatikus dominanciára utal. Bármilyen alacsony HRV-re utaló konzisztens minta beszélgetést indokolhat az orvosával a stresszkezelésről vagy a szív- és érrendszeri ellenőrzésről.
-
Szem-specifikus tesztek: Bár nem vérvizsgálatok, ne feledje, hogy a retina képalkotás (OCT szkennelés) és a látótér-vizsgálatok közvetlen módszerek a glaukóma kockázatának profilozására, és már használatban vannak. Például az OCT-n észrevehető retina idegrostréteg-vesztés vagy a látótér-perimetriában bekövetkező változások a szem neurodegenerációjának közvetlen biomarkerei (pubmed.ncbi.nlm.nih.gov). Ezek is „többcélú profilozás” alá tartoznának.
A gyakorlatban egy többcélú megközelítés kombinálná a szisztémás és helyi adatokat. Például egy magas éhgyomri glükózzal, alacsony IGF-1-gyel és alacsony HRV-vel rendelkező beteg (az OCT-n látható látóideg-elvékonyodással együtt) magas glaukóma progressziós kockázattal jelölhető meg. Ezzel szemben valaki, akinek jól kontrollált a vércukorszintje, normális az IGF-1-je és egészséges a HRV-je, jobb prognózissal rendelkezhet.
Eredmények értelmezése:
- A normál tartományok laboronként eltérőek. Mindig hasonlítsa össze az IGF-1-et az életkorhoz igazított normával; konzultáljon egészségügyi szolgáltatóval a magas vagy alacsony értékek értelmezéséhez.
- Glükóz/inzulin tesztek: használja a klinikai határértékeket (glükóz >100 mg/dL, inzulin >15–20 µU/mL gyakran igényel utókövetést).
- HRV: az egészséges egyéneknél az SDNN (egy globális HRV mérőszám) jellemzően 50 ms felett van. A 20 ms alatti értékek meglehetősen alacsonyak (súlyos stresszben vagy betegségben láthatók) (pubmed.ncbi.nlm.nih.gov). Nincs egyetlen „normális” HRV, de a trendek (javuló vagy romló) informatívak.
Ezeket a teszteket gyakran el lehet végezni rutin egészségügyi ellátás keretében vagy közvetlen fogyasztói laborokon keresztül. Például sok kereskedelmi labor kínál IGF-1 tesztet és inzulin/glükóz panelt. Ezeket a teszteket mindig éhgyomorra, reggel végezze el. Ha viselhető HRV-eszközt szeretne használni, válasszon megbízható alkalmazást vagy eszközt, és rendszeresen mérjen egy alapvonal meghatározásához.
Következtetés
Összességében az IGF-1/inzulin/mTOR jelátviteli rendszer központi láncszem az anyagcsere és az idegrendszer egészsége között a szemben és az agyban. Erős bizonyítékok támasztják alá, hogy az egészséges anabolikus jelátvitel (jó inzulinhatás és mérsékelt IGF-1 szintek) segít fenntartani a retina ganglionsejtek működését, míg az inzulinrezisztencia és az anyagcsere-stressz aláássa azt. Ugyanakkor az autonóm egyensúly (a HRV által nyomon követve) befolyásolja a szem véráramlását és a betegség progresszióját. Az anyagcsere-egészséget javító beavatkozások – az étrendtől és testmozgástól kezdve a metforminhoz hasonló gyógyszerekig vagy a böjtöt utánzó megközelítésekig – neuroprotektív hatásokat mutatnak glaukóma modellekben.
A betegek és a klinikusok ezeket az ismereteket a hagyományos szemvizsgálatok (szemnyomás, OCT, látótér) és a szisztémás biomarkerek kombinálásával használhatják. A vércukorszint-szabályozás, a lipidszintek és még az IGF-1 ellenőrzése is támpontot adhat a látóideg sérülékenységére vonatkozóan. A pulzusvariabilitás monitorozása ablakot nyit a test egészét érintő stresszre. Bár egyetlen teszt sem fogja megjósolni a glaukómát, egy többcélú profil, amely magában foglalja az anyagcsere-, hormonális és idegi adatokat, segíthet azonosítani a magas kockázatú egyéneket korán, potenciálisan irányítva az agresszívabb neuroprotektív stratégiákat.
A jövőbeli kutatások finomítják majd, hogy mely biomarkerek jelzik a legjobban a közelgő glaukómát (az IOP-n túl), és tesztelik, hogy az anyagcsere vagy CR-mimetikus terápiák lelassíthatják-e a betegséget. Egyelőre a betegek a jól ismert tényezőkre összpontosíthatnak: tartsák ellenőrzés alatt a vércukorszintet, a vérnyomást és a testsúlyt, csökkentsék a krónikus stresszt, és fontolják meg orvosukkal, hogy a metforminhoz hasonló gyógyszerek (ha cukorbetegek) vagy életmódbeli változtatások további előnnyel járhatnak-e a látás védelmében (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ily módon a szemészeti ellátás holisztikussá válik: nem csak a szemgolyóról szól, hanem az egész test növekedési és energiaegyensúlyáról is.