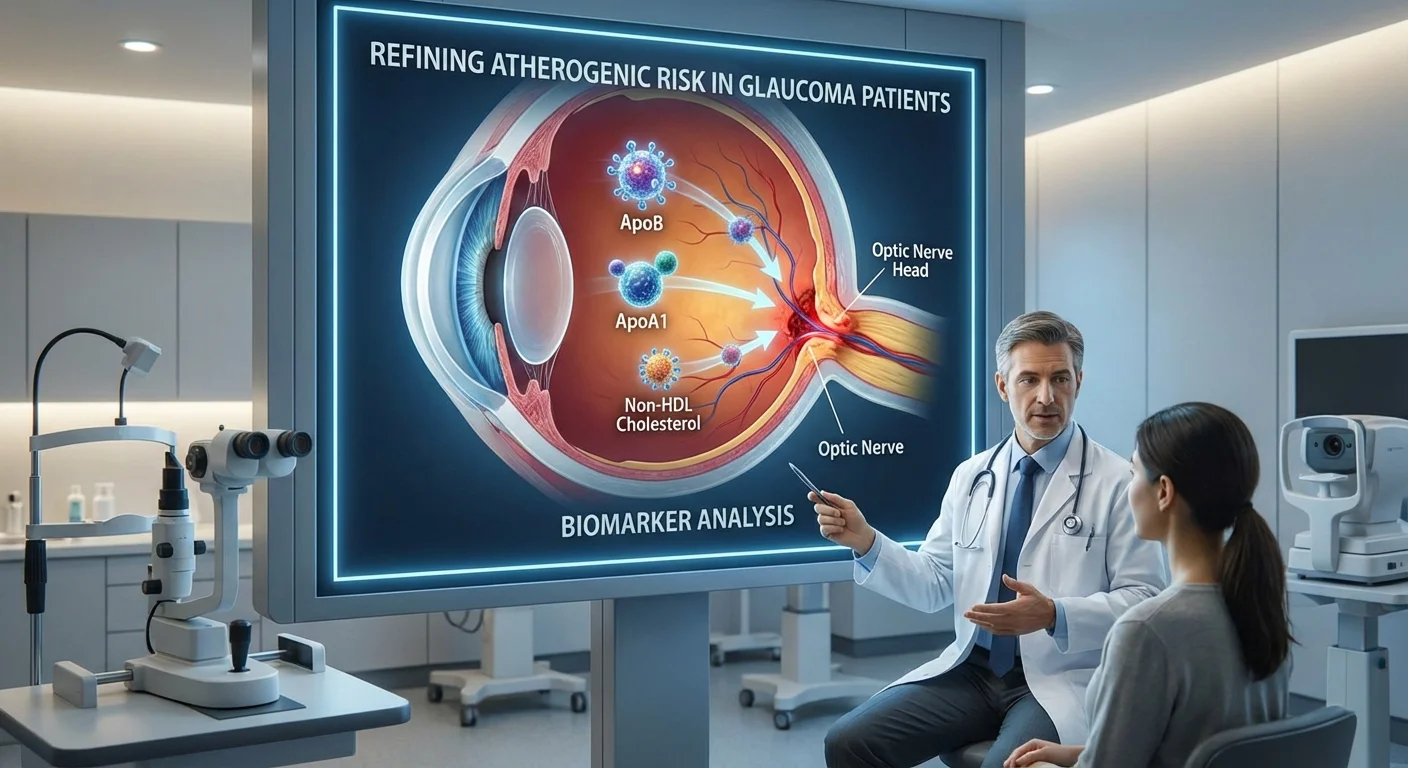
Lipide und Atherosklerose bei Glaukom verstehen
Glaukom ist vor allem als Erkrankung mit hohem Augeninnendruck bekannt, doch Forscher werden sich zunehmend bewusst, dass auch die Gefäßgesundheit eine Rolle spielt. Insbesondere Cholesterin und verwandte Blutfette (Lipide) können die winzigen Arterien, die den Sehnerv versorgen, beeinflussen. Herkömmliche Cholesterintests messen LDL-Cholesterin (LDL-C) – oft als „schlechtes“ Cholesterin bezeichnet – doch neuere Messgrößen wie Apolipoprotein B (ApoB) und Nicht-HDL-Cholesterin können ein umfassenderes Bild des atherosklerotischen Risikos liefern. Jedes LDL-Partikel trägt ein ApoB-Protein, sodass die Messung von ApoB im Wesentlichen die Anzahl potenziell schädlicher Partikel zählt. Nicht-HDL-Cholesterin (Gesamtcholesterin minus HDL „gutes“ Cholesterin) umfasst das gesamte Cholesterin in LDL und anderen arterienverstopfenden Partikeln. Studien zeigen, dass diese Marker das Risiko für Herz- (und Gefäß-) Erkrankungen oft besser widerspiegeln als LDL-C allein (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Zum Beispiel stellte ein kürzlicher Expertenkonsens fest, dass „ApoB…die Gesamtkonzentration atherogener Lipoproteinpartikel darstellt“ und „das atherogene Risiko genauer widerspiegelt“ als LDL-C (pmc.ncbi.nlm.nih.gov). Mit anderen Worten: Wenn Sie viele kleine LDL-Partikel haben, könnte Ihr LDL-C (wie viel Cholesterin sie transportieren) normal erscheinen, aber ApoB wäre hoch – ein verstecktes Risiko. Ebenso deckt Nicht-HDL-Cholesterin das gesamte Cholesterin in LDL-, VLDL- und Remnant-Partikeln ab, was das Risiko ebenfalls besser verfolgt. Eine Metaanalyse ergab, dass ApoB der stärkste Prädiktor für kardiovaskuläres Risiko war, gefolgt von Nicht-HDL-C, wobei LDL-C der schwächste war (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). In der Praxis, wenn die LDL-C- und ApoB-Werte (oder Nicht-HDL-C-Werte) einer Person auseinandergehen, betrachten Ärzte den höheren Wert als den wahren Risikofaktor (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Für Patienten bedeutet dies, dass einfache Tests effektiver genutzt werden können. Standard-Lipidprofile liefern Gesamtcholesterin, HDL, LDL (meist berechnet) und Triglyceride. Sie können dann das Nicht-HDL-Cholesterin selbst berechnen (Gesamt minus HDL), ohne eine zusätzliche Laboranforderung. ApoB kann durch einen Bluttest gemessen werden (obwohl es standardmäßig möglicherweise nicht enthalten ist), und ApoB-Werte spiegeln direkt wider, wie viele schädliche Partikel zirkulieren. Im Gegensatz dazu zeigt ApoA1 – das Hauptprotein auf HDL (dem „guten Cholesterin“) – schützende Partikel an. (Ein höheres ApoB/ApoA1-Verhältnis bedeutet mehr „schlechte“ Partikel im Verhältnis zu „guten“.) Während der Augeninnendruck (IOD) immer noch das wichtigste modifizierbare Risiko bei Glaukom ist, helfen diese Lipoprotein-Messungen, versteckte vaskuläre Risiken zu erkennen, die den Sehnerv beeinträchtigen könnten.
Evidenz zur Verbindung von Lipiden und Glaukom
Mehrere Studien haben ergeben, dass Menschen mit Glaukom oft ungünstigere Cholesterinprofile aufweisen. Im Allgemeinen neigen Glaukompatienten im Vergleich zu Menschen ohne Glaukom zu höheren Gesamtcholesterinwerten („alle“) und niedrigeren HDL-Werten („gutes“) Cholesterin (pubmed.ncbi.nlm.nih.gov). Eine systematische Übersichtsarbeit ergab beispielsweise, dass Glaukompatienten durchschnittlich etwa 8 mg/dL höhere Gesamtcholesterinwerte und etwa 2 mg/dL niedrigere HDL-Werte aufwiesen (pubmed.ncbi.nlm.nih.gov). Eine Bildgebungsstudie zeigte, dass Glaukompatienten signifikant höhere LDL-C- und Gesamtcholesterinwerte als angepasste Kontrollpersonen hatten, zusammen mit einem niedrigeren okulären Perfusionsdruck und HDL (pmc.ncbi.nlm.nih.gov). In dieser Studie bestätigten Farbdoppler-Blutfluss-Scans des Auges, dass Menschen mit Glaukom langsamere Blutgeschwindigkeiten in den retinalen Gefäßen hatten, was auf eine verminderte Sehnervperfusion hindeutet (pmc.ncbi.nlm.nih.gov). Wichtig ist, dass Cholesterinunterschiede statistisch mit diesen Blutflussänderungen verbunden waren – mit zunehmendem LDL-C und Triglyceriden nahm der okuläre Blutfluss ab. Diese Ergebnisse legen nahe, dass hohe LDL- und Gesamtcholesterinwerte mit dem beim Glaukom beobachteten minderperfundierten Sehnerv einhergehen können (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Verfeinerte Analysen von Lipoprotein-Subtypen spiegeln dieses Muster wider. In einer kürzlich durchgeführten Studie an chinesischen Patienten hatten diejenigen mit Offenwinkelglaukom und hohem LDL-C signifikant höhere Nicht-HDL-Cholesterin-, kleine dichte LDL- und oxidierte LDL-Werte als Kontrollpersonen mit hohem LDL-C (pmc.ncbi.nlm.nih.gov). Vereinfacht ausgedrückt hatten unter den Personen mit bereits hohem Cholesterinspiegel diejenigen mit Glaukom noch mehr der „schlechten“ Cholesterinfraktionen, einschließlich kleinerer LDL-Partikel, die Gefäßwände durchdringen. Diese Studie fand auch heraus, dass diese atherogenen Partikel mit dünneren retinalen Nervenfaserschichten korrelierten – dem strukturellen Marker für Glaukomschäden.
Andererseits scheinen schützende HDL-bezogene Maßnahmen beim Glaukom zu fehlen. Genetische Studien haben Cholesterin-regulierende Gene (wie ABCA1, das beim Beladen von HDL hilft) mit dem Glaukomrisiko in Verbindung gebracht (pmc.ncbi.nlm.nih.gov). Und eine Analyse stellte fest, dass das Fehlen einer gesunden Ernährung und Bewegung – Schlüsselfaktoren zur Verbesserung der Lipidprofile – mit einem höheren Glaukomrisiko verbunden war (pmc.ncbi.nlm.nih.gov). Tatsächlich fand eine große spanische Kohorte heraus, dass Menschen, die einen „mediterranen“ gesunden Lebensstil (Nichtrauchen, Bewegung, gute Ernährung usw.) pflegten, dramatisch niedrigere Glaukomraten hatten: Die gesündeste Gruppe hatte die Hälfte des Glaukomrisikos im Vergleich zur am wenigsten gesunden Gruppe (pmc.ncbi.nlm.nih.gov). Dies deutet darauf hin, dass die gleichen Gewohnheiten, die Herzkrankheiten reduzieren (durch die Verbesserung der Blutfette), auch das Sehvermögen zu schützen scheinen.
Zusammenfassend lässt sich sagen, dass die Evidenz darauf hindeutet, dass eine hohe „atherogene“ Lipoproteinlast – hohes ApoB/Nicht-HDL – zum Glaukom beitragen kann. Es ist plausibel, dass, wenn Arterien im ganzen Körper ungesund sind, auch die winzigen Gefäße, die den Sehnerv versorgen, beeinträchtigt sind. Chronisch hoher Cholesterinspiegel kann mikrovaskuläre Schäden und Verengungen verursachen, was zu Ischämie (schlechte Durchblutung) im Sehnervkopf führt (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Im Laufe der Zeit könnte diese mikrovaskuläre Insuffizienz den Stress auf die retinalen Ganglienzellen erhöhen und möglicherweise den Gesichtsfeldverlust verschlimmern.
Kardiovaskuläre Ziele: Welche Werte sollten wir anstreben?
Da diese Lipidpartikel auch Herzkrankheiten vorantreiben, geben uns kardiologische Leitlinien hilfreiche Zielwerte vor. Traditionell setzen Ärzte LDL-Cholesterin-Ziele (z. B. <70 mg/dL für Hochrisikopatienten), um kardiovaskuläre Ereignisse zu reduzieren. Neuere Leitlinien und Expertengremien betonen auch Nicht-HDL-Cholesterin und ApoB. In der Praxis liegen Nicht-HDL-Ziele in der Regel etwa 30 mg/dL höher als LDL-Ziele (zum Beispiel, wenn das LDL-Ziel 70 ist, liegt das Nicht-HDL-Ziel bei ~100). Einige Expertengremien haben explizite ApoB-Schwellenwerte vorgeschlagen. Zum Beispiel empfiehlt die National Lipid Association (NLA) eine Intensivierung der Therapie, wenn ApoB bei Patienten mit sehr hohem Risiko (solche mit Herzerkrankungen, Schlaganfall oder familiär bedingt hohem Cholesterinspiegel) über etwa 60 mg/dL, bei Hochrisikopatienten über 70 mg/dL und bei Patienten mit moderatem Risiko über 90 mg/dL bleibt (pmc.ncbi.nlm.nih.gov). (Zum Vergleich: Dieselben Leitlinien schlagen für diese Kategorien LDL-Ziele von 55–100 mg/dL und Nicht-HDL-Ziele von 85–130 vor (pmc.ncbi.nlm.nih.gov).) Als praktisches Beispiel gilt ein ApoB-Wert über etwa 130 mg/dL als etwa das 90. Perzentil und wird als risikosteigernder Faktor angesehen, der eine aggressive Behandlung erforderlich machen würde (pmc.ncbi.nlm.nih.gov).
Für Patienten bedeuten diese Zahlen: Wenn Ihr Arzt einen ApoB-Test durchführt, würden Werte deutlich über ~80–90 mg/dL bei einer Hochrisikoperson normalerweise eine Diskussion über eine stärkere lipidsenkende Therapie (Statine, Ezetimib, PCSK9-Inhibitoren oder Änderungen des Lebensstils) auslösen. Nicht-HDL-Cholesterin ist in einem Standard-Lipidprofil leicht zu verfolgen (einfach Gesamt minus HDL). Wenn Ihr Nicht-HDL-Wert über etwa 100–160 mg/dL liegt (je nach Risikostufe), werden Ärzte aggressiver behandeln. HDL-Cholesterin sollte idealerweise höher sein (über 40–50 mg/dL), und ein niedriges ApoB/ApoA1-Verhältnis (das mehr HDL im Verhältnis zu LDL begünstigt) wird als besser angesehen.
Wichtig ist, dass jeder daran arbeiten kann, diese Werte zu verbessern. Standard-Bluttests liefern einfach LDL, HDL, Gesamtcholesterin und Triglyceride. Ihr Labor oder Arzt kann dann das Nicht-HDL berechnen (ohne zusätzliche Kosten). Der ApoB-Test erfordert möglicherweise eine spezielle Anforderung, wird aber von vielen Laboren angeboten und zunehmend von Krankenkassen übernommen. Sobald Sie die Ergebnisse haben, können Sie und Ihr Arzt sie mit den Richtlinien-Zielen vergleichen. Liegen die Werte über dem Ziel, können Änderungen des Lebensstils (Ernährung, Bewegung, Raucherentwöhnung) und Medikamente eingesetzt werden, um sicherere Werte zu erreichen.
Bessere Gefäßgesundheit hilft Ihrem Sehvermögen
Warum ist das alles für das Glaukom wichtig? Weil eine gute Herz-Kreislauf-Gesundheit eine stabile Blutversorgung des Sehnervs und der Netzhaut unterstützt. Der Sehnerv ist auf winzige Arterien (hintere Ziliar- und Netzhautarterien) angewiesen, um Sauerstoff zu erhalten. Wenn große Arterien verstopfen oder der Blutdruck zu stark abfällt, kann der Nerv unter schlechter Perfusion leiden. Tatsächlich haben viele große Studien herausgefunden, dass ein niedriger okulärer Perfusionsdruck (die Differenz zwischen Blutdruck und Augeninnendruck) ein konsistenter Risikofaktor für die Entwicklung und Progression des Glaukoms ist (pmc.ncbi.nlm.nih.gov). Kurz gesagt: Wenn der Blutdruck des Auges niedrig ist (oder seine Blutgefäße verengt sind), steigt das Risiko einer Sehnervschädigung.
Die Verbesserung der Gefäßgesundheit kann dazu beitragen, das Gesichtsfeld zu stabilisieren. Zum Beispiel haben Studien mit Doppler-Ultraschall einen langsameren Blutfluss in den Augenarterien mit einem schnelleren Gesichtsfeldverlust bei Glaukom in Verbindung gebracht (pmc.ncbi.nlm.nih.gov). Dies deutet darauf hin, dass alles, was diese kleinen Gefäße verstopft oder verengt – sei es systemische Atherosklerose oder Schwankungen des Blutdrucks – den Sehverlust beschleunigen kann. Im Gegensatz dazu hilft die Freihaltung der Arterien (durch gesunde Lipide und Blutdruck), die Perfusion des Sehnervs aufrechtzuerhalten. Praktisch gesehen haben Patienten, die ihr Cholesterin, ihren Blutdruck und ihren Blutzucker kontrollieren, oft ein stabileres Glaukom. Eine Langzeitstudie zeigte sogar, dass Glaukompatienten mit geringerem Blutfluss in den Augenarterien tendenziell schneller verschlechterten als diejenigen mit gesünderem Fluss (pmc.ncbi.nlm.nih.gov).
Darüber hinaus schützt das Management systemischer Risikofaktoren auch vor Herz-Kreislauf-Erkrankungen, für die Glaukompatienten anfällig sind. Patienten mit Glaukom entwickeln in den kommenden Jahren mit höherer Wahrscheinlichkeit Herzerkrankungen (www.nature.com), und ein gesunder Lebensstil oder die Behandlung von Bluthochdruck, hohem Cholesterinspiegel oder Diabetes wird dieses Risiko reduzieren. In der UK Biobank-Studie hatten Glaukompatienten beispielsweise eine um etwa 19% höhere Wahrscheinlichkeit eines schweren Herzereignisses über 9 Jahre, aber diejenigen mit Glaukom, die gesunde Gewohnheiten (Ernährung, Bewegung, Nichtrauchen) praktizierten, reduzierten dieses Risiko erheblich (www.nature.com). Die Reduzierung der Belastung des Herzens bedeutet typischerweise eine Verbesserung der Durchblutung im gesamten Körper, einschließlich der Augen.
Zusammenfassend lässt sich sagen, dass das Anstreben besserer Lipidprofile und einer allgemeinen Gefäßgesundheit eine Win-Win-Situation ist. Das Erreichen der LDL-, Nicht-HDL- und ApoB-Zielwerte senkt nicht nur das Risiko für Aneurysmen und Herzinfarkte, sondern kann auch sicherstellen, dass der Sehnerv das benötigte Blut erhält. Während die Hauptbehandlung für Glaukom weiterhin die Senkung des Augeninnendrucks ist, kann die Kontrolle atherogener Lipide nur von Vorteil sein. Patienten stellen oft fest, dass ihre Augenärzte, sobald Cholesterin und Blutdruck unter Kontrolle sind, bei jeder Untersuchung stabilere Gesichtsfelder beobachten.
Was Sie tun können
-
Lassen Sie die richtigen Tests durchführen. Ein routinemäßiges Lipidprofil (Gesamt-, HDL-, LDL-Cholesterin, TG) ist ein guter Anfang. Sie können das Nicht-HDL-Cholesterin selbst berechnen (Gesamt minus HDL). Bitten Sie Ihren Arzt um einen ApoB-Bluttest, wenn Sie hohe LDL-Werte oder andere Risiken haben; dieser kann heutzutage in der Regel angeordnet und von der Krankenkasse übernommen werden. Zum Kontext: Sehr konservative Zielwerte für Hochrisikopatienten sind ApoB <60–70 mg/dL; Nicht-HDL <85–100 mg/dL; und LDL <55–70 mg/dL (pmc.ncbi.nlm.nih.gov). Weniger strenge Zielwerte gelten, wenn das Gesamtrisiko niedriger ist. Selbst wenn Sie mit höheren Werten beginnen, hat das Arbeiten an diesen Richtlinien nachweisliche Vorteile für die Arterien.
-
Interpretieren Sie die Ergebnisse klug. Wenn Ihr ApoB- oder Nicht-HDL-Wert im Vergleich zu LDL unverhältnismäßig hoch ist, nehmen Sie dies ernst. Zum Beispiel haben manche Menschen einen „normalen“ LDL-C-Wert, aber einen hohen ApoB-Wert, weil ihre LDL-Partikel klein und zahlreich sind; dies ist ein unbemerkter Risikofaktor. Ihr Arzt wird den höchsten Risikomarker bei der Wahl der Therapie berücksichtigen. Viele Ärzte verwenden jetzt Statine oder andere Medikamente zur Senkung von LDL und Nicht-HDL, was auch den ApoB-Wert senkt (da alle atherogenen Partikel mit der Behandlung abnehmen).
-
Konzentrieren Sie sich auf den Lebensstil. Ernährung, Bewegung und Gewohnheiten sind wichtig. Eine herzgesunde Ernährung (mediterran, arm an gesättigten Fetten und Zucker) kann alle Lipidwerte verbessern. Eine Ernährung, die reich an Fisch, Nüssen, Gemüse und Vollkornprodukten ist, mit Olivenöl statt Butter, neigt dazu, HDL zu erhöhen und LDL/ApoB zu senken. Das Rauchen aufzugeben und ein gesundes Gewicht zu halten, erhöht ebenfalls HDL (gutes Cholesterin) und senkt Triglyceride. In einer großen Studie hatten Teilnehmer mit dem gesündesten Lebensstil etwa die Hälfte des Glaukomrisikos im Vergleich zu denen mit den ungesündesten Gewohnheiten (pmc.ncbi.nlm.nih.gov).
-
Überwachen Sie Blutfluss und -druck. Halten Sie routinemäßige Blutdruckkontrollen ein. Ein niedriger Blutdruck in der Nacht (nächtliche Hypotonie) kann ein Problem für Glaukom sein, stellen Sie daher sicher, dass Ihre Werte nicht zu stark abfallen (Ihr Arzt kann Sie dazu beraten). Einige Glaukompatienten überwachen ihre okuläre Perfusion; einfache Dinge wie ausreichend Flüssigkeitszufuhr und das Vermeiden plötzlicher Blutdruckabfälle (z. B. durch Medikamente oder Dehydration) sind sinnvoll.
-
Arbeiten Sie mit Ihrem Augenarzt zusammen. Informieren Sie Ihren Augenarzt über Ihren Cholesterin- und Blutdruckstatus. Wenn Sie hohe LDL- oder ApoB-Werte haben, besprechen Sie, wie eine Intensivierung der Behandlung (Ernährung, Statin usw.) auch Ihrer Augengesundheit zugutekommen könnte. Teilen Sie Ihre Gesichtsfeldtests und erwähnen Sie vaskuläre Probleme – manchmal können ein Augenarzt und ein Hausarzt zusammenarbeiten, um sicherzustellen, dass Ziele wie LDL oder ApoB aggressiv genug verfolgt werden.
Kurz gesagt, denken Sie an die Glaukomversorgung im Zusammenhang mit der Herzversorgung. Verfeinerte Lipidtests (Nicht-HDL, ApoB) helfen, versteckte Risiken aufzudecken, die LDL allein übersehen kann (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Das Erreichen herzgesunder Lipidziele senkt nicht nur das Schlaganfall- oder Herzinfarktrisiko, sondern hilft auch, den Sehnerv gut durchblutet zu halten. Wenn die Blutgefäße klar und die Drücke stabil sind, schreitet das Glaukom tendenziell langsamer voran, wodurch die Gesichtsfelder erhalten bleiben. Arbeiten Sie eng mit Ihren Ärzten zusammen, um diese Ziele zu erreichen – die Beachtung der Gefäßgesundheit könnte Ihren Augen genauso helfen wie Ihrem Herzen.
Referenzen: Studien, die Cholesterin mit Glaukom in Verbindung bringen, umfassen allgemeine Cholesterinanalysen (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov), vaskuläre Bildgebung bei Glaukom (pmc.ncbi.nlm.nih.gov) und große Kohortenanalysen (pmc.ncbi.nlm.nih.gov) (www.nature.com). Expertenreviews erläutern, wie ApoB und Nicht-HDL Partikelzahl und Risiko erfassen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Relevante kardiologische Leitlinien und Konsensdokumente geben Behandlungsschwellenwerte an (pmc.ncbi.nlm.nih.gov). (Siehe Inline-Links für Details zu jeder Quelle.)
.