Axit Uric: Chất Chống Oxy Hóa Hay Chất Gây Oxy Hóa Trong Bệnh Glaucoma
Giới thiệu: Glaucoma là một bệnh thần kinh thị giác tiến triển mà trong đó stress oxy hóa và rối loạn chức năng mạch máu được cho là góp phần vào sự mất tế bào hạch võng mạc. Axit uric (UA), sản phẩm cuối cùng của quá trình chuyển hóa purine, đang ngày càng được quan tâm vì nó lưu thông ở mức độ cao trong cơ thể người và có những tác động oxy hóa-khử phức tạp. Trong máu, UA là một chất chống oxy hóa mạnh (loại bỏ các gốc tự do trong huyết tương) (pmc.ncbi.nlm.nih.gov). Tuy nhiên, bên trong tế bào hoặc dưới dạng tinh thể, UA có thể thúc đẩy viêm và stress oxy hóa. Các nghiên cứu gần đây về bệnh glaucoma đã báo cáo những phát hiện mâu thuẫn: một số cho rằng UA huyết thanh cao hơn tương quan với bệnh glaucoma nặng hơn, trong khi những nghiên cứu khác lại cho thấy điều ngược lại. Chúng tôi xem xét các dữ liệu này, và khám phá cách UA liên hệ với các yếu tố thần kinh tự chủ (biến thiên nhịp tim), nội mô và thận. Chúng tôi cũng xem xét các loại thuốc điều trị gout phổ biến (giúp giảm UA) và các tác động tiềm ẩn của chúng lên mắt. Các phân tích cá nhân hóa theo giới tính, sức khỏe thận và tình trạng chuyển hóa là cần thiết. Cuối cùng, chúng tôi phác thảo các xét nghiệm nước tiểu/máu đơn giản (ví dụ: UA huyết thanh và các chỉ số thận) mà một người có thể thực hiện và diễn giải để đánh giá các yếu tố rủi ro.
Axit Uric và Glaucoma: Bằng Chứng Lâm Sàng Mâu Thuẫn
Các nghiên cứu về UA huyết thanh ở bệnh nhân glaucoma đã cho kết quả trái chiều. Một đánh giá hệ thống và phân tích tổng hợp năm 2023 (1.221 bệnh nhân glaucoma so với 1.342 người đối chứng) cho thấy UA huyết thanh trung bình ở các trường hợp glaucoma cao hơn một chút, khoảng 0,13 mg/dL – không có ý nghĩa thống kê (pmc.ncbi.nlm.nih.gov). Trong đánh giá đó, ba trong số sáu nghiên cứu thực sự tìm thấy UA thấp hơn ở bệnh nhân glaucoma (cho thấy vai trò chống oxy hóa bảo vệ), trong khi ba nghiên cứu tìm thấy UA cao hơn ở bệnh nhân glaucoma (cho thấy UA là một dấu hiệu rủi ro) (pmc.ncbi.nlm.nih.gov). Ví dụ, một báo cáo về bệnh glaucoma góc mở nguyên phát (POAG) ghi nhận mức UA thấp hơn đáng kể ở bệnh nhân so với nhóm đối chứng, với mức UA thấp nhất ở những người bị mất thị trường nghiêm trọng nhất (pmc.ncbi.nlm.nih.gov). Nghiên cứu đó thậm chí còn cho thấy xu hướng UA–glaucoma mạnh nhất ở nam giới (pmc.ncbi.nlm.nih.gov). Ngược lại, các nghiên cứu khác tìm thấy UA cao hơn ở bệnh glaucoma. Elisaf và cộng sự báo cáo rằng các đối tượng POAG (không mắc tiểu đường) có UA cao hơn (≈6,2 mg/dL) so với nhóm đối chứng không mắc glaucoma cùng tuổi (≈5,0 mg/dL, P=0,006) (www.sciencedirect.com). Một nghiên cứu khác tìm thấy bệnh nhân glaucoma nhãn áp bình thường (NTG) có UA cao hơn nhóm đối chứng (5,8 so với 4,9 mg/dL) (www.sciencedirect.com). Những sự khác biệt này có thể liên quan đến các phân nhóm glaucoma (ví dụ: NTG so với glaucoma góc đóng) hoặc sự khác biệt về dân số. Chẳng hạn, một số đoàn hệ Trung Quốc tìm thấy UA thấp hơn ở bệnh glaucoma góc đóng cấp tính và sự tiến triển glaucoma chậm hơn ở những người có UA cao hơn (www.sciencedirect.com) (www.sciencedirect.com).
Tóm lại, một số dữ liệu cho thấy vai trò bảo vệ (UA thấp hơn khi glaucoma nặng hơn) (pmc.ncbi.nlm.nih.gov), trong khi những dữ liệu khác ngụ ý UA là một yếu tố rủi ro (UA cao hơn ở các trường hợp glaucoma) (www.sciencedirect.com) (www.sciencedirect.com). Mẫu hình đối ngược này là cơ sở của nghịch lý “chất chống oxy hóa so với chất gây oxy hóa”. Vì các nghiên cứu trên người khác nhau về thiết kế, định nghĩa glaucoma và dân số, nên sự đồng thuận còn thiếu. Các bác sĩ và bệnh nhân nên lưu ý rằng bằng chứng là chưa kết luận: UA có thể phản ánh hoặc sự thiếu hụt khả năng chống oxy hóa đầy đủ (nếu thấp) hoặc stress chuyển hóa toàn thân (nếu cao).
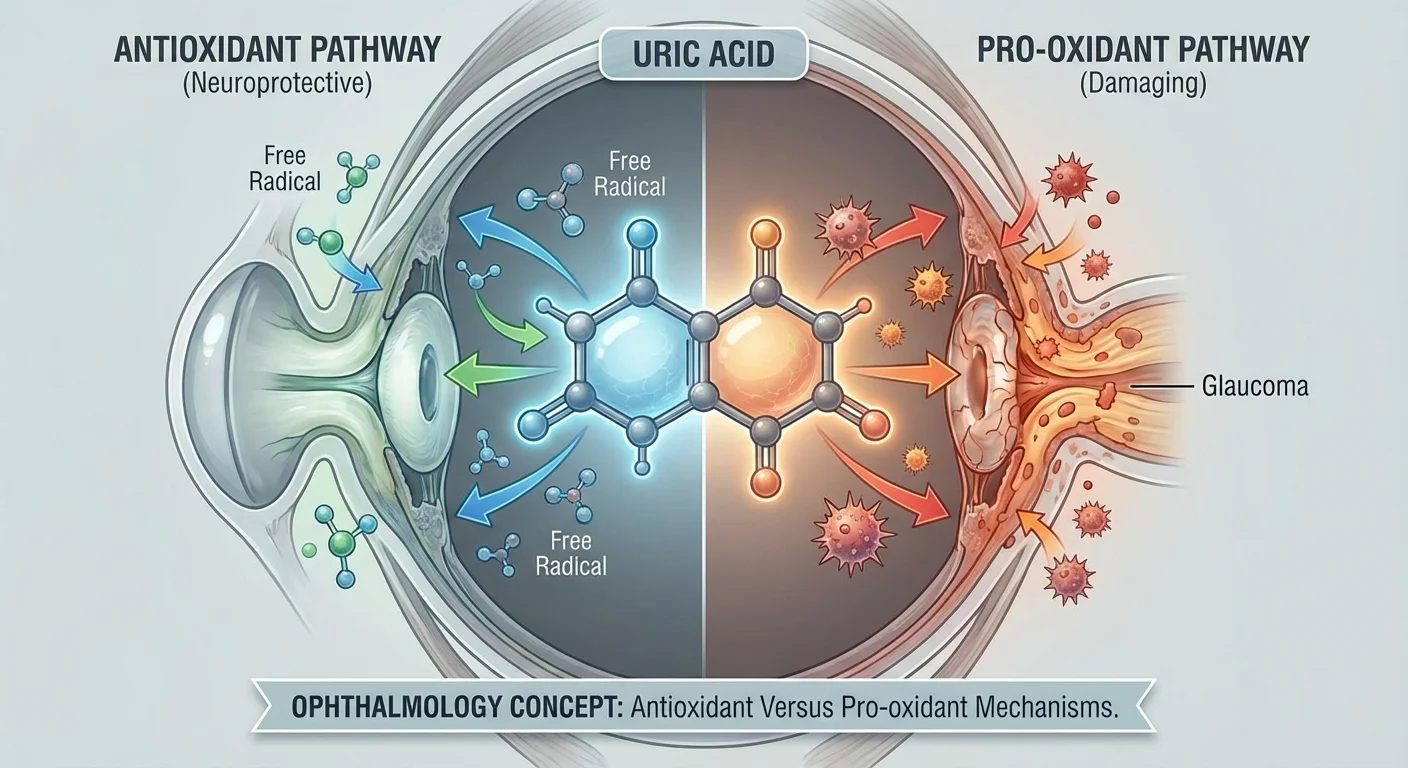
Sinh Hóa của Axit Uric: Chất Chống Oxy Hóa so với Chất Gây Oxy Hóa
Về mặt sinh hóa, UA có bản chất kép cổ điển. Trong máu, urat thực sự là một trong những chất chống oxy hóa chính. Ví dụ, nó có thể loại bỏ oxy đơn, gốc peroxyl và hydroxyl (pmc.ncbi.nlm.nih.gov). Về mặt tiến hóa, con người đã mất enzyme uricase, vì vậy UA lưu hành (~300–400 μM) đóng góp đáng kể vào khả năng chống oxy hóa của huyết tương. Trong hệ thần kinh trung ương, điều này có thể bảo vệ các tế bào thần kinh: các nghiên cứu trên động vật cho thấy việc sử dụng UA bảo vệ các tế bào thần kinh vùng hải mã khỏi tổn thương oxy hóa (pmc.ncbi.nlm.nih.gov). Do đó, sự tăng cấp tính của UA (ví dụ: sau thiếu máu cục bộ) đôi khi có tác dụng bảo vệ thần kinh.
Tuy nhiên, một cách nghịch lý, UA cao mãn tính có mối liên hệ dịch tễ học với các tình trạng stress oxy hóa: béo phì, tăng huyết áp, hội chứng chuyển hóa và bệnh thận (pmc.ncbi.nlm.nih.gov). Làm thế nào một chất chống oxy hóa mạnh lại có thể tương quan với các bệnh do oxy hóa? Giải pháp là tác dụng của UA phụ thuộc vào ngữ cảnh. Bên trong tế bào hoặc khi tương tác với các phân tử khác, UA có thể trở thành một chất gây oxy hóa. Ví dụ, urat có thể phản ứng với peroxynitrite để tạo thành các gốc tự do oxy hóa lipid (bao gồm LDL) và làm hỏng màng tế bào (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Trong các tế bào nội mô và tế bào mỡ, UA cao kích hoạt các con đường stress oxy hóa (pmc.ncbi.nlm.nih.gov). Thật vậy, các nghiên cứu thực nghiệm cho thấy việc thêm UA vào các tế bào mỡ nuôi cấy hoặc tế bào mạch máu làm tăng oxy phản ứng nội bào và chuyển sang trạng thái viêm (pmc.ncbi.nlm.nih.gov). Tóm lại: UA có tác dụng chống oxy hóa trong máu nhưng có thể tạo ra ROS và gây viêm trong các mô (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Trong mắt, UA có thể tạo thành các tinh thể urat monosodium giống kim gây viêm. Các báo cáo ca bệnh mô tả “bệnh gout tophi ở mắt,” trong đó các lắng đọng GH trong cấu trúc mắt kích hoạt viêm màng bồ đào và tăng nhãn áp (IOP) (pmc.ncbi.nlm.nih.gov). Trong các mô hình động vật, việc ngăn chặn sản xuất UA đã giảm viêm mắt: ví dụ, một màng mắt phóng thích bền vững febuxostat (một chất ức chế xanthine oxidase) đã làm giảm IOP và viêm trong mắt thỏ bị bệnh gout mắt gây ra thực nghiệm (pmc.ncbi.nlm.nih.gov). Mặc dù hiếm gặp, những phát hiện này làm nổi bật rằng viêm do UA có thể xảy ra ở các mô mắt.
Rộng hơn, nghịch lý này cho thấy UA ở mức vừa phải có thể có lợi (chống oxy hóa), nhưng UA quá mức hoặc kết tinh là có hại (gây oxy hóa). Trong nghiên cứu glaucoma, điều này có nghĩa là cả hai cách giải thích đều có thể dĩ: UA thấp có thể có nghĩa là thiếu chất loại bỏ gốc tự do cần thiết, trong khi UA cao có thể phản ánh bệnh kèm mạch máu/thận làm trầm trọng thêm tổn thương thần kinh thị giác.
Biến Thiên Nhịp Tim, Rối Loạn Chức Năng Thần Kinh Tự Chủ và Axit Uric
Ngoài các tác động oxy hóa trực tiếp, UA có thể liên quan đến bệnh glaucoma thông qua các yếu tố thần kinh tự chủ và tim mạch toàn thân. Biến thiên nhịp tim (HRV) là một dấu hiệu không xâm lấn của sự cân bằng thần kinh tự chủ. HRV thấp (cho thấy hoạt động giao cảm quá mức) đã được liên kết với sự tiến triển của bệnh glaucoma trong một số nghiên cứu. Riêng biệt, UA tăng cao có liên quan đến loạn nhịp tim và rối loạn điều hòa thần kinh tự chủ. Trong một cuộc khảo sát dân số Hàn Quốc với ~10.800 người trưởng thành, tăng axit uric máu (UA ≥7 mg/dL ở nam giới, ≥6 ở phụ nữ) gần như tăng gấp ba lần khả năng bất thường nhịp tim (nguy cơ loạn nhịp tổng thể) (pmc.ncbi.nlm.nih.gov). Mối liên hệ tăng axit uric máu–loạn nhịp này vẫn tồn tại sau khi điều chỉnh theo tuổi, giới tính, tăng huyết áp, tiểu đường, CKD và hút thuốc (pmc.ncbi.nlm.nih.gov). Ở bệnh nhân bệnh thận mãn tính đang lọc máu, những người có tăng axit uric máu có sự tăng ít hơn về HRV sau lọc máu, một lần nữa phản ánh sự phục hồi thần kinh tự chủ bị suy giảm (pmc.ncbi.nlm.nih.gov).
Vì bệnh glaucoma (đặc biệt là các loại nhãn áp bình thường) cũng đã được liên kết với rối loạn chức năng thần kinh tự chủ, nên có thể UA cao có thể làm trầm trọng thêm bệnh glaucoma một cách gián tiếp bằng cách ảnh hưởng đến huyết áp và các kiểu nhịp tim. Ví dụ, nếu tăng axit uric máu thúc đẩy trương lực giao cảm, tưới máu mắt có thể bị tổn hại. Dữ liệu liên kết trực tiếp UA với HRV trong bệnh glaucoma vẫn đang nổi lên, nhưng mẫu hình rộng hơn cho thấy UA và chức năng ANS có liên quan.
Rối Loạn Chức Năng Nội Mô và Axit Uric
Chức năng nội mô (khả năng mạch máu giãn nở thông qua oxit nitric) rất quan trọng đối với lưu lượng máu mắt khỏe mạnh. Tăng axit uric máu mãn tính đã được chứng minh là làm suy giảm chức năng nội mô toàn thân. Trong một nghiên cứu đoàn hệ lớn ở Nhật Bản (n=1000), UA huyết thanh cao hơn có liên quan chặt chẽ với suy giảm giãn mạch qua dòng chảy (FMD), một thước đo sức khỏe nội mô (pmc.ncbi.nlm.nih.gov). Mối liên hệ này đặc biệt rõ rệt ở phụ nữ và ở những người không sử dụng thuốc hạ huyết áp (pmc.ncbi.nlm.nih.gov). Nói cách khác, những người có UA cao hơn có mạch máu cứng hơn và giảm giãn mạch qua NO. Ngay cả ở người lớn khỏe mạnh, sự tích tụ UA được cho là làm giảm NO và tăng các tín hiệu gây viêm. Tương tự, chức năng nội mô bị tổn hại có thể làm giảm tưới máu đầu thần kinh thị giác và khả năng phục hồi.
Ngược lại, một số nghiên cứu nhỏ hơn không tìm thấy mối liên hệ giữa UA và các dấu hiệu nội mô ở những đối tượng khỏe mạnh, vì vậy tác động này có thể cần đến stress chuyển hóa hiện có. Tuy nhiên, với việc nhiều bệnh nhân glaucoma (đặc biệt là glaucoma nhãn áp bình thường hoặc hội chứng bong bao) có các yếu tố rủi ro mạch máu đồng thời, tăng axit uric máu có thể làm mất cân bằng dẫn đến rối loạn chức năng. Điều này nhấn mạnh rằng tác động mạch máu của UA – đặc biệt là trên vi tuần hoàn – có thể ảnh hưởng đến nguy cơ hoặc sự tiến triển của bệnh glaucoma.
Hội Chứng Chuyển Hóa, Chức Năng Thận và Axit Uric
Axít uric cao thường xảy ra trong hội chứng chuyển hóa và có trước hoặc dự đoán bệnh tiểu đường. Kháng insulin tự nó có thể làm tăng UA bằng cách giảm bài tiết qua thận. Một đánh giá lưu ý rằng ngay cả ở những người không bị gout rõ ràng, mức UA cao hơn vẫn được liên kết độc lập với các đặc điểm của hội chứng chuyển hóa và tiền tiểu đường (pubmed.ncbi.nlm.nih.gov). Tăng insulin máu làm giảm bài tiết urat qua thận, tạo ra một vòng luẩn quẩn: nhiều UA hơn làm suy giảm NO nội mô và làm trầm trọng thêm kháng insulin (pubmed.ncbi.nlm.nih.gov). Nói cách khác, UA và các yếu tố chuyển hóa (béo phì, tăng huyết áp, lipid, glucose) thúc đẩy lẫn nhau. Vì hội chứng chuyển hóa có liên quan đến bệnh glaucoma, UA có thể là một yếu tố chung. Do đó, các phân tích phân tầng nên điều chỉnh theo mức độ béo phì, đường huyết và lipid khi đánh giá tác động của UA đối với nguy cơ glaucoma.
Bệnh thận mãn tính (CKD) là một bệnh kèm quan trọng khác. Thận thường loại bỏ phần lớn UA, vì vậy chức năng thận suy giảm làm cho UA tăng lên. Bản thân UA cũng có thể góp phần vào sự tiến triển của CKD. Trên thực tế, “axit uric huyết thanh tăng cao là một dấu hiệu cho thấy chức năng thận suy giảm” và có thể đóng vai trò nguyên nhân trong CKD và tăng huyết áp (pmc.ncbi.nlm.nih.gov). Các nghiên cứu dân số lớn cho thấy UA cao hơn dự đoán sự suy giảm thận nhanh hơn và nguy cơ bệnh thận giai đoạn cuối cao hơn. Điều quan trọng là, một số nghiên cứu dịch tễ học đã phát hiện ra rằng bệnh nhân glaucoma có tỷ lệ mắc CKD cao hơn đáng kể. Ví dụ, một đoàn hệ quốc gia Hàn Quốc (>478.000 đối tượng) tìm thấy bệnh glaucoma góc mở nguyên phát làm tăng nguy cơ phát triển CKD lên hơn 7 lần (HR ≈7,6) (www.sciencedirect.com). Bệnh nhân glaucoma mới được chẩn đoán cũng có tỷ lệ tổn thương thận cấp tính và suy thận cao hơn nhiều so với bệnh nhân không mắc glaucoma (www.sciencedirect.com). Sự đồng thời này gợi ý sinh lý bệnh chung – có thể thông qua tổn thương vi mạch hoặc điều hòa áp lực – và liên quan đến UA như một mắt xích chung. Thật vậy, UA được gọi là “yếu tố chủ chốt trong sinh lý bệnh thận” và là một dấu hiệu của CKD (www.sciencedirect.com) (pmc.ncbi.nlm.nih.gov). Tóm lại, sức khỏe thận điều hòa mức UA và nguy cơ glaucoma: thận kém làm tăng UA và cũng có thể tác động độc lập đến động lực nội nhãn và mạch máu não.
Các Liệu Pháp Điều Trị Gout và Tác Động Lên Mắt
Với sự tương tác của UA với các yếu tố liên quan đến glaucoma, người ta có thể tự hỏi liệu các liệu pháp giảm urat có ảnh hưởng đến sức khỏe mắt hay không. Các loại thuốc điều trị gout phổ biến bao gồm các chất ức chế xanthine oxidase (allopurinol, febuxostat) và các chất chống viêm (colchicine, NSAIDs).
-
Allopurinol: Là một chất ức chế XO đã có từ hàng thập kỷ, allopurinol hiếm khi gây ra các tác dụng phụ ở mắt thứ phát do quá mẫn cảm (ví dụ: hội chứng Stevens–Johnson với viêm kết mạc), mặc dù những trường hợp này rất hiếm. Điều thú vị là, trong một đánh giá toàn diện về các loại thuốc toàn thân, allopurinol được liệt kê là có liên quan đến hình thành đục thủy tinh thể (pmc.ncbi.nlm.nih.gov). Bằng chứng cho điều này không mang tính nhân quả mạnh mẽ, nhưng bệnh nhân sử dụng allopurinol lâu dài có thể đề cập đến nó trong các lần khám mắt. Mặt khác, các mô hình động vật cho thấy allopurinol có thể bảo vệ võng mạc: ở chuột mắc tiểu đường, allopurinol làm giảm viêm võng mạc và rò rỉ mạch máu bằng cách giảm UA và stress oxy hóa (pmc.ncbi.nlm.nih.gov). Cũng có ý kiến cho rằng việc bảo vệ các tế bào hạch võng mạc bằng liệu pháp chống oxy hóa có thể có lợi, mặc dù chưa có thử nghiệm nào trên người kiểm tra allopurinol cụ thể cho bệnh glaucoma.
-
Febuxostat: Là một chất ức chế XO mới hơn, febuxostat có hồ sơ an toàn khác. Một nghiên cứu dân số lớn (Hàn Quốc, n>200.000) cho thấy không có sự khác biệt về nguy cơ biến chứng vi mạch võng mạc giữa những người mới sử dụng febuxostat so với allopurinol trong thời gian theo dõi khoảng 200 ngày (www.nature.com). Điều này cho thấy không có loại thuốc nào đặc biệt dễ gây ra (hoặc bảo vệ khỏi) bệnh võng mạc thiếu máu cục bộ ở bệnh nhân tiểu đường hoặc gout. Thú vị là, một phương pháp thử nghiệm gần đây đã đưa febuxostat dưới dạng màng nhỏ mắt và đạt được hiệu quả giảm IOP và viêm nội nhãn bền vững trong một mô hình mắt bị gout (pmc.ncbi.nlm.nih.gov). Điều đó gợi ý rằng việc giảm urat tại chỗ có thể làm giảm viêm tinh thể, nhưng ý nghĩa lâm sàng là không chắc chắn.
-
Colchicine và các loại khác: Colchicine được sử dụng cho các đợt gout cấp; các tác dụng phụ ở mắt của nó chưa được ghi nhận rõ. Chúng tôi không xác định được các rủi ro cụ thể về bệnh glaucoma từ colchicine. Các phương pháp điều trị gout chống viêm tổng quát (steroid, NSAID) được biết là làm tăng IOP hoặc gây đục thủy tinh thể, nhưng đây là các tác dụng phụ của steroid toàn thân hơn là các tác động urat cụ thể.
Trong thực tế, bệnh nhân glaucoma bị gout nên tiếp tục liệu pháp điều trị gout thiết yếu. Không có bằng chứng rõ ràng cho thấy allopurinol hoặc febuxostat làm trầm trọng thêm bệnh glaucoma hoặc có thể ngăn chặn nó. Tuy nhiên, vì UA cao có thể góp phần gây hại do oxy hóa/chuyển hóa, một số bác sĩ lâm sàng cho rằng việc tối ưu hóa mức urat trong phạm vi bình thường là điều thận trọng. Bất kỳ bệnh nhân nào đang dùng thuốc điều trị gout nên được khám mắt định kỳ như một phần của việc theo dõi sức khỏe tổng thể.
Sự Khác Biệt Giới Tính và Phân Tích Phân Tầng
Giới tính (sinh học) ảnh hưởng đến UA và nguy cơ mạch máu. Nam giới tự nhiên có mức UA bình thường cao hơn phụ nữ tiền mãn kinh. Trong nhiều nghiên cứu về bệnh mạch máu, UA tăng cao có xu hướng là một dấu hiệu rủi ro mạnh hơn ở phụ nữ (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ví dụ, nghiên cứu nội mô Nhật Bản tìm thấy mối liên hệ UA–rối loạn chức năng nội mô rõ rệt hơn ở nữ giới (pmc.ncbi.nlm.nih.gov). Theo đó, các phân tích về UA trong bệnh glaucoma nên phân tầng theo giới tính. Có thể cùng một mức UA có thể đại diện cho nguy cơ tương đối cao hơn ở phụ nữ.
Các yếu tố chuyển hóa cũng ảnh hưởng đến UA khác nhau theo giới tính. Phụ nữ mắc hội chứng chuyển hóa có thể có sự tăng UA tương đối cao hơn. Tuổi tác cũng liên quan: UA tăng sau mãn kinh.
Phân tầng chức năng thận cũng rất quan trọng. Vì CKD làm thay đổi đáng kể UA, các nghiên cứu phải điều chỉnh hoặc phân tầng theo sức khỏe thận (eGFR hoặc albumin niệu). Mức UA tăng nhẹ ở người bị CKD có thể ít đáng lo ngại hơn (vì GFR thấp) so với cùng mức UA ở người có thận khỏe mạnh. Ngược lại, UA cao ở người có GFR bình thường cho thấy sự sản xuất quá mức và có thể báo hiệu các rủi ro khác.
Cuối cùng, hội chứng chuyển hóa (béo phì, tiểu đường, tăng huyết áp, rối loạn lipid máu) là cơ sở của cả sự tăng UA và nguy cơ glaucoma. Nghiên cứu trong tương lai nên phân tích các nhóm nhỏ: ví dụ: bệnh nhân glaucoma có so với không có hội chứng chuyển hóa, hoặc theo mức HbA1c, để xem liệu tác động của UA đối với bệnh glaucoma có được điều chỉnh bởi các yếu tố này hay không (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Các Xét Nghiệm Dễ Tiếp Cận và Cách Diễn Giải Chúng
Những cá nhân quan tâm đến việc theo dõi rủi ro liên quan đến UA có thể yêu cầu một số xét nghiệm thường quy. Chúng có thể được bác sĩ kê đơn hoặc thông qua các dịch vụ xét nghiệm trực tiếp. Các xét nghiệm chính bao gồm:
-
Axit Uric Huyết Thanh: Một xét nghiệm máu đơn giản. Phạm vi bình thường ước tính khoảng 4.0–8.5 mg/dL ở nam giới trưởng thành và 2.7–7.3 mg/dL ở nữ giới trưởng thành (emedicine.medscape.com). (Các giá trị có thể thay đổi một chút tùy theo phòng thí nghiệm.) Một chỉ số trên giới hạn trên được gọi là tăng axit uric máu. Ví dụ, một người đàn ông có 9 mg/dL hoặc một phụ nữ có 7.5 mg/dL sẽ ở trên mức bình thường. Các giá trị cao cho thấy tăng nguy cơ gout và có thể phản ánh giảm thanh thải qua thận hoặc chuyển hóa purine cao (emedicine.medscape.com). UA cực thấp (ví dụ: <2 mg/dL) là không phổ biến và thường không đáng lo ngại ngoài các tình trạng di truyền hiếm gặp. Nói chung:
- UA trong phạm vi cao-bình thường (ví dụ: 6–7 mg/dL) có thể được thấy ở người khỏe mạnh, nhưng nếu kèm theo các yếu tố rủi ro khác (béo phì, bệnh thận, tăng huyết áp) thì có thể cần thay đổi lối sống và theo dõi.
- UA trên mức bình thường nên được đánh giá các triệu chứng gout và chức năng thận (xem dưới đây).
-
Tổng Phân Tích Chuyển Hóa (BMP) / Chức Năng Thận: Xét nghiệm máu này bao gồm creatinine huyết thanh và tốc độ lọc cầu thận ước tính (eGFR). Mức creatinine bình thường ước tính khoảng 0.6–1.2 mg/dL (cao hơn ở nam giới, thấp hơn ở nữ giới tùy thuộc vào khối lượng cơ bắp) (emedicine.medscape.com). Quan trọng hơn, các phòng thí nghiệm tự động tính toán eGFR (điều chỉnh theo tuổi, giới tính, chủng tộc). Một eGFR > 60 mL/phút/1.73m² được coi là chức năng thận chấp nhận được; các giá trị liên tục dưới 60 cho thấy bệnh thận mãn tính (CKD). Nếu eGFR thấp, khả năng thanh thải UA của thận bị giảm, vì vậy UA tăng cao trong trường hợp đó có thể được giải thích bởi CKD. Về mặt lâm sàng, nếu eGFR ≥90 bạn có chức năng bình thường; 60–89 là giảm nhẹ; dưới 60 gợi ý CKD mức độ trung bình đến nặng.
-
Phân Tích Nước Tiểu / Albumin Niệu: Một xét nghiệm nước tiểu có thể phát hiện microalbumin niệu, một dấu hiệu sớm của tổn thương vi mạch thận. Mặc dù không trực tiếp về UA, nó báo hiệu sức khỏe nội mô thận. Tỷ lệ albumin-creatinine niệu (ACR) bình thường là <17 mg/g ở nam giới và <25 mg/g ở nữ giới (emedicine.medscape.com). Một ACR trên 30 mg/g (30–300 mg/g) định nghĩa microalbumin niệu (emedicine.medscape.com). Albumin niệu tăng cao gợi ý sự liên quan của thận (ví dụ: tăng huyết áp hoặc bệnh thận tiểu đường giai đoạn đầu). Nếu các xét nghiệm như vậy cho kết quả cao-bình thường hoặc tăng cao, cùng một giá trị UA nên được diễn giải thận trọng – ngay cả UA trong phạm vi bình thường cũng có thể quá mức nếu thận bị suy giảm một phần.
-
Đường Huyết và Lipid Máu: Vì UA liên quan chặt chẽ đến hội chứng chuyển hóa, việc kiểm tra đường huyết lúc đói, A1C và xét nghiệm lipid là điều khôn ngoan. Đường huyết hoặc A1C tăng cao (>5.6%) cho thấy suy giảm chuyển hóa glucose; triglyceride cao hoặc HDL thấp cũng là các dấu hiệu chuyển hóa. Các xét nghiệm này có sẵn rộng rãi tại các phòng thí nghiệm truy cập trực tiếp. Việc diễn giải tuân theo các hướng dẫn thông thường (ví dụ: FPG & A1C cho nguy cơ tiểu đường, LDL cho quản lý cholesterol). Ngay cả tiền tiểu đường cũng gây lo ngại về hội chứng chuyển hóa, thường đi kèm với tăng axit uric máu và nguy cơ mạch máu.
-
Khác: Theo dõi huyết áp, mặc dù không phải xét nghiệm máu, nhưng rất quan trọng – cả tăng huyết áp và UA cùng gây hại cho mạch máu một cách hiệp đồng (pmc.ncbi.nlm.nih.gov). Kiểm tra huyết áp tại nhà hoặc nhà thuốc có thể được đưa vào đánh giá rủi ro. (Các thiết bị như Fitbit đo HRV, nhưng điều đó ít được tiêu chuẩn hóa cho việc tự sử dụng.)
Tất cả các xét nghiệm này thường có thể được bác sĩ chăm sóc chính kê đơn hoặc thông qua các phòng thí nghiệm tiêu dùng (Quest/LabCorp truy cập trực tiếp, v.v.). Kết quả nên được thảo luận với bác sĩ. Theo nguyên tắc chung:
- UA cao hoặc eGFR thấp cần được đánh giá thêm. Các biện pháp lối sống (giảm thịt đỏ, rượu; kiểm soát cân nặng) có thể làm giảm UA. Thuốc (như allopurinol) được kê đơn khi có đợt gout cấp hoặc UA rất cao.
- UA ở mức giới hạn với đường và lipid bình thường thường được theo dõi.
- Microalbumin niệu hoặc eGFR giảm báo hiệu cần bảo vệ thận.
- Bất kỳ điều gì bất thường nên kích hoạt một phương pháp tiếp cận toàn diện (chế độ ăn uống, tập thể dục, huyết áp, kiểm soát đường huyết), vì UA là một phần của sức khỏe chuyển hóa và mạch máu.
Theo dõi thường xuyên (ví dụ: kiểm tra hàng năm) có thể theo dõi các thay đổi. Điều quan trọng là, các kết quả gần ngưỡng (ví dụ: UA 7,2 mg/dL ở phụ nữ hoặc 8,5 ở nam giới) có thể thúc đẩy các bước phòng ngừa ngay cả khi về mặt kỹ thuật là “bình thường”.
Kết Luận
Tóm lại, urat huyết thanh chiếm một vị trí phức tạp trong sinh học của bệnh glaucoma. Nó về mặt lý thuyết có tính bảo vệ như một chất chống oxy hóa mạnh mẽ, nhưng lại đáng ngờ về mặt dịch tễ học như một dấu hiệu của stress mạch máu và chuyển hóa. Dữ liệu trên người về bệnh glaucoma là chưa kết luận – các nghiên cứu cho thấy cả UA cao hơn và thấp hơn ở bệnh nhân. Vai trò kép này có ý nghĩa về mặt sinh hóa: UA chống lại các gốc tự do trong huyết tương (pmc.ncbi.nlm.nih.gov) nhưng có thể thúc đẩy tổn thương oxy hóa trong các mô (pmc.ncbi.nlm.nih.gov). Tác động của nó lên biến thiên nhịp tim và chức năng nội mô cho thấy tăng axit uric máu toàn thân có thể khuếch đại tổn thương glaucoma thông qua rối loạn điều hòa lưu lượng máu (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Rối loạn chức năng thận làm mối liên kết chặt chẽ hơn, vì việc thanh thải kém của thận làm tăng UA và riêng biệt ảnh hưởng đến sức khỏe mắt (www.sciencedirect.com) (pmc.ncbi.nlm.nih.gov). Với những điều mơ hồ này, các nghiên cứu glaucoma trong tương lai nên phân tầng theo giới tính, tình trạng thận và hội chứng chuyển hóa.
Đối với các bác sĩ lâm sàng và bệnh nhân, kết luận thực tế là UA là một yếu tố rủi ro có thể thay đổi được. Mặc dù chúng tôi không khuyến nghị việc giảm UA đặc biệt để điều trị glaucoma, việc kiểm soát urat cao (thông qua chế độ ăn uống hoặc thuốc) mang lại lợi ích cho sức khỏe mạch máu tổng thể và ngăn ngừa gout. Bệnh nhân quan tâm đến nguy cơ glaucoma có thể cân nhắc kiểm tra axit uric và các xét nghiệm liên quan của họ và giải quyết bất kỳ điều gì bất thường. Nghiên cứu tiếp tục sẽ làm rõ liệu mức UA tối ưu mãn tính (không quá cao cũng không quá thấp) có bảo vệ thị lực ở những cá nhân dễ mắc bệnh hay không.