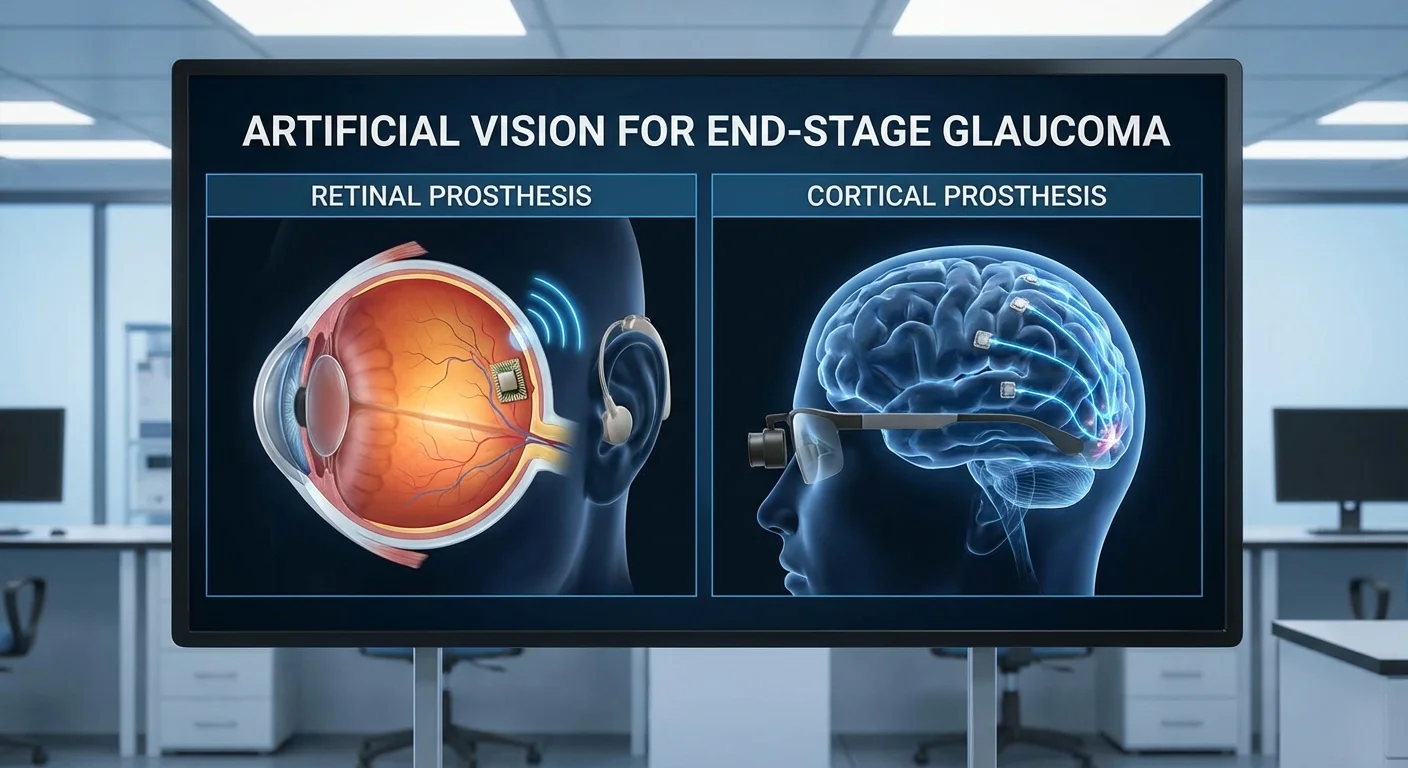
Viziune Artificială pentru Glaucomul în Stadiu Terminal: Proteze Retiniene vs. Corticale
Glaucomul avansat distruge nervul optic și celulele ganglionare retiniene (CGR), lăsând pacienții orbi. Viziunea artificială (proteza vizuală) își propune să ocolească aceste leziuni. Majoritatea protezelor existente vizează retina sau nervul optic, dar în glaucomul în stadiu terminal aceste căi sunt compromise. În schimb, cercetătorii explorează implanturi care stimulează direct cortexul vizual (creierul). Acest articol compară protezele intra-retiniene (bazate pe ochi) cu cele corticale (bazate pe creier) pentru orbirea cauzată de glaucom.
În afecțiuni precum retinopatia pigmentară sau degenerescența maculară, fotoreceptorii mor, dar CGR-urile și nervul optic rămân intacte (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Implanturile retiniene funcționează în aceste cazuri. De exemplu, Argus II (un implant epiretinian) a primit aprobarea FDA pentru retinopatia pigmentară în 2013 (pmc.ncbi.nlm.nih.gov). Aceste dispozitive pot restabili percepția de bază a luminii și detectarea mișcării (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Cu toate acestea, glaucomul este diferit: CGR-urile și nervul optic sunt distruse, astfel încât un semnal de la un implant retinian nu are unde să ajungă (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). În testele inovatoare, cum ar fi studiul preliminar ORION, scopul este de a „ocoli complet anatomia oculară bolnavă” prin trimiterea directă a semnalelor electrice către cortexul vizual al creierului (pmc.ncbi.nlm.nih.gov).
Pe scurt, implanturile retiniene necesită neuroni retineni viabili și un nerv optic intact (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Acestea sunt concepute pentru boli ale retinei externe (pierderea fotoreceptorilor) unde CGR-urile încă există (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). În schimb, implanturile corticale vizează pacienții cu degenerescență retiniana internă severă sau leziuni ale nervului optic (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Pentru glaucomul avansat (fără CGR-uri), abordările corticale sunt singura opțiune protetică realistă (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Implanturi Intra-Retiniene
Protezele intra-retiniene (adesea numite „ochi bionici”) utilizează o cameră externă (de obicei pe ochelari) pentru a capta imagini și a le converti în impulsuri electrice. Aceste impulsuri sunt livrate printr-o matrice de microelectrozi plasată pe sau sub retină (pmc.ncbi.nlm.nih.gov). Implanturile epiretiniene (precum Argus II) se plasează pe suprafața retinei, adiacent CGR-urilor, în timp ce implanturile subretiniene se află sub retină, printre fotoreceptori. Există și designuri supracoroidale (electrozi între retină și scleră). În toate cazurile, scopul este stimularea electrică a neuronilor retineni rămași.
Cerințe și Candidați
Candidații pentru implanturi retiniene trebuie să fi pierdut vederea fotoreceptoare, dar să păstreze o retină internă intactă (celule ganglionare și bipolare) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Candidații tipici sunt cei cu retinopatie pigmentară în stadiu terminal sau atrofie geografică (degenerescență maculară avansată), nu pacienții cu glaucom. Pacienții cu glaucom nu au CGR-uri viabile, deci protezele retiniene, în general, nu pot funcționa pentru ei (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Procedura Chirurgicală și Riscuri
Implantarea unui dispozitiv retinian necesită un chirurg vitreoretinian. Sunt necesare proceduri precum vitrectomia pars plana (îndepărtarea gelului vitros) și atașarea matricei de electrozi (www.sciencedirect.com). În comparație cu chirurgia cerebrală, chirurgia retiniană este mai puțin complexă. Implanturile epiretiniene sunt „mai puțin complicate și [implică] niveluri mai scăzute de risc în timpul implantării” decât dispozitivele corticale (pmc.ncbi.nlm.nih.gov). Cu toate acestea, pot apărea complicații oculare grave. Într-un studiu Argus II cu 30 de pacienți, de exemplu, jumătate dintre participanți au înregistrat evenimente adverse legate de dispozitiv sau de intervenția chirurgicală pe parcursul a 5 ani (pmc.ncbi.nlm.nih.gov). Cele mai comune probleme au fost eroziunea conjunctivală (conjunctivita) și hipotonia oculară (presiune intraoculară anormal de scăzută) (pmc.ncbi.nlm.nih.gov). În general, aproximativ 40% dintre subiecți au avut un eveniment advers grav (dintre care jumătate au fost reversibile) (pmc.ncbi.nlm.nih.gov). Revizuiri sistematice confirmă că implanturile epiretiniene tind să aibă mai multe complicații decât designurile sub- sau supracoroidale (pmc.ncbi.nlm.nih.gov).
Rezoluție Spațială și Performanță Vizuală
Implanturile retiniene actuale produc o viziune cu rezoluție foarte scăzută. De exemplu, matricea 6x10 a Argus II (60 de electrozi) este analogă unei camere de 6x10 pixeli. În practică, majoritatea subiecților pot percepe doar modele foarte simple de lumină și întuneric. Studiile raportează că utilizatorii de implanturi epiretiniene pot localiza forme cu contrast ridicat și pot detecta mișcarea mai bine cu dispozitivul activat (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Într-o revizuire sistematică, performanța într-o sarcină de „localizare a pătratelor” cu contrast ridicat s-a îmbunătățit cu până la 89% cu implantul activ (pmc.ncbi.nlm.nih.gov). Totuși, acuitatea vizuală cu aceste dispozitive rămâne extrem de slabă – chiar și cele mai bune cazuri înregistrate au fost de doar aproximativ 20/460 până la 20/550 în termeni Snellen (pmc.ncbi.nlm.nih.gov) (mult sub pragul de 20/200 pentru orbirea legală).
Implanturile subretiniene (precum sistemul Alpha IMS/AMS) au atins o densitate ușor mai mare (sute de pixeli fotodiodici în loc de zeci de electrozi). Un rezumat recent a raportat acuități de rețea de până la 3,33 cicluri pe grad (echivalentul unei viziuni de aproximativ 20/460) și o anumită capacitate de a recunoaște mișcări simple și litere mari (pmc.ncbi.nlm.nih.gov). Cu toate acestea, chiar și acestea reprezintă doar o viziune rudimentară.
Antrenament și Adaptare
Utilizatorii de implanturi retiniene necesită antrenament și reabilitare extinse pentru a interpreta semnalele vizuale neobișnuite. Pacienții din studiile clinice urmează, de obicei, luni de antrenament cu terapeuți de vedere. De exemplu, participanții la studiul Argus II au fost „selectați meticulos” și au primit un antrenament extins privind utilizarea dispozitivului (pmc.ncbi.nlm.nih.gov). Aceștia au învățat sarcini precum localizarea unui pătrat luminos, detectarea mișcării și recunoașterea formelor de bază. Cu toate acestea, acest mediu de laborator favorabil s-ar putea să nu reflecte utilizarea în lumea reală; un studiu a constatat că utilizatorii comerciali se bazează adesea mai puțin pe implant în viața de zi cu zi, din cauza problemelor de utilizare (pmc.ncbi.nlm.nih.gov).
Rezultate Funcționale și Calitatea Vieții
Chiar și cu mii de dolari investiți în tehnologie, viziunea restaurată este foarte limitată. Obiectivele realiste pentru implanturile retiniene includ navigația și orientarea și localizarea grosieră a obiectelor, mai degrabă decât citirea sau recunoașterea facială. În studiile Argus II, pacienții au performat semnificativ mai bine la sarcinile de orientare și mobilitate cu implantul activat (pmc.ncbi.nlm.nih.gov). Mulți puteau detecta uși sau ferestre, urmau linii luminoase pe sol și localizau obiecte mari. În viața de zi cu zi, utilizatorii raportează îmbunătățiri ale mobilității și independenței. O revizuire sistematică a constatat că beneficiarii de implanturi retiniene au raportat o mai bună orientare și mobilitate, ajutându-i cu sarcinile zilnice (pmc.ncbi.nlm.nih.gov). Cu toate acestea, viziunea rămâne departe de normal: autorii studiului avertizează că, chiar și cu dispozitivul, acuitatea a rămas sub 20/200 (orbire legală) (pmc.ncbi.nlm.nih.gov).
Implanturi Corticale
Protezele vizuale corticale abordează o strategie foarte diferită: ocolesc ochiul și stimulează direct creierul. Electrozii sunt plasați pe sau în cortexul vizual (regiunea creierului din spatele capului care procesează vederea). O cameră externă și un procesor convertesc imaginile în modele de stimulare electrică trimise wireless acestor electrozi corticali. Deoarece semnalul ocolește retina și nervul optic, această metodă funcționează chiar și atunci când aceste structuri sunt distruse.
Cum Funcționează
De exemplu, sistemul ORION de la Second Sight utilizează o grilă de electrozi plasată pe cortexul occipital (creând fosfene – puncte de lumină – în câmpul vizual al pacientului) (pmc.ncbi.nlm.nih.gov). Un alt design (Illinois ICVP) utilizează matrice de electrozi penetranți în cortex (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Într-un studiu, o matrice Utah cu 96 de electrozi a fost implantată în cortexul vizual al unui voluntar orb. Stimularea electrică acolo a produs puncte luminoase alb-albastre simple, intermitente, care urmăreau câmpul vizual. În mod impresionant, pacientul a putut distinge marginile obiectelor și chiar identifica diferite litere după conturul lor (pmc.ncbi.nlm.nih.gov). Aceste rezultate inițiale arată că un implant cortical poate într-adevăr crea o viziune structurată într-un creier uman.
Criterii de Eligibilitate
Implanturile corticale sunt destinate persoanelor cu orbire completă, netratabilă și fără viziune utilă. În practică, protocoalele studiilor necesită lipsa percepției luminoase la ambii ochi (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). De exemplu, un studiu clinic Orion acceptă pacienți care sunt orbi bilateral (percepție minimă a luminii sau mai rău) din cauza unor leziuni oriunde de-a lungul căii vizuale (boală retiniană, leziuni ale nervului optic, glaucom etc.) (www.ninds.nih.gov). Orice vedere rămasă ar face pe cineva ineligibil, deoarece chirurgia invazivă a creierului ar putea risca acea viziune reziduală (pmc.ncbi.nlm.nih.gov). De fapt, studiile subliniază că persoanele eligibile pentru implanturi retiniene (cele cu retină internă intactă) sunt, în general, candidați slabi pentru implanturi corticale (pmc.ncbi.nlm.nih.gov). Astfel, dispozitivele corticale vizează ultima opțiune de restabilire a vederii la persoanele complet oarbe.
Riscuri Chirurgicale
Protezele corticale necesită neurochirurgie (craniotomie) pentru a implanta electrozi pe creier. Acest lucru este, evident, mai invaziv decât chirurgia oculară. Riscurile potențiale includ accident vascular cerebral, infecție sau leziuni neurologice. În practică, studiile mici de fezabilitate au arătat siguranță chirurgicală până acum, dar eșantioanele sunt minuscule. De exemplu, un studiu inițial ORION a implantat matricea sa de 60 de electrozi la șase subiecți orbi fără evenimente adverse grave legate de implant (pmc.ncbi.nlm.nih.gov). (Toți șase au raportat că au văzut fosfene cu dispozitivul activat.) Cu toate acestea, experții avertizează că chirurgia cerebrală trebuie abordată cu mare precauție, motiv pentru care sunt luați în considerare doar candidații complet orbi (pmc.ncbi.nlm.nih.gov).
Rezoluție Spațială și Performanță Vizuală
Rezoluția spațială pentru implanturile corticale este, de asemenea, foarte scăzută în prezent. Dispozitivele existente au cel mult câteva zeci de electrozi. ORION, de exemplu, a utilizat 60 de electrozi pe cortex (pmc.ncbi.nlm.nih.gov). Chiar și cu zeci de electrozi, „imaginea” percepută de un pacient este extrem de granulară. În studiul menționat anterior, cu 96 de electrozi, pacienții puteau percepe doar modele foarte simple (linii, litere simple). Atingerea unui detaliu mai fin ar necesita sute sau mii de electrozi răspândiți pe mai multe zone ale cortexului – tehnologie care nu există încă pentru oameni.
Antrenamentul este similar de intensiv. La fel ca în cazul sistemelor retiniene, pacienții corticali trebuie să învețe să-și interpreteze inputul vizual anormal. Rapoartele timpurii sugerează că pacienții pot învăța să recunoască forme și litere mari în timp, dar acest lucru necesită o reabilitare îndelungată. Nu există încă date publicate despre regimuri formale de antrenament pentru implanturile corticale, dar prin analogie cu studiile retiniene, ne așteptăm ca ani de antrenament specializat să fie necesari pentru a atinge orice utilitate practică.
Rezultate Funcționale
Nicio proteză corticală nu a produs încă un nivel de viziune apropiat de normal. Până în prezent, obiectivele sunt conservative: navigația și localizarea obiectelor. Studiile se concentrează pe sarcini precum identificarea obiectelor mari și luminoase, detectarea mișcării și evitarea obstacolelor. Așa cum a remarcat o revizuire, protezele vizuale pot ajuta cel mai bine cu orientarea și navigația, sarcini unde tehnologiile actuale pentru nevăzători (precum aplicațiile pentru smartphone) încă sunt insuficiente (pmc.ncbi.nlm.nih.gov). În medii experimentale, animale oarbe cu proteze de stimulare cerebrală au navigat cu succes prin labirinturi folosind indicii artificiale. În studiile pe oameni, unicul pacient care a identificat litere prin ORION a recunoscut doar caractere foarte mari, izolate (pmc.ncbi.nlm.nih.gov).
Pe scurt, studiile timpurii privind implanturile corticale arată că pacienții pot percepe modele simple de lumină și le pot folosi pentru a ghici forme sau litere. Acest lucru sugerează beneficii posibile pentru sarcini precum localizarea ușilor sau găsirea marginilor. Cu toate acestea, recunoașterea fină a obiectelor (de exemplu, fețe sau text) rămâne mult dincolo de capacitățile actuale. Măsurătorile calității vieții pentru implanturile corticale nu au fost încă raportate; studiile în curs de desfășurare plănuiesc să includă rezultate raportate de pacienți și teste funcționale (www.ninds.nih.gov) pentru a vedea dacă apar îmbunătățiri în viața de zi cu zi.
Rezumat Comparativ
-
Complexitatea chirurgicală: Implanturile retiniene implică chirurgie oculară (vitrectomie și plasarea electrozilor retineni). Implanturile corticale necesită chirurgie cerebrală (craniotomie și matrice de electrozi corticali). Chirurgia epiretiniană este destul de rutină pentru specialiștii în retină, în timp ce implantarea corticală prezintă un risc neurologic inerent mai mare. O revizuire recentă menționează că chiar și o viziune reziduală ușoară ar fi pierdută în cazul unei intervenții chirurgicale pe creier (pmc.ncbi.nlm.nih.gov), subliniind riscul chirurgiei corticale.
-
Rezoluție spațială: Ambele abordări oferă în prezent o viziune cu rezoluție foarte scăzută. Dispozitivele retiniene utilizează aproximativ 60–150 de electrozi sau pixeli, producând doar modele de lumină rudimentare (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Matricele corticale numără, de asemenea, zeci până la câteva sute de electrozi. Niciuna dintre abordări nu poate produce mai mult decât forme foarte aproximative. Acuitatea vizuală raportată pentru dispozitivele retiniene rareori depășește ~20/500 (pmc.ncbi.nlm.nih.gov). Acuitatea corticală este și mai dificil de definit, dar se așteaptă să fie similar de scăzută, având în vedere numărul mic de electrozi.
-
Antrenament/adaptare: Toți pacienții cu implant necesită o reabilitare extinsă. Participanții la studiile clinice primesc un antrenament intensiv, ghidat, pentru a învăța cum fosfenele corespund mediului lor (pmc.ncbi.nlm.nih.gov). Acest lucru este valabil atât pentru implanturile retiniene, cât și pentru cele corticale. În practică, mulți utilizatori consideră antrenamentul constant o povară, ceea ce poate limita frecvența utilizării efective a dispozitivului (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
-
Calitatea vieții: Implanturile retiniene au demonstrat unele beneficii modeste privind calitatea vieții. Utilizatorii raportează adesea o orientare îmbunătățită, o navigare mai ușoară în spații familiare și ajutor cu sarcini zilnice care depind de detectarea luminii versus întunericului sau a formelor mari (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Niciun implant cortical nu a demonstrat încă o îmbunătățire clară a calității vieții, dar cercetătorii încorporează măsuri de calitate a vieții și funcție zilnică în studiile în curs (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov).
-
Rezultate realiste: Niciuna dintre abordări nu va restabili vederea normală. Pacienții ar trebui să se aștepte doar la senzații vizuale foarte rudimentare. Obiectivele practice includ detectarea ușilor sau ferestrelor, diferențierea luminii de camerele întunecate, localizarea obstacolelor mari sau recunoașterea literelor sau formelor foarte mari. Navigația (mersul într-o cameră fără a se lovi de obiecte) este un caz de utilizare realist pe termen scurt (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Citirea sau recunoașterea facială rămân dincolo de capacitățile actuale.
-
Selecția candidaților: În practică, pacienții care sunt încă potențiali candidați pentru implant retinian (având o retină internă intactă) nu vor fi direcționați către studiile corticale (pmc.ncbi.nlm.nih.gov). Dimpotrivă, studiile corticale necesită pacienți cu orbire totală (fără viziune reziduală) din orice cauză (inclusiv glaucom) (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Deocamdată, un candidat tipic pentru implant cortical este cineva care nu poate beneficia deloc de dispozitivele retiniene (de exemplu, stratul de CGR-uri distrus sau nervul optic secționat).
Cronologie și Statut Regulatoriu
Dezvoltarea protezelor retiniene a început acum peste 20 de ani. Argus II (Second Sight) reprezintă o piatră de hotar: aprobarea FDA a venit în 2013 (pmc.ncbi.nlm.nih.gov) (după o marcă CE anterioară în Europa). Argus II a rămas singurul sistem aprobat comercial la nivel mondial până când compania a oprit producția în 2019 (pmc.ncbi.nlm.nih.gov). Aproximativ în același timp, unele dispozitive subretiniene au obținut aprobarea CE în Europa – de exemplu sistemele Alpha IMS (2013) și AMS (2016) (pmc.ncbi.nlm.nih.gov) – dar niciunul nu este aprobat de FDA. Multe dispozitive retiniene sunt acum întrerupte sau în tranziție, cu doar câteva (precum PRIMA de la Pixium și implantul supracoroidal de la Bionic Vision) aflate în studii curente (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Protezele corticale se află într-un stadiu mult mai incipient de dezvoltare. Primul implant cortical uman (Brindley-Dobelle în anii 1970) a fost pur experimental. Astăzi, Second Sight (acum numit Cortigent/Vivani) a inițiat un nou efort: sistemul lor ORION a început un studiu preliminar de fezabilitate în 2017 (www.cortigent.com), iar din 2022 s-au fuzionat cu Vivani Medical, lucrând la o actualizare ORION II (pmc.ncbi.nlm.nih.gov). Niciun dispozitiv cortical nu a obținut încă aprobare regulatorie. Studiile actuale (precum cel al Orion și studiul Illinois ICVP (pmc.ncbi.nlm.nih.gov)) sunt listate ca studii preliminare de fezabilitate (de exemplu, NCT03344848), cu scopul de a evalua siguranța și funcția de bază.
Etape cheie până în prezent: Studiile Argus II (retină) 2007–2009, aprobarea FDA 2013, întreruperea producției 2019 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Alpha IMS subretinian CE 2013, AMS actualizat CE 2016 (pmc.ncbi.nlm.nih.gov). Studiile timpurii Orion (cortical) au început în jurul anului 2017, cu studii de follow-up în curs (fără aprobări încă) (pmc.ncbi.nlm.nih.gov). Urmează: Studiile de Fază I ale altor sisteme corticale (CORTIVIS în Spania, ICVP în SUA) recrutează participanți (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov). În următorul deceniu, dezvoltatorii speră să mărească numărul de electrozi și interfața cerebrală pentru a îmbunătăți rezultatele, dar deocamdată atât protezele retiniene, cât și cele corticale rămân extrem de experimentale.
Concluzie
Pentru majoritatea pacienților cu glaucom și leziuni ale nervului optic în stadiu terminal, implanturile retiniene nu sunt o opțiune, deoarece calea neurală este întreruptă. Prin urmare, protezele vizuale corticale reprezintă singura strategie viabilă de viziune artificială. Studiile timpurii arată că dispozitivele corticale pot produce modele simple de lumină chiar și atunci când ochiul este orb (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Cu toate acestea, ambele abordări, retiniană și corticală, oferă în prezent doar o viziune rudimentară. Implanturile retiniene au o istorie clinică puțin mai bogată (unele aprobări FDA/CE în alte boli) și îmbunătățiri demonstrabile, chiar dacă limitate, în mobilitate și orientare (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Implanturile corticale se află în stadiul de fezabilitate: ele evită nervul optic, dar trebuie să depășească provocările chirurgiei cerebrale, ale mapării semnalelor și ale antrenamentului pacienților. Obiectivele realiste pentru ambele abordări sunt navigația de bază și localizarea obiectelor, nu o viziune cu detalii fine. Cronologie: dispozitivele retiniene au fost în studii timp de 15–20 de ani (cu câteva produse comerciale apărute și apoi dispărute) (pmc.ncbi.nlm.nih.gov), în timp ce sistemele corticale abia acum încep testarea pe oameni. Aprobarea regulatorie în SUA/UE pentru implanturile corticale este încă la ani distanță.
În concluzie, pentru glaucomul sever fără nerv optic, implanturile corticale oferă speranță. Însă pacienții și medicii ar trebui să înțeleagă limitările actuale: chiar și cele mai avansate dispozitive de „viziune bionică” restabilesc doar percepția luminii on/off și forme simple. Cercetările în curs vizează creșterea numărului de electrozi, îmbunătățirea biocompatibilității și rafinarea procesării semnalului, dar în prezent viziunea funcțională de la orice proteză va fi extrem de rudimentară. Pacienții trebuie să aibă așteptări realiste (de exemplu, distingerea unei uși de un perete, nu citirea textului) și să fie pregătiți pentru o reabilitare extinsă. Etapele viitoare de urmărit includ finalizarea studiilor curente privind implanturile corticale și orice aprobări ale dispozitivelor de generație următoare.