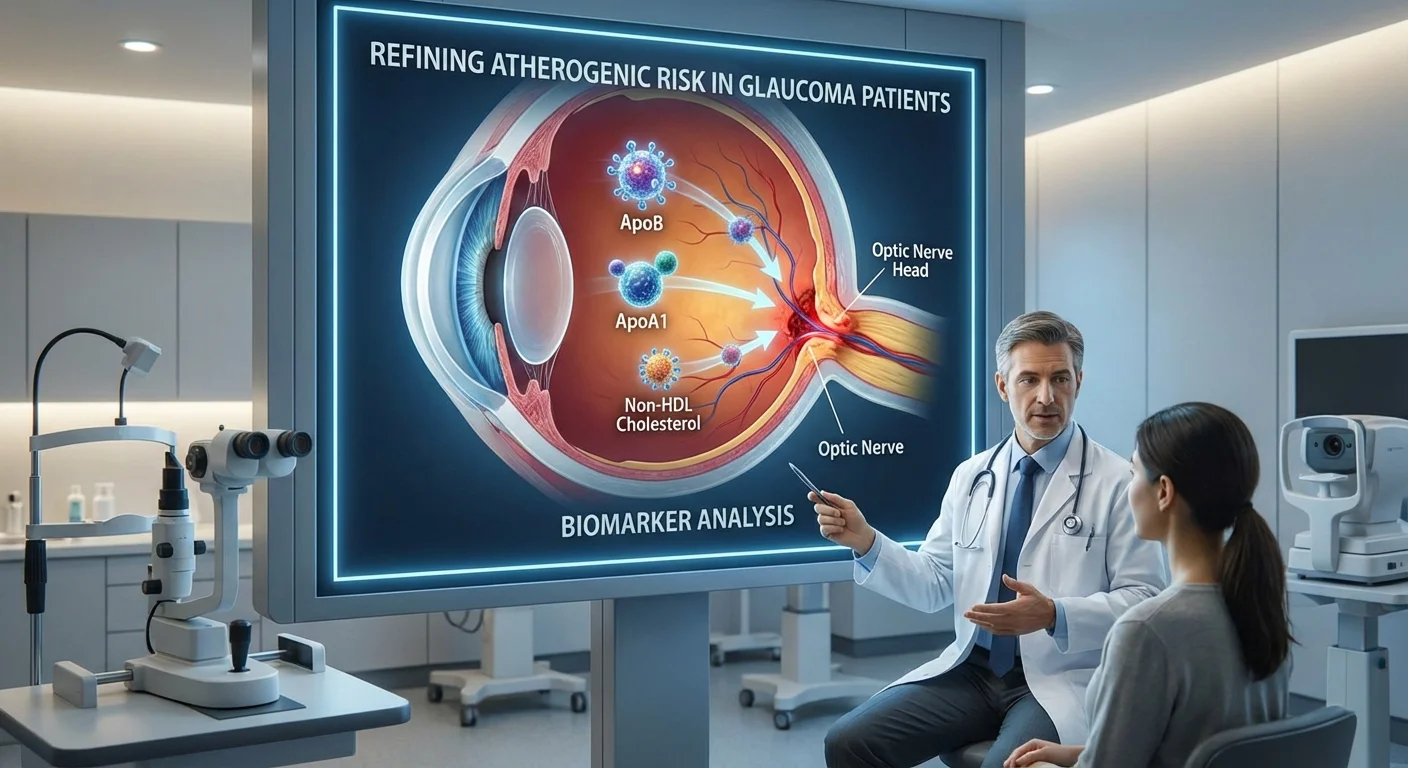
Compreendendo os Lipídios e a Aterosclerose no Glaucoma
O glaucoma é mais conhecido como uma doença de pressão ocular alta, mas os pesquisadores estão cada vez mais cientes de que a saúde vascular também desempenha um papel. Em particular, o colesterol e as gorduras sanguíneas relacionadas (lipídios) podem afetar as pequenas artérias que irrigam o nervo óptico. Os testes de colesterol tradicionais relatam o colesterol LDL (LDL-C) – frequentemente chamado de colesterol “ruim” – mas medidas mais recentes como a apolipoproteína B (ApoB) e o colesterol não-HDL podem fornecer uma imagem mais completa do risco aterosclerótico. Cada partícula de LDL carrega uma proteína ApoB, portanto, medir a ApoB essencialmente conta o número de partículas potencialmente prejudiciais. O colesterol não-HDL (colesterol total menos o colesterol HDL “bom”) inclui todo o colesterol no LDL e em outras partículas que obstruem as artérias. Estudos mostram que esses marcadores frequentemente refletem melhor o risco de doença cardíaca (e vascular) do que o LDL-C isoladamente (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Por exemplo, um consenso de especialistas recente observou que “ApoB… representa a concentração total de partículas de lipoproteína aterogênicas” e “reflete com mais precisão a carga aterogênica” do que o LDL-C (pmc.ncbi.nlm.nih.gov). Em outras palavras, se você tem muitas partículas pequenas de LDL, seu LDL-C (quanto colesterol elas carregam) pode parecer normal, mas a ApoB estaria alta – um risco oculto. Da mesma forma, o colesterol não-HDL abrange todo o colesterol em LDL, VLDL e partículas remanescentes, o que também rastreia melhor o risco. Uma meta-análise descobriu que a ApoB foi o preditor de risco cardiovascular mais forte, seguido pelo não-HDL-C, sendo o LDL-C o mais fraco (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Na prática, se o LDL-C e a ApoB (ou não-HDL-C) de uma pessoa divergem, os médicos consideram o valor mais alto como o verdadeiro indicador de risco (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Para os pacientes, isso significa que testes simples podem ser usados de forma mais eficaz. Os painéis lipídicos padrão fornecem colesterol total, HDL, LDL (geralmente calculado) e triglicerídeos. Você pode então calcular o colesterol não-HDL sozinho (total menos HDL) sem a necessidade de um pedido laboratorial extra. A ApoB pode ser medida por um exame de sangue (embora possa não ser incluída por padrão), e os níveis de ApoB refletem diretamente quantas partículas nocivas estão circulando. Em contraste, a ApoA1 – a principal proteína no HDL (o “colesterol bom”) – indica partículas protetoras. (Uma proporção ApoB/ApoA1 mais alta significa mais partículas “ruins” em relação às “boas”.) Embora a PIO (pressão intraocular) ainda seja o principal risco modificável no glaucoma, essas medidas de lipoproteínas ajudam a detectar riscos vasculares ocultos que podem afetar o nervo óptico.
Evidências da Ligação entre Lipídios e Glaucoma
Vários estudos descobriram que pessoas com glaucoma frequentemente apresentam perfis de colesterol menos favoráveis. Em geral, pacientes com glaucoma tendem a ter colesterol total (“todos”) mais alto e colesterol HDL (“bom”) mais baixo em relação a pessoas sem glaucoma (pubmed.ncbi.nlm.nih.gov). Por exemplo, uma revisão sistemática descobriu que pacientes com glaucoma tinham em média cerca de 8 mg/dL a mais de colesterol total e cerca de 2 mg/dL a menos de HDL (pubmed.ncbi.nlm.nih.gov). Um estudo de imagem mostrou que pacientes com glaucoma apresentaram níveis significativamente mais altos de LDL-C e colesterol total do que controles pareados, juntamente com menor pressão de perfusão ocular e HDL (pmc.ncbi.nlm.nih.gov). Nesse estudo, exames de fluxo sanguíneo por Doppler colorido do olho confirmaram que pessoas com glaucoma tinham velocidades sanguíneas mais lentas nos vasos da retina, sugerindo perfusão reduzida do nervo óptico (pmc.ncbi.nlm.nih.gov). É importante ressaltar que as diferenças de colesterol foram estatisticamente ligadas a essas alterações no fluxo sanguíneo – à medida que o LDL-C e os triglicerídeos aumentavam, o fluxo sanguíneo ocular diminuía. Esses achados sugerem que o colesterol LDL e total elevados podem andar de mãos dadas com o nervo óptico hipoperfundido observado no glaucoma (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Análises mais refinadas dos subtipos de lipoproteínas ecoam esse padrão. Em um estudo recente com pacientes chineses, aqueles com glaucoma de ângulo aberto e LDL-C alto apresentaram níveis significativamente mais elevados de colesterol não-HDL, LDL pequeno e denso, e LDL oxidado do que os controles com LDL-C alto (pmc.ncbi.nlm.nih.gov). Em termos mais simples, entre pessoas com colesterol já alto, aquelas com glaucoma tinham ainda mais das frações de colesterol “ruim”, incluindo mais partículas pequenas de LDL que penetram as paredes dos vasos. Este estudo também descobriu que essas partículas aterogênicas se correlacionaram com camadas de fibras nervosas retinianas mais finas – o marcador estrutural do dano do glaucoma.
Por outro lado, medidas protetoras relacionadas ao HDL parecem estar ausentes no glaucoma. Estudos genéticos ligaram genes que manipulam o colesterol (como o ABCA1, que ajuda a carregar o HDL) ao risco de glaucoma (pmc.ncbi.nlm.nih.gov). E uma análise observou que a ausência de dieta saudável e exercícios – fatores-chave para melhorar os perfis lipídicos – foi associada a um risco maior de glaucoma (pmc.ncbi.nlm.nih.gov). De fato, uma grande coorte espanhola descobriu que pessoas que seguiam um estilo de vida saudável “Mediterrâneo” (não fumavam, faziam exercícios, tinham uma boa dieta, etc.) apresentavam taxas de glaucoma drasticamente menores: o grupo mais saudável tinha metade do risco de glaucoma em comparação com o grupo menos saudável (pmc.ncbi.nlm.nih.gov). Isso sugere que os mesmos hábitos que reduzem doenças cardíacas (ao melhorar as gorduras no sangue) também parecem proteger a visão.
Em resumo, as evidências sugerem que uma carga pesada de lipoproteínas “aterogênicas” – apoB/não-HDL alta – pode contribuir para o glaucoma. É plausível que, quando as artérias em todo o corpo não são saudáveis, os pequenos vasos que irrigam o nervo óptico também estejam comprometidos. O colesterol alto crônico pode causar danos e estreitamento microvascular, levando à ischemia (fluxo sanguíneo deficiente) na cabeça do nervo óptico (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Com o tempo, essa insuficiência microvascular pode aumentar o estresse nas células ganglionares da retina, potencialmente piorando a perda do campo visual.
Metas Cardiovasculares: Que Níveis Devemos Almejar?
Como essas partículas lipídicas também impulsionam doenças cardíacas, as diretrizes de cardiologia nos fornecem metas úteis. Tradicionalmente, os médicos estabelecem metas de colesterol LDL (por exemplo, <70 mg/dL para pacientes de alto risco) para reduzir eventos cardiovasculares. Diretrizes mais recentes e painéis de especialistas também enfatizam o colesterol não-HDL e a ApoB. Na prática, as metas de não-HDL são geralmente cerca de 30 mg/dL mais altas do que as metas de LDL (por exemplo, se a meta de LDL é 70, a meta de não-HDL é ~100). Alguns órgãos especializados sugeriram limiares explícitos de ApoB. Por exemplo, a National Lipid Association (NLA) recomenda intensificar a terapia se a ApoB permanecer acima de aproximadamente 60 mg/dL em pacientes de risco muito alto (aqueles com doença cardíaca, AVC ou colesterol alto familiar), 70 mg/dL em alto risco e 90 mg/dL em pacientes de risco moderado (pmc.ncbi.nlm.nih.gov). (Em comparação, as mesmas diretrizes sugerem metas de LDL de 55–100 mg/dL e metas de não-HDL de 85–130 para essas categorias (pmc.ncbi.nlm.nih.gov).) Como exemplo prático, um nível de ApoB acima de cerca de 130 mg/dL está em torno do 90º percentil e é considerado um fator de aumento de risco que levaria a um tratamento agressivo (pmc.ncbi.nlm.nih.gov).
Para os pacientes, esses números significam: se o seu médico solicitar um exame de ApoB, valores muito acima de ~80–90 mg/dL em uma pessoa de alto risco geralmente desencadeariam uma discussão sobre uma terapia mais forte para baixar os lipídios (estatinas, ezetimiba, inibidores de PCSK9 ou mudanças no estilo de vida). O colesterol não-HDL é fácil de rastrear em um relatório lipídico padrão (apenas total menos HDL). Se o seu não-HDL estiver acima de cerca de 100–160 mg/dL (dependendo do nível de risco), os médicos tratarão de forma mais agressiva. O colesterol HDL deve ser idealmente mais alto (acima de 40–50 mg/dL), e uma proporção ApoB/ApoA1 que seja baixa (favorecendo mais HDL em relação ao LDL) é considerada melhor.
Importante, qualquer pessoa pode trabalhar para melhorar esses números. Exames de sangue padrão fornecem facilmente LDL, HDL, colesterol total e triglicerídeos. Seu laboratório ou médico pode então calcular o não-HDL (sem custo extra). O teste de ApoB pode exigir uma solicitação especial, mas é oferecido por muitos laboratórios e cada vez mais coberto por planos de saúde. Depois de ter os resultados, você e seu médico podem comparar com as metas das diretrizes. Se os valores estiverem acima da meta, mudanças no estilo de vida (dieta, exercícios, parar de fumar) e medicamentos podem ser usados para atingir níveis mais seguros.
Melhor Saúde Vascular Ajuda Sua Visão
Por que tudo isso importa para o glaucoma? Porque uma boa saúde cardiovascular suporta um fluxo sanguíneo constante para o nervo óptico e a retina. O nervo óptico depende de pequenas artérias (ciliares posteriores e retinianas) para entregar oxigênio. Se grandes artérias ficarem obstruídas, ou se a pressão arterial cair muito, o nervo pode sofrer de má perfusão. De fato, muitos grandes estudos descobriram que a baixa pressão de perfusão ocular (a diferença entre a pressão arterial e a pressão ocular) é um fator de risco consistente para o desenvolvimento e progressão do glaucoma (pmc.ncbi.nlm.nih.gov). Em resumo, quando a pressão sanguínea do olho é baixa (ou seus vasos sanguíneos são estreitos), o risco de dano ao nervo óptico aumenta.
Melhorar a saúde vascular pode ajudar a estabilizar o campo visual. Por exemplo, estudos usando ultrassom Doppler associaram o fluxo sanguíneo mais lento nas artérias do olho a uma perda mais rápida do campo visual no glaucoma (pmc.ncbi.nlm.nih.gov). Isso sugere que qualquer coisa que obstrua ou constrinja esses pequenos vasos – seja aterosclerose sistêmica ou picos e quedas na pressão arterial – pode acelerar a perda de visão. Em contraste, manter as artérias desobstruídas (através de lipídios e pressão arterial saudáveis) ajuda a manter a perfusão do nervo óptico. Em termos práticos, pacientes que controlam seu colesterol, pressão arterial e açúcar no sangue frequentemente têm um glaucoma mais estável. Um estudo de longo prazo até mostrou que pacientes com glaucoma com menor fluxo sanguíneo nas artérias oculares tendiam a piorar mais rapidamente do que aqueles com fluxo mais saudável (pmc.ncbi.nlm.nih.gov).
Além disso, o gerenciamento de fatores de risco sistêmicos também protege contra as doenças cardiovasculares às quais os pacientes com glaucoma são propensos. Pacientes com glaucoma são mais propensos a desenvolver doenças cardíacas nos próximos anos (www.nature.com), e um estilo de vida saudável ou o tratamento da hipertensão, colesterol alto ou diabetes reduzirá esse risco. No estudo UK Biobank, por exemplo, pacientes com glaucoma tiveram cerca de 19% mais chance de um evento cardíaco grave ao longo de 9 anos, mas aqueles com glaucoma que praticavam hábitos saudáveis (dieta, exercícios, não fumar) reduziram esse risco substancialmente (www.nature.com). Reduzir o esforço no coração geralmente significa melhorar o fluxo sanguíneo em todo o corpo, incluindo os olhos.
Em resumo, almejar melhores perfis lipídicos e saúde vascular geral é uma situação vantajosa para todos. Atingir as metas de LDL, não-HDL e ApoB não só reduz o risco de aneurisma e ataque cardíaco, mas também pode garantir que o nervo óptico receba o sangue de que precisa. Embora o principal tratamento para o glaucoma continue sendo a redução da pressão ocular, o controle de lipídios aterogênicos só pode ajudar. Os pacientes frequentemente descobrem que, uma vez que o colesterol e a pressão arterial estão sob controle, seus oftalmologistas observam campos visuais mais estáveis em cada exame.
O Que Você Pode Fazer
-
Faça os exames certos. Um painel lipídico de rotina (total, HDL, LDL, TG) é um bom começo. Você pode calcular o colesterol não-HDL por conta própria (total menos HDL). Peça ao seu médico um exame de sangue de ApoB se você tiver LDL alto ou outros riscos; isso geralmente pode ser solicitado e coberto por planos de saúde hoje em dia. Para contextualizar, metas muito conservadoras para pacientes de alto risco são ApoB <60–70 mg/dL; não-HDL <85–100 mg/dL; e LDL <55–70 mg/dL (pmc.ncbi.nlm.nih.gov). Metas menos rigorosas se aplicam se o risco geral for menor. Mesmo que você comece com valores mais altos, trabalhar em direção a essas diretrizes tem benefícios comprovados para as artérias.
-
Interprete os resultados com sabedoria. Se sua ApoB ou não-HDL estiver desproporcionalmente alta em comparação com o LDL, leve isso a sério. Por exemplo, algumas pessoas têm LDL-C “normal”, mas uma ApoB alta porque suas partículas de LDL são pequenas e numerosas; isso é um risco despercebido. Seu médico considerará o marcador de risco mais alto ao escolher a terapia. Muitos médicos agora usam estatinas ou outros medicamentos para diminuir o LDL e o não-HDL, o que também diminuirá a ApoB (já que todas as partículas aterogênicas caem com o tratamento).
-
Concentre-se no estilo de vida. Dieta, exercícios e hábitos importam. Seguir uma dieta saudável para o coração (mediterrânea, baixa em gordura saturada e açúcares) pode melhorar todos os números lipídicos. Uma dieta rica em peixes, nozes, vegetais e grãos integrais, com azeite de oliva em vez de manteiga, tende a elevar o HDL e diminuir o LDL/ApoB. Parar de fumar e manter um peso saudável também elevam o HDL (colesterol bom) e diminuem os triglicerídeos. Em um grande estudo, participantes com os estilos de vida mais saudáveis tiveram cerca de metade do risco de glaucoma em comparação com aqueles com os hábitos menos saudáveis (pmc.ncbi.nlm.nih.gov).
-
Monitore o fluxo sanguíneo e a pressão. Mantenha exames de rotina da pressão arterial. A pressão arterial baixa à noite (hipotensão noturna) pode ser um problema para o glaucoma, então certifique-se de que suas pressões não caiam demais (seu médico pode orientá-lo sobre isso). Alguns pacientes com glaucoma monitoram sua perfusão ocular; coisas simples como manter-se hidratado e evitar quedas súbitas na pressão arterial (por exemplo, devido a medicamentos ou desidratação) são sensatas.
-
Trabalhe com seu oftalmologista. Informe seu oftalmologista sobre seu status de colesterol e pressão arterial. Se você tiver LDL ou ApoB altos, discuta como intensificar o tratamento (dieta, estatina, etc.) também pode ajudar a saúde dos seus olhos. Compartilhe seus exames de campo visual e mencione quaisquer problemas vasculares – às vezes, um oftalmologista e um clínico geral podem coordenar para garantir que metas como LDL ou ApoB sejam suficientemente agressivas.
Em suma, pense no cuidado do glaucoma em conjunto com o cuidado cardíaco. O uso de testes lipídicos refinados (não-HDL, ApoB) ajuda a desmascarar riscos ocultos que o LDL sozinho pode ignorar (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Atingir as metas lipídicas saudáveis para o coração não só diminui a chance de derrame ou ataque cardíaco, mas também ajuda a manter o nervo óptico bem perfundido. Quando os vasos sanguíneos estão desobstruídos e as pressões estáveis, o glaucoma tende a progredir mais lentamente, preservando os campos visuais. Trabalhe em estreita colaboração com seus médicos para atingir essas metas – prestar atenção à saúde vascular pode ajudar seus olhos tanto quanto seu coração.
Referências: Estudos que ligam o colesterol ao glaucoma incluem análises gerais do colesterol (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov), imagens vasculares no glaucoma (pmc.ncbi.nlm.nih.gov) e grandes análises de coorte (pmc.ncbi.nlm.nih.gov) (www.nature.com). Revisões de especialistas explicam como a ApoB e o não-HDL capturam o número de partículas e o risco (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Diretrizes e documentos de consenso de cardiologia relevantes fornecem limiares de tratamento (pmc.ncbi.nlm.nih.gov). (Consulte os links incorporados para detalhes sobre cada fonte).
.