Kwas moczowy: Przeciwutleniacz kontra prooksydant w jaskrze
Wprowadzenie: Jaskra to postępująca choroba nerwu wzrokowego, w której uważa się, że stres oksydacyjny i dysfunkcja naczyniowa przyczyniają się do utraty komórek zwojowych siatkówki. Kwas moczowy (KM), końcowy produkt metabolizmu puryn, cieszy się rosnącym zainteresowaniem, ponieważ krąży w organizmie człowieka w wysokich stężeniach i ma złożone działanie redoks. We krwi KM jest silnym przeciwutleniaczem (zmiatającym rodniki w osoczu) (pmc.ncbi.nlm.nih.gov). Jednakże wewnątrz komórek lub w postaci kryształów KM może sprzyjać stanom zapalnym i stresowi oksydacyjnemu. Ostatnie badania nad jaskrą wykazały sprzeczne wyniki: niektóre sugerują, że wyższe stężenie KM w surowicy koreluje z gorszym przebiegiem jaskry, podczas gdy inne sugerują coś przeciwnego. Przedstawiamy przegląd tych danych i analizujemy, jak KM współdziała z czynnikami autonomicznymi (zmienność rytmu serca), śródbłonkowymi i nerkowymi. Rozważamy również powszechne leki na dnę moczanową (które obniżają KM) i ich potencjalny wpływ na oczy. Wskazane są spersonalizowane analizy według płci, stanu zdrowia nerek i statusu metabolicznego. Na koniec przedstawiamy proste badania moczu/krwi (np. KM w surowicy i panele nerkowe), które osoba może wykonać i zinterpretować, aby ocenić czynniki ryzyka.
Kwas moczowy a jaskra: Sprzeczne dowody kliniczne
Badania nad stężeniem KM w surowicy u pacjentów z jaskrą przyniosły mieszane wyniki. Systematyczny przegląd i metaanaliza z 2023 roku (1221 pacjentów z jaskrą vs. 1342 osoby kontrolne) wykazały, że średnie stężenie KM w surowicy było nieco wyższe w przypadkach jaskry o około 0,13 mg/dL – nieistotne statystycznie (pmc.ncbi.nlm.nih.gov). W tym przeglądzie, trzy z sześciu badań faktycznie wykazały niższe stężenie KM u pacjentów z jaskrą (sugerując ochronną rolę przeciwutleniającą), podczas gdy trzy wykazały wyższe stężenie KM w jaskrze (sugerując KM jako marker ryzyka) (pmc.ncbi.nlm.nih.gov). Na przykład, jeden raport dotyczący jaskry pierwotnej otwartego kąta (POAG) odnotował znacznie niższe poziomy KM u pacjentów niż u osób kontrolnych, z najniższym KM u tych z najbardziej zaawansowaną utratą pola widzenia (pmc.ncbi.nlm.nih.gov). Badanie to wykazało nawet, że trend KM-jaskra był najsilniejszy u mężczyzn (pmc.ncbi.nlm.nih.gov). Z kolei inne badania wykazały wyższe stężenie KM w jaskrze. Elisaf i wsp. zgłosili, że osoby z POAG (bez cukrzycy) miały wyższe stężenie KM (≈6,2 mg/dL) niż dopasowane wiekowo osoby kontrolne bez jaskry (≈5,0 mg/dL, P=0,006) (www.sciencedirect.com). Inne badanie wykazało, że pacjenci z jaskrą z normalnym ciśnieniem (NTG) mieli wyższe stężenie KM niż osoby kontrolne (5,8 vs 4,9 mg/dL) (www.sciencedirect.com). Te rozbieżności mogą być związane z podtypami jaskry (np. NTG vs. jaskra z zamknięciem kąta) lub różnicami populacyjnymi. Na przykład, kilka chińskich kohort wykazało niższe stężenie KM w ostrej jaskrze z zamknięciem kąta i wolniejszą progresję jaskry u osób z wyższym stężeniem KM (www.sciencedirect.com) (www.sciencedirect.com).
Podsumowując, niektóre dane sugerują rolę ochronną (niższe KM w bardziej zaawansowanej jaskrze) (pmc.ncbi.nlm.nih.gov), podczas gdy inne implikują, że KM jest czynnikiem ryzyka (wyższe KM w przypadkach jaskry) (www.sciencedirect.com) (www.sciencedirect.com). Ten wzorzec o odwrotnym charakterze leży u podstaw paradoksu „przeciwutleniacza kontra prooksydanta”. Ponieważ badania na ludziach różnią się projektem, definicją jaskry i populacjami, brakuje konsensusu. Lekarze i pacjenci powinni zauważyć, że dowody są niejednoznaczne: KM może odzwierciedlać zarówno niewystarczającą obronę antyoksydacyjną (jeśli jest niski), jak i ogólnoustrojowy stres metaboliczny (jeśli jest wysoki).
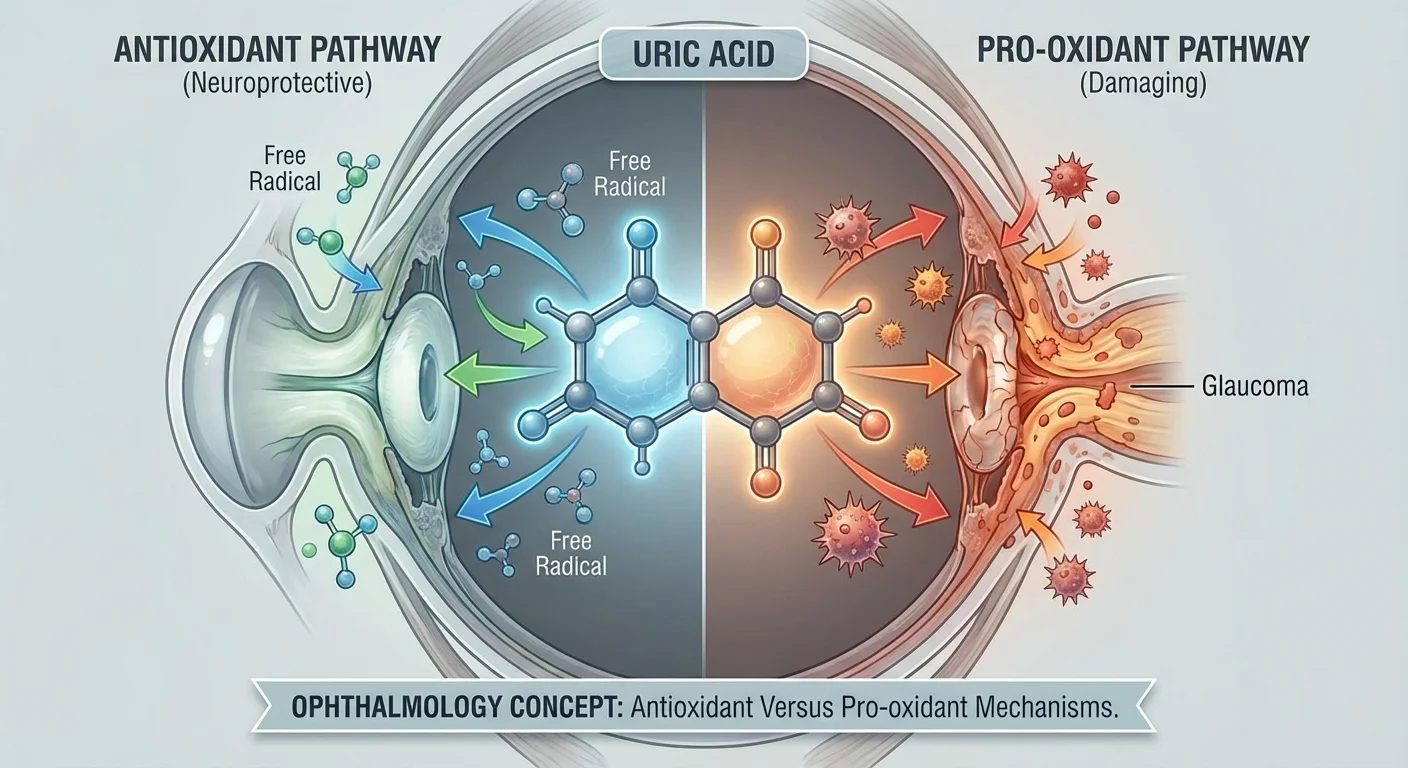
Biochemia kwasu moczowego: Przeciwutleniacz kontra prooksydant
Biochemicznie, KM ma klasyczną dwoistą naturę. We krwi, moczan jest w rzeczywistości jednym z głównych przeciwutleniaczy. Na przykład, może on zmiatać tlen singletowy, rodniki nadtlenkowe i hydroksylowe (pmc.ncbi.nlm.nih.gov). Ewolucyjnie, ludzie utracili enzym urykazę, tak że krążący KM (~300–400 μM) znacząco przyczynia się do zdolności antyoksydacyjnej osocza. W ośrodkowym układzie nerwowym może to chronić neurony: badania na zwierzętach pokazują, że podawanie KM chroni neurony hipokampa przed uszkodzeniem oksydacyjnym (pmc.ncbi.nlm.nih.gov). W ten sposób ostre wzrosty KM (np. po niedokrwieniu) były czasem neuroprotekcyjne.
Jednak paradoksalnie, przewlekle wysokie KM jest epidemiologicznie związane ze stanami stresu oksydacyjnego: otyłością, nadciśnieniem, zespołem metabolicznym i chorobami nerek (pmc.ncbi.nlm.nih.gov). Jak silny przeciwutleniacz może korelować z chorobami oksydacyjnymi? Rozwiązanie polega na tym, że działanie KM zależy od kontekstu. Wewnątrz komórek lub w interakcji z innymi cząsteczkami, KM może stać się prooksydantem. Na przykład, moczan może reagować z nadtlenoazotynem, tworząc rodniki, które utleniają lipidy (w tym LDL) i uszkadzają błony (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). W komórkach śródbłonka i adipocytach wysokie KM wyzwala szlaki stresu oksydacyjnego (pmc.ncbi.nlm.nih.gov). Rzeczywiście, badania eksperymentalne pokazują, że dodawanie KM do hodowanych adipocytów lub komórek naczyniowych zwiększa wewnątrzkomórkowe reaktywne formy tlenu i prowadzi do stanów zapalnych (pmc.ncbi.nlm.nih.gov). Podsumowując: KM jest przeciwutleniający w krwiobiegu, ale może generować reaktywne formy tlenu (ROS) i stany zapalne w tkankach (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
W oku, KM może tworzyć igiełkowate kryształy moczanu sodu, które wywołują stan zapalny. Opisy przypadków przedstawiają „oczny dnę moczanową tophaceous”, gdzie złogi KM w strukturach oka wywołują zapalenie błony naczyniowej i wysokie ciśnienie wewnątrzgałkowe (CWG) (pmc.ncbi.nlm.nih.gov). W modelach zwierzęcych blokowanie produkcji KM zmniejszyło stan zapalny oka: na przykład, film oczny o przedłużonym uwalnianiu febuksostatu (inhibitora oksydazy ksantynowej) obniżył CWG i stan zapalny u królików z eksperymentalnie wywołaną dną moczanową oka (pmc.ncbi.nlm.nih.gov). Chociaż rzadkie, te odkrycia podkreślają, że stan zapalny wywołany KM może występować w tkankach oka.
Mówiąc szerzej, paradoks sugeruje, że umiarkowane stężenie KM może być korzystne (przeciwutleniacz), ale nadmierne lub krystalizujące KM jest szkodliwe (prooksydant). W badaniach nad jaskrą oznacza to, że obie interpretacje są prawdopodobne: niskie KM może oznaczać brak potrzebnego zmiatacza wolnych rodników, podczas gdy wysokie KM może odzwierciedlać współistniejącą chorobę naczyniową/nerkową, która nasila uszkodzenie nerwu wzrokowego.
Zmienność rytmu serca, dysfunkcja autonomiczna i kwas moczowy
Poza bezpośrednimi efektami oksydacyjnymi, KM może być powiązany z jaskrą poprzez ogólnoustrojowe czynniki autonomiczne i sercowo-naczyniowe. Zmienność rytmu serca (ZRS) jest nieinwazyjnym markerem równowagi autonomicznej. Niska ZRS (wskazująca na nadmierną aktywność współczulnego układu nerwowego) była związana z progresją jaskry w kilku badaniach. Oddzielnie, podwyższone KM jest powiązane z zaburzeniami rytmu serca i dysregulacją autonomiczną. W koreańskim badaniu populacyjnym obejmującym ~10 800 dorosłych, hiperurykemia (KM ≥7 mg/dL u mężczyzn, ≥6 u kobiet) prawie potroiła ryzyko nieregularnego rytmu serca (ogólne ryzyko arytmii) (pmc.ncbi.nlm.nih.gov). Ten związek hiperurykemia–arytmia utrzymywał się po skorygowaniu o wiek, płeć, nadciśnienie, cukrzycę, PChN i palenie tytoniu (pmc.ncbi.nlm.nih.gov). U pacjentów z przewlekłą chorobą nerek (PChN) dializowanych, ci z hiperurykemią mieli mniejsze wzrosty ZRS po dializie, co ponownie odzwierciedla upośledzone autonomiczną regenerację (pmc.ncbi.nlm.nih.gov).
Ponieważ jaskra (zwłaszcza typy z normalnym ciśnieniem) była również związana z dysfunkcją autonomiczną, jest prawdopodobne, że wysokie KM mogłoby pośrednio pogarszać jaskrę poprzez wpływ na ciśnienie krwi i wzorce rytmu serca. Na przykład, jeśli hiperurykemia napędza ton współczulny, perfuzja oka mogłaby być zaburzona. Dane bezpośrednio łączące KM z ZRS w jaskrze wciąż się pojawiają, ale szerszy wzorzec sugeruje, że KM i funkcja ANS są ze sobą powiązane.
Dysfunkcja śródbłonka a kwas moczowy
Funkcja śródbłonka (zdolność naczyń krwionośnych do rozszerzania się za pośrednictwem tlenku azotu) jest kluczowa dla zdrowego przepływu krwi w oku. Wykazano, że przewlekła hiperurykemia upośledza funkcję śródbłonka ogólnoustrojowo. W dużym japońskim badaniu kohortowym (n=1000) wyższe stężenie KM w surowicy było silnie związane z upośledzonym rozszerzaniem naczyń zależnym od przepływu (FMD), miarą zdrowia śródbłonka (pmc.ncbi.nlm.nih.gov). Związek ten był szczególnie widoczny u kobiet i u osób nieprzyjmujących leków hipotensyjnych (pmc.ncbi.nlm.nih.gov). Innymi słowy, osoby z wyższym KM miały sztywniejsze naczynia i zmniejszone rozszerzanie naczyń zależne od tlenku azotu. Nawet u zdrowych dorosłych uważa się, że akumulacja KM zmniejsza poziom tlenku azotu i zwiększa sygnały prozapalne. Przez analogię, upośledzona funkcja śródbłonka mogłaby zmniejszyć perfuzję i odporność tarczy nerwu wzrokowego.
Z drugiej strony, niektóre mniejsze badania nie wykazały związku między KM a markerami śródbłonka u zdrowych osób, więc efekt może wymagać istniejącego stresu metabolicznego. Niemniej jednak, biorąc pod uwagę, że wielu pacjentów z jaskrą (zwłaszcza z jaskrą z normalnym ciśnieniem lub zespołem eksfoliacji) ma współistniejące naczyniowe czynniki ryzyka, hiperurykemia mogłaby przechylić szalę w kierunku dysfunkcji. Podkreśla to, że wpływ KM na naczynia – w szczególności na mikrokrążenie – może wpływać na ryzyko lub progresję jaskry.
Zespół metaboliczny, funkcja nerek i kwas moczowy
Wysokie stężenie kwasu moczowego często występuje w zespole metabolicznym i poprzedza lub przewiduje cukrzycę. Sama insulinooporność może podnosić KM poprzez zmniejszenie wydalania nerkowego. Jeden z przeglądów zauważył, że nawet u osób bez jawnej dny moczanowej, wyższe poziomy KM były niezależnie związane z cechami zespołu metabolicznego i stanem przedcukrzycowym (pubmed.ncbi.nlm.nih.gov). Hiperinsulinemia zmniejsza nerkowe wydalanie moczanu, tworząc błędne koło: więcej KM upośledza śródbłonkowy tlenek azotu i pogarsza insulinooporność (pubmed.ncbi.nlm.nih.gov). Innymi słowy, KM i czynniki metaboliczne (otyłość, nadciśnienie, lipidy, glukoza) wzajemnie się napędzają. Ponieważ zespół metaboliczny jest związany z jaskrą, KM może być jednym wspólnym elementem. Analizy warstwowe powinny zatem uwzględniać otyłość, poziom cukru we krwi i poziom lipidów przy ocenie wpływu KM na ryzyko jaskry.
Przewlekła choroba nerek (PChN) jest kolejnym kluczowym czynnikiem współistniejącym. Nerka normalnie usuwa większość KM, więc upośledzona funkcja nerek powoduje wzrost KM. Sam KM może również przyczyniać się do progresji PChN. W rzeczywistości „podwyższony poziom kwasu moczowego w surowicy jest markerem zmniejszonej funkcji nerek” i może odgrywać rolę przyczynową w PChN i nadciśnieniu (pmc.ncbi.nlm.nih.gov). Duże badania populacyjne pokazują, że wyższe KM przewiduje szybsze pogorszenie funkcji nerek i wyższe ryzyko schyłkowej niewydolności nerek. Co ważne, kilka badań epidemiologicznych wykazało, że jaskra pacjentów mających znacznie wyższą częstość występowania PChN. Na przykład, koreańska kohorta narodowa (>478 000 osób) wykazała, że jaskra pierwotna otwartego kąta zwiększała ryzyko rozwoju PChN ponad 7-krotnie (HR ≈7,6) (www.sciencedirect.com). Nowo zdiagnozowani pacjenci z jaskrą mieli również znacznie wyższe wskaźniki ostrego uszkodzenia nerek i niewydolności nerek niż pacjenci bez jaskry (www.sciencedirect.com). To współwystępowanie sugeruje wspólną patofizjologię – prawdopodobnie poprzez uszkodzenie mikrokrążenia lub regulację ciśnienia – i wskazuje KM jako wspólne ogniwo. Rzeczywiście, KM jest nazywany „kluczowym graczem w patofizjologii chorób nerek” i markerem PChN (www.sciencedirect.com) (pmc.ncbi.nlm.nih.gov). Podsumowując, zdrowie nerek pośredniczy w poziomach KM i ryzyku jaskry: słabe nerki podnoszą KM, a także mogą niezależnie wpływać na dynamikę wewnątrzgałkową i naczyniową mózgu.
Terapie dny moczanowej i efekty oczne
Biorąc pod uwagę wzajemne oddziaływanie KM z czynnikami związanymi z jaskrą, można by zapytać, czy terapie obniżające stężenie moczanu wpływają na zdrowie oczu. Typowe leki na dnę moczanową obejmują inhibitory oksydazy ksantynowej (allopurynol, febuksostat) oraz leki przeciwzapalne (kolchicyna, NLPZ).
-
Allopurynol: Stary, od dziesięcioleci stosowany inhibitor XO, allopurynol rzadko może powodować skutki uboczne dotyczące oczu wtórne do nadwrażliwości (np. zespół Stevensa-Johnsona z zapaleniem spojówek), choć są one bardzo rzadkie. Co ciekawe, w kompleksowym przeglądzie leków ogólnoustrojowych allopurynol został wymieniony jako mający związek z powstawaniem zaćmy (pmc.ncbi.nlm.nih.gov). Dowody na to nie są silnie przyczynowe, ale pacjenci przyjmujący allopurynol długoterminowo mogą o tym wspomnieć podczas badań okulistycznych. Z drugiej strony, modele zwierzęce sugerują, że allopurynol może chronić siatkówkę: u szczurów z cukrzycą allopurynol zmniejszał stan zapalny siatkówki i wycieki naczyniowe poprzez obniżanie KM i stresu oksydacyjnego (pmc.ncbi.nlm.nih.gov). Istnieją również spekulacje, że ochrona komórek zwojowych siatkówki za pomocą terapii przeciwutleniającej może być korzystna, choć żadne badania na ludziach nie testowały allopurynolu specjalnie w leczeniu jaskry.
-
Febuksostat: Nowszy inhibitor XO, febuksostat ma inny profil bezpieczeństwa. Duże badanie populacyjne (Korea, n>200 000) nie wykazało żadnej różnicy w ryzyku mikrokrążeniowych powikłań siatkówki między nowymi użytkownikami febuksostatu a allopurynolu w ciągu ~200 dni obserwacji (www.nature.com). Sugeruje to, że żaden z leków nie predysponuje unikalnie (ani nie chroni przed) niedokrwienną chorobą siatkówki u diabetyków lub osób z dną moczanową. Co ciekawe, niedawne eksperymentalne podejście dostarczyło febuksostat w postaci filmu do oka i osiągnęło trwałe obniżenie CWG i wewnątrzgałkowego stanu zapalnego w modelu oka z dną moczanową (pmc.ncbi.nlm.nih.gov). Sugeruje to, że miejscowe obniżanie moczanu może łagodzić krystaliczne stany zapalne, ale znaczenie kliniczne jest niepewne.
-
Kolchicyna i inne: Kolchicyna jest stosowana w napadach dny moczanowej; jej skutki uboczne dotyczące oczu nie są dobrze udokumentowane. Nie zidentyfikowaliśmy specyficznych zagrożeń dla jaskry związanych z kolchicyną. Ogólne leki przeciwzapalne na dnę moczanową (sterydy, NLPZ) są znane z tego, że podnoszą CWG lub powodują zaćmę, ale są to raczej ogólnoustrojowe skutki uboczne sterydów, a nie specyficzne efekty moczanu.
W praktyce pacjenci z jaskrą cierpiący na dnę moczanową powinni kontynuować niezbędną terapię dny. Nie ma jednoznacznych dowodów na to, że allopurynol lub febuksostat pogarszają jaskrę lub mogą ją zatrzymać. Jednakże, ponieważ wysokie KM może przyczyniać się do uszkodzeń oksydacyjnych/metabolicznych, niektórzy klinicyści argumentują, że rozsądne jest optymalizowanie poziomów moczanu w zakresie normy. Każdy pacjent przyjmujący leki na dnę moczanową powinien mieć rutynowe badania oczu w ramach ogólnego monitorowania zdrowia.
Różnice płciowe i analizy warstwowe
Płeć (płeć biologiczna) wpływa na KM i ryzyko naczyniowe. Mężczyźni naturalnie mają wyższe normalne poziomy KM niż kobiety przed menopauzą. W wielu badaniach chorób naczyniowych podwyższony KM ma tendencję do bycia silniejszym markerem ryzyka u kobiet (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Na przykład, japońskie badanie śródbłonkowe wykazało, że związek między KM a dysfunkcją śródbłonka był bardziej wyraźny u kobiet (pmc.ncbi.nlm.nih.gov). W związku z tym, analizy KM w jaskrze powinny być warstwowane według płci. Możliwe jest, że ten sam poziom KM może oznaczać wyższe względne ryzyko u kobiet.
Czynniki metaboliczne również wpływają na KM inaczej w zależności od płci. Kobiety z zespołem metabolicznym mogą mieć większe względne wzrosty KM. Wiek jest również istotny: KM wzrasta po menopauzie.
Ważne jest również warstwowanie według funkcji nerek. Ponieważ PChN drastycznie zmienia KM, badania muszą uwzględniać lub warstwować stan zdrowia nerek (eGFR lub albuminuria). Łagodny wzrost KM u osoby z PChN może być mniej niepokojący (ponieważ GFR jest niskie) niż ten sam KM u osoby z zdrowymi nerkami. Odwrotnie, wysokie KM u osoby z normalnym GFR sugeruje nadprodukcję i może sygnalizować inne ryzyko.
Wreszcie, zespół metaboliczny (otyłość, cukrzyca, nadciśnienie, dyslipidemia) leży u podstaw zarówno podwyższonego KM, jak i ryzyka jaskry. Przyszłe badania powinny analizować podgrupy: np. pacjentów z jaskrą z zespołem metabolicznym vs. bez zespołu metabolicznego, lub według poziomów HbA1c, aby sprawdzić, czy wpływ KM na jaskrę jest modyfikowany przez te czynniki (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Dostępne testy i jak je interpretować
Osoby zainteresowane monitorowaniem ryzyka związanego z KM mogą zlecić kilka rutynowych badań laboratoryjnych. Mogą być one zamówione przez lekarza lub za pośrednictwem usług laboratoryjnych z bezpośrednim dostępem. Kluczowe testy obejmują:
-
Kwas moczowy w surowicy: Proste badanie krwi. Normalne zakresy wynoszą w przybliżeniu 4,0–8,5 mg/dL u dorosłych mężczyzn i 2,7–7,3 mg/dL u dorosłych kobiet (emedicine.medscape.com). (Wartości mogą się nieznacznie różnić w zależności od laboratorium.) Odczyt powyżej górnego zakresu nazywany jest hiperurykemią. Na przykład, mężczyzna z 9 mg/dL lub kobieta z 7,5 mg/dL miałaby wartość powyżej normy. Wysokie wartości sugerują zwiększone ryzyko dny moczanowej i mogą odzwierciedlać zmniejszone wydalanie nerkowe lub wysoki obrót puryn (emedicine.medscape.com). Ekstremalnie niskie KM (e.g. <2 mg/dL) jest rzadkie i zazwyczaj nie stanowi problemu poza rzadkimi schorzeniami genetycznymi. Ogólnie:
- KM w zakresie górnej normy (np. 6–7 mg/dL) może być obserwowane u zdrowych osób, ale jeśli towarzyszą mu inne czynniki ryzyka (otyłość, choroby nerek, nadciśnienie), może to uzasadniać modyfikację stylu życia i dalszą obserwację.
- KM powyżej normy powinno skłonić do oceny objawów dny moczanowej i funkcji nerek (patrz niżej).
-
Panel metaboliczny podstawowy (BMP) / Funkcja nerek: To badanie krwi obejmuje kreatyninę w surowicy i szacowaną szybkość przesączania kłębuszkowego (eGFR). Normalna kreatynina wynosi w przybliżeniu 0,6–1,2 mg/dL (wyższa granica u mężczyzn, niższa u kobiet w zależności od masy mięśniowej) (emedicine.medscape.com). Co ważniejsze, laboratoria automatycznie obliczają eGFR (które uwzględnia wiek, płeć, rasę). eGFR > 60 ml/min/1,73m² jest uważane za akceptowalną funkcję nerek; wartości utrzymujące się poniżej 60 wskazują na przewlekłą chorobę nerek (PChN). Jeśli eGFR jest niskie, zdolność nerek do usuwania KM jest zmniejszona, więc podwyższone KM w tej sytuacji może być wyjaśnione przez PChN. Klinicznie, jeśli eGFR ≥90, masz normalną funkcję; 60–89 to łagodne zmniejszenie; poniżej 60 sugeruje umiarkowaną do ciężkiej PChN.
-
Badanie moczu / Albuminy w moczu: Badanie moczu może wykryć mikroalbuminurię, wczesny objaw uszkodzenia mikrokrążenia nerkowego. Chociaż nie dotyczy bezpośrednio KM, sygnalizuje zdrowie śródbłonka nerek. Normalny stosunek albuminy do kreatyniny (ACR) w moczu wynosi <17 mg/g u mężczyzn i <25 mg/g u kobiet (emedicine.medscape.com). ACR powyżej 30 mg/g (30–300 mg/g) definiuje mikroalbuminurię (emedicine.medscape.com). Podwyższona albumina w moczu sugeruje zajęcie nerek (np. nadciśnienie lub wczesna cukrzycowa choroba nerek). Jeśli takie testy są w górnej normie lub podwyższone, tę samą wartość KM należy interpretować ostrożnie – nawet KM w normalnym zakresie może być nadmierne, jeśli nerki są częściowo upośledzone.
-
Glukoza we krwi i lipidy: Ponieważ KM jest ściśle związany z zespołem metabolicznym, rozsądne jest sprawdzenie glukozy na czczo, A1C i panelu lipidowego. Podwyższona glukoza lub A1C (>5,6%) wskazuje na upośledzony metabolizm glukozy; wysokie trójglicerydy lub niskie HDL są również oznakami metabolicznymi. Testy te są szeroko dostępne w laboratoriach z bezpośrednim dostępem. Interpretacja odbywa się zgodnie z ogólnymi wytycznymi (np. FPG i A1C dla ryzyka cukrzycy, LDL dla zarządzania cholesterolem). Nawet stan przedcukrzycowy budzi obawy dotyczące zespołu metabolicznego, który często towarzyszy hiperurykemii i ryzyku naczyniowemu.
-
Inne: Monitorowanie ciśnienia krwi, choć nie jest badaniem krwi, jest ważne – zarówno nadciśnienie, jak i KM synergistycznie uszkadzają naczynia (pmc.ncbi.nlm.nih.gov). Domowe lub apteczne pomiary ciśnienia krwi mogą być włączone do oceny ryzyka. (Urządzenia takie jak Fitbit mierzą ZRS, ale jest to znacznie mniej standaryzowane do samodzielnego użytku.)
Wszystkie te testy mogą być często zlecone przez lekarza rodzinnego lub za pośrednictwem laboratoriów konsumenckich (Quest/LabCorp z bezpośrednim dostępem itp.). Wyniki należy omówić z lekarzem. Z zasady:
- Wysokie KM lub niskie eGFR wymaga dalszej oceny. Środki stylu życia (zmniejszenie spożycia czerwonego mięsa, alkoholu; kontrola wagi) mogą obniżyć KM. Leki (takie jak allopurynol) są przepisywane, gdy występują napady dny moczanowej lub bardzo wysokie KM.
- Graniczne KM z normalnym poziomem cukru i lipidów jest zazwyczaj obserwowane.
- Mikroalbuminuria lub zmniejszone eGFR wskazuje na potrzebę ochrony nerek.
- Każda nieprawidłowość powinna wywołać holistyczne podejście (dieta, ćwiczenia fizyczne, ciśnienie krwi, kontrola glikemii), ponieważ KM jest jednym z elementów zdrowia metabolicznego i naczyniowego.
Regularne monitorowanie (np. coroczne kontrole) może śledzić zmiany. Co ważne, wyniki bliskie progów (np. KM 7,2 mg/dL u kobiety lub 8,5 u mężczyzny) mogą skłonić do podjęcia działań zapobiegawczych, nawet jeśli technicznie mieszczą się w „normie”.
Wnioski
Podsumowując, moczan w surowicy zajmuje złożone miejsce w biologii jaskry. Jest teoretycznie ochronny jako silny przeciwutleniacz, jednak epidemiologicznie podejrzany jako marker stresu naczyniowego i metabolicznego. Dane dotyczące jaskry u ludzi są niejednoznaczne – badania pokazują zarówno wyższe, jak i niższe stężenia KM u pacjentów. Dwojaka rola ma sens biochemiczny: KM zwalcza wolne rodniki w osoczu (pmc.ncbi.nlm.nih.gov), ale może promować uszkodzenia oksydacyjne w tkankach (pmc.ncbi.nlm.nih.gov). Jego wpływ na zmienność rytmu serca i funkcję śródbłonka sugeruje, że ogólnoustrojowa hiperurykemia może nasilać uszkodzenia jaskrowe poprzez dysregulację przepływu krwi (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Dysfunkcja nerek zacieśnia ten związek, ponieważ słabe wydalanie nerkowe podnosi KM i oddzielnie wpływa na zdrowie oczu (www.sciencedirect.com) (pmc.ncbi.nlm.nih.gov). Biorąc pod uwagę te niejednoznaczności, przyszłe badania nad jaskrą powinny uwzględniać warstwowanie według płci, stanu nerek i zespołu metabolicznego.
Dla klinicystów i pacjentów praktycznym wnioskiem jest to, że KM jest modyfikowalnym czynnikiem ryzyka. Chociaż nie zalecamy obniżania KM specyficznie w leczeniu jaskry, kontrola wysokiego stężenia moczanu (poprzez dietę lub leki) korzystnie wpływa na ogólne zdrowie naczyniowe i zapobiega dnie moczanowej. Pacjenci zaniepokojeni ryzykiem jaskry mogą rozważyć sprawdzenie poziomu kwasu moczowego i powiązanych badań laboratoryjnych oraz zajęcie się wszelkimi nieprawidłowościami. Dalsze badania wyjaśnią, czy przewlekle optymalny poziom KM (ani zbyt wysoki, ani zbyt niski) chroni wzrok u podatnych osób.