Introduksjon
Når du hører håpefulle nyheter om nevrobeskyttelse ved glaukom, er det naturlig å lure på hva det betyr. Ved glaukom er målet med nevrobeskyttelse å beskytte øyets nerveceller – de som sender signaler fra øyet til hjernen – mot skade. Med andre ord, nevrobeskyttende behandlinger har som mål å holde synsnerven sunn og levende, ikke bare ved å senke øyetrykket (trykket inne i øyet, kalt intraokulært trykk), men ved direkte å beskytte nervecellene mot skade (pubmed.ncbi.nlm.nih.gov). Som en Cochrane-oversikt forklarer, er nevrobeskyttelse ved glaukom enhver behandling som tar sikte på å forhindre skade på synsnerven eller celledød (pubmed.ncbi.nlm.nih.gov).
En nylig analyse (11. mars 2026) belyser imidlertid hvorfor det er så utfordrende å bevise nevrobeskyttelse hos mennesker. Studien påpeker at glaukom ofte utvikler seg veldig sakte, og at de vanlige testene som brukes til å måle synsnervens helse kan være "støyende", noe som gjør det vanskelig å se klare fordeler over kort tid. I denne artikkelen vil vi forklare hva nevrobeskyttelse betyr ved glaukom, hvordan det skiller seg fra den velkjente tilnærmingen med å senke intraokulært trykk, og hvorfor denne nye artikkelen (og andre) sier at nevrobeskyttende studier står overfor store hindringer. Vi vil også diskutere hvorfor mange behandlinger som ser lovende ut i laboratoriet ikke blir virkelige terapier, hva slags bevis leger trenger for å bli overbevist om at en behandling virkelig beskytter nerver, og hva alt dette betyr for pasienter som håper på mer enn trykksenkende behandlinger.
Nevrobeskyttelse ved glaukom: Hva betyr det?
Glaukom er i hovedsak en sykdom i synsnerven, hvor de retinale gangliecellene (nervecellene i øyet) gradvis dør. Denne celledøden er årsaken til synstap ved glaukom (pmc.ncbi.nlm.nih.gov). Per i dag fokuserer alle godkjente glaukombehandlinger på å senke intraokulært trykk, som er den viktigste risikofaktoren for nerveskade. Ved å senke øyetrykket med dråper, lasere eller kirurgi, kan vi forsinke glaukom fra å forverres (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Imidlertid, selv når øyetrykket er godt kontrollert, kan det fortsatt oppstå nerveskade. Derfor snakker forskere om nevrobeskyttelse – behandlinger som går utover trykksenkning og prøver å direkte redde eller styrke nervecellene.
Forestill deg for eksempel en behandling som forbedrer overlevelsen av synsnervefibre eller blokkerer skadelige kjemiske prosesser i nerven. Hvis en slik behandling ble bevist å bremse nerveskade, ville vi kalle det en nevrobeskyttende terapi. I motsetning til dette helbreder eller beskytter en trykksenkende øyedråpe ikke nerven direkte; den avlaster bare trykket på den. Og “gjenopprette tapt syn” er et enda større sprang – det ville bety å regenerere eller erstatte nervecellene og koble dem til hjernen igjen. For øyeblikket er det nivået av nerve regenerering i stor grad eksperimentelt (ideer som gentherapi eller stamceller studeres) og er ikke en tilgjengelig behandling (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
For å oppsummere: Senking av øyetrykket reduserer den mekaniske belastningen som bidrar til glaukom, å bremse nerveskade er jobben til nevrobeskyttende intervensjoner (hvis vi hadde dem), og å gjenopprette tapt syn ville kreve å reparere eller dyrke frem den skadede nerven på nytt, noe som fortsatt er langt inn i fremtiden.
Senking av trykk vs. Beskyttelse av nerver vs. Gjenoppretting av syn
Disse tre målene – trykksenkning, nevrobeskyttelse og synsgjenoppretting – er beslektede, men forskjellige. Akkurat nå er trykksenkende behandlinger den eneste beviste måten å forsinke glaukomskade (pmc.ncbi.nlm.nih.gov). Derimot betyr nevrobeskyttelse å legge til noe i tillegg til trykkregulering som ville beskytte nervecellene på andre måter (for eksempel med medisiner som blokkerer celledød eller forbedrer blodtilførselen til nerven). Til slutt ville synsgjenoppretting innebære å gjenvinne det som allerede var tapt, for eksempel ved å regenerere nerveceller. Ved glaukom, når nervecellene dør, er synstapet generelt irreversibelt, så gjenoppretting er et mye vanskeligere mål som fortsatt er eksperimentelt (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Leger understreker at selv med god trykkregulering, mister noen pasienter fortsatt sakte synet. Som en ekspertanmeldelse bemerker, er retinal gangliecelledød hovedårsaken til synstap ved glaukom, og trykksenkning "kan være utilstrekkelig for å forhindre glaukomprogresjon eller RGC-tap hos noen pasienter" (pmc.ncbi.nlm.nih.gov). Dette er grunnen til at det er håp i forskningsverdenen for nevrobeskyttende behandlinger. Men som vi skal se, har det vist seg å være veldig vanskelig å bevise at en behandling faktisk beskytter nerver hos mennesker.
Hvorfor forsøk med nevrobeskyttende behandling er så vanskelige
Den ferske artikkelen forklarer at flere praktiske hindringer gjør det svært vanskelig å bevise at en behandling er nevrobeskyttende ved primær åpenvinklet glaukom. Her er de viktigste utfordringene i enkle termer:
-
Glaukom endrer seg sakte. Hos mange glaukompasienter skjer synstapet så gradvis at det kan ta år før merkbare endringer vises. Selv over fem år kan en pasient med behandlet glaukom bare miste en liten brøkdel av synet. Dette betyr at ethvert forsøk som prøver å vise en fordel med et nevrobeskyttende legemiddel, må være svært langt eller involvere mange pasienter. Faktisk har tidligere store studier av nevrobeskyttende legemidler inkludert tusenvis av pasienter over flere år. For eksempel inkluderte en studie av legemiddelet memantin (opprinnelig testet for Alzheimers) nesten 2300 pasienter fulgt i fire år, og fant fortsatt ingen forsinkelse i synstap (visualfieldtest.com). Faktisk estimerte en analyse at et nytt forsøk kan trenge over to tusen deltakere fulgt i fire år bare for å oppdage en moderat effekt (pmc.ncbi.nlm.nih.gov).
-
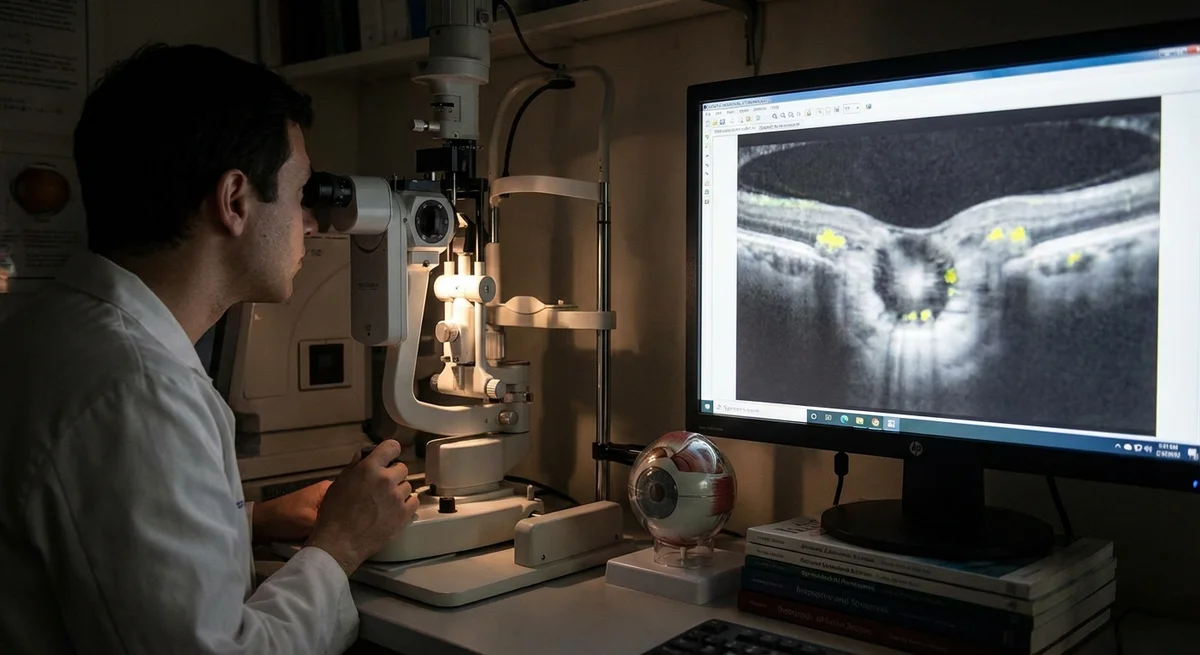
Nerveskade er vanskelig å måle raskt. Testene leger bruker for å spore glaukom – standard synsfeltundersøkelser og synsnerve-skanninger (som OCT-avbildning av nervefiberlaget) – har naturlig variabilitet og endrer seg bare sakte over tid. Dag-til-dag testresultater kan "hoppe litt rundt", og små forbedringer kan maskeres av støy. Forskningsartikkelen bemerker at utfallsmål som synsfeltstap er "støyende" og kan overser subtil nevrobeskyttelse (visualfieldtest.com). Dagens studier prøver å bruke mer sensitive mål (for eksempel å spore hastigheter av nervefibertynning på OCT, eller elektriske tester av nervecellefunksjon), men selv da er det vanskelig å fange opp en liten fordel i en kort studie.
-
Studier må være store og lange. På grunn av det ovennevnte må studier være store for å ha nok statistisk styrke til å se noen forskjell. Tidligere glaukomstudier viser dette tydelig: for å se en beskjeden forsinkelse i synstap, trenger du ofte hundrevis eller tusenvis av pasienter. Og fordi det er uetisk å holde tilbake standardbehandling, vil alle i en studie allerede motta den beste trykksenkende behandlingen. Så en ny nevrobeskyttende terapi testes i tillegg til dette, noe som betyr at den ekstra fordelen over standardterapi har en tendens til å være liten og krever enda flere pasienter å oppdage (pmc.ncbi.nlm.nih.gov). En anmeldelse påpekte at uten å bruke placebo (leger kan ikke bare gi ingen behandling til halvparten av pasientene), ville krav til prøvestørrelse være vesentlig større enn eldre studier som sammenlignet behandling med ingenting (pmc.ncbi.nlm.nih.gov).
-
Studiedesign er komplisert. I tilknytning til ovenstående er det vanskelig å designe en rettferdig studie. Siden det ville være uetisk å nekte noen trykkregulering, testes nye behandlinger som tillegg til vanlig glaukombehandling. Med andre ord får alle deltakere en standard IOP-senkende behandling, og halvparten får det ekstra nevrobeskyttende middelet mens halvparten får en narrebehandling (placebo). Dette gjør den ekstra effekten vanskeligere å se. Mars 2026-artikkelen bemerker at mange tidligere nevrobeskyttelsesstudier hadde en uunngåelig skjevhet – da de ble avsluttet, hadde nesten alles nerveskade utviklet seg sakte, så det var vanskelig å skille grupper. I tillegg lider lange studier noen ganger av frafall: pasienter kan bytte behandling eller forlate studien, noe som ytterligere forvirrer resultatene.
Oppsummert, fordi glaukom er sakte og subtilt, fordi tester har variabilitet, og fordi studiedesign er utfordrende, kan selv en nyttig behandling ikke vise en statistisk signifikant fordel i den vanlige 2–5 års kliniske studien. Forskere sier det er som å prøve å se en svak krusning i et stort hav: det er lett å gå glipp av den.
Hvorfor lovende laboratorieresultater ikke alltid blir til virkelige behandlinger
Det er lett å forstå laboratorie- og dyreforskningen der nevrobeskyttende effekter ofte virker svært lovende. I en petriskål eller en musemodell kan forskere utsette celler for skadelig påvirkning og deretter umiddelbart tilføre et testlegemiddel i høye doser, og de ser noen ganger klar beskyttelse av nervecellene. Men menneskelige øyne og sykdommer er mye mer komplekse. Mange ting kan gå galt når man går fra laboratorium til klinikk:
-
Dose og levering: Det som fungerer i et lite dyr, når kanskje ikke effektive nivåer i et større menneskeøye, eller blir kanskje ikke værende lenge nok. Noen behandlinger krever injeksjoner i øyet (som medfører risiko) eller svært høye doser, som kanskje ikke er trygt eller praktisk for pasienter.
-
Bivirkninger: En nevrobeskyttende forbindelse kan være trygg for forsøksdyr, men forårsake bivirkninger hos mennesker. For eksempel viste høye doser vitamin B3 (nikotinamid) nervebeskyttelse hos mus, men hos mennesker kan det forårsake kvalme eller leverproblemer, så doseringen må være forsiktig (visualfieldtest.com).
-
Kompleks biologi: Mennesker har mer variabilitet (alder, helse, genetikk) og andre faktorer som blodtrykk, kosthold eller andre sykdommer kan påvirke resultatene. Dyremodeller kan ikke fange opp alle disse forskjellene.
Faktisk har mange behandlinger som så bra ut i dyr, mislyktes i menneskestudier. Artikkelen minner oss om noen eksempler: Memantin, nevnt ovenfor, var et "stort håp" fordi det blokkerer skadelige hjernekjemikalier hos dyr, men to massive kliniske studier på glaukompasienter viste ingen effekt på bevaring av synet (visualfieldtest.com). Et annet eksempel er brimonidin (en øyedråpe som allerede brukes til å senke IOP): noen data antydet at det kunne beskytte nerver, men en stor studie som sammenlignet høydose brimonidin med en annen trykkdråpe (timolol) ga ikke overbevisende bevis for fordeler i praksis (pmc.ncbi.nlm.nih.gov). Selv eksperimentelle terapier som gen- eller cellebehandlinger som regenererer nerveceller har møtt tilbakeslag. I en rapportert studie viste injeksjon av en pasients egne celler i øyet ingen forbedring i synet og forverret til og med en pasients øyetrykk.
Hovedbudskapet: Suksess i laboratoriet garanterer ikke suksess hos mennesker. Hvert trinn i oversettelsen – fra dyremodeller til små menneskestudier til store studier – kan avsløre uventede problemer. Derfor forblir leger og forskere nøye skeptiske inntil flere menneskestudier viser en klar fordel.
Hva slags bevis leger trenger for å kalle noe nevrobeskyttende
Med disse utfordringene i tankene, hva slags bevis ville overbevise øyeleger om at en behandling virkelig er nevrobeskyttende? I klartekst trenger leger veldesignede menneskestudier som viser at pasienter som får behandlingen har saktere synstap eller nerveskade enn de som kun får standardbehandling. Dette betyr vanligvis:
-
Synsfeltstester: Pasienter tar regelmessige synsfeltundersøkelser. Hvis legemiddelet virker, bør den behandlede gruppen miste færre punkter på synsfeltet over tid sammenlignet med kontrollgruppen. Forskjellen må være statistisk signifikant og klinisk meningsfull.
-
Bildebehandling av synsnerven: Leger kan bruke optisk koherenstomografi (OCT) for å måle tykkelsen på netthinnens nervefiberlag. Et nevrobeskyttende legemiddel bør vise mindre tynning av dette laget over tid. Mange nye studier bruker nå disse bildebiomarkørene i tillegg til synsfelt (visualfieldtest.com).
-
Andre funksjonelle målinger: Nye kardiologiske tester (som mønsterelektroretinogrammer eller spesifikke elektriske tester av gangliecellefunksjon) kan brukes til å fange opp subtil beskyttelse tidlig. Selv ting som fargesyn eller kontrastfølsomhet kan spores.
-
Langtidsoppfølging: Ideelt sett følges pasienter i flere år for å bekrefte vedvarende fordeler. Ett eller to år er kanskje ikke nok til å bevise en langtidseffekt, gitt hvor sakte glaukom utvikler seg.
Kort sagt leter leger etter sterke statistiske bevis fra randomiserte kliniske studier som viser at en behandling bremser progresjonen av glaukom utover det standard IOP-senkende behandling oppnår. En enkelt liten eller kort studie er vanligvis ikke nok. Det er derfor fagfeltet ennå ikke har erklært noe nytt legemiddel "nevrobeskyttende", selv om mange kandidater har biologiske grunner til å hjelpe; store bekreftende studier er fortsatt nødvendig.
Hvorfor lovende laboratorieresultater ikke alltid blir til virkelige behandlinger
(Gjentatt seksjonsoverskrift for å fremheve dette viktige poenget)
Som diskutert ovenfor, antyder laboratorie- og dyrestudier ofte fantastiske muligheter, men menneskestudier har hittil vært skuffende. Memantin og brimonidin er to høyt profilerte eksempler som virket i dyrestudier, men som ikke klarte å bevise en synsforbedring hos glaukompasienter (pmc.ncbi.nlm.nih.gov) (visualfieldtest.com). På samme måte viste kosttilskudd som vitamin B3 (nikotinamid) eller citicolin svært oppmuntrende beskyttelse av nerveceller i prekliniske tester, men bare små forbedringer i foreløpige rapporter fra mennesker. Pasienter og nyhetssaker klamrer seg noen ganger til disse "lovende" tidlige resultatene, men leger forblir forsiktige. Før det foreligger klare bevis fra store menneskestudier, forblir behandlinger ubeviste.
Hva dette betyr for pasienter som håper på mer enn trykksenkende behandling
Foreløpig betyr dette at senking av øyetrykket forblir hjørnesteinen i glaukombehandling. Pasienter bør fortsette å bruke foreskrevne øyedråper eller andre trykkbehandlinger flittig, fordi dette for tiden er den eneste beviste måten å bremse skade på (pmc.ncbi.nlm.nih.gov) (visualfieldtest.com). Hvis du hører om en ny "mirakelkur" som snart kommer, husk at eksperter advarer om at det er svært vanskelig å bevise at slike kurer virker på mennesker. Forskningen er aktiv, og det er håp om at i løpet av de neste årene vil nye terapier (kanskje involvere vitaminer, injeksjoner eller til og med gentherapi) bevise seg selv. Faktisk er noen forskere fortsatt optimistiske om at vi med smartere studiedesign og bedre bildeverktøy kan se offisielt godkjente ikke-trykksenkende medisiner innen det neste tiåret (visualfieldtest.com).
Frem til da er det lurt å være realistisk. Spør legen din før du prøver et nytt kosttilskudd eller off-label behandling. Noen pasienter og leger diskuterer ting som høydose vitamin B3 eller citicolin i håp om ekstra beskyttelse, men disse bør kun brukes under medisinsk tilsyn (høye doser av kosttilskudd kan ha bivirkninger). Viktigst av alt, hold deg til studier som allerede har vist seg å hjelpe: bruk øyedråpene dine som anbefalt, ta regelmessige kontroller, og rapporter umiddelbart eventuelle synsendringer. Denne flittige omsorgen er ditt beste forsvar mot synstap akkurat nå.
Hva dette betyr: Foreløpig er ingen nevrobeskyttende legemiddel bevist for glaukom, så fortsett med bevist IOP-senkende terapi. Følg med på pålitelige nyheter om forskning (dette feltet utvikler seg sakte!). Den gode nyheten er at forskere forstår utfordringene bedre enn noensinne. Med ny teknologi og smartere studier kan en ekte nevrobeskyttende behandling til slutt bli en del av verktøykassen vår – men den vil trenge solide bevis først. I mellomtiden bør pasienter holde seg informert, håpefulle men realistiske, og samarbeide med leger for å håndtere glaukom med de beste verktøyene vi allerede har (trykksenkende behandlinger og regelmessig overvåking).
Hva dette betyr for pasienter som håper på mer enn trykksenkende behandling: Fokuser foreløpig på å kontrollere intraokulært trykk og beskytte synet du har. Det er helt greit å være interessert i fremtidige terapier, men husk at ekte bevis tar tid. Ved å holde deg informert og følge legens råd, vil du være best forberedt på å dra nytte av nye behandlinger når de virkelig kommer.