Introductie
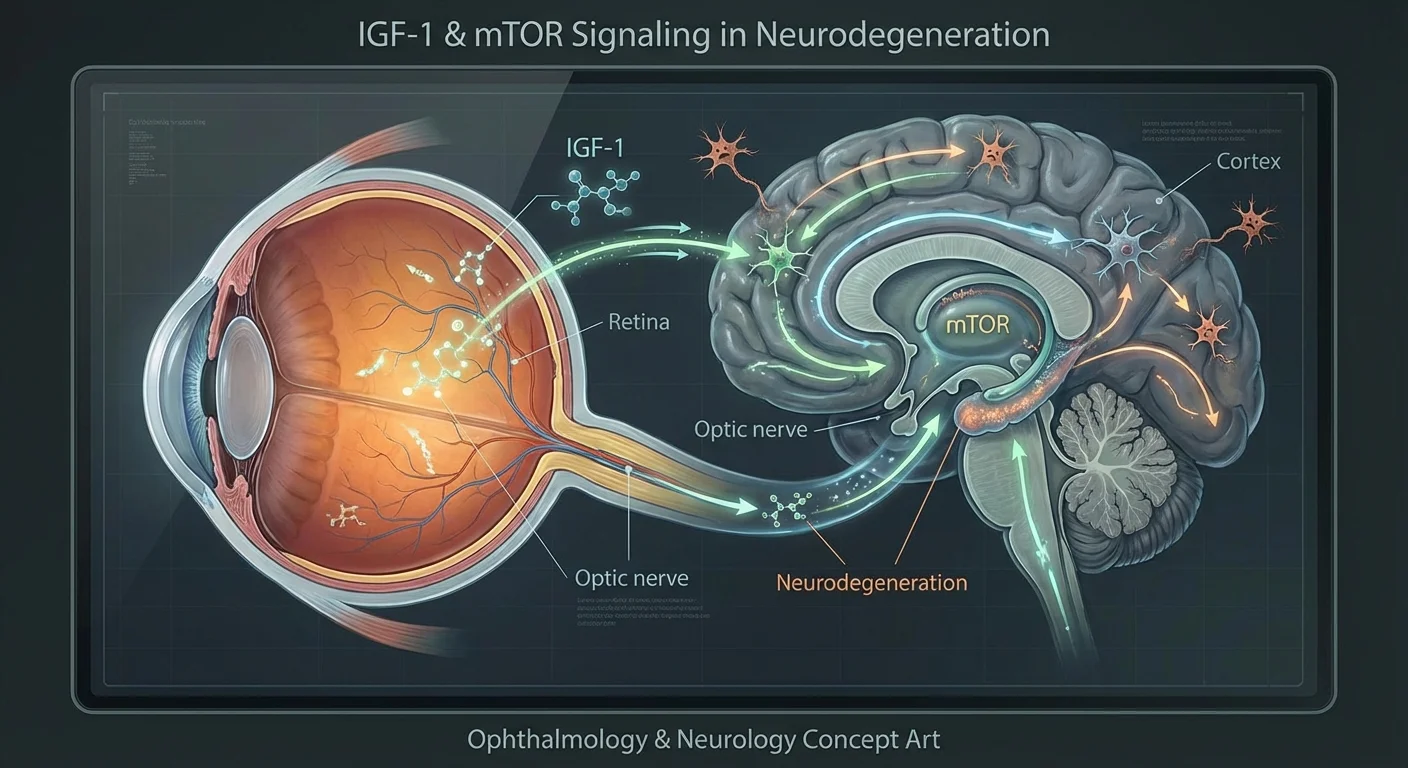
Glaucoom wordt tegenwoordig niet alleen erkend als een oogdrukprobleem, maar ook als een neurodegeneratieve ziekte van de oogzenuw. Retinale ganglioncellen (RGC's) – de neuronen die visuele signalen van oog naar hersenen sturen – degenereren bij glaucoom, vergelijkbaar met hoe neuronen afsterven bij de ziekte van Alzheimer of Parkinson (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Onderzoekers ontdekken hoe algemene gezondheidsfactoren – hormonen, metabolisme, zelfs stressniveaus – de overleving van RGC's beïnvloeden. Met name de IGF-1 (Insuline-achtige Groeifactor 1) en mTOR (mammalian Target Of Rapamycin) routes, die normaal gesproken celgroei en eiwitopbouw bevorderen, spelen een belangrijke rol in de gezondheid van het oog. Verstoringen in deze routes (bijvoorbeeld door insulineresistentie of slechte voeding) kunnen samenkomen in de axonale transportsystemen in neuronen en RGC's belasten. Door glaucoom te vergelijken met hersenaandoeningen, kunnen we leren hoe deze signalen zenuwen beschermen of beschadigen. Dit artikel bespreekt het bewijs dat IGF-1, mTOR-signalering, metabole gezondheid en het evenwicht van het zenuwstelsel verbindt met het risico op glaucoom, en belicht welke bloed- of andere tests u kunnen vertellen over de gezondheid van uw oog-hersenverbinding.
IGF-1, Insuline en de mTOR-route in Zenuwcellen
IGF-1 is een klein eiwithormoon dat nauw verwant is aan insuline. Het wordt in de lever (en in sommige weefsels) aangemaakt onder invloed van groeihormoon. In het lichaam bevordert IGF-1 de groei en overleving van vele celtypen (pmc.ncbi.nlm.nih.gov). In het zenuwstelsel is IGF-1 bijzonder belangrijk voor de neuronengroei en neuroprotectie. Zo beschermde IGF-1 in laboratoriumstudies retinale ganglioncellen (RGC's) significant tegen afsterven onder stress (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Toen gekweekte RGC's zuurstoftekort (hypoxie) kregen, verminderde de toevoeging van IGF-1 celdood door overlevingssignaleringroutes te activeren (de Akt/PI3K en Erk/MAPK routes) (pmc.ncbi.nlm.nih.gov). In andere studies hielp het verhogen van IGF-1-niveaus in beschadigde oogzenuwen bij de regeneratie van RGC-axonen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kortom, IGF-1 werkt als een neurotrofische (zenuwgroeibevorderende) factor die helpt zenuwcellen in leven te houden en zelfs te laten teruggroeien.
De mTOR-route is een centrale regulator van celmetabolisme en -groei. mTOR is een proteïnekinase (een 'schakel'-enzym) dat voedingsstoffen, hormonen en energie detecteert. Wanneer voedingsstoffen en signalen zoals insuline/IGF-1 overvloedig aanwezig zijn, wordt mTOR actief (in twee complexen, mTORC1 en mTORC2) en instrueert het cellen om te groeien en eiwitten op te bouwen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Omgekeerd, wanneer voedingsstoffen schaars zijn, daalt de mTOR-activiteit en voert de cel de recycling (autofagie) op om hulpbronnen te sparen. In neuronen helpt mTOR dendrieten en synapsen te handhaven. Een studie toonde bijvoorbeeld aan dat mTORC1 (via zijn doelwit S6-kinase, S6K) en mTORC2 (via een subunit SIN1) de vertakking en lengte van RGC-dendrieten controleerden (pmc.ncbi.nlm.nih.gov). Dit betekent dat normale insuline/IGF-1-signalering via mTOR de complexe dendritische bomen van RGC's ondersteunt.
In een krachtige demonstratie van dit verband toonden onderzoekers aan dat het rechtstreeks aanbrengen van insuline in het oog van een muismodel voor glaucoom de regeneratie van RGC-dendrieten en synapsen stimuleerde (pmc.ncbi.nlm.nih.gov). Deze behandeling was afhankelijk van de mTOR-S6K-route: het blokkeren van S6K of zijn mTORC-verbinding (SIN1) voorkwam het regeneratieve effect (pmc.ncbi.nlm.nih.gov). In die experimenten herstelde insuline de lichtreacties en connectiviteit van RGC's, en verbeterde het de visueel-achtige reflexen van de dieren (pmc.ncbi.nlm.nih.gov). Kortom, gezonde IGF-1/insuline-signalering via de mTOR-route is cruciaal voor de overleving en functie van RGC's (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Omdat de IGF/insuline- en mTOR-routes zo met elkaar verweven zijn, beïnvloeden fitheid en voeding de zenuwgezondheid sterk. Hoge anabole (groei) signalen activeren vaak mTOR, terwijl insulineresistentie (zoals bij metabool syndroom of type 2 diabetes) de route verzwakt. Bij veroudering en obesitas kunnen IGF-1- en insulinesignalering ontregeld raken. Intrigerend is dat humane studies van de ziekte van Alzheimer en Parkinson ook verbanden laten zien met deze metabole factoren. Sterker nog, leeftijd en aandoeningen zoals obesitas of diabetes zijn gedeelde risicofactoren voor 'hersenen' neurodegeneratieve ziekten (pmc.ncbi.nlm.nih.gov), wat een gemeenschappelijk metabool mechanisme suggereert – mogelijk via IGF-1/mTOR-signalering – dat systemische gezondheid verbindt met de kwetsbaarheid van zenuwcellen.
Glaucoom en Andere Neurodegeneratieve Ziekten: Gedeelde Kenmerken
De schade op celniveau bij glaucoom lijkt op die bij de ziekte van Alzheimer, Parkinson en andere leeftijdsgerelateerde hersenziekten. In alle gevallen verliezen patiënten neuronen (RGC's bij glaucoom; corticale of basale ganglia neuronen bij AD/PD) gedurende vele jaren, vaak aanvankelijk stilzwijgend. Deze aandoeningen delen risicofactoren zoals leeftijd, obesitas en type 2 diabetes (pmc.ncbi.nlm.nih.gov). Een overzicht uit 2024 merkt op dat obesitas en diabetes het risico op zowel AD als PD verhogen, en dat het insuline/IGF-systeem aan dit verband ten grondslag kan liggen (pmc.ncbi.nlm.nih.gov). Evenzo tonen grootschalige genetische en populatiestudies aan dat diabetes het risico op glaucoom verhoogt (pmc.ncbi.nlm.nih.gov) (pubmed.ncbi.nlm.nih.gov). In één Mendeliaanse-randomisatieanalyse van meer dan 20.000 glaucoomgevallen verhoogde een hogere genetische aanleg voor type 2 diabetes de kans op glaucoom causaal met ongeveer 10-15% (pubmed.ncbi.nlm.nih.gov). Hogere genetisch voorspelde nuchtere glucose en HbA1c (markers voor bloedsuikerregulatie) voorspelden ook zwak glaucoom (pubmed.ncbi.nlm.nih.gov). In de praktijk vertonen patiënten met diabetes vaak slechtere glaucoomuitkomsten. (Retrospectieve gegevens in één studie toonden aan dat diabetische patiënten die insuline gebruikten een sneller verlies van het gezichtsveld hadden dan degenen die metformine gebruikten (pmc.ncbi.nlm.nih.gov).) Over het algemeen ondersteunt dit dat hoge bloedsuikerspiegel en slechte insulineactiviteit bijdragen aan oogzenuwschade, net zoals ze dat doen bij hersenaandoeningen.
Ontsteking en oxidatieve stress zijn andere gemeenschappelijke kenmerken. Bij zowel glaucoom als Alzheimer bouwt chronische oxidatieve stress zich op en overweldigt het neuronen. De mTOR-route interageert met deze processen: het moduleert oxidatieve stress en reageert erop (pmc.ncbi.nlm.nih.gov). In modellen van retinale ziekten (waaronder glaucoom) verminderde het remmen van mTOR met rapamycine oxidatieve schade en ontsteking (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Rapamycine oogdruppels bij ratten verminderden bijvoorbeeld microgliale activering (immuuncellen in het netvlies) en behielden RGC's onder stress door hoge oogdruk (pmc.ncbi.nlm.nih.gov). Evenzo is gebleken dat rapamycine neuronen beschermt in AD/PD-modellen onder oxidatieve omstandigheden (pmc.ncbi.nlm.nih.gov). Deze parallellen suggereren dat strategieën die de IGF/mTOR-signalering (in evenwicht) versterken of metabole stress anderszins bestrijden, zowel de hersen- als de ooggezondheid ten goede kunnen komen.
Insulineresistentie, Metabole Gezondheid en Glaucoomrisico
Omdat IGF-1 en insuline zo vergelijkbaar zijn in structuur en signalering, is de insulinegezondheid nauw verbonden met de overleving van RGC's. Insuline en IGF-1 binden aan verwante receptoren en activeren dezelfde stroomafwaartse cascades (via IRS→PI3K→Akt→mTOR) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). In het netvlies zijn insulinereceptoren aanwezig op RGC's (pmc.ncbi.nlm.nih.gov), en insulinesignalering beïnvloedt het retinale metabolisme. Wanneer het lichaam insulineresistentie ontwikkelt (zoals bij prediabetes of type 2 diabetes), ontvangen hersen- en retinale neuronen minder effectieve groeisignalering. Experimentele verstoring van de insulinesignalering bij knaagdieren kan de oogdruk verhogen en RGC's doden (pmc.ncbi.nlm.nih.gov). Omgekeerd lijkt het verbeteren van de insulinegevoeligheid neuroprotectief: er wordt gespeculeerd dat een goede diabetesregulatie het risico op glaucoom zou kunnen verminderen.
Epidemiologische gegevens bevestigen dit. Mensen met type 2 diabetes hebben een significant hoger risico op glaucoom (pmc.ncbi.nlm.nih.gov). In een grote overzichtsstudie werd diabetes (en een langere duur ervan) in verband gebracht met meer glaucoom, zelfs na correctie voor leeftijd (pmc.ncbi.nlm.nih.gov). Zoals opgemerkt, ondersteunt een recente genetische studie diabetes ook als een onafhankelijke causale risicofactor (pubmed.ncbi.nlm.nih.gov). Dit kan te wijten zijn aan vele mechanismen: hoge bloedsuikers beschadigen de microvasculatuur (verminderen de bloedtoevoer naar de oogzenuw), geavanceerde glycatieproducten hopen zich op, en insulineresistentie berooft RGC's van ondersteunende signalering.
Testen op insulineresistentie. Voor praktische patiëntenscreening kunnen bepaalde bloedtesten het metabole risico beoordelen. De meest directe zijn nuchtere glucose en HbA1c, die de bloedsuikerspiegels meten, en nuchtere insuline. Uit insuline en glucose kan men HOMA-IR berekenen (een ruwe insulineresistentie-index). Een hoge HOMA-IR duidt op metabool syndroom. Typische laboratoriumtests kunnen omvatten:
- Nuchtere glucose en HbA1c: Hoge waarden (>100 mg/dL of HbA1c >5,7% tot diabetische niveaus) duiden op slechte suikerregulatie, wat een risicofactor is voor glaucoom (pubmed.ncbi.nlm.nih.gov).
- Nuchtere insuline: Normaal is ongeveer 2–20 µU/mL (verschilt per laboratorium). Een verhoogde nuchtere insuline duidt op insulineresistentie. Langdurig hoge insuline samen met glucose impliceert dat cellen niet goed reageren.
- HOMA-IR: Berekend als (nuchtere insuline × nuchtere glucose)/405. Waarden boven ~2 suggereren insulineresistentie. Als deze markers abnormaal zijn, kunnen veranderingen in levensstijl of medicatie het oogrisico (en cardiaal risico) verminderen.
Evenwicht van het Autonome Zenuwstelsel en Oogdoorbloeding
Glaucoompatiënten vertonen vaak tekenen van autonome onbalans, met name sympathisch gestuurde stress. Een belangrijke maatstaf is hartslagvariabiliteit (HRV), die schommelingen tussen hartslagen kwantificeert. Hoge HRV is een gezond teken van sterke parasympathische (kalmerende) tonus en aanpassingsvermogen; lage HRV impliceert sympathische (stress) dominantie. Studies tonen aan dat glaucoompatiënten – inclusief die met normale oogdruk ('normale-druk glaucoom') – vaak een verminderde HRV en tekenen van vasculaire disregulatie hebben. In één studie hadden NTG-patiënten bijvoorbeeld een 'overheersing van sympathische activiteit' bij een stresstest vergeleken met gezonde controles (pmc.ncbi.nlm.nih.gov). Deze patiënten vertoonden ook een verminderde bloedstroom (lagere diastolische snelheid) in de centrale retinale en ciliaire arteriën (pmc.ncbi.nlm.nih.gov). Met andere woorden, gestreste proefpersonen hadden meer vernauwde retinale bloedvaten.
Nog opvallender is dat een retrospectieve klinische studie glaucoompatiënten verdeelde op basis van HRV. Patiënten met een lage HRV (hoge stress) hadden veel sneller zenuwvezelverlies en een slechtere achteruitgang van het gezichtsveld dan patiënten met een hoge HRV (pubmed.ncbi.nlm.nih.gov). De groep met lage HRV had gemiddeld een retinale zenuwvezelverdunning van 1,44 µm/jaar versus 0,29 µm/jaar in de groep met hoge HRV (bijna vijf keer sneller) (pubmed.ncbi.nlm.nih.gov). Ze hadden ook meer IOP-fluctuaties en een lagere algehele oogperfusiedruk. Dit suggereert dat autonome disfunctie – meetbaar door hartslagtesten – glaucoomschade versnelt, waarschijnlijk door de oogdoorbloeding te verminderen en de drukvariabiliteit te verhogen (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
HRV meten en verbeteren. Hoewel geen standaard laboratoriumtest, kan HRV worden gemeten met consumentenapparaten (borstbanden of smartwatches) die de interval tussen hartslagen bijhouden. Patiënten die geïnteresseerd zijn in een uitgebreide risicoprofilering kunnen hun rust-HRV (vaak gerapporteerd als 'SDNN' of 'RMSSD') meten met behulp van geleide protocollen. Hogere HRV (meer variabiliteit) is beter; lagere HRV duidt op chronische stress. Het verbeteren van de HRV door regelmatige lichaamsbeweging, stressvermindering en slaaphygiëne kan helpen het autonome systeem in balans te brengen.
Samenvattend, stress en autonome onbalans zijn aannemelijke bijdragende factoren aan glaucoom, die samenkomen bij de gezondheid van RGC's door verslechtering van de bloedstroom en metabole stress. Dit sluit aan bij insuline/IGF-1: stresshormonen en insulinesignalen communiceren met elkaar (stress neigt de bloedsuiker en insulineresistentie te verhogen). Daarom is een veelzijdige benadering – metabole gezondheid, autonoom evenwicht en anabole signalering – nodig voor RGC-bescherming.
Axonaal Transport en Overleving van Retinale Ganglioncellen
RGC's hebben zeer lange axonen (de oogzenuw), die afhankelijk zijn van continu transport van voedingsstoffen en eiwitten van het cellichaam naar de verre synapsen in de hersenen. Gezonde IGF-1/insuline/mTOR-signalering ondersteunt de axonale transportmachinerie. IGF-1 activeert bijvoorbeeld de PI3K/Akt-route, die op zijn beurt microtubuli (de 'rails' voor axonaal transport) stabiliseert en de productie van tubuline, een belangrijk structureel eiwit, bevordert (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). In experimenten met oogzenuwletsel stimuleerde het activeren van IGF-1/mTOR-signalering de teruggroei van RGC-axonen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Omgekeerd kan insulinetekort of -resistentie deze ondersteuning verminderen. Bij prediabetes of diabetes kunnen neuronen hun gevoeligheid voor insuline verliezen, analoog aan insulineresistente weefsels. Eén overzicht merkt op dat het onvermogen van cellen om op insuline te reageren (zoals bij type 2 diabetes) de kwetsbaarheid van RGC's kan vergroten (pmc.ncbi.nlm.nih.gov). In de praktijk kan dat betekenen dat het axonale transport vertraagd raakt en toxische afvalstoffen zich ophopen.
Tau-eiwit en axonen: Een andere verbinding is tau, een microtubule-geassocieerd eiwit dat helpt de axonstructuur te handhaven. Glaucoompatiënten bleken abnormaal, hypergefosforyleerd tau te hebben, zowel in hun ogen als in het cerebrospinale vocht (pmc.ncbi.nlm.nih.gov). Dit is hetzelfde soort tau-pathologie dat wordt gezien bij Alzheimer. Onder hoge oogdruk vertoonden dieren tau-mislocatie in RGC's. Experimentele knockdown van tau verbeterde de RGC-overleving (pmc.ncbi.nlm.nih.gov), wat benadrukt hoe metabole stress op axonen (zoals door verstoorde insulinesignalering) tau-gerelateerde transportfouten kan omvatten.
Al met al behouden anabole signalen zoals IGF-1 het axonale transport en de synapsen. Wanneer deze signalen afnemen (insulineresistentie, voedingsstress) of wanneer tau ontregeld is, verliezen RGC's hun 'verbinding' en degenereren ze. Dit onderstreept waarom systemische aandoeningen de oogzenuwen beïnvloeden.
Calorische Restrictie, Vasten en 'Mimetische' Therapieën
Calorische restrictie (CR) en haar mimetica kunnen de IGF/mTOR-as breed beïnvloeden door voedingssignalen te verlagen. Veel dierstudies wijzen op de voordelen van CR of vasten voor netvliesveroudering. Eén muisstudie gebruikte bijvoorbeeld een om-de-dag vastenregime (een vorm van CR) in een glaucoom-achtig model. De gevastde muizen hadden veel minder RGC-dood en retinale degeneratie dan normaal gevoede muizen, hoewel de oogdruk onveranderd bleef (pmc.ncbi.nlm.nih.gov). Hun visusgerelateerde functie bleef ook beter behouden. Mechanistisch gezien verhoogde vasten de bloedspiegels van β-hydroxybutyraat (een ketonlichaam) en verhoogde het markers van autofagie en stressresistentie in het netvlies (pmc.ncbi.nlm.nih.gov). Kortom, perioden van lage calorie-inname 'herprogrammeerden' de retinale neuronen om stress te overleven, door antioxidantafweer en groeifactor expressie te verbeteren. Overzichten concluderen dat CR beschermende processen activeert zoals autofagie en verminderde oxidatieve stress die bekend staan om neurale veroudering te vertragen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Omdat langdurig vasten voor de meeste mensen moeilijk is, onderzoeken wetenschappers ook calorische restrictie mimetica – medicijnen of verbindingen die vergelijkbare routes activeren. Twee prominente voorbeelden zijn rapamycine en metformine.
-
Rapamycine is een medicijn dat mTORC1 direct remt. In oogonderzoek heeft rapamycine krachtige neuroprotectieve effecten getoond. In glaucoommodellen verminderde rapamycine de RGC-dood en ontsteking (pmc.ncbi.nlm.nih.gov). Topische rapamycine oogdruppels verlaagden zelfs de IOP lichtjes door het oogafvoersysteem te ontspannen (pmc.ncbi.nlm.nih.gov). Met name is het voordeel van rapamycine in het netvlies gekoppeld aan het verbeteren van autofagie (het recyclingproces van de cel) en het onderdrukken van oxidatieve schade (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Experimenten suggereren echter dat de rol van autofagie kan verschillen: één rapport vond dat in een glaucoommodel, rapamycine-geïnduceerde autofagie feitelijk correleerde met verhoogd RGC-verlies (pmc.ncbi.nlm.nih.gov). De algemene conclusie is nog steeds dat matige mTOR-remming (zoals met rapamycine) vaak gestreste neuronen beschermt in dierstudies (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). (Rapamycine wordt klinisch getest bij oogziekten, maar het is een immuunonderdrukkend medicijn en momenteel geen standaardtherapie voor glaucoom.)
-
Metformine is een veelgebruikt diabetesmedicijn dat deels werkt door AMPK, een cellulaire energiesensor, te activeren, waardoor het sommige effecten van CR nabootst. Een studie uit 2025 toonde aan dat het toedienen van metformine aan muizen hun RGC's beschermde in een ischemisch oogletselmodel (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Metformine behield het aantal RGC's en de retinale structuur aanzienlijk na letsel, waarschijnlijk door AMPK te activeren en autofagie/mitofagie (opruimen van beschadigde celonderdelen) in het netvlies te stimuleren (pmc.ncbi.nlm.nih.gov). In hetzelfde artikel vond een kleine patiëntenstudie dat diabetische glaucoompatiënten die metformine gebruikten stabiele gezichtsvelden hadden gedurende 6 maanden, terwijl degenen die insuline (maar geen metformine) gebruikten verslechterende gezichtsvelden vertoonden (pmc.ncbi.nlm.nih.gov). Deze hint uit de praktijk suggereert dat metformine de progressie van glaucoom kan vertragen. Belangrijk is dat metformine vrij veilig en toegankelijk is, waardoor het een aantrekkelijke kandidaat is voor oogbescherming bij metabole patiënten (hoewel formele onderzoeken nog nodig zijn).
-
Andere verbindingen: Natuurlijke stoffen zoals resveratrol (gevonden in rode druiven) zijn bestudeerd. In knaagdier-modellen verminderde resveratrol oxidatieve stress en behield het RGC's onder druk of ischemie (pmc.ncbi.nlm.nih.gov). Het werkt deels door SIRT1 (een 'levensduur'-enzym) en de PI3K/Akt-overlevingsroute te activeren (pmc.ncbi.nlm.nih.gov). Hoewel resveratrol minder krachtig is dan een medicijn zoals metformine, illustreert het het algemene idee: antioxidant- en voedingsstof-detecterende behandelingen die uit voeding komen, kunnen retinale neuronen beschermen.
Kortom, interventies die de IGF/mTOR-groeisignaal bescheiden dempen – zoals vasten, medicijnen zoals rapamycine of metformine, of zelfs voedingsverbindingen – activeren doorgaans cellulaire opruimroutes en versterken de veerkracht van neuronen. Deze hebben neuroprotectieve effecten getoond in het netvlies. Ze zijn nog steeds experimenteel voor glaucoom, maar ze bevestigen het principe dat de metabole toestand en voeding direct de ooggezondheid kunnen beïnvloeden (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Kandidaat-biomarkers en Praktische Tests
Gezien deze inzichten, wat kunnen patiënten in bloed meten of via eenvoudige tests om inzicht te krijgen in hun IGF/mTOR-as en metabool risico? Hier zijn enkele kandidaat-biomarkers en hoe ze te interpreteren:
-
IGF-1 (Bloedtest): Er bestaat een gestandaardiseerde bloedtest voor IGF-1 (vaak gedaan bij de evaluatie van groeiproblemen). Niveaus zijn leeftijdsafhankelijk (piek in de jeugd, dalen met de leeftijd). Typische volwassen waarden variëren ruwweg van 80–350 ng/mL (verschilt per laboratorium). Een lage IGF-1 voor de leeftijd kan duiden op slechte groeihormoonsignalering of ondervoeding; een hoge IGF-1 kan optreden bij acromegalie of eiwitrijke diëten. In theorie kan extreem lage IGF-1 minder neurotrofische ondersteuning betekenen, terwijl chronisch zeer hoge IGF-1 groeigerelateerde risico's (zoals bepaalde kankers) zou kunnen verhogen. In de praktijk vond één studie geen verschil in bloed-IGF-1 tussen glaucoompatiënten en controles (pubmed.ncbi.nlm.nih.gov). Dat suggereert dat circulerend IGF-1 alleen geen glaucoomrisico diagnosticeert. Echter, een IGF-1-test zou wel deel kunnen uitmaken van een algemeen endocrien panel. Als uw IGF-1 laag terugkomt bij een screening, kan het de moeite waard zijn om gerelateerde hormonen (groeihormoon, voedingsstatus) te controleren.
-
Insuline en HOMA-IR: Zoals opgemerkt, duidt hoge nuchtere insuline op insulineresistentie. Als u nuchtere glucose en insuline heeft, kan zelfs een patiënt zonder diabetes de HOMA-IR berekenen. Bijvoorbeeld, insuline (µU/mL) × nuchtere glucose (mg/dL) / 405. Waarden boven ~2 suggereren verminderde insulinegevoeligheid. Patiënten kunnen deze vaak krijgen via jaarlijkse controles of directe laboratoriumtests. Hoge HOMA-IR of verhoogde insuline + glucose duidt op metabole belasting, wat correleert met glaucoomrisico (pubmed.ncbi.nlm.nih.gov) en algemeen vasculair risico.
-
Hemoglobine A1c (HbA1c): Dit is een routinetest voor de gemiddelde bloedsuikerspiegel over 3 maanden. Waarden boven 5,7% duiden op prediabetes; boven 6,5% betekent diabetes. De MR-studie (pubmed.ncbi.nlm.nih.gov) suggereert dat zelfs matige stijgingen van de bloedsuikerspiegel (nuchtere glucose of HbA1c) in verband werden gebracht met hogere kansen op glaucoom. Het handhaven van HbA1c binnen het normale bereik (<5,7%) is een doel, niet alleen voor diabetespreventie, maar mogelijk ook voor de ooggezondheid.
-
Bèta-Hydroxybutyraat (Ketonniveaus): Dit kan gemeten worden in bloed (via een laboratorium of thuismeter) of urine (ketonstrips). Hogere niveaus van het keton β-hydroxybutyraat (bijv. >0,5 mM nuchter) duiden op een verschuiving naar vetmetabolisme, zoals optreedt bij vasten of ketogene diëten. In de bovengenoemde muisstudie was een hoger β-hydroxybutyraat een marker voor de gunstige hongerrespons (pmc.ncbi.nlm.nih.gov). Het heeft ook directe neuroprotectieve signaleringsrollen. Daarom wordt een matige verhoging van ketonen (tijdens vasten of een ketogeen dieet) over het algemeen als positief beschouwd ('metabole flexibiliteit'). Aanhoudend hoge ketonwaarden buiten de dieetcontext kunnen wijzen op onbehandelde diabetes (ketoacidose), dus altijd interpreteren in context.
-
Adiponectine, Leptine en Lipidprofiel: Dit zijn bredere metabole biomarkers. Adiponectine (een eiwit uit vetweefsel) daalt meestal bij insulineresistentie; hogere adiponectine is beschermend voor bloedvaten. Leptineniveaus stijgen bij obesitas. Hoewel niet klinisch gebruikt voor glaucoom, zouden abnormale patronen (hoog leptine, laag adiponectine) wijzen op metabool syndroom, wat slecht is voor de ooggezondheid. Cholesterol en bloeddruk controleren is ook verstandig, aangezien de MR-studie (pubmed.ncbi.nlm.nih.gov) suggereerde dat hoge bloeddruk enig glaucoomrisico met zich meebrengt.
-
Ontstekingsmarkers (CRP, IL-6): Chronische, laaggradige ontsteking kan verband houden met neurodegeneratie. Een eenvoudige C-reactief proteïne (CRP) test (onderdeel van vele jaarlijkse laboratoriumtests) kan systemische ontsteking onthullen. Verhoogde CRP is niet specifiek, maar patiënten zouden kunnen merken of systemische stress/ontsteking aanwezig is.
-
HRV Meting: Zoals besproken, is HRV geen bloedtest maar een toegankelijke test met behulp van draagbare technologie. Apparaten zoals smartwatches of borstbanden (Polar, Garmin, Apple Watch, enz.) kunnen HRV registreren onder rustomstandigheden. Patiënten moeten een gestandaardiseerde meting volgen (bijv. 's ochtends liggend, gemiddeld over 5+ minuten). Een opvallend lage HRV-waarde (vooral over tijd) suggereert sympathische dominantie. Elk consistent patroon van lage HRV kan aanleiding zijn voor een gesprek met uw arts over stressmanagement of een cardiovasculaire controle.
-
Oogspecifieke tests: Hoewel geen bloedtests, moet u er rekening mee houden dat retinale beeldvorming (OCT-scans) en gezichtsveldtests directe manieren zijn om het glaucoomrisico te profileren die al in gebruik zijn. Zo zijn verlies van de retinale zenuwvezellaag op OCT of veranderingen in de gezichtsveldperimetrie directe biomarkers van neurodegeneratie in het oog (pubmed.ncbi.nlm.nih.gov). Deze zouden ook onder 'multi-target profilering' vallen.
In de praktijk zou een multi-target benadering systemische en lokale gegevens combineren. Een patiënt met hoge nuchtere glucose, lage IGF-1 en lage HRV (samen met enige oogzenuwverdunning op OCT) zou bijvoorbeeld als hoog risico voor glaucoomprogressie kunnen worden aangemerkt. Omgekeerd kan iemand met goed gecontroleerde bloedsuiker, normale IGF-1 en gezonde HRV een betere prognose hebben.
Resultaten interpreteren:
- Normale waarden variëren per laboratorium. Vergelijk IGF-1 altijd met de leeftijdsgerelateerde norm; raadpleeg een zorgverlener om hoge of lage waarden te interpreteren.
- Glucose/insuline tests: gebruik klinische afkapwaarden (glucose >100 mg/dL, insuline >15–20 µU/mL rechtvaardigen vaak follow-up).
- HRV: gezonde individuen hebben doorgaans een SDNN (een globale HRV-maat) boven de 50 ms. Waarden onder de 20 ms zijn vrij laag (gezien bij ernstige stress of ziekte) (pubmed.ncbi.nlm.nih.gov). Er is geen enkele 'normale' HRV, maar trends (verbetering of verslechtering) zijn informatief.
Het verkrijgen van deze tests is vaak mogelijk via routinegezondheidszorg of directe laboratoriumtests. Veel commerciële laboratoria bieden bijvoorbeeld een IGF-1-test en een insuline/glucosepanel aan. Doe deze tests altijd nuchter in de ochtend. Als u van plan bent draagbare HRV te gebruiken, kies dan een betrouwbare app of apparaat en meet regelmatig om een basislijn te krijgen.
Conclusie
Samenvattend is het IGF-1/insuline/mTOR-signaleringssysteem een centrale schakel tussen metabolisme en zenuwgezondheid in oog en hersenen. Sterk bewijs toont aan dat gezonde anabole signalering (goede insulineactiviteit en matige IGF-1-niveaus) helpt de functie van retinale ganglioncellen te behouden, terwijl insulineresistentie en metabole stress dit ondermijnen. Tegelijkertijd beïnvloedt het autonome evenwicht (zoals bijgehouden door HRV) de oogdoorbloeding en ziekteprogressie. Interventies die de metabole gezondheid verbeteren – van dieet en lichaamsbeweging tot medicijnen zoals metformine of benaderingen die vasten nabootsen – tonen neuroprotectieve effecten in glaucoommodellen.
Patiënten en clinici kunnen deze inzichten gebruiken door traditionele oogonderzoeken (oogdruk, OCT, gezichtsveld) te combineren met systemische biomarkers. Het controleren van bloedsuikerregulatie, lipidenniveaus en zelfs IGF-1 kan aanwijzingen geven voor de kwetsbaarheid van de oogzenuw. Het monitoren van hartslagvariabiliteit biedt een venster op systemische stress. Hoewel geen enkele test glaucoom zal voorspellen, kan een multi-target profiel dat metabole, hormonale en neurale gegevens omvat, helpen om personen met een hoog risico vroegtijdig te identificeren, wat mogelijk leidt tot agressievere neuroprotectieve strategieën.
Toekomstig onderzoek zal verfijnen welke biomarkers het best beginnend glaucoom (naast IOP) signaleren en testen of metabole of CR-mimetische therapieën de ziekte kunnen vertragen. Voor nu kunnen patiënten zich richten op bekende factoren: houd bloedsuiker, bloeddruk en gewicht onder controle, verminder chronische stress, en overweeg met hun arts te bespreken of medicijnen zoals metformine (indien diabetisch) of levensstijlveranderingen het extra voordeel kunnen hebben van het beschermen van het gezichtsvermogen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Op deze manier wordt oogzorg holistisch: het gaat niet alleen om de oogbol, maar om de groei en energiebalans van het hele lichaam.