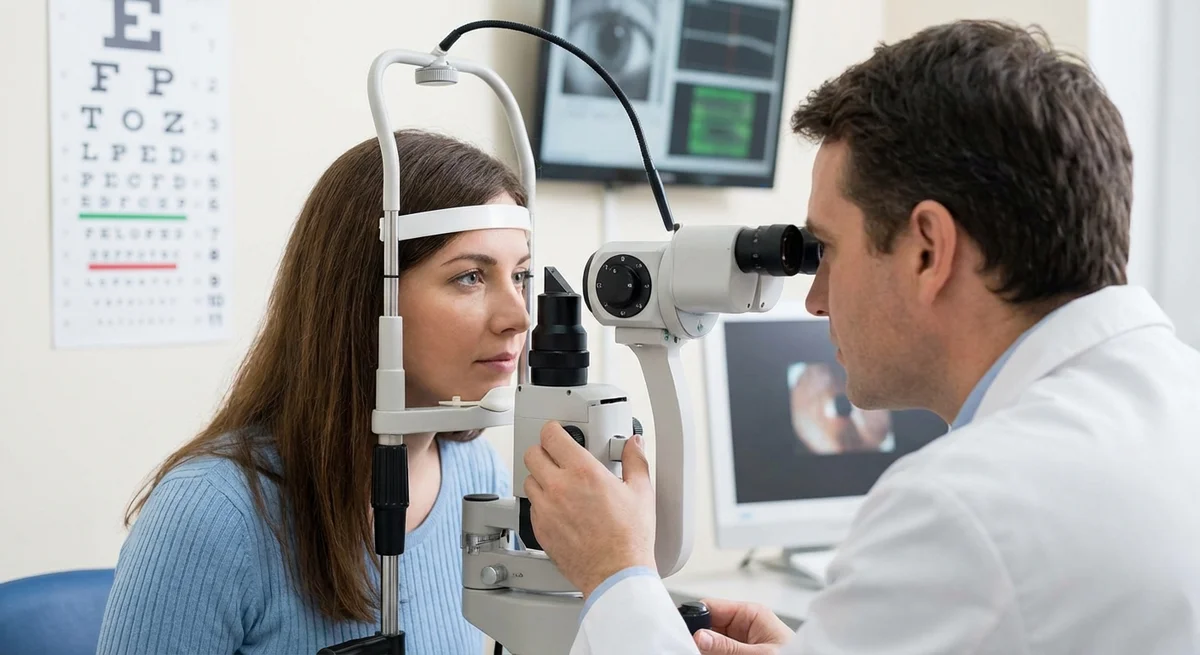
Pendahuluan
Glaukoma adalah penyakit mata kompleks di mana tidak ada satu pun tes yang dapat memberikan jawaban pasti. Sebaliknya, serangkaian tes diperlukan untuk membangun gambaran lengkap mata Anda: mengukur tekanan, memeriksa sudut drainase, mengevaluasi kepala saraf optik, dan memetakan lapang pandang Anda. Setiap tes memberikan satu bagian dari teka-teki. Ketika Anda memahami fungsi setiap tes dan arti angka-angkanya, Anda menjadi mitra aktif dalam perawatan Anda – bukan hanya pasien pasif yang duduk dalam kegelapan. Panduan ini akan menjelaskan mengapa berbagai tes diperlukan dan bagaimana masing-masing memberikan informasi unik tentang tekanan mata, anatomi, kesehatan saraf, dan penglihatan Anda, dengan penjelasan yang jelas tentang hasil yang akan Anda terima.
Mengapa Banyak Tes Penting
Glaukoma didefinisikan oleh kerusakan saraf optik, sering kali terkait dengan tekanan mata tinggi (tekanan intraokular atau IOP), tetapi dapat terjadi bahkan dengan tekanan “normal”. Misalnya, banyak pasien glaukoma sebenarnya memiliki IOP terukur yang relatif rendah karena mereka memiliki kornea tipis, yang dapat membuat pembacaan tekanan tampak lebih rendah (pmc.ncbi.nlm.nih.gov). Sebaliknya, kornea yang sangat tebal dapat membuat IOP terlihat lebih tinggi dari yang sebenarnya. Di sisi lain, beberapa mata dengan tekanan lebih tinggi tidak pernah mengembangkan glaukoma. Oleh karena itu, dokter harus melihat anatomi dan fungsi mata selain tekanan. Ini berarti memeriksa sudut drainase (untuk melihat apakah cairan dapat keluar dengan benar), memeriksa saraf optik untuk kerusakan, dan menguji penglihatan tepi Anda. Dalam praktiknya, ini membutuhkan evaluasi komprehensif dengan tes-tes pelengkap (pmc.ncbi.nlm.nih.gov). Sebuah tinjauan pedoman internasional mencatat bahwa skrining umum memiliki “kegunaan klinis yang terbatas,” dan tidak ada satu tes pun yang memiliki sensitivitas dan spesifisitas yang diperlukan (pmc.ncbi.nlm.nih.gov). Intinya adalah bahwa kombinasi pengukuran tekanan, pencitraan, dan pengujian lapang pandang digunakan untuk mengonfirmasi atau menyingkirkan glaukoma.
Memberdayakan Anda sebagai pasien berarti menjelaskan setiap tes dan hasilnya. Ketika Anda keluar dari ruang pemeriksaan, Anda harus tahu, misalnya, “IOP rata-rata terukur 18 mmHg dan pakimetri menunjukkan kornea saya tipis, yang berarti IOP sejati saya mungkin lebih tinggi,” atau “OCT saya menunjukkan area merah di mana lapisan serat saraf saya lebih tipis dari normal.” Berbekal pengetahuan ini dan cetakan aktual hasil tes Anda, Anda dapat melacak tren seiring waktu dan mengajukan pertanyaan yang tepat.
Mengukur Tekanan Intraokular (Tonometri dan Pakimetri)
Satu-satunya faktor risiko yang dapat dimodifikasi untuk glaukoma adalah tekanan mata tinggi. Mengukur IOP oleh karena itu merupakan langkah pertama yang penting, tetapi bahkan ini memiliki nuansa.
-
Tonometri Aplanasi Goldmann (GAT) adalah standar emas untuk pengukuran IOP. (pmc.ncbi.nlm.nih.gov) Dalam tes ini, probe kecil dengan lembut meratakan (“aplanasi”) kornea, menggunakan mikroskop slit-lamp. GAT telah digunakan selama beberapa dekade dan sangat tervalidasi. (pmc.ncbi.nlm.nih.gov) Ini membutuhkan tetes mata anestesi dan teknik yang cermat. Sebagian besar uji klinis dan ambang batas perawatan glaukoma didasarkan pada nilai IOP Goldmann. Karena GAT bergantung pada perataan kornea, pembacaannya akurat untuk kornea “rata-rata” (tebal sekitar 520 mikron (eugs.bitblox.eu)). Tetapi jika kornea Anda jauh lebih tipis atau lebih tebal, pembacaan bisa meleset (lebih lanjut tentang ini di bawah).
-
Tonometri Non-Kontak (Air-Puff) adalah tes yang akrab – dan lebih nyaman – yang meniupkan hembusan udara singkat ke mata Anda. Ini juga mengukur tekanan dengan menganalisis bagaimana kornea merata di bawah impuls udara. Perangkat air-puff modern telah menunjukkan korelasi yang sangat kuat dengan pengukuran Goldmann (pmc.ncbi.nlm.nih.gov). Dalam satu penelitian, pembacaan air-puff berada dalam sekitar 1–2 mmHg dari GAT (dengan koefisien korelasi >0,8) (pmc.ncbi.nlm.nih.gov). Dengan kata lain, jika pembacaan GAT Anda adalah 18 mmHg, air-puff mungkin mengukur sekitar 19–20, yang secara klinis dapat diabaikan. Tonometri air-puff cepat, tanpa sentuhan, dan tidak memerlukan tetes anestesi (pmc.ncbi.nlm.nih.gov). Banyak dokter menggunakannya untuk skrining awal atau pemeriksaan cepat. Namun, terkadang dapat melebih-lebihkan tekanan pada mata dengan IOP yang sangat tinggi atau masalah kornea lainnya, sehingga pembacaan yang tinggi sering kali diperiksa ulang dengan Goldmann untuk konfirmasi.
-
Tonometri Rebound (misalnya iCare) adalah perangkat portabel yang dapat Anda gunakan di klinik (dan dalam beberapa kasus di rumah) tanpa tetes. Probe kecil secara harfiah memantul dari kornea, dan kecepatan pantulan menunjukkan tekanan. Tonometri iCare semakin banyak digunakan untuk skrining cepat atau untuk pasien yang tidak dapat mentolerir Goldmann (anak-anak, pasien yang tidak kooperatif, atau ketika anestesi tidak diberikan). Studi menunjukkan pengukuran iCare sangat sesuai dengan Goldmann dalam rentang tekanan rendah hingga sedang (pmc.ncbi.nlm.nih.gov). Misalnya, dalam satu uji coba, IOP rata-rata oleh iCare dan Goldmann hampir identik (18,3 vs 18,5 mmHg) dengan korelasi yang sangat baik (pmc.ncbi.nlm.nih.gov). Namun, iCare cenderung sedikit meremehkan tekanan yang sangat tinggi (untuk mata di atas ~23 mmHg) dan lebih dipengaruhi oleh ketebalan kornea (pmc.ncbi.nlm.nih.gov). Keunggulan besarnya adalah kenyamanan: tidak perlu tetes dan pelatihan minimal untuk menggunakannya. Beberapa klinik meminjamkan unit iCare untuk digunakan di rumah (“iCare HOME”) sehingga pasien dapat melacak tekanan mereka sendiri.
-
Tonometri Kontur Dinamis (Pascal DCT) menggunakan ujung sensor cekung khusus yang sesuai dengan bentuk kornea. Ini mengukur tekanan secara terus-menerus dan dirancang agar kurang bergantung pada sifat kornea. Studi menemukan bahwa pembacaan DCT cenderung sedikit lebih tinggi rata-rata dari pembacaan Goldmann (pmc.ncbi.nlm.nih.gov). Yang penting, DCT adalah yang paling tidak terpengaruh oleh ketebalan kornea (pmc.ncbi.nlm.nih.gov). Dalam studi perbandingan, penambahan ketebalan kornea 45 mikron meningkatkan pembacaan GAT dan air-puff secara substansial tetapi memiliki efek minimal pada pembacaan DCT (pmc.ncbi.nlm.nih.gov). Dengan kata lain, jika Anda memiliki kornea yang luar biasa tebal atau tipis, DCT dapat memberikan nilai IOP yang lebih akurat. Namun, perangkat DCT lebih besar dan kurang umum dalam praktik rutin.
-
Ketebalan Kornea Sentral (Pakimetri) diukur dalam milimeter oleh perangkat pakimeter (ultrasound atau optik) dan merupakan konteks kritis untuk tonometri. Karena tonometer meratakan kornea, kornea yang lebih tipis dari normal akan terdorong lebih rata oleh kekuatan yang sama daripada kornea rata-rata, menghasilkan pembacaan tekanan yang secara keliru rendah (eugs.bitblox.eu). Sebaliknya, kornea tebal menahan perataan dan menghasilkan pembacaan yang secara keliru tinggi. Misalnya, studi mencatat bahwa aplanasi Goldmann hanya akurat di sekitar 520 µm; nilai yang jauh lebih tipis sangat meremehkan tekanan sebenarnya (eugs.bitblox.eu), sementara kornea yang sangat tebal dapat melebih-lebihkan tekanan. Inilah mengapa pakimetri rutin dilakukan bersama IOP: jika kornea Anda sangat tipis, dokter Anda akan tahu bahwa IOP “normal” sebenarnya dapat menutupi risiko, dan jika tebal, pembacaan tinggi mungkin tidak terlalu mengkhawatirkan (pmc.ncbi.nlm.nih.gov). Bahkan, hampir setengah dari pasien glaukoma memiliki kornea yang lebih tipis dari rata-rata, yang sebagian menjelaskan mengapa mereka memiliki tekanan “normal” meskipun ada penyakit (pmc.ncbi.nlm.nih.gov).
-
Efek Diurnal dan Fluktuasi. Setiap pengukuran tekanan tunggal selama kunjungan ke klinik hanyalah sebuah snapshot. Kita sekarang tahu bahwa IOP berfluktuasi sepanjang hari dan malam, dan ayunan ini dapat menjadi faktor risiko independen untuk perkembangan glaukoma. Sebuah meta-analisis menemukan bahwa fluktuasi IOP jangka panjang itu sendiri meningkatkan risiko kehilangan lapang pandang (rasio bahaya ~1,43 untuk mereka yang mengalami ayunan jangka panjang yang besar) (pmc.ncbi.nlm.nih.gov). Dengan kata lain, mata yang bervariasi antara 18 dan 26 mmHg selama berhari-hari atau berminggu-minggu mungkin berisiko lebih tinggi daripada mata yang selalu sekitar 18 mmHg (pmc.ncbi.nlm.nih.gov). Karena itu, beberapa spesialis memesan pengukuran pada waktu yang berbeda dalam sehari atau menggunakan pemantauan 24 jam (seperti sensor lensa kontak atau tonometri rumah) untuk menangkap puncak yang tidak terlihat. Ini juga menggarisbawahi pencatatan beberapa pengukuran dari waktu ke waktu daripada hanya mengandalkan satu pembacaan.
Dengan memahami tonometri dan pakimetri, Anda akan tahu bagaimana IOP Anda diukur dan dikoreksi. Misalnya, Anda dapat bertanya: “Pembacaan saya 18 mmHg tetapi kornea saya tipis – berapa tekanan yang disesuaikan?” atau “Tekanan saya melonjak di pagi hari – haruskah saya mencoba menangkap lebih banyak pembacaan sepanjang hari?”
Memeriksa Sudut Drainase (Gonioskop)
Glaukoma bukan hanya tentang tekanan – ini juga tentang bagaimana cairan mengalir dari mata Anda. Cairan (aqueous humor) keluar melalui sudut kecil antara iris dan kornea di bagian depan mata. Dalam glaukoma sudut terbuka, sudut drainase terbuka lebar tetapi mekanisme alirannya entah bagaimana gagal. Dalam glaukoma sudut tertutup, sudutnya sempit atau tersumbat, mencegah aliran cairan keluar dan menyebabkan tekanan meningkat. Gonioskop adalah satu-satunya cara untuk melihat dan menilai sudut ini secara langsung.
-
Estimasi Van Herick. Sebelum gonioskop, seorang oftalmologis dapat melakukan estimasi slit-lamp cepat yang disebut tes Van Herick. Dengan menyinari celah cahaya sempit di tepi kornea dan iris, pemeriksa dapat membandingkan kedalaman bilik anterior perifer dengan ketebalan kornea. Jika ruangnya sempit (kurang dari seperempat ketebalan kornea), ini menunjukkan sudut sempit yang memerlukan gonioskop formal (eugs.bitblox.eu). Ini adalah langkah skrining non-kontak tetapi tidak definitif.
-
Gonioskop Dengan Lensa. Untuk melihat sudut yang sebenarnya, dokter Anda menggunakan lensa gonioskop khusus pada mata (seperti lensa kontak kecil dengan cermin). Ini memungkinkan cahaya masuk ke mata tanpa refleksi internal total, sehingga dokter dapat melihat struktur sudut melalui lensa. Sudut dinilai berdasarkan seberapa lebar kelihatannya. Sistem penilaian umum termasuk Shaffer (Dinilai 0 hingga 4 berdasarkan lebar sudut dalam derajat; 0 = tertutup, 4 = sangat terbuka) dan Spaeth (sistem yang lebih rinci mempertimbangkan insersi iris dan kedalaman sudut). Ini memberi tahu kita apakah sudutnya terbuka secara fisiologis atau sempit secara berbahaya.
-
Penutupan Apositional vs. Synechial. Selama gonioskop, dokter Anda mungkin melihat iris menyentuh jaring trabekular (dinding sudut). Jika iris hanya menekan sudut (penutupan apositional), mungkin akan terbuka setelah tekanan berkurang atau setelah iridotomi laser. Tetapi jika ada adhesi aktual (sinechia anterior perifer) yang merekatkan iris di atas jaring, ini menunjukkan penutupan kronis yang mungkin tidak sepenuhnya pulih. Jika sinechiae ada, iridotomi saja mungkin tidak menghilangkan sumbatan, dan perawatan yang lebih canggih seperti goniosynechialysis bedah mungkin diperlukan.
-
Peringatan Kurang Pemanfaatan. Gonioskop sangat penting tetapi sering dilewati. Sebuah studi AS tahun 2024 menemukan bahwa lebih dari 70% pasien tidak memiliki catatan gonioskop sama sekali selama evaluasi glaukoma awal mereka (pmc.ncbi.nlm.nih.gov). Ini mengkhawatirkan karena melewatkan mata sudut sempit dapat menyebabkan krisis penutupan sudut mendadak di kemudian hari. Bahkan, baik American Academy of Ophthalmology maupun World Glaucoma Association merekomendasikan gonioskop pada kunjungan glaukoma pertama (dan secara berkala setelahnya, misalnya setiap 5 tahun) untuk memeriksa sudut (pmc.ncbi.nlm.nih.gov). Dalam praktiknya, jika Anda belum pernah menjalani gonioskop, Anda harus memintanya – terutama jika Anda memiliki gejala apa pun (penglihatan kabur, lingkaran cahaya) atau faktor risiko (rabun jauh yang sangat parah, riwayat keluarga glaukoma sudut tertutup, keturunan Asia atau Arktik). Mengetahui anatomi sudut Anda mengubah evaluasi glaukoma Anda dari dugaan menjadi presisi.
Mengevaluasi Saraf Optik dan Retina
Kepala saraf optik (“kabel mata”) adalah lokasi kerusakan sentral pada glaukoma. Pemeriksaan dan pencitraan yang cermat pada kepala saraf dan retina di sekitarnya sangat penting untuk diagnosis dan pelacakan.
-
Pemeriksaan Klinis Saraf Optik. Dokter akan melihat melalui slit-lamp atau oftalmoskop dan menilai diskus optik (titik melingkar tempat serat saraf keluar). Fitur utama meliputi: rasio cup-to-disc (ukuran “cup” sentral dibandingkan dengan seluruh diskus) dan ketebalan tepi neuroretinal. Pada glaukoma, cup biasanya membesar karena kehilangan jaringan tepi. Rasio cup-to-disc normal seringkali sekitar 0,3 (cup adalah 30% dari diskus) tetapi bervariasi dengan ukuran diskus. Rasio di atas ~0,6 atau asimetri lebih besar dari ~0,2 antara mata mencurigakan. Dokter juga memeriksa bentuk tepi: biasanya tepi lebih tebal di bagian bawah dan atas (“aturan ISNT”), tetapi glaukoma seringkali menipiskan tepi terlebih dahulu di kutub superior dan inferior. Temuan lain termasuk perdarahan diskus (perdarahan kecil berbentuk api pada permukaan diskus) dan defek lapisan serat saraf retina (RNFL) (pola berbentuk baji dari serat saraf yang hilang yang terlihat dengan filter bebas merah). Penelitian menunjukkan perdarahan diskus relatif jarang pada mata sehat (<2% prevalensi) tetapi lebih sering terjadi pada glaukoma (hingga 10-15% mata glaukoma) (pmc.ncbi.nlm.nih.gov). Yang penting, perdarahan diskus adalah tanda bahaya – sering kali mendahului kerusakan saraf lebih lanjut. Satu analisis menemukan mata dengan perdarahan memiliki kehilangan lapang pandang yang jauh lebih cepat selama tindak lanjut (pmc.ncbi.nlm.nih.gov). Memeriksa RNFL juga berharga: kehilangan striasi RNFL yang cerah pada retina dapat terlihat sebagai “lekukan” gelap yang memanjang dari diskus. Bahkan, studi mencatat bahwa pemeriksaan RNFL yang cermat dapat mengungkapkan kerusakan sebelum defek lapang pandang muncul (pmc.ncbi.nlm.nih.gov). Semua pengamatan ini (ukuran cup, penipisan tepi, perdarahan, defek RNFL, dan asimetri apa pun antara mata) secara kolektif menginformasikan diagnosis dan stadium glaukoma.
-
Fotografi Diskus Optik. Foto berwarna berkualitas tinggi dari saraf optik sering diambil untuk menetapkan dasar. Foto diskus stereoskopik ini mempertahankan tampilan 3D kepala saraf. Membandingkan foto di masa mendatang dengan dasar memungkinkan dokter melihat perubahan halus seiring waktu (misalnya, penipisan tepi baru atau perdarahan). Ini seperti memiliki “foto snapshot” saraf optik Anda dalam arsip. Dalam uji klinis, foto diskus adalah metode utama untuk mendeteksi perkembangan. Pasien harus meminta foto diskus dilakukan sejak awal perawatan mereka dan diminta untuk catatan pribadi.
-
Tomografi Koherensi Optik (OCT). OCT telah merevolusi perawatan glaukoma dengan menyediakan pencitraan kuantitatif, penampang melintang saraf optik dan retina. Pemindaian OCT (non-invasif dan tanpa rasa sakit) menghasilkan peta ketebalan lapisan serat saraf retina (RNFL) di sekitar saraf optik, serta ketebalan lapisan sel ganglion-pleksiform dalam (GCL-IPL) di makula. Lapisan-lapisan ini mengandung serat saraf dan badan sel yang hilang pada glaukoma. Perangkat OCT membandingkan nilai mata Anda dengan database normatif bawaan mata sehat (disesuaikan dengan usia, dll.). Pada cetakan OCT Anda akan melihat peta dan grafik berkode warna:
-
Peta Ketebalan Berkode Warna: Ini menunjukkan pemindaian penampang melintang atau peta ketebalan. Biasanya, warna hangat (hijau/kuning/merah) menunjukkan jaringan normal yang lebih tebal, sedangkan warna dingin (biru/hijau) menunjukkan area yang lebih tipis (journals.lww.com). Misalnya, pada peta ketebalan RNFL, busur hijau yang panjang adalah normal, tetapi zona merah apa pun dapat menunjukkan penipisan. “Peta deviasi RNFL” sering kali berwarna hijau untuk area normal dan kuning/merah untuk menandai titik-titik di luar batas normal (journals.lww.com).
-
Grafik TSNIT atau Profil: Ini adalah singkatan dari Temporal–Superior–Nasal–Inferior–Temporal (lingkaran di sekitar saraf). Ini sering digambarkan sebagai dua garis (satu untuk setiap mata) yang menunjukkan ketebalan RNFL versus jam. Rentang referensi (normal) ditampilkan sebagai pita hijau. Jika garis Anda (sering kali satu padat, satu putus-putus untuk setiap mata) turun ke zona kuning/merah, titik itu secara abnormal tipis. Membandingkan kedua mata pada plot yang sama menyoroti asimetri (journals.lww.com).
-
Analisis Sel Ganglion: Banyak OCT juga menyediakan peta lapisan sel ganglion makula. Ini biasanya muncul sebagai peta elips atau oval melintasi retina sentral, lagi-lagi dengan kode hijau/kuning/merah. Kerusakan pada glaukoma seringkali pertama kali muncul di bagian nasal atau inferior makula pada peta ini.
-
Ringkasan Numerik: OCT juga akan memberikan ketebalan RNFL rata-rata (global, dan berdasarkan kuadran), perbandingan numerik dengan normal (dalam deviasi standar atau persentil), dan mungkin “skor probabilitas glaukoma.” Ini memudahkan interpretasi tetapi Anda dapat memeriksa silang peta visualnya.
-
Analisis Progresi: Jika Anda memiliki beberapa OCT seiring waktu, banyak perangkat dapat menampilkan grafik tren atau analisis kejadian untuk melihat apakah ketebalan saraf berkurang. Perangkat lunak dapat menandai titik-titik kehilangan signifikan antar kunjungan.
-
Memahami cetakan OCT Anda mungkin terasa kompleks pada awalnya, tetapi ingat: hijau = baik, kuning = ambang batas, merah = kemungkinan abnormal. Jika ketebalan RNFL rata-rata Anda ditampilkan dalam warna merah dalam laporan, itu berarti lebih tipis dari 99% mata normal pada usia tersebut. Jika garis tren yang diatur dalam grafik menunjukkan kemiringan ke bawah, itu berarti penipisan sedang berlangsung. Mintalah dokter Anda untuk meninjau laporan ini bersama Anda. Misalnya, jika Anda melihat sektor merah (abnormal) baru pada peta RNFL dibandingkan dengan peta hijau tahun lalu, itu penting untuk dideteksi sejak dini.
Uji Lapang Pandang
Uji lapang pandang (perimetri) mengukur seberapa baik Anda melihat ke segala arah (terutama penglihatan tepi). Karena glaukoma biasanya menyebabkan kehilangan penglihatan samping yang “tidak merata”, perimetri otomatis sangat diperlukan. Humphrey Field Analyzer (HFA) adalah instrumen standar. Berikut adalah yang perlu diketahui:
-
Pengujian 24-2 vs. 10-2: Program skrining umum adalah uji HFA 24-2, yang memeriksa 54 titik dalam 24 derajat sentral lapang pandang (pada kisi 6 derajat). Ini memungkinkan deteksi skotoma arkuata klasik glaukoma tahap awal. Namun, ia memiliki titik yang relatif sedikit dalam 10° sentral. Uji 10-2 mencakup kisi 68 titik yang lebih halus di atas 10° sentral, berguna untuk mendeteksi defek parasentral dekat fiksasi yang terlewat oleh lapang pandang standar. Saran saat ini adalah jika ada defek signifikan muncul di dekat pusat pada uji 24-2, mata harus diuji ulang dengan lapang pandang 10-2 (www.ncbi.nlm.nih.gov). Uji “24-2C” yang lebih baru menambahkan titik-titik ekstra di 10° sentral ke kisi 24-2, meningkatkan deteksi kehilangan sentral (www.ncbi.nlm.nih.gov). Tes-tes ini dilakukan satu mata pada satu waktu; Anda menekan tombol setiap kali Anda melihat kilatan cahaya kecil sambil menatap target yang tetap.
-
Indeks Reliabilitas: Setiap cetakan lapang pandang dilengkapi dengan skor reliabilitas. “Kehilangan fiksasi” mengukur seberapa sering Anda mengalihkan pandangan dari target (melacak titik buta), dan positif/negatif palsu mengukur apakah Anda menekan tombol secara tidak benar. Positif palsu yang tinggi (klik palsu) atau negatif palsu (melewatkan lampu yang jelas) berarti hasil tes mungkin tidak dapat diandalkan. Seringkali dibutuhkan dua kali percobaan untuk mendapatkan dasar yang dapat diandalkan. Faktanya, tes lapang pandang pertama hampir selalu memiliki artefak pembelajaran – hal yang umum Anda “melewatkan” banyak titik karena kurangnya pengalaman (pmc.ncbi.nlm.nih.gov). Jadi, dokter Anda biasanya akan menetapkan dasar dengan dua lapang pandang yang baik yang dilakukan beberapa minggu terpisah sebelum menarik kesimpulan tentang perkembangan. Selalu pastikan Anda cukup istirahat dan terkoreksi dengan baik (kacamata resep terpasang) sebelum tes lapang pandang, dan cobalah untuk merespons secara konsisten.
-
Membaca Cetakan Lapang Pandang: Bagian utama laporan menunjukkan sensitivitas Anda pada setiap titik. Peta skala abu-abu menggunakan nuansa yang lebih gelap untuk menunjukkan sensitivitas yang lebih rendah ( “lubang hitam” berarti penglihatan sangat buruk pada titik itu). Di bawah itu, angka deviasi total (TD) menunjukkan berapa desibel setiap titik di bawah rata-rata normal usia. Peta deviasi pola (PD) menyesuaikan untuk setiap penggelapan keseluruhan (misalnya, jika Anda memiliki katarak, itu menghilangkan pergeseran umum untuk menyoroti kehilangan lokal). Indeks utama meliputi: Deviasi Rata-rata (MD) – perbedaan rata-rata dari normal di seluruh lapang pandang (0 dB adalah normal; MD negatif berarti kehilangan keseluruhan) – dan Indeks Lapang Pandang (VFI) – skor persentase (100% adalah pemandangan penuh, 0% adalah mendekati buta). VFI sangat berguna untuk melacak perkembangan seiring waktu (kemiringan ke bawah yang lebih curam berarti kehilangan lebih cepat). Ketika Anda mendapatkan cetakan Anda, fokuslah pada apakah kelompok titik-titik kunci digelapkan atau ditandai di PD, dan perhatikan tren MD/VFI dalam tes serial.
-
Penentuan Stadium & Progresi: Bersama dengan OCT dan pemeriksaan saraf optik, lapang pandang memberi tahu kita apakah glaukoma stabil atau memburuk. Misalnya, jika VFI Anda turun dari 90% menjadi 80% selama dua tahun, atau jika defek baru muncul dalam blok pola 3 titik pada tingkat <5%, itu menunjukkan progresi. Berdasarkan hukum (dan banyak pedoman), pasien yang terdeteksi glaukoma awal harus menjalani pemeriksaan lapang pandang setidaknya setahun sekali, lebih sering (setiap 6 bulan atau kurang) jika ada perubahan yang lebih cepat.
-
Uji Lapang Pandang yang Berkembang: Selain Humphrey, ada perimeter berbasis rumah atau tablet seperti Melbourne Rapid Fields (MRF). Satu uji coba menemukan MRF “hemat biaya, menghemat waktu, dan ramah pengguna,” dengan hasil yang umumnya sebanding dengan Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Perangkat perimetri rumah semacam itu sekarang dapat melengkapi kunjungan klinik, terutama untuk pasien di daerah terpencil atau dengan masalah mobilitas. Selalu pastikan setiap tes rumah dilakukan di ruangan yang gelap dan tenang dan ikuti instruksi dengan cermat.
Tes Lanjutan dan yang Sedang Berkembang
Perawatan mata berada di garis depan teknologi. Selain pemeriksaan standar, beberapa tes lanjutan dan teknologi baru sedang dikembangkan atau diluncurkan untuk mendeteksi glaukoma lebih awal dan memantaunya lebih tepat:
-
Angiografi Tomografi Koherensi Optik (OCT-A): Ini adalah mode OCT yang lebih baru yang memvisualisasikan aliran darah di kapiler kecil di sekitar saraf optik dan makula, tanpa pewarna. Studi menunjukkan bahwa OCT-A dapat mendeteksi penurunan perfusi sebelum penipisan saraf struktural terlihat jelas. Misalnya, pasien dengan glaukoma ditemukan memiliki kepadatan kapiler yang lebih rendah di sekitar kepala saraf optik “dimulai secara temporal bahkan sebelum penipisan RNFL” dapat diukur (eyewiki.org). Demikian pula, glaukoma dan bahkan mata hipertensi okular memiliki kepadatan kapiler makula yang berkurang dibandingkan dengan mata normal (pmc.ncbi.nlm.nih.gov). OCT-A belum menjadi standar di semua klinik, tetapi ini mengisyaratkan diagnosis glaukoma melalui perubahan vaskularnya daripada hanya anatomi.
-
Elektroretinografi (ERG) untuk Sel Ganglion: Pattern ERG (PERG) adalah tes listrik yang secara khusus menyelidiki fungsi sel ganglion retina (RGC). Pada glaukoma, RGC rusak, sehingga PERG bisa abnormal bahkan sebelum kehilangan lapang pandang. Secara klinis, ditemukan bahwa gelombang PERG “N95” seringkali memiliki latensi (keterlambatan) yang lebih lama dan amplitudo yang berkurang pada glaukoma awal. Faktanya, studi telah menunjukkan bahwa mata suspek glaukoma seringkali sudah memiliki N95 yang tertunda, sedangkan mata dengan glaukoma manifes menunjukkan amplitudo N95 yang berkurang (pmc.ncbi.nlm.nih.gov). Ini berarti PERG dapat mendeteksi disfungsi RGC pada tahap yang tidak terlihat pada OCT atau lapang pandang. PERG membutuhkan peralatan khusus dan staf terlatih, sehingga sebagian besar digunakan dalam penelitian atau pusat spesialis, tetapi ini adalah biomarker awal yang menjanjikan.
-
Pencitraan Optik Adaptif: Teknologi pencitraan canggih ini mengoreksi aberasi mata dan dapat menyelesaikan detail mikroskopis pada retina. Oftalmoskop laser pemindaian optik adaptif (AO-SLO) dan OCT optik adaptif telah digunakan untuk mencitrakan fotoreseptor individual dan bahkan melihat kapiler retina†. Dalam pengaturan penelitian, orang bereksperimen dengan AO untuk memvisualisasikan sel ganglion retina individual in vivo. Secara teori, ini dapat secara langsung menghitung sel saraf atau mendeteksi kematian sel awal sebelum kehilangan fungsional. Ini bukan sesuatu yang akan Anda dapatkan hari ini di klinik, tetapi ini adalah area investigasi aktif.
-
Kecerdasan Buatan (AI) dan Pembelajaran Mesin: Algoritma AI yang kuat sekarang diterapkan pada foto fundus, pemindaian OCT, dan bahkan data lapang pandang untuk membantu diagnosis dan memprediksi perkembangan. Sistem ini dapat mendeteksi pola halus yang tidak terlihat oleh mata manusia. Misalnya, model deep learning telah dilatih untuk memprediksi siapa yang akan mengembangkan glaukoma. Satu studi yang menggunakan gambar diskus optik sekuensial melaporkan akurasi ~88% dalam memprediksi timbulnya glaukoma 1–3 tahun sebelum itu terjadi (pmc.ncbi.nlm.nih.gov). Yang lain menggunakan model canggih untuk menandai lapang pandang yang kemungkinan akan memburuk. Dalam praktiknya, AI dapat berfungsi sebagai mata kedua: menandai perubahan OCT yang mencurigakan, mengukur tingkat kehilangan RNFL, dan membimbing dokter tentang kapan harus mengintensifkan perawatan.
-
Tonometri Rumah dan Perimetri Portabel: Kami telah menyebutkan tonometer rebound iCare HOME. Dalam uji klinis, pemantauan IOP di rumah telah terbukti sangat berguna. Dalam satu seri, pasien mengukur IOP mereka sendiri saat bangun tidur, tengah hari, sore, dan sebelum tidur selama beberapa hari. Pengukuran di rumah menangkap banyak puncak tinggi yang terlewat di klinik. Misalnya, IOP puncak rata-rata di rumah adalah 21,3 mmHg dibandingkan 17,4 di klinik (pmc.ncbi.nlm.nih.gov). Informasi ini menyebabkan dokter mengubah perawatan pada 55% dari mata tersebut (pmc.ncbi.nlm.nih.gov). Inovasi lain termasuk sensor lensa kontak 24 jam (seperti Triggerfish) dan perimetri smartphone/tablet (MRF dan lainnya yang disebutkan di atas). Alat-alat ini memindahkan manajemen glaukoma dari snapshot sesekali menuju pemantauan berkelanjutan, menangkap perubahan lebih awal.
Bersama-sama, teknologi ini bertujuan untuk mendeteksi glaukoma sedini mungkin dan mengukur perubahan dengan lebih tepat. Seiring alat-alat ini menjadi lebih banyak tersedia, pasien dapat memperoleh lebih banyak informasi tentang penyakit mereka dengan cara yang kurang invasif atau memakan waktu (klinik “tele-glaukoma”, ada yang mau?).
Pertimbangan Praktis Pasien
-
Jadwal Tes: Seberapa sering tes-tes ini harus dilakukan? Tidak ada jawaban tunggal yang cocok untuk semua. Jadwal tindak lanjut Anda bergantung pada stadium glaukoma Anda dan faktor risiko. Pedoman sekarang menekankan pemantauan individual (www.reviewofoptometry.com). Sebagai gambaran kasar:
- Jika Anda hanya suspek glaukoma (tekanan meningkat atau saraf mencurigakan tetapi belum ada kerusakan), Anda mungkin akan menjalani pemeriksaan lengkap (IOP, gonioskop, OCT, lapang pandang) setiap 12 bulan.
- Jika Anda memiliki glaukoma ringan di bawah kontrol yang baik, banyak dokter melakukan OCT dan lapang pandang sekitar setahun sekali, atau setiap 6–12 bulan jika ada ketidakpastian.
- Untuk glaukoma sedang hingga lanjut, pengujian lebih sering – seringkali setiap 3–6 bulan – karena kita perlu menangkap setiap perkembangan dengan cepat.
- Setelah perubahan signifikan apa pun (seperti operasi atau perubahan pengobatan), 3–6 bulan pertama biasanya melibatkan pemeriksaan yang lebih sering (setiap beberapa minggu atau bulan) untuk melihat bagaimana tekanan dan lapang pandang merespons.
- Orang dengan ciri-ciri risiko tinggi (keturunan Afrika atau Inuit, riwayat keluarga glaukoma yang kuat, kornea tipis) juga dapat dipantau lebih agresif.
Preferred Practices AAO yang diperbarui mencakup tabel dengan interval yang direkomendasikan berdasarkan risiko dan tingkat keparahan (www.reviewofoptometry.com). Masuk akal untuk meninjau jadwal ini dengan dokter Anda dan bertanya mengapa setiap tes dilakukan pada interval tertentu. Jika Anda stabil, dokter mata Anda mungkin akan menjadwalkan kunjungan yang lebih jarang; jika Anda mengalami perkembangan cepat, mereka mungkin menginginkan lebih banyak titik data.
-
Minta Hasil Anda: Jadilah proaktif. Mintalah salinan cetakan OCT dan laporan lapang pandang Anda pada setiap kunjungan. Simpan di tempat yang aman (atau secara elektronik) sehingga Anda dapat melacak tren Anda sendiri. Belajar membaca dasar-dasarnya (seperti yang telah kami rangkum di atas) membantu Anda menyadari hal-hal seperti VFI yang memburuk pada lapang pandang atau sektor merah baru pada OCT. Ini memberdayakan Anda untuk bertanya, “3 lapang pandang terakhir saya semuanya menunjukkan pertumbuhan area gelap di kanan bawah; apakah kita melihat kehilangan lapang pandang meskipun tekanan stabil?” atau “Ketebalan rata-rata OCT RNFL di mata kanan saya berubah dari 80µm tahun lalu menjadi 75µm sekarang – apakah itu signifikan?”
-
Persiapan Tes: Persiapan yang tepat dapat meningkatkan akurasi tes. Untuk tonometri, lepaskan lensa kontak atau riasan mata sebelum pengukuran tekanan. Untuk OCT, pupil harus didilatasikan sepenuhnya jika dokter Anda meminta pencitraan retina (tetes dilatasi umum sebelum fotografi atau pemindaian luas). Untuk lapang pandang, pastikan Anda nyaman, tidak kurang tidur, dan telah minum obat biasa Anda (kecuali diberitahu sebaliknya) agar tingkat energi normal. Jangan minum kopi berlebihan atau stimulan lain tepat sebelum tes, karena kafein dapat sedikit meningkatkan IOP (pmc.ncbi.nlm.nih.gov). (Satu studi menunjukkan satu kopi kuat meningkatkan IOP sekitar 1 mmHg selama satu jam berikutnya (pmc.ncbi.nlm.nih.gov)); bagi seseorang di ambang batas, bahkan peningkatan 1–2 mmHg dapat berarti.)
-
Efek Pengobatan: Ingatlah bahwa tetes glaukoma dapat memengaruhi hasil tes. Idealnya lakukan pengukuran IOP tanpa tetes baru-baru ini jika menilai tekanan dasar, atau selalu perhitungkan waktu pengobatan. Misalnya, jika Anda minum latanoprost tadi malam, IOP pagi Anda mungkin lebih rendah daripada tanpa pengobatan. Komunikasikan semua tetes mata yang Anda gunakan, dan tanyakan apakah Anda harus menghilangkan dosis sebelum pengujian. Selain itu, pengobatan sistemik dapat memengaruhi tes: tetes mata steroid tertentu (atau bahkan steroid oral) dapat meningkatkan IOP, sedangkan antihipertensi biasanya tidak. Juga beritahu dokter Anda tentang kafein atau suplemen apa pun yang Anda minum.
-
Biaya Pribadi: Di banyak negara, tes glaukoma ditanggung oleh asuransi, tetapi di AS ada biaya copay dan deductible. Pemeriksaan glaukoma tipikal (pemeriksaan dokter dengan pemeriksaan fundus yang didilatasi, IOP, dan gonioskop) mungkin sekitar $150 secara tunai. Setiap tes diagnostik tambahan (OCT, lapang pandang) dapat menambah $100–$250 tanpa asuransi. Jika Anda memiliki Medicare atau asuransi swasta, sebagian besar ini biasanya ditanggung (seringkali hanya copay kecil atau 10-20%). Jika Anda memiliki rencana high deductible atau tidak ada asuransi, biayanya dapat bertambah. Sebaiknya periksa dengan penyedia atau departemen penagihan Anda. Banyak klinik juga memprioritaskan tes mana yang penting: misalnya, mereka dapat mengombinasikan OCT dan lapang pandang atau melewatkan gonioskop jika tidak diindikasikan, untuk mengurangi biaya. Jika uang menjadi masalah, diskusikan secara terbuka – terkadang ada pilihan biaya yang lebih rendah (seperti tonometri non-kontak daripada GAT, atau lebih sedikit tes lapang pandang). Program skrining komunitas dapat menawarkan pemeriksaan gratis atau diskon untuk individu berisiko.
-
Tanda Bahaya dan Kapan Harus Menemui Spesialis: Perhatikan hasil Anda untuk tanda-tanda peringatan. Lonjakan mendadak atau IOP yang sangat tinggi (di atas 30–35 mmHg) pada kunjungan mana pun harus segera ditindaklanjuti. Perdarahan diskus yang terlihat pada pemeriksaan atau OCT adalah tanda prognostik yang buruk (pmc.ncbi.nlm.nih.gov) dan seringkali memicu tindak lanjut yang lebih dekat. Pemburukan lapang pandang yang cepat (misalnya, kehilangan lebih dari 2–3 dB Indeks VF dalam setahun) harus mengarah pada diskusi segera tentang perubahan pengobatan. Jika Anda memiliki glaukoma atau bahkan temuan batas, menyimpan bagan terbaru tren MD dan VFI Anda sendiri, bersama dengan cetakan gambar, membantu menemukan tren.
Biasanya, optometri dan oftalmolog umum mengelola sebagian besar glaukoma, tetapi Anda harus meminta spesialis glaukoma (seorang oftalmolog yang telah mengikuti pelatihan fellowship glaukoma) jika salah satu dari hal berikut berlaku: memburuk meskipun sudah diobati, pembacaan tekanan sangat tinggi, atau sudut sangat sempit/tertutup pada gonioskop. Spesialis akan memiliki pengalaman dengan kasus-kasus kompleks dan dapat melakukan laser atau operasi jika diperlukan.
Skrining dan Advokasi
Jadi siapa yang harus diuji untuk glaukoma? Dan kapan? Pedoman skrining bervariasi di seluruh dunia.
- American Academy of Ophthalmology (AAO) merekomendasikan agar semua orang dewasa menjalani pemeriksaan skrining glaukoma pada usia 40 (journals.lww.com). Orang dengan faktor risiko glaukoma harus dievaluasi lebih awal. Faktor risiko termasuk usia lanjut (terutama di atas 60), keturunan Afrika atau Inuit, riwayat keluarga glaukoma yang kuat, miopia yang sangat tinggi, dan kondisi sistemik seperti diabetes atau hipertensi. AAO mencatat bahwa sebagai bagian dari pemeriksaan mata rutin pada usia 40 Anda harus menjalani pemeriksaan IOP, pemeriksaan saraf, dan setidaknya satu pemeriksaan mata komprehensif termasuk melihat sekilas sudut (journals.lww.com).
- Sebaliknya, European Glaucoma Society (EGS) dan banyak badan internasional saat ini tidak merekomendasikan skrining di seluruh populasi, mengutip bukti yang tidak mencukupi bahwa itu meningkatkan hasil (journals.lww.com) (pmc.ncbi.nlm.nih.gov). Mereka menekankan pengujian orang-orang yang datang ke penyedia layanan mata mana pun dengan faktor risiko daripada mengundang semua orang. Misalnya, Asosiasi Oftalmologi Pan-Amerika merekomendasikan untuk menargetkan orang di atas 65 tahun, mereka yang memiliki riwayat keluarga yang kuat, atau mereka yang memiliki hipertensi okular (journals.lww.com).
- Pernyataan konsensus World Glaucoma Association (WGA) juga berfokus pada evaluasi risiko daripada skrining menyeluruh. “Glaukoma memenuhi beberapa kriteria untuk skrining” (umum, asimtomatik pada tahap awal, dan dapat diobati), tetapi prevalensinya yang rendah dalam populasi umum dan sifat tes yang tidak sempurna berarti skrining tanpa pandang bulu dapat menyebabkan banyak rujukan palsu.
- Memang, penelitian menunjukkan program skrining dapat berfungsi paling baik bila diintegrasikan ke dalam layanan kesehatan mata lainnya. Misalnya, menambahkan pemeriksaan glaukoma selama skrining retinopati diabetik atau kamp mata dapat meningkatkan deteksi di komunitas yang kurang terlayani. Inisiatif komunitas seperti program “MI-SIGHT” Michigan menyediakan skrining glaukoma gratis dan tindak lanjut dalam bahasa Spanyol dan bahasa lain untuk populasi rentan (pmc.ncbi.nlm.nih.gov). Upaya ini membantu menutup kesenjangan deteksi: hambatan umum adalah bahasa dan biaya perawatan, dan fasilitator adalah penerjemah dan pemeriksaan mata yang terjangkau (pmc.ncbi.nlm.nih.gov). Skrining telemedicine (OCT jarak jauh atau pengujian lapang pandang dengan unggahan digital) juga menjanjikan.
Dalam praktiknya, sampaikan poin-poin ini kepada dokter mata Anda: jika Anda berusia 40 (atau lebih tua) dan belum pernah menjalani pemeriksaan glaukoma, mintalah. Jika Anda memiliki faktor risiko atau gejala (bahkan ringan), bersikeraslah untuk gonioskop dan pemeriksaan saraf. Tetap terinformasi tentang pedoman: misalnya, AAO sekarang menyarankan OCT dasar lapisan RNFL dan sel ganglion pada pasien glaukoma (www.reviewofoptometry.com). Dan jika Anda tinggal di daerah dengan tingkat glaukoma yang lebih tinggi (misalnya, orang keturunan Asia untuk risiko penutupan sudut), pertimbangkan skrining yang lebih proaktif (beberapa pedoman menyarankan pemeriksaan semua pasien di atas 50 tahun di daerah berisiko tinggi).
Jadwal pengujian yang dipersonalisasi dapat membantu. Berikut adalah contoh jadwal yang bisa Anda bawa ke penyedia layanan kesehatan Anda:
- Usia 20–39: Satu pemeriksaan mata rutin pada usia 30, dengan pemeriksaan IOP setiap kunjungan. Jika Anda memiliki risiko sangat tinggi (riwayat keluarga, miopia sangat tinggi), lakukan pemeriksaan spesialis glaukoma pada usia 30–35, termasuk setidaknya satu lapang pandang dan foto saraf optik.
- Usia 40–49: Evaluasi glaukoma komprehensif dasar pada usia 40 (IOP + gonioskop + pemeriksaan saraf optik + OCT + lapang pandang). Jika semuanya normal, pemeriksaan pemeliharaan rutin setiap 2 tahun dengan pemeriksaan tekanan.
- Usia 50–59: Jika di atas 50, lakukan pemeriksaan yang didilatasi oleh seorang oftalmolog setiap 1–2 tahun. Siapa pun dengan faktor risiko (keturunan Afrika/Inuit, riwayat keluarga, kornea tipis) harus menjalani pemeriksaan glaukoma lengkap setidaknya setiap tahun.
- Usia 60+: Pemeriksaan dengan gonioskop, IOP, dan lapang pandang setiap 1–2 tahun untuk semua orang; lebih sering jika Anda memiliki glaukoma yang diketahui atau kornea tebal/tipis.
Ini adalah saran umum – dokter Anda akan menyesuaikan interval yang tepat. Tetapi mendiskusikan risiko pribadi Anda dan rencana membantu memastikan tidak ada yang terlewat.
Kesimpulan
Pengujian glaukoma bukan hanya misteri kotak hitam – ini adalah rangkaian alat pelengkap yang bersama-sama menjaga saraf optik Anda tetap aman. Dengan mengetahui mengapa setiap tes dilakukan, apa yang diukurnya, dan apa arti perubahan dalam hasil Anda, Anda berubah dari pasien yang khawatir menjadi mitra yang terinformasi dalam perawatan Anda. Selalu jangan ragu untuk bertanya kepada dokter mata Anda: “Apa arti angka itu? Mengapa kita melakukan tes ini lain kali?” Seiring waktu, melacak cetakan OCT dan lapang pandang Anda sendiri (serta IOP dan foto diskus) dapat mengingatkan Anda tentang tren. Glaukoma seringkali lamban, jadi deteksi dini dan tindak lanjut yang waspada adalah kunci. Gunakan pedoman sebagai peta jalan (skrining pada usia 40, uji mata berisiko tinggi lebih awal, tindak lanjut sesuai dengan tingkat keparahan penyakit) dan manfaatkan teknologi baru seperti tonometri rumah dan lapang pandang berbasis aplikasi jika tersedia. Terakhir, ingat sumber daya komunitas dan telehealth dapat membantu memperluas akses: jika biaya atau jarak menjadi hambatan, cari inisiatif skrining lokal atau kamp mata yang menawarkan pemeriksaan glaukoma.
Bersikap proaktif dengan tes-tes ini adalah pertahanan terbaik terhadap kerusakan glaukoma yang diam-diam. Dengan pengetahuan dan pemantauan rutin, Anda dan dokter Anda dapat menangkap perkembangan sejak dini dan menyesuaikan pengobatan – menjaga penglihatan Anda untuk tahun-tahun mendatang.