Εισαγωγή
Το γλαύκωμα αναγνωρίζεται πλέον όχι μόνο ως πρόβλημα πίεσης των ματιών αλλά ως νευροεκφυλιστική νόσος του οπτικού νεύρου. Τα γαγγλιακά κύτταρα του αμφιβληστροειδούς (RGCs) – οι νευρώνες που στέλνουν οπτικά σήματα από το μάτι στον εγκέφαλο – εκφυλίζονται στο γλαύκωμα, όπως ακριβώς πεθαίνουν οι νευρώνες στη νόσο Αλτσχάιμερ ή Πάρκινσον (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Οι ερευνητές ανακαλύπτουν πώς γενικοί παράγοντες υγείας – ορμόνες, μεταβολισμός, ακόμα και επίπεδα στρες – επηρεάζουν την επιβίωση των RGCs. Συγκεκριμένα, οι οδοί IGF-1 (Παράγοντας Ανάπτυξης τύπου Ινσουλίνης 1) και mTOR (στόχος της ραπαμυκίνης στα θηλαστικά), οι οποίες φυσιολογικά προάγουν την ανάπτυξη των κυττάρων και τη σύνθεση πρωτεϊνών, παίζουν σημαντικό ρόλο στην υγεία των ματιών. Διαταραχές σε αυτές τις οδούς (για παράδειγμα, από αντίσταση στην ινσουλίνη ή κακή διατροφή) μπορούν να συγκλίνουν στα συστήματα αξονικής μεταφοράς των νευρώνων και να στρεσάρουν τα RGCs. Συγκρίνοντας το γλαύκωμα με διαταραχές του εγκεφάλου, μπορούμε να μάθουμε πώς αυτά τα σήματα προστατεύουν ή βλάπτουν τα νεύρα. Αυτό το άρθρο εξετάζει τα στοιχεία που συνδέουν το IGF-1, τη σηματοδότηση mTOR, τη μεταβολική υγεία και την ισορροπία του νευρικού συστήματος με τον κίνδυνο γλαυκώματος, και τονίζει τι μπορεί να σας αποκαλύψουν οι εξετάσεις αίματος ή άλλες εξετάσεις για την υγεία των ματιών και του εγκεφάλου σας.
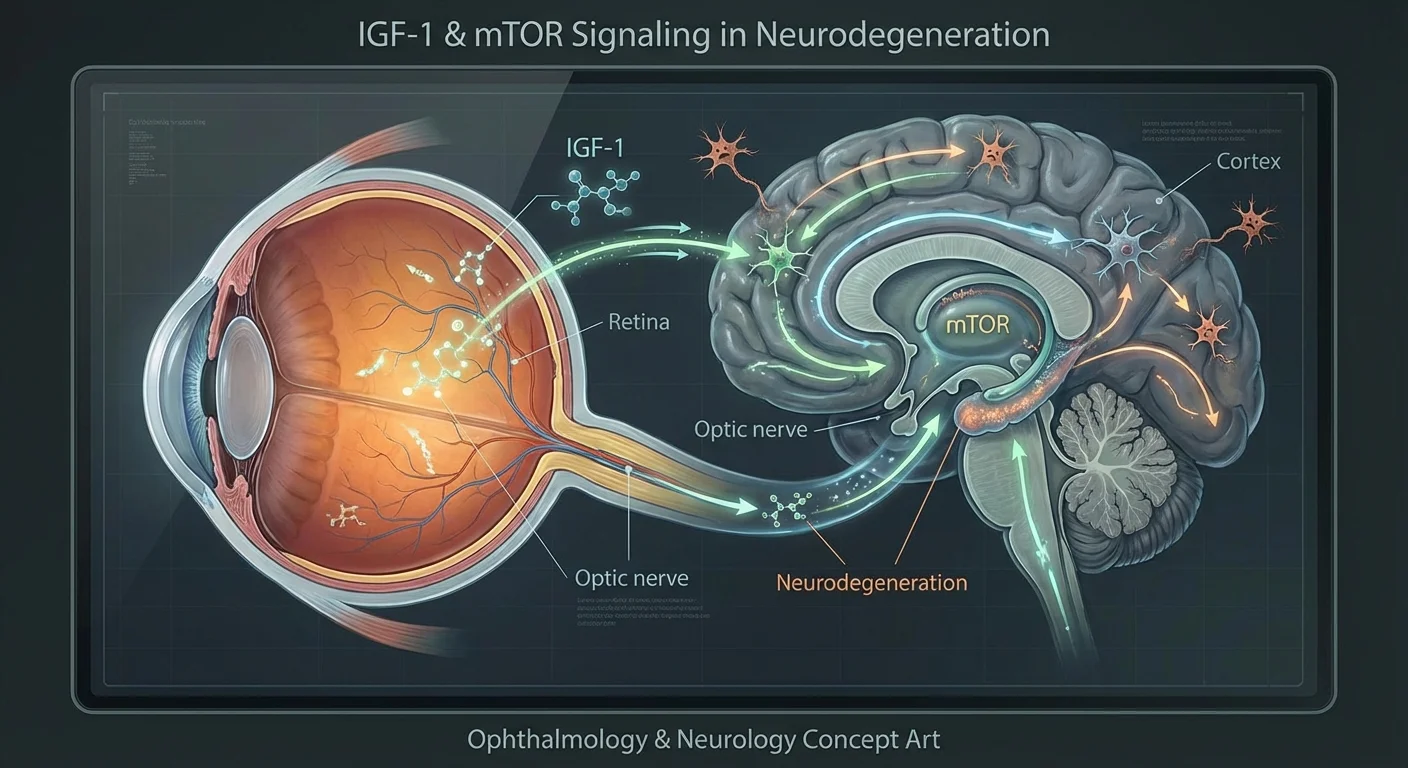
IGF-1, Ινσουλίνη και η Οδός mTOR στα Νευρικά Κύτταρα
Το IGF-1 είναι μια μικρή πρωτεϊνική ορμόνη στενά συγγενής με την ινσουλίνη. Παράγεται στο ήπαρ (και σε ορισμένους ιστούς) υπό την επίδραση της αυξητικής ορμόνης. Στο σώμα, το IGF-1 ενθαρρύνει την ανάπτυξη και επιβίωση πολλών τύπων κυττάρων (pmc.ncbi.nlm.nih.gov). Στο νευρικό σύστημα, το IGF-1 είναι ιδιαίτερα σημαντικό για την ανάπτυξη των νευρώνων και τη νευροπροστασία. Για παράδειγμα, σε εργαστηριακές μελέτες το IGF-1 προστάτευσε σημαντικά τα γαγγλιακά κύτταρα του αμφιβληστροειδούς (RGCs) από τον θάνατο υπό στρες (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Όταν καλλιεργημένα RGCs στερήθηκαν οξυγόνο (υποξία), η προσθήκη IGF-1 μείωσε τον κυτταρικό θάνατο ενεργοποιώντας οδούς σηματοδότησης επιβίωσης (τις οδούς Akt/PI3K και Erk/MAPK) (pmc.ncbi.nlm.nih.gov). Σε άλλες μελέτες, η ενίσχυση των επιπέδων IGF-1 σε τραυματισμένα οπτικά νεύρα βοήθησε στην αναγέννηση των αξόνων των RGCs (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Εν ολίγοις, το IGF-1 δρα σαν νευροτροφικός παράγοντας (που προάγει την ανάπτυξη των νεύρων) που βοηθά στη διατήρηση των νευρικών κυττάρων ζωντανών και ακόμη και στην αναγέννησή τους.
Η οδός mTOR είναι ένας κεντρικός ρυθμιστής του κυτταρικού μεταβολισμού και ανάπτυξης. Το mTOR είναι μια πρωτεϊνική κινάση (ένα ένζυμο "διακόπτης") που ανιχνεύει θρεπτικά συστατικά, ορμόνες και ενέργεια. Όταν τα θρεπτικά συστατικά και τα σήματα όπως η ινσουλίνη/IGF-1 είναι άφθονα, το mTOR ενεργοποιείται (σε δύο συμπλέγματα, mTORC1 και mTORC2) και δίνει εντολή στα κύτταρα να αναπτυχθούν και να συνθέσουν πρωτεΐνες (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Αντίθετα, όταν τα θρεπτικά συστατικά είναι χαμηλά, η δραστηριότητα του mTOR μειώνεται και το κύτταρο εντείνει την ανακύκλωση (αυτοφαγία) για να εξοικονομήσει πόρους. Στους νευρώνες, το mTOR βοηθά στη διατήρηση των δενδριτών και των συνάψεων. Για παράδειγμα, μια μελέτη διαπίστωσε ότι το mTORC1 (μέσω της κινάσης S6, S6K) και το mTORC2 (μέσω μιας υπομονάδας SIN1) ρύθμιζαν τη διακλάδωση και το μήκος των δενδριτών των RGCs (pmc.ncbi.nlm.nih.gov). Αυτό σημαίνει ότι η φυσιολογική σηματοδότηση ινσουλίνης/IGF-1 μέσω του mTOR υποστηρίζει τα πολύπλοκα δενδριτικά δέντρα των RGCs.
Σε μια ισχυρή επίδειξη αυτής της σύνδεσης, οι ερευνητές έδειξαν ότι η άμεση εφαρμογή ινσουλίνης στο μάτι σε ένα μοντέλο γλαυκώματος διέγειρε την αναγέννηση των δενδριτών και των συνάψεων των RGCs (pmc.ncbi.nlm.nih.gov). Αυτή η θεραπεία εξαρτήθηκε από την οδό mTOR-S6K: ο αποκλεισμός του S6K ή της σύνδεσής του με το mTORC (SIN1) απέτρεψε την αναγεννητική επίδραση (pmc.ncbi.nlm.nih.gov). Σε αυτά τα πειράματα, η ινσουλίνη αποκατέστησε τις αποκρίσεις στο φως και τη συνδεσιμότητα των RGCs, και βελτίωσε τα αντανακλαστικά όρασης των ζώων (pmc.ncbi.nlm.nih.gov). Συνοψίζοντας, η υγιής σηματοδότηση IGF-1/ινσουλίνης μέσω της οδού mTOR είναι ζωτικής σημασίας για την επιβίωση και λειτουργία των RGCs (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Επειδή οι οδοί IGF/ινσουλίνης και mTOR είναι τόσο αλληλένδετες, η φυσική κατάσταση και η διατροφή επηρεάζουν έντονα την υγεία των νεύρων. Τα υψηλά αναβολικά σήματα (ανάπτυξης) τείνουν να ενεργοποιούν το mTOR, ενώ η αντίσταση στην ινσουλίνη (όπως στο μεταβολικό σύνδρομο ή στον διαβήτη τύπου 2) αποδυναμώνει την οδό. Κατά τη γήρανση και την παχυσαρκία, η σηματοδότηση IGF-1 και ινσουλίνης μπορεί να απορυθμιστεί. Είναι ενδιαφέρον ότι ανθρώπινες μελέτες της νόσου Αλτσχάιμερ και Πάρκινσον δείχνουν επίσης συνδέσεις με αυτούς τους μεταβολικούς παράγοντες. Πράγματι, η ηλικία και καταστάσεις όπως η παχυσαρκία ή ο διαβήτης είναι κοινοί παράγοντες κινδύνου για «εγκεφαλικές» νευροεκφυλιστικές ασθένειες (pmc.ncbi.nlm.nih.gov), υποδηλώνοντας έναν κοινό μεταβολικό μηχανισμό – πιθανώς μέσω της σηματοδότησης IGF-1/mTOR – που συνδέει τη συστηματική υγεία με την ευπάθεια των νευρικών κυττάρων.
Γλαύκωμα και Άλλες Νευροεκφυλιστικές Ασθένειες: Κοινά Χαρακτηριστικά
Η κυτταρική βλάβη του γλαυκώματος μοιάζει με αυτή της νόσου Αλτσχάιμερ, Πάρκινσον και άλλων εγκεφαλικών ασθενειών που σχετίζονται με την ηλικία. Σε όλες τις περιπτώσεις, οι ασθενείς χάνουν νευρώνες (RGCs στο γλαύκωμα· νευρώνες του φλοιού ή των βασικών γαγγλίων στην ΑΔ/ΝΠ) επί πολλά χρόνια, συχνά αθόρυβα στην αρχή. Αυτές οι διαταραχές μοιράζονται παράγοντες κινδύνου όπως ηλικία, παχυσαρκία και διαβήτης τύπου 2 (pmc.ncbi.nlm.nih.gov). Μια ανασκόπηση του 2024 σημειώνει ότι η παχυσαρκία και ο διαβήτης αυξάνουν τον κίνδυνο τόσο της ΑΔ όσο και της ΝΠ, και ότι το σύστημα ινσουλίνης/IGF μπορεί να βρίσκεται στη βάση αυτής της σύνδεσης (pmc.ncbi.nlm.nih.gov). Ομοίως, μεγάλης κλίμακας γενετικές και πληθυσμιακές μελέτες διαπιστώνουν ότι ο διαβήτης αυξάνει τον κίνδυνο γλαυκώματος (pmc.ncbi.nlm.nih.gov) (pubmed.ncbi.nlm.nih.gov). Σε μια ανάλυση Mendelian-Randomization με πάνω από 20.000 περιπτώσεις γλαυκώματος, μια υψηλότερη γενετική προδιάθεση για διαβήτη τύπου 2 αύξησε αιτιολογικά τις πιθανότητες γλαυκώματος κατά περίπου 10-15% (pubmed.ncbi.nlm.nih.gov). Υψηλότερη γενετικά προβλεπόμενη γλυκόζη νηστείας και HbA1c (δείκτες ελέγχου του σακχάρου στο αίμα) επίσης προέβλεψαν ασθενώς το γλαύκωμα (pubmed.ncbi.nlm.nih.gov). Στην πράξη, οι ασθενείς με διαβήτη συχνά εμφανίζουν χειρότερα αποτελέσματα γλαυκώματος. (Πράγματι, αναδρομικά δεδομένα σε μια μελέτη έδειξαν ότι οι διαβητικοί ασθενείς που λάμβαναν ινσουλίνη είχαν ταχύτερη απώλεια οπτικού πεδίου από εκείνους που λάμβαναν μετφορμίνη (pmc.ncbi.nlm.nih.gov).) Συνολικά αυτό υποστηρίζει ότι το υψηλό σάκχαρο στο αίμα και η κακή δράση της ινσουλίνης συμβάλλουν στη βλάβη του οπτικού νεύρου, όπως ακριβώς συμβαίνει και στις διαταραχές του εγκεφάλου.
Η φλεγμονή και το οξειδωτικό στρες είναι άλλες κοινές αλληλένδετες καταστάσεις. Στο γλαύκκωμα και στην Αλτσχάιμερ, το χρόνιο οξειδωτικό στρες συσσωρεύεται και κατακλύζει τους νευρώνες. Η οδός mTOR αλληλεπιδρά με αυτές τις διαδικασίες: τόσο ρυθμίζει το οξειδωτικό στρες όσο και ανταποκρίνεται σε αυτό (pmc.ncbi.nlm.nih.gov). Σε μοντέλα παθήσεων του αμφιβληστροειδούς (συμπεριλαμβανομένου του γλαυκώματος), η αναστολή του mTOR με ραπαμυκίνη μείωσε την οξειδωτική βλάβη και τη φλεγμονή (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Για παράδειγμα, οι οφθαλμικές σταγόνες ραπαμυκίνης σε αρουραίους μείωσαν την ενεργοποίηση των μικρογλοίων (ανοσοκύτταρα στον αμφιβληστροειδή) και διατήρησαν τα RGCs υπό υψηλή πίεση ενδοφθάλμιας πίεσης (pmc.ncbi.nlm.nih.gov). Ομοίως, η ραπαμυκίνη έχει βρεθεί ότι προστατεύει τους νευρώνες σε μοντέλα ΑΔ/ΝΠ υπό οξειδωτικές συνθήκες (pmc.ncbi.nlm.nih.gov). Αυτές οι ομοιότητες υποδηλώνουν ότι στρατηγικές που ενισχύουν τη σηματοδότηση IGF/mTOR (σε ισορροπία) ή καταπολεμούν το μεταβολικό στρες θα μπορούσαν να ωφελήσουν τόσο την υγεία του εγκεφάλου όσο και του ματιού.
Αντίσταση στην Ινσουλίνη, Μεταβολική Υγεία και Κίνδυνος Γλαυκώματος
Επειδή το IGF-1 και η ινσουλίνη είναι τόσο παρόμοια στη δομή και τη σηματοδότηση, η υγεία της ινσουλίνης συνδέεται στενά με την επιβίωση των RGCs. Η ινσουλίνη και το IGF-1 συνδέονται με σχετικούς υποδοχείς και ενεργοποιούν τις ίδιες μεταγενέστερες καταρράκτες (μέσω IRS→PI3K→Akt→mTOR) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Στον αμφιβληστροειδή, οι υποδοχείς ινσουλίνης είναι παρόντες στα RGCs (pmc.ncbi.nlm.nih.gov), και η σηματοδότηση της ινσουλίνης επηρεάζει τον μεταβολισμό του αμφιβληστροειδούς. Όταν το σώμα αναπτύσσει αντίσταση στην ινσουλίνη (όπως στον προδιαβήτη ή στον διαβήτη τύπου 2), οι νευρώνες του εγκεφάλου και του αμφιβληστροειδούς λαμβάνουν λιγότερο αποτελεσματικά σήματα ανάπτυξης. Η πειραματική διαταραχή της σηματοδότησης της ινσουλίνης σε τρωκτικά μπορεί να αυξήσει την πίεση των ματιών και να σκοτώσει τα RGCs (pmc.ncbi.nlm.nih.gov). Αντίθετα, η βελτίωση της ευαισθησίας στην ινσουλίνη φαίνεται νευροπροστατευτική: εικάζεται ότι ο καλός έλεγχος του διαβήτη μπορεί να μειώσει τον κίνδυνο γλαυκώματος.
Επιδημιολογικά δεδομένα το υποστηρίζουν αυτό. Άτομα με διαβήτη τύπου 2 έχουν σημαντικά υψηλότερο κίνδυνο γλαυκώματος (pmc.ncbi.nlm.nih.gov). Σε μια μεγάλη ανασκόπηση, ο διαβήτης (και η μεγαλύτερη διάρκειά του) συνδέθηκε με περισσότερο γλαύκωμα ακόμη και μετά την προσαρμογή για την ηλικία (pmc.ncbi.nlm.nih.gov). Όπως σημειώθηκε, μια πρόσφατη γενετική μελέτη υποστηρίζει επίσης τον διαβήτη ως ανεξάρτητο αιτιολογικό παράγοντα κινδύνου (pubmed.ncbi.nlm.nih.gov). Αυτό θα μπορούσε να οφείλεται σε πολλούς μηχανισμούς: τα υψηλά επίπεδα σακχάρου στο αίμα βλάπτουν τη μικροαγγείωση (μειώνοντας τη ροή αίματος στο οπτικό νεύρο), συσσωρεύονται προχωρημένα προϊόντα γλυκοζυλίωσης, και η αντίσταση στην ινσουλίνη στερεί από τα RGCs την υποστηρικτική σηματοδότηση.
Έλεγχος για αντίσταση στην ινσουλίνη. Για πρακτικό έλεγχο των ασθενών, ορισμένες εξετάσεις αίματος μπορούν να αξιολογήσουν τον μεταβολικό κίνδυνο. Οι πιο άμεσες είναι η γλυκόζη νηστείας και η HbA1c, οι οποίες μετρούν τα επίπεδα σακχάρου στο αίμα, και η ινσουλίνη νηστείας. Από την ινσουλίνη και τη γλυκόζη μπορεί κανείς να υπολογίσει το HOMA-IR (ένας πρόχειρος δείκτης αντίστασης στην ινσουλίνη). Ένα υψηλό HOMA-IR υποδηλώνει μεταβολικό σύνδρομο. Οι τυπικές εργαστηριακές εξετάσεις μπορούν να περιλαμβάνουν:
- Γλυκόζη νηστείας και HbA1c: Υψηλές τιμές (>100 mg/dL ή HbA1c >5,7% έως διαβητικά επίπεδα) υποδηλώνουν κακό έλεγχο του σακχάρου, που αποτελεί παράγοντα κινδύνου για γλαύκωμα (pubmed.ncbi.nlm.nih.gov).
- Ινσουλίνη νηστείας: Το φυσιολογικό είναι περίπου 2–20 µU/mL (διαφέρει ανά εργαστήριο). Αυξημένη ινσουλίνη νηστείας υποδηλώνει αντίσταση στην ινσουλίνη. Η παρατεταμένα υψηλή ινσουλίνη μαζί με τη γλυκόζη υποδηλώνει ότι τα κύτταρα δεν ανταποκρίνονται καλά.
- HOMA-IR: Υπολογίζεται ως (ινσουλίνη νηστείας × γλυκόζη νηστείας)/405. Τιμές άνω του ~2 υποδηλώνουν αντίσταση στην ινσουλίνη. Εάν αυτοί οι δείκτες είναι μη φυσιολογικοί, αλλαγές στον τρόπο ζωής ή φαρμακευτική αγωγή μπορεί να μειώσουν τον κίνδυνο για τα μάτια (και τον καρδιακό κίνδυνο).
Ισορροπία Αυτόνομου Νευρικού Συστήματος και Οφθαλμική Ροή Αίματος
Οι ασθενείς με γλαύκωμα συχνά εμφανίζουν σημάδια αυτόνομης ανισορροπίας, ειδικά στρες που οφείλεται στο συμπαθητικό σύστημα. Ένα βασικό μέτρο είναι η μεταβλητότητα του καρδιακού ρυθμού (HRV), η οποία ποσοτικοποιεί τις διακυμάνσεις μεταξύ των καρδιακών παλμών. Υψηλό HRV είναι ένα υγιές σημάδι ισχυρού παρασυμπαθητικού (καταπραϋντικού) τόνου και προσαρμοστικότητας· χαμηλό HRV υποδηλώνει συμπαθητική (στρες) κυριαρχία. Μελέτες διαπιστώνουν ότι οι ασθενείς με γλαύκωμα – συμπεριλαμβανομένων εκείνων με φυσιολογική ενδοφθάλμια πίεση («γλαύκωμα φυσιολογικής πίεσης») – συχνά έχουν μειωμένο HRV και σημάδια αγγειακής δυσρύθμισης. Για παράδειγμα, σε μία μελέτη, ασθενείς με γλαύκωμα φυσιολογικής πίεσης είχαν «επικράτηση συμπαθητικής δραστηριότητας» σε ένα τεστ στρες σε σύγκριση με υγιείς μάρτυρες (pmc.ncbi.nlm.nih.gov). Αυτοί οι ασθενείς εμφάνισαν επίσης μειωμένη ροή αίματος (χαμηλότερη διαστολική ταχύτητα) στις κεντρικές αρτηρίες του αμφιβληστροειδούς και των ακτινωτών σωμάτων (pmc.ncbi.nlm.nih.gov). Με άλλα λόγια, τα στρεσαρισμένα άτομα είχαν πιο συσπασμένα αμφιβληστροειδικά αγγεία.
Ακόμη πιο εντυπωσιακό, μια αναδρομική κλινική μελέτη χώρισε τους ασθενείς με γλαύκωμα ανάλογα με το HRV. Όσοι είχαν χαμηλό HRV (υψηλό στρες) είχαν πολύ ταχύτερη απώλεια νευρικών ινών και χειρότερη επιδείνωση του οπτικού πεδίου από τους ασθενείς με υψηλό HRV (pubmed.ncbi.nlm.nih.gov). Η ομάδα με χαμηλό HRV είχε κατά μέσο όρο λέπτυνση των νευρικών ινών του αμφιβληστροειδούς 1,44 µm/έτος έναντι 0,29 µm/έτος στην ομάδα με υψηλό HRV (σχεδόν πέντε φορές ταχύτερη) (pubmed.ncbi.nlm.nih.gov). Είχαν επίσης περισσότερες διακυμάνσεις στην ενδοφθάλμια πίεση και χαμηλότερη συνολική πίεση αιμάτωσης του ματιού. Αυτό υποδηλώνει ότι η αυτόνομη δυσλειτουργία – μετρήσιμη μέσω εξετάσεων καρδιακού ρυθμού – επιταχύνει τη βλάβη του γλαυκώματος, πιθανότατα επηρεάζοντας την οφθαλμική ροή αίματος και αυξάνοντας τη μεταβλητότητα της πίεσης (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Μέτρηση και βελτίωση του HRV. Αν και δεν είναι τυπική εργαστηριακή εξέταση, το HRV μπορεί να μετρηθεί με καταναλωτικές συσκευές (ζώνες στήθους ή smartwatches) που παρακολουθούν τα διαστήματα μεταξύ των παλμών. Οι ασθενείς που ενδιαφέρονται για ένα ολοκληρωμένο προφίλ κινδύνου θα μπορούσαν να μετρήσουν το HRV τους σε κατάσταση ηρεμίας (συχνά αναφέρεται ως «SDNN» ή «RMSSD») χρησιμοποιώντας καθοδηγούμενα πρωτόκολλα. Υψηλότερο HRV (περισσότερη μεταβλητότητα) είναι καλύτερο· χαμηλότερο HRV σηματοδοτεί χρόνιο στρες. Η βελτίωση του HRV μέσω τακτικής άσκησης, μείωσης του στρες και υγιεινής ύπνου θα μπορούσε να βοηθήσει στην ισορροπία του αυτόνομου συστήματος.
Συνοψίζοντας, το στρες και η αυτόνομη ανισορροπία αποτελούν πιθανούς παράγοντες που συμβάλλουν στο γλαύκωμα, συγκλίνοντας στην υγεία των RGCs επιδεινώνοντας τη ροή του αίματος και το μεταβολικό στρες. Αυτό συνδέεται με την ινσουλίνη/IGF-1: οι ορμόνες του στρες και τα σήματα ινσουλίνης αλληλοεπιδρούν (το στρες τείνει να αυξάνει το σάκχαρο στο αίμα και την αντίσταση στην ινσουλίνη). Επομένως, μια πολυδιάστατη προσέγγιση – μεταβολική υγεία, αυτόνομη ισορροπία και αναβολική σηματοδότηση – είναι απαραίτητη για την προστασία των RGCs.
Αξονική Μεταφορά και Επιβίωση Γαγγλιακών Κυττάρων του Αμφιβληστροειδούς
Τα RGCs έχουν πολύ μακριούς άξονες (το οπτικό νεύρο), βασιζόμενα στη συνεχή μεταφορά θρεπτικών ουσιών και πρωτεϊνών από το κυτταρικό σώμα στις απομακρυσμένες συνάψεις του εγκεφάλου. Η υγιής σηματοδότηση IGF-1/ινσουλίνης/mTOR υποστηρίζει τον μηχανισμό αξονικής μεταφοράς. Για παράδειγμα, το IGF-1 ενεργοποιεί την οδό PI3K/Akt, η οποία με τη σειρά της σταθεροποιεί τους μικροσωληνίσκους (τις «ράγες» για την αξονική μεταφορά) και προάγει την παραγωγή του tubulin, μιας βασικής δομικής πρωτεΐνης (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Σε πειράματα με τραυματισμό του οπτικού νεύρου, η ενεργοποίηση της σηματοδότησης IGF-1/mTOR ενίσχυσε την αναγέννηση των αξόνων των RGCs (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Αντίθετα, η ανεπάρκεια ή η αντίσταση στην ινσουλίνη μπορεί να βλάψει αυτή την υποστήριξη. Στον προδιαβήτη ή στον διαβήτη, οι νευρώνες μπορεί να χάσουν την ευαισθησία στην ινσουλίνη, παρόμοια με τους ανθεκτικούς στην ινσουλίνη ιστούς. Μια ανασκόπηση σημειώνει ότι η αδυναμία των κυττάρων να ανταποκριθούν στην ινσουλίνη (όπως στον διαβήτη τύπου 2) μπορεί να αυξήσει την ευπάθεια των RGCs (pmc.ncbi.nlm.nih.gov). Στην πράξη, αυτό θα μπορούσε να σημαίνει επιβραδυνόμενη αξονική μεταφορά και συσσώρευση τοξικών αποβλήτων.
Πρωτεΐνη Tau και άξονες: Μια άλλη σύνδεση είναι η πρωτεΐνη tau, μια μικροσωληνίσκων-σχετιζόμενη πρωτεΐνη που βοηθά στη διατήρηση της δομής του άξονα. Έχει βρεθεί ότι οι ασθενείς με γλαύκωμα έχουν μη φυσιολογική, υπερφωσφορυλιωμένη tau τόσο στα μάτια τους όσο και στο εγκεφαλονωτιαίο υγρό (pmc.ncbi.nlm.nih.gov). Αυτό είναι το ίδιο είδος παθολογίας tau που παρατηρείται στην Αλτσχάιμερ. Υπό υψηλή ενδοφθάλμια πίεση, τα ζώα εμφάνισαν εσφαλμένη εντόπιση της tau στα RGCs. Επειραματικά η μείωση της tau βελτίωσε την επιβίωση των RGCs (pmc.ncbi.nlm.nih.gov), τονίζοντας πώς το μεταβολικό στρες στους άξονες (όπως από διαταραγμένη σηματοδότηση ινσουλίνης) μπορεί να περιλαμβάνει αποτυχίες μεταφοράς που σχετίζονται με την tau.
Συνολικά, αναβολικά σήματα όπως το IGF-1 διατηρούν την αξονική μεταφορά και τις συνάψεις. Όταν αυτά τα σήματα μειώνονται (αντίσταση στην ινσουλίνη, διατροφικό στρες) ή όταν η tau απορυθμίζεται, τα RGCs χάνουν τη «σύνδεσή» τους και εκφυλίζονται. Αυτό υπογραμμίζει γιατί οι συστηματικές καταστάσεις επηρεάζουν τα νεύρα των ματιών.
Περιορισμός Θερμίδων, Νηστεία και "Μιμητικές" Θεραπείες
Ο περιορισμός θερμίδων (CR) και οι μιμητικές του ουσίες μπορούν να επηρεάσουν ευρέως τον άξονα IGF/mTOR μειώνοντας τα σήματα θρεπτικών ουσιών. Πολλές μελέτες σε ζώα υποδεικνύουν οφέλη του CR ή της νηστείας στη γήρανση του αμφιβληστροειδούς. Για παράδειγμα, μια μελέτη σε ποντίκια χρησιμοποίησε ένα σχήμα νηστείας κάθε δεύτερη ημέρα (μια μορφή CR) σε ένα μοντέλο που έμοιαζε με γλαύκωμα. Τα νηστικά ποντίκια είχαν πολύ λιγότερο θάνατο RGCs και εκφυλισμό του αμφιβληστροειδούς από τα κανονικά σιτισμένα ποντίκια, παρόλο που η ενδοφθάλμια πίεση παρέμεινε αμετάβλητη (pmc.ncbi.nlm.nih.gov). Η λειτουργία τους που σχετίζεται με την όραση διατηρήθηκε επίσης καλύτερα. Μηχανιστικά, η νηστεία αύξησε τα επίπεδα β-υδροξυβουτυρικού (ενός κετονοσώματος) στο αίμα και αύξησε τους δείκτες αυτοφαγίας και αντίστασης στο στρες στον αμφιβληστροειδή (pmc.ncbi.nlm.nih.gov). Εν ολίγοις, περίοδοι χαμηλής θερμιδικής πρόσληψης «επαναπρογραμμάτισαν» τους νευρώνες του αμφιβληστροειδούς να επιβιώσουν από το στρες, ενισχύοντας τις αντιοξειδωτικές άμυνες και την έκφραση αυξητικών παραγόντων. Ανασκοπήσεις καταλήγουν ότι το CR ενεργοποιεί προστατευτικές διαδικασίες όπως η αυτοφαγία και το μειωμένο οξειδωτικό στρες που είναι γνωστό ότι επιβραδύνουν τη νευρική γήρανση (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Επειδή η μακροχρόνια νηστεία είναι δύσκολη για τους περισσότερους ανθρώπους, οι ερευνητές μελετούν επίσης τα μιμητικά του περιορισμού θερμίδων – φάρμακα ή ενώσεις που ενεργοποιούν παρόμοιες οδούς. Δύο εξέχοντα παραδείγματα είναι η ραπαμυκίνη και η μετφορμίνη.
-
Η ραπαμυκίνη είναι ένα φάρμακο που αναστέλλει άμεσα το mTORC1. Σε οφθαλμολογικές έρευνες, η ραπαμυκίνη έχει δείξει ισχυρές νευροπροστατευτικές επιδράσεις. Σε μοντέλα γλαυκώματος, η ραπαμυκίνη μείωσε τον θάνατο των RGCs και τη φλεγμονή (pmc.ncbi.nlm.nih.gov). Οι τοπικές οφθαλμικές σταγόνες ραπαμυκίνης μείωσαν ακόμη και ελαφρώς την ενδοφθάλμια πίεση χαλαρώνοντας τον ιστό αποχέτευσης του ματιού (pmc.ncbi.nlm.nih.gov). Συγκεκριμένα, το όφελος της ραπαμυκίνης στον αμφιβληστροειδή συνδέεται με την ενίσχυση της αυτοφαγίας (της διαδικασίας ανακύκλωσης του κυττάρου) και την καταστολή της οξειδωτικής βλάβης (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ωστόσο, πειράματα υποδεικνύουν ότι ο ρόλος της αυτοφαγίας μπορεί να διαφέρει: μια αναφορά διαπίστωσε ότι σε ένα μοντέλο γλαυκώματος, η αυτοφαγία που προκαλείται από τη ραπαμυκίνη συσχετίστηκε στην πραγματικότητα με αυξημένη απώλεια RGCs (pmc.ncbi.nlm.nih.gov). Η γενική διαπίστωση παραμένει ότι η μέτρια αναστολή του mTOR (όπως με τη ραπαμυκίνη) συχνά προστατεύει τους στρεσαρισμένους νευρώνες σε μελέτες ζώων (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). (Η ραπαμυκίνη δοκιμάζεται σε οφθαλμικές παθήσεις κλινικά, αλλά είναι ένα ανοσοκατασταλτικό φάρμακο και δεν αποτελεί επί του παρόντος τυπική θεραπεία για το γλαύκωμα.)
-
Η μετφορμίνη είναι ένα ευρέως χρησιμοποιούμενο φάρμακο για τον διαβήτη που δρα εν μέρει ενεργοποιώντας την AMPK, έναν κυτταρικό αισθητήρα ενέργειας, μιμούμενη έτσι ορισμένα αποτελέσματα του CR. Μια μελέτη του 2025 έδειξε ότι η χορήγηση μετφορμίνης σε ποντίκια προστάτευσε τα RGCs τους σε ένα μοντέλο ισχαιμικής οφθαλμικής βλάβης (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Η μετφορμίνη διατήρησε σε μεγάλο βαθμό τον αριθμό των RGCs και τη δομή του αμφιβληστροειδούς μετά τον τραυματισμό, πιθανότατα ενεργοποιώντας την AMPK και ενισχύοντας την αυτοφαγία/μιτοφαγία (καθαρισμός κατεστραμμένων κυτταρικών τμημάτων) στον αμφιβληστροειδή (pmc.ncbi.nlm.nih.gov). Στην ίδια εργασία, μια μικρή μελέτη ασθενών διαπίστωσε ότι οι διαβητικοί ασθενείς με γλαύκωμα που λάμβαναν μετφορμίνη είχαν σταθερά οπτικά πεδία για 6 μήνες, ενώ όσοι λάμβαναν ινσουλίνη (αλλά όχι μετφορμίνη) εμφάνισαν επιδείνωση των πεδίων (pmc.ncbi.nlm.nih.gov). Αυτή η ένδειξη από την πραγματική ζωή υποδηλώνει ότι η μετφορμίνη μπορεί να επιβραδύνει την εξέλιξη του γλαυκώματος. Είναι σημαντικό ότι η μετφορμίνη είναι αρκετά ασφαλής και προσβάσιμη, οπότε αποτελεί ελκυστικό υποψήφιο για την προστασία των ματιών σε μεταβολικούς ασθενείς (αν και εξακολουθούν να απαιτούνται επίσημες δοκιμές).
-
Άλλες ενώσεις: Φυσικές ουσίες όπως η ρεσβερατρόλη (που βρίσκεται στα κόκκινα σταφύλια) έχουν μελετηθεί. Σε μοντέλα τρωκτικών, η ρεσβερατρόλη μείωσε το οξειδωτικό στρες και διατήρησε τα RGCs υπό πίεση ή ισχαιμία (pmc.ncbi.nlm.nih.gov). Λειτουργεί εν μέρει ενεργοποιώντας την SIRT1 (ένα ένζυμο «μακροζωίας») και την οδό επιβίωσης PI3K/Akt (pmc.ncbi.nlm.nih.gov). Αν και η ρεσβερατρόλη είναι λιγότερο ισχυρή από ένα φάρμακο όπως η μετφορμίνη, αποτελεί παράδειγμα της γενικής ιδέας: αντιοξειδωτικές και θρεπτικές θεραπείες που προέρχονται από τη διατροφή μπορούν να προστατεύσουν τους νευρώνες του αμφιβληστροειδούς.
Συνοψίζοντας, παρεμβάσεις που μετρίως μετριάζουν το σήμα ανάπτυξης IGF/mTOR – όπως η νηστεία, φάρμακα όπως η ραπαμυκίνη ή η μετφορμίνη, ή ακόμα και διατροφικές ενώσεις – τείνουν να ενεργοποιούν τις οδούς κυτταρικού καθαρισμού και να ενισχύουν την ανθεκτικότητα των νευρώνων. Αυτά έχουν δείξει νευροπροστατευτικές επιδράσεις στον αμφιβληστροειδή. Εξακολουθούν να είναι πειραματικά για το γλαύκωμα, αλλά επικυρώνουν την αρχή ότι η μεταβολική κατάσταση και η διατροφή μπορούν να επηρεάσουν άμεσα την υγεία των ματιών (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Υποψήφιοι Βιοδείκτες και Πρακτικές Εξετάσεις
Δεδομένων αυτών των γνώσεων, τι μπορούν να μετρήσουν οι ασθενείς στο αίμα ή μέσω απλών εξετάσεων για να λάβουν μια ένδειξη για τον άξονα IGF/mTOR και τον μεταβολικό τους κίνδυνο; Ακολουθούν ορισμένοι υποψήφιοι βιοδείκτες και πώς να τους ερμηνεύσετε:
-
IGF-1 (Εξέταση αίματος): Υπάρχει μια τυποποιημένη εξέταση αίματος για το IGF-1 (συχνά γίνεται κατά την αξιολόγηση προβλημάτων ανάπτυξης). Τα επίπεδα εξαρτώνται από την ηλικία (κορυφή στη νεότητα, μείωση με την ηλικία). Οι τυπικές τιμές ενηλίκων κυμαίνονται περίπου 80–350 ng/mL (διαφέρει ανά εργαστήριο). Ένα χαμηλό IGF-1 για την ηλικία μπορεί να υποδηλώνει κακή σηματοδότηση αυξητικής ορμόνης ή υποσιτισμό· ένα υψηλό IGF-1 μπορεί να εμφανιστεί σε ακρομεγαλία ή σε δίαιτες υψηλής πρωτεΐνης. Θεωρητικά, ένα εξαιρετικά χαμηλό IGF-1 θα μπορούσε να σημαίνει λιγότερη νευροτροφική υποστήριξη, ενώ ένα πολύ υψηλό IGF-1 χρόνια μπορεί να αυξήσει τους κινδύνους που σχετίζονται με την ανάπτυξη (όπως ορισμένοι καρκίνοι). Στην πράξη, μία μελέτη δεν βρήκε διαφορά στο IGF-1 του αίματος μεταξύ ασθενών με γλαύκωμα και ομάδων ελέγχου (pubmed.ncbi.nlm.nih.gov). Αυτό υποδηλώνει ότι μόνο το κυκλοφορούν IGF-1 δεν διαγιγνώσκει τον κίνδυνο γλαυκώματος. Ωστόσο, μια εξέταση IGF-1 θα μπορούσε να αποτελεί μέρος ενός συνολικού ενδοκρινολογικού πίνακα. Εάν το IGF-1 σας βγει χαμηλό στον έλεγχο, ίσως αξίζει να ελέγξετε τις σχετικές ορμόνες (αυξητική ορμόνη, κατάσταση διατροφής).
-
Ινσουλίνη και HOMA-IR: Όπως σημειώθηκε, η υψηλή ινσουλίνη νηστείας υποδηλώνει αντίσταση στην ινσουλίνη. Εάν έχετε γλυκόζη νηστείας και ινσουλίνη, ακόμη και ένας ασθενής χωρίς διαβήτη μπορεί να υπολογίσει το HOMA-IR. Για παράδειγμα, ινσουλίνη (µU/mL) × γλυκόζη νηστείας (mg/dL) / 405. Τιμές άνω του ~2 υποδηλώνουν μειωμένη ευαισθησία στην ινσουλίνη. Οι ασθενείς μπορούν συχνά να λάβουν αυτές τις εξετάσεις μέσω ετήσιων ελέγχων ή απευθείας από εργαστήρια. Υψηλό HOMA-IR ή αυξημένη ινσουλίνη + γλυκόζη σηματοδοτούν μεταβολική καταπόνηση, η οποία συσχετίζεται με κίνδυνο γλαυκώματος (pubmed.ncbi.nlm.nih.gov) και γενικό αγγειακό κίνδυνο.
-
Αιμοσφαιρίνη A1c (HbA1c): Αυτή είναι μια συνήθης εξέταση για το μέσο σάκχαρο αίματος για 3 μήνες. Τιμές άνω του 5,7% υποδηλώνουν προδιαβήτη· άνω του 6,5% σημαίνουν διαβήτη. Η μελέτη MR (pubmed.ncbi.nlm.nih.gov) υποδηλώνει ότι ακόμη και μέτριες αυξήσεις στο σάκχαρο του αίματος (γλυκόζη νηστείας ή HbA1c) συνδέονταν με υψηλότερες πιθανότητες γλαυκώματος. Η διατήρηση της HbA1c εντός του φυσιολογικού εύρους (<5,7%) είναι ένας στόχος όχι μόνο για την πρόληψη του διαβήτη αλλά πιθανώς και για την υγεία των ματιών.
-
Βήτα-υδροξυβουτυρικό (Επίπεδα κετόνων): Αυτό μπορεί να μετρηθεί στο αίμα (μέσω εργαστηρίου ή οικιακού μετρητή) ή στα ούρα (κετονικές ταινίες). Υψηλότερα επίπεδα του κετονοσώματος β-υδροξυβουτυρικού (π.χ. >0,5 mM νηστείας) υποδηλώνουν μετατόπιση προς τον μεταβολισμό λίπους, όπως συμβαίνει στη νηστεία ή στις κετογονικές δίαιτες. Στη μελέτη ποντικιών που αναφέρθηκε παραπάνω, το υψηλότερο β-υδροξυβουτυρικό ήταν δείκτης της ευεργετικής απόκρισης ασιτίας (pmc.ncbi.nlm.nih.gov). Έχει επίσης άμεσους νευροπροστατευτικούς σηματοδοτικούς ρόλους. Έτσι, μια μέτρια αύξηση των κετόνων (κατά τη νηστεία ή την κετογονική δίαιτα) θεωρείται γενικά θετική («μεταβολική ευελιξία»). Επίμονα υψηλά επίπεδα κετόνων εκτός διατροφικού πλαισίου θα μπορούσαν να σηματοδοτούν μη διαχειριζόμενο διαβήτη (κετοξέωση), οπότε να ερμηνεύονται πάντα με βάση το πλαίσιο.
-
Αδιπονεκτίνη, Λεπτίνη και Λιπιδαιμικό προφίλ: Αυτοί είναι ευρύτεροι μεταβολικοί βιοδείκτες. Η αδιπονεκτίνη (μια πρωτεΐνη από τον λιπώδη ιστό) συνήθως μειώνεται με την αντίσταση στην ινσουλίνη· υψηλότερη αδιπονεκτίνη είναι προστατευτική για τα αιμοφόρα αγγεία. Τα επίπεδα λεπτίνης αυξάνονται με την παχυσαρκία. Αν και δεν χρησιμοποιούνται κλινικά για το γλαύκωμα, μη φυσιολογικά πρότυπα (υψηλή λεπτίνη, χαμηλή αδιπονεκτίνη) θα υπονοούσαν μεταβολικό σύνδρομο, το οποίο είναι επιβλαβές για την υγεία των ματιών. Ο έλεγχος της χοληστερόλης και της αρτηριακής πίεσης είναι επίσης συνετός, καθώς η μελέτη MR (pubmed.ncbi.nlm.nih.gov) υπαινίχθηκε ότι η υψηλή αρτηριακή πίεση έχει κάποιο κίνδυνο για γλαύκωμα.
-
Φλεγμονώδεις Δείκτες (CRP, IL-6): Η χρόνια φλεγμονή χαμηλού επιπέδου μπορεί να συνδέεται με νευροεκφυλισμό. Μια απλή εξέταση C-αντιδρώσας πρωτεΐνης (CRP) (μέρος πολλών ετήσιων εργαστηριακών εξετάσεων) μπορεί να αποκαλύψει συστηματική φλεγμονή. Το αυξημένο CRP δεν είναι ειδικό, αλλά οι ασθενείς μπορεί να παρατηρήσουν εάν υπάρχει συστηματικό στρες/φλεγμονή.
-
Μέτρηση HRV: Όπως συζητήθηκε, το HRV δεν είναι εξέταση αίματος αλλά μια προσβάσιμη εξέταση χρησιμοποιώντας φορητή τεχνολογία. Συσκευές όπως smartwatches ή ζώνες στήθους (Polar, Garmin, Apple Watch, κ.λπ.) μπορούν να καταγράψουν το HRV σε συνθήκες ηρεμίας. Οι ασθενείς πρέπει να ακολουθούν τυποποιημένη μέτρηση (π.χ. πρωινή ύπτια θέση, μέσος όρος πάνω από 5 λεπτά). Μια ιδιαίτερα χαμηλή ένδειξη HRV (ειδικά με την πάροδο του χρόνου) υποδηλώνει συμπαθητική κυριαρχία. Οποιοδήποτε σταθερό μοτίβο χαμηλού HRV μπορεί να οδηγήσει σε συζήτηση με τον γιατρό σας σχετικά με τη διαχείριση του στρες ή έναν καρδιαγγειακό έλεγχο.
-
Εξετάσεις ειδικές για τα μάτια: Αν και δεν είναι εξετάσεις αίματος, να έχετε κατά νου ότι η απεικόνιση του αμφιβληστροειδούς (σαρώσεις OCT) και οι εξετάσεις οπτικού πεδίου είναι άμεσοι τρόποι για τον εντοπισμό του κινδύνου γλαυκώματος που ήδη χρησιμοποιούνται. Για παράδειγμα, η απώλεια του στρώματος νευρικών ινών του αμφιβληστροειδούς στην OCT ή οι αλλαγές στην περιμετρία του οπτικού πεδίου είναι άμεσοι βιοδείκτες νευροεκφυλισμού στο μάτι (pubmed.ncbi.nlm.nih.gov). Αυτά θα εντασσόταν επίσης στην «πολυστοχευμένη ανάλυση προφίλ».
Στην πράξη, μια πολυστοχευμένη προσέγγιση θα συνδύαζε συστηματικά και τοπικά δεδομένα. Για παράδειγμα, ένας ασθενής με υψηλή γλυκόζη νηστείας, χαμηλό IGF-1 και χαμηλό HRV (μαζί με κάποια λέπτυνση του οπτικού νεύρου στην OCT) θα μπορούσε να χαρακτηριστεί ως υψηλού κινδύνου για εξέλιξη γλαυκώματος. Αντίθετα, κάποιος με καλά ελεγχόμενο σάκχαρο στο αίμα, φυσιολογικό IGF-1, και υγιές HRV μπορεί να έχει καλύτερη πρόγνωση.
Ερμηνεία Αποτελεσμάτων:
- Τα φυσιολογικά εύρη διαφέρουν ανά εργαστήριο. Πάντα να συγκρίνετε το IGF-1 με την προσαρμοσμένη στην ηλικία νόρμα· συμβουλευτείτε έναν πάροχο υγειονομικής περίθαλψης για να ερμηνεύσετε υψηλές ή χαμηλές τιμές.
- Εξετάσεις γλυκόζης/ινσουλίνης: χρησιμοποιήστε κλινικά όρια (γλυκόζη >100 mg/dL, ινσουλίνη >15–20 µU/mL συχνά απαιτούν παρακολούθηση).
- HRV: τα υγιή άτομα έχουν συνήθως SDNN (ένα συνολικό μέτρο HRV) άνω των 50 ms. Τιμές κάτω των 20 ms είναι αρκετά χαμηλές (παρατηρούνται σε σοβαρό στρες ή ασθένεια) (pubmed.ncbi.nlm.nih.gov). Δεν υπάρχει ένα ενιαίο «φυσιολογικό» HRV, αλλά οι τάσεις (βελτίωση ή επιδείνωση) είναι πληροφοριακές.
Η λήψη αυτών των εξετάσεων είναι συχνά δυνατή μέσω της συνήθους υγειονομικής περίθαλψης ή απευθείας από εργαστήρια. Για παράδειγμα, πολλά εμπορικά εργαστήρια προσφέρουν μια εξέταση IGF-1 και πίνακα ινσουλίνης/γλυκόζης. Πάντα να κάνετε αυτές τις εξετάσεις νηστικοί το πρωί. Εάν σκοπεύετε να χρησιμοποιήσετε φορητό HRV, επιλέξτε μια αξιόπιστη εφαρμογή ή συσκευή και μετρήστε τακτικά για να λάβετε ένα βασικό επίπεδο.
Συμπέρασμα
Συνολικά, το σύστημα σηματοδότησης IGF-1/ινσουλίνης/mTOR αποτελεί έναν κεντρικό σύνδεσμο μεταξύ του μεταβολισμού και της υγείας των νεύρων σε μάτι και εγκέφαλο. Ισχυρά στοιχεία δείχνουν ότι η υγιής αναβολική σηματοδότηση (καλή δράση ινσουλίνης και μέτρια επίπεδα IGF-1) βοηθά στη διατήρηση της λειτουργίας των γαγγλιακών κυττάρων του αμφιβληστροειδούς, ενώ η αντίσταση στην ινσουλίνη και το μεταβολικό στρες την υπονομεύουν. Ταυτόχρονα, η αυτόνομη ισορροπία (όπως παρακολουθείται από το HRV) επηρεάζει την οφθαλμική ροή αίματος και την εξέλιξη της νόσου. Παρεμβάσεις που βελτιώνουν τη μεταβολική υγεία – από τη διατροφή και την άσκηση έως φάρμακα όπως η μετφορμίνη ή προσεγγίσεις που μιμούνται τη νηστεία – δείχνουν νευροπροστατευτικές επιδράσεις σε μοντέλα γλαυκώματος.
Οι ασθενείς και οι κλινικοί ιατροί μπορούν να χρησιμοποιήσουν αυτές τις γνώσεις συνδυάζοντας παραδοσιακές οφθαλμολογικές εξετάσεις (ενδοφθάλμια πίεση, OCT, οπτικό πεδίο) με συστηματικούς βιοδείκτες. Ο έλεγχος του σακχάρου στο αίμα, των επιπέδων λιπιδίων, ακόμη και του IGF-1 μπορεί να δώσει ενδείξεις για την ευπάθεια του οπτικού νεύρου. Η παρακολούθηση της μεταβλητότητας του καρδιακού ρυθμού προσφέρει ένα παράθυρο στο στρες σε ολόκληρο το σώμα. Αν και καμία μεμονωμένη εξέταση δεν θα προβλέψει το γλαύκωμα, ένα πολυστοχευμένο προφίλ που ενσωματώνει μεταβολικά, ορμονικά και νευρικά δεδομένα θα μπορούσε να βοηθήσει στην έγκαιρη αναγνώριση ατόμων υψηλού κινδύνου, πιθανώς καθοδηγώντας πιο επιθετικές νευροπροστατευτικές στρατηγικές.
Μελλοντική έρευνα θα βελτιώσει ποιους βιοδείκτες εντοπίζουν καλύτερα το επικείμενο γλαύκωμα (πέρα από την ενδοφθάλμια πίεση) και θα εξετάσει αν οι μεταβολικές ή μιμητικές θεραπείες CR μπορούν να επιβραδύνουν την ασθένεια. Προς το παρόν, οι ασθενείς μπορούν να επικεντρωθούν σε γνωστούς παράγοντες: να διατηρούν το σάκχαρο στο αίμα, την αρτηριακή πίεση και το βάρος σε έλεγχο, να μειώνουν το χρόνιο στρες και να εξετάσουν το ενδεχόμενο να συζητήσουν με τον γιατρό τους εάν φάρμακα όπως η μετφορμίνη (εάν είναι διαβητικοί) ή αλλαγές στον τρόπο ζωής θα μπορούσαν να έχουν το πρόσθετο όφελος της προστασίας της όρασης (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Με αυτόν τον τρόπο, η φροντίδα των ματιών γίνεται ολιστική: δεν αφορά μόνο τον βολβό του ματιού, αλλά την ανάπτυξη και την ενεργειακή ισορροπία ολόκληρου του σώματος.