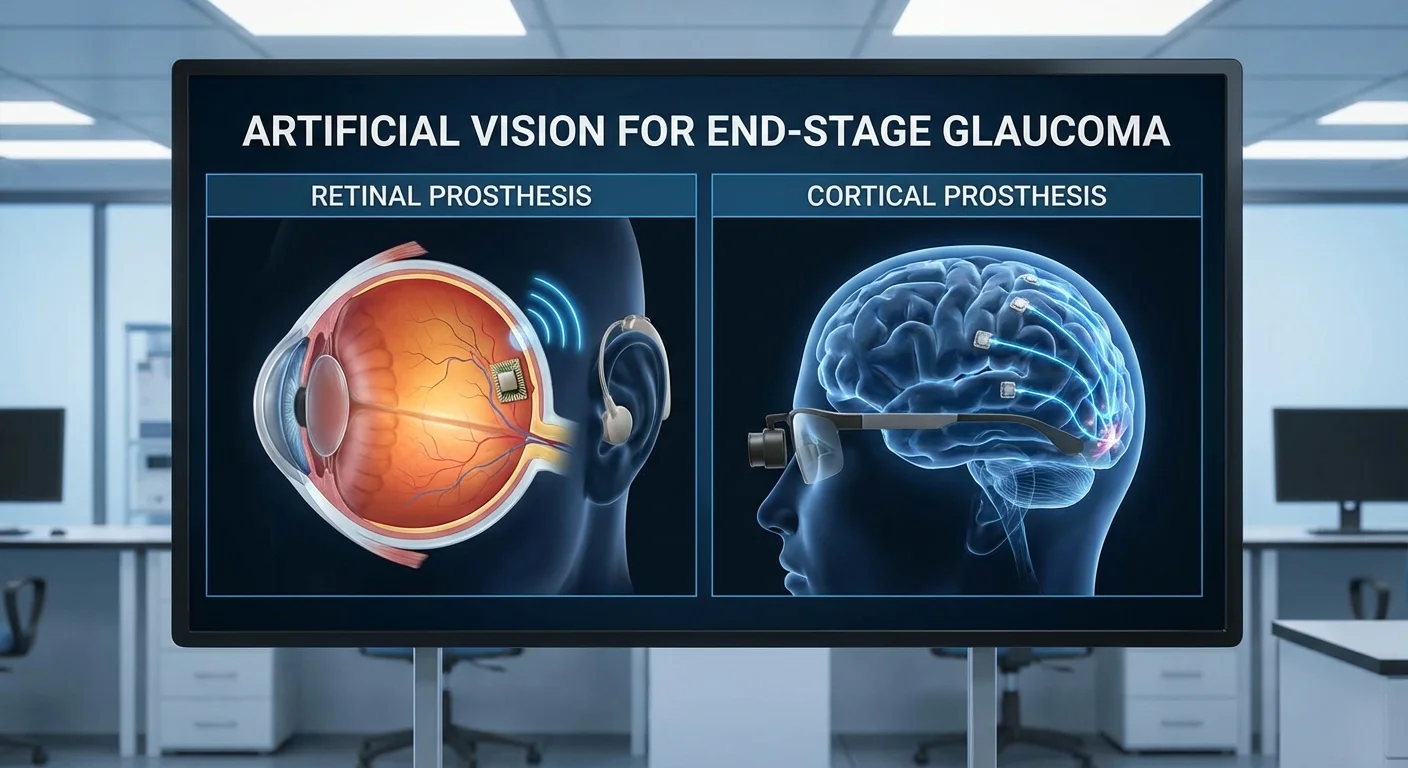
Umělé vidění pro pokročilé stadium glaukomu: Sítnicové vs. kortikální protézy
Pokročilý glaukom ničí zrakový nerv a retinální gangliové buňky (RGC), což vede ke slepotě pacientů. Umělé vidění (vizuální protéza) má za cíl obejít toto poškození. Většina existujících protéz cílí na sítnici nebo zrakový nerv, ale v konečném stadiu glaukomu jsou tyto cesty zničeny. Místo toho vědci zkoumají implantáty, které přímo stimulují zrakovou kůru (mozek). Tento článek srovnává vnitřní sítnicové (založené na oku) versus kortikální (založené na mozku) protézy pro slepotu způsobenou glaukomem.
U stavů jako retinitis pigmentosa nebo makulární degenerace fotoreceptory odumírají, ale RGC a zrakový nerv zůstávají neporušené (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Sítnicové implantáty zde fungují. Například Argus II (epiretinální implantát) získal schválení FDA pro retinitis pigmentosa v roce 2013 (pmc.ncbi.nlm.nih.gov). Tato zařízení mohou obnovit základní vnímání světla a detekci pohybu (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Glaukom je však odlišný: RGC a zrakový nerv jsou zničeny, takže signál ze sítnicového implantátu nemá kam jít (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). V nových testech, jako je raná studie ORION, je cílem zcela „obejít nemocnou anatomii oka“ odesláním elektrických signálů přímo do zrakové kůry mozku (pmc.ncbi.nlm.nih.gov).
Stručně řečeno, sítnicové implantáty vyžadují přežívající sítnicové neurony a neporušený zrakový nerv (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Jsou navrženy pro onemocnění vnější sítnice (ztráta fotoreceptorů), kde RGC stále existují (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Naopak, kortikální implantáty cílí na pacienty s těžkou degenerací vnitřní sítnice nebo poškozením zrakového nervu (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Pro pokročilý glaukom (bez RGC) jsou kortikální přístupy jedinou realistickou protetickou možností (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Vnitřní sítnicové implantáty
Vnitřní sítnicové protézy (často nazývané „bionické oči“) používají externí kameru (obvykle na brýlích) k zachycování obrazů a jejich převodu na elektrické pulzy. Tyto pulzy jsou dodávány prostřednictvím pole mikroelektrod umístěných na nebo pod sítnicí (pmc.ncbi.nlm.nih.gov). Epiretinální implantáty (jako Argus II) jsou umístěny na povrchu sítnice vedle RGC, zatímco subretinální implantáty leží pod sítnicí mezi fotoreceptory. Existují také suprachoroidální designy (elektrody mezi sítnicí a sklérou). Ve všech případech je cílem elektricky stimulovat zbývající sítnicové neurony.
Požadavky a kandidáti
Kandidáti na sítnicové implantáty musí mít ztracené fotoreceptorové vidění, ale stále si zachovat neporušenou vnitřní sítnici (gangliové a bipolární buňky) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Typickými kandidáty jsou pacienti s konečným stadiem retinitis pigmentosa nebo geografickou atrofií (pokročilá makulární degenerace), nikoli pacienti s glaukomem. Pacientům s glaukomem chybí životaschopné RGC, takže sítnicové protézy pro ně obecně nemohou fungovat (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Chirurgický zákrok a rizika
Implantace sítnicového zařízení vyžaduje vitreoretinálního chirurga. Jsou zapotřebí zákroky jako pars plana vitrektomie (odstranění sklivce) a připevnění pole elektrod (www.sciencedirect.com). Ve srovnání s operací mozku je sítnicová chirurgie méně složitá. Epiretinální implantáty jsou „méně komplikované a [nesou] nižší úroveň rizika během implantace“ než kortikální zařízení (pmc.ncbi.nlm.nih.gov). Nicméně, mohou nastat vážné oční komplikace. Například ve studii Argus II s 30 pacienty zažilo polovina účastníků během 5 let nežádoucí události související se zařízením nebo chirurgickým zákrokem (pmc.ncbi.nlm.nih.gov). Nejčastějšími problémy byly eroze spojivky (růžové oko) a oční hypotenze (abnormálně nízký oční tlak) (pmc.ncbi.nlm.nih.gov). Celkově asi 40 % subjektů mělo vážnou nežádoucí událost (polovina z nich byla reverzibilní) (pmc.ncbi.nlm.nih.gov). Systematické přehledy potvrzují, že epiretinální implantáty mívají více komplikací než sub- nebo suprachoroidální designy (pmc.ncbi.nlm.nih.gov).
Prostorové rozlišení a zrakový výkon
Současné sítnicové implantáty produkují vidění s velmi nízkým rozlišením. Například pole 6×10 (60 elektrod) implantátu Argus II je analogické kameře s rozlišením 6×10 pixelů. V praxi většina subjektů vnímá pouze velmi základní vzory světla a tmy. Studie uvádějí, že uživatelé epiretinálních implantátů dokážou lépe lokalizovat vysoce kontrastní tvary a detekovat pohyb, když je zařízení aktivní (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). V jednom systematickém přehledu se výkon při úkolu „lokalizace čtverce“ s vysokým kontrastem zlepšil až o 89 % s aktivním implantátem (pmc.ncbi.nlm.nih.gov). Přesto zraková ostrost s těmito zařízeními zůstává extrémně nízká – i ty nejlepší zaznamenané případy byly pouze kolem 20/460 až 20/550 ve Snellenově škále (pmc.ncbi.nlm.nih.gov) (daleko pod hranicí 20/200 pro právní slepotu).
Subretinální implantáty (jako systém Alpha IMS/AMS) dosáhly mírně vyšší hustoty (stovky pixelů fotodiod namísto desítek elektrod). Nedávný souhrn uvádí mřížkové ostrosti až 3,33 cyklů na stupeň (ekvivalent přibližně 20/460 vidění) a určitou schopnost rozpoznávat jednoduché pohyby a velká písmena (pmc.ncbi.nlm.nih.gov). Nicméně, i tyto představují pouze rudimentární vidění.
Trénink a adaptace
Uživatelé sítnicových implantátů vyžadují rozsáhlý trénink a rehabilitaci, aby interpretovali neobvyklé vizuální signály. Pacienti v klinických studiích obvykle podstupují měsíce tréninku s očními terapeuty. Například účastníci studie Argus II byli „pečlivě vybráni“ a dostali rozsáhlý trénink v používání zařízení (pmc.ncbi.nlm.nih.gov). Naučili se úkoly jako lokalizace jasného čtverce, detekce pohybu a rozpoznávání základních tvarů. Toto podpůrné laboratorní prostředí však nemusí odrážet reálné použití; jedna studie zjistila, že komerční uživatelé se kvůli problémům s použitelností často méně spoléhají na implantát v každodenním životě (pmc.ncbi.nlm.nih.gov).
Funkční výsledky a kvalita života
I s technologií za tisíce dolarů je obnovené vidění velmi omezené. Realistické cíle pro sítnicové implantáty zahrnují navigaci a orientaci a hrubou lokalizaci objektů, spíše než čtení nebo rozpoznávání obličejů. Ve studiích Argus II pacienti s aktivovaným implantátem výrazně lépe plnili úkoly orientace a mobility (pmc.ncbi.nlm.nih.gov). Mnozí dokázali detekovat dveře nebo okna, sledovat jasné čáry na zemi a lokalizovat velké objekty. V každodenním životě uživatelé uvádějí zlepšení mobility a nezávislosti. Systematický přehled zjistil, že příjemci sítnicových implantátů uváděli lepší orientaci a mobilitu, což jim pomáhá s každodenními úkoly (pmc.ncbi.nlm.nih.gov). Vidění však zůstává daleko od normálního: autoři studie upozorňují, že i se zařízením zůstala ostrost pod 20/200 (legálně slepí) (pmc.ncbi.nlm.nih.gov).
Kortikální implantáty
Kortikální vizuální protézy zaujímají velmi odlišný přístup: obcházejí oko a stimulují přímo mozek. Elektrody jsou umístěny na nebo v zrakové kůře (oblast mozku v zadní části hlavy, která zpracovává zrak). Externí kamera a procesor převádějí obrazy na vzory elektrické stimulace, které jsou bezdrátově odesílány do těchto kortikálních elektrod. Protože signál obchází sítnici a zrakový nerv, tato metoda funguje i v případě, že jsou tyto struktury zničeny.
Jak fungují
Například systém ORION společnosti Second Sight používá mřížku elektrod umístěných na okcipitální kůře (vytvářející fosfény – světelné body – v zorném poli pacienta) (pmc.ncbi.nlm.nih.gov). Další design (Illinois ICVP) používá pole pronikajících elektrod v kůře (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). V jedné studii bylo do zrakové kůry slepého dobrovolníka implantováno 96-elektrodové pole Utah. Elektrická stimulace tam produkovala jednoduché modrobílé blikající body, které sledovaly zorné pole. Působivé je, že pacient dokázal rozlišit hranice objektů a dokonce identifikovat různá písmena podle jejich obrysů (pmc.ncbi.nlm.nih.gov). Tyto počáteční výsledky ukazují, že kortikální implantát může skutečně vytvořit vzorované vidění v lidském mozku.
Kritéria pro kandidáty
Kortikální implantáty jsou určeny pro lidi s úplnou, neléčitelnou slepotou a bez užitečného zraku. V praxi protokoly studií vyžadují žádné vnímání světla v žádném oku (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Například klinická studie Orion přijímá pacienty, kteří jsou oboustranně slepí (pouhé vnímání světla nebo horší) v důsledku poškození kdekoli podél zrakové dráhy (onemocnění sítnice, poranění zrakového nervu, glaukom atd.) (www.ninds.nih.gov). Jakýkoli zbývající zrak by učinil osobu nezpůsobilou, protože invazivní operace mozku by mohla ohrozit toto zbytkové vidění (pmc.ncbi.nlm.nih.gov). Ve skutečnosti studie zdůrazňují, že lidé způsobilí pro sítnicové implantáty (ti s intaktní vnitřní sítnicí) jsou obecně špatnými kandidáty pro kortikální implantáty (pmc.ncbi.nlm.nih.gov). Kortikální zařízení tedy představují poslední možnost pro obnovu zraku u zcela slepých jedinců.
Chirurgická rizika
Kortikální protézy vyžadují neurochirurgii (kraniotomii) k implantaci elektrod na mozek. To je očividně invazivnější než oční chirurgie. Potenciální rizika zahrnují cévní mozkovou příhodu, infekci nebo neurologické poškození. V praxi malé pilotní studie zatím prokázaly chirurgickou bezpečnost, ale velikost vzorků je malá. Například počáteční studie ORION implantovala své 60-elektrodové pole šesti slepým subjektům bez jakýchkoli závažných nežádoucích událostí souvisejících s implantátem (pmc.ncbi.nlm.nih.gov). (Všech šest uvedlo, že vidí fosfény s aktivovaným zařízením.) Nicméně, odborníci varují, že k operaci mozku je třeba přistupovat velmi opatrně, a proto jsou zvažováni pouze zcela slepí kandidáti (pmc.ncbi.nlm.nih.gov).
Prostorové rozlišení a zrakový výkon
Prostorové rozlišení pro kortikální implantáty je v současnosti také velmi nízké. Stávající zařízení mají nanejvýš několik desítek elektrod. ORION například použil 60 elektrod na kůře (pmc.ncbi.nlm.nih.gov). I s desítkami elektrod je „obraz“, který pacient vnímá, extrémně zrnitý. Ve výše zmíněné studii s 96 elektrodami pacienti dokázali vnímat pouze velmi jednoduché vzory (čáry, jednoduchá písmena). Dosažení jemnějších detailů by vyžadovalo stovky nebo tisíce elektrod rozložených přes více oblastí kůry — technologie, která pro lidi zatím neexistuje.
Trénink je podobně intenzivní. Stejně jako u sítnicových systémů se pacienti s kortikálními implantáty musí naučit interpretovat svůj abnormální vizuální vstup. Rané zprávy naznačují, že pacienti se mohou časem naučit rozpoznávat velké tvary a písmena, ale to vyžaduje dlouhou rehabilitaci. Zatím nejsou publikovány údaje o formálních tréninkových režimech pro kortikální implantáty, ale analogicky k sítnicovým studiím očekáváme, že k dosažení jakékoli praktické užitečnosti by byly zapotřebí roky specializovaného tréninku.
Funkční výsledky
Žádná kortikální protéza dosud neprodukovala úroveň vidění blízkou normální. Zatím jsou cíle konzervativní: navigace a lokalizace objektů. Studie se zaměřují na úkoly jako identifikace velkých jasných objektů, detekce pohybu a vyhýbání se překážkám. Jak poznamenal jeden přehled, vizuální protézy mohou nejlépe pomoci s orientací a navigací, úkoly, kde současné technologie pro nevidomé (jako jsou aplikace pro chytré telefony) stále zaostávají (pmc.ncbi.nlm.nih.gov). V experimentálních podmínkách slepá zvířata s mozkovými stimulačními protézami úspěšně procházela bludišti pomocí umělých podnětů. V lidských studiích jeden pacient, který identifikoval písmena pomocí ORION, rozpoznal pouze velmi velké, izolované znaky (pmc.ncbi.nlm.nih.gov).
Stručně řečeno, rané studie kortikálních implantátů ukazují, že pacienti dokážou vnímat jednoduché vzory světla a používat je k odhadování tvarů nebo písmen. To naznačuje možné přínosy pro úkoly jako lokalizace dveří nebo hledání hran. Nicméně, jemné rozpoznávání objektů (např. obličejů nebo textu) zůstává daleko za současnými možnostmi. Měření kvality života pro kortikální implantáty dosud nebyla hlášena; probíhající studie plánují zahrnout výsledky hlášené pacienty a funkční testy (www.ninds.nih.gov), aby zjistily, zda dojde k jakýmkoli zlepšením v každodenním životě.
Srovnávací shrnutí
-
Chirurgická složitost: Sítnicové implantáty zahrnují oční chirurgii (vitrektomii a umístění sítnicové elektrody). Kortikální implantáty vyžadují operaci mozku (kraniotomii a kortikální pole elektrod). Epiretinální chirurgie je pro sítnicové specialisty poměrně rutinní, zatímco kortikální implantace s sebou nese inherentně vyšší neurologické riziko. Nedávný přehled poznamenává, že i mírné zbývající vidění by bylo ztraceno při operaci mozku (pmc.ncbi.nlm.nih.gov), což podtrhuje riziko kortikální chirurgie.
-
Prostorové rozlišení: Oba přístupy v současnosti poskytují vidění s velmi nízkým rozlišením. Sítnicová zařízení používají řádově 60–150 elektrod nebo pixelů, což poskytuje pouze hrubé světelné vzory (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kortikální pole se také pohybují v desítkách až nízkých stovkách. Žádný přístup nemůže produkovat více než velmi hrubé tvary. Hlášená zraková ostrost u sítnicových zařízení zřídka přesahuje ~20/500 (pmc.ncbi.nlm.nih.gov). Kortikální ostrost je ještě obtížnější definovat, ale očekává se, že bude podobně nízká vzhledem k malému počtu elektrod.
-
Trénink/adaptace: Všichni implantovaní pacienti potřebují rozsáhlou rehabilitaci. Účastníci klinických studií dostávají intenzivní, vedený trénink, aby se naučili, jak fosfény odpovídají jejich prostředí (pmc.ncbi.nlm.nih.gov). To platí pro sítnicové i kortikální implantáty. V praxi mnoho uživatelů považuje neustálý trénink za zatěžující, což může omezit, jak často zařízení skutečně používají (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
-
Kvalita života: Sítnicové implantáty prokázaly některé skromné přínosy pro kvalitu života. Uživatelé často uvádějí zlepšenou orientaci, snazší navigaci v známých prostorech a pomoc s každodenními úkoly, které se spoléhají na detekci světla versus tmy nebo velkých tvarů (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Žádný kortikální implantát dosud neprokázal jasné zlepšení kvality života, ale výzkumníci do probíhajících studií začleňují měření kvality života a každodenních funkcí (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov), aby zjistili, zda dojde k jakýmkoli zlepšením v každodenním životě.
-
Realistické výsledky: Žádný přístup neobnoví normální vidění. Pacienti by měli očekávat pouze velmi základní pocity podobné vidění. Praktické cíle zahrnují detekci dveří nebo oken, rozlišení světla od tmavých místností, lokalizaci velkých překážek nebo rozpoznávání velmi velkých písmen nebo tvarů. Navigace (chůze po místnosti bez narážení do objektů) je realistickým krátkodobým případem použití (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Čtení nebo rozpoznávání obličejů zůstává mimo současné možnosti.
-
Výběr kandidátů: V praxi pacienti, kteří jsou stále potenciálními kandidáty na sítnicové implantáty (mají intaktní vnitřní sítnici), nebudou směřováni do kortikálních studií (pmc.ncbi.nlm.nih.gov). Naopak, kortikální studie vyžadují pacienty s úplnou slepotou (bez zbytkového vidění) z jakékoli příčiny (včetně glaukomu) (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Prozatím je typickým kandidátem na kortikální implantát někdo, kdo vůbec nemůže těžit ze sítnicových zařízení (např. zničená vrstva RGC nebo přerušený zrakový nerv).
Časová osa a regulační status
Vývoj sítnicových protéz začal před více než 20 lety. Argus II (Second Sight) je milník: schválení FDA přišlo v roce 2013 (pmc.ncbi.nlm.nih.gov) (po předchozím označení CE v Evropě). Argus II zůstal jediným komerčně schváleným systémem celosvětově, dokud společnost nezastavila výrobu v roce 2019 (pmc.ncbi.nlm.nih.gov). Přibližně ve stejnou dobu získala některá subretinální zařízení schválení CE v Evropě – například systémy Alpha IMS (2013) a AMS (2016) (pmc.ncbi.nlm.nih.gov) – ale žádné není schváleno FDA. Mnoho sítnicových zařízení je nyní ukončeno nebo v přechodné fázi, přičemž pouze několik (jako Pixium’s PRIMA a suprachoroidální implantát Bionic Vision) je v současných studiích (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Kortikální protézy jsou ve vývoji mnohem dříve. První lidský kortikální implantát (Brindley-Dobelle v 70. letech) byl čistě experimentální. Dnes společnost Second Sight (nyní nazývaná Cortigent/Vivani) vedla nové úsilí: jejich systém ORION zahájil ranou pilotní studii v roce 2017 (www.cortigent.com), a k roku 2022 se sloučili s Vivani Medical, která pracuje na upgradu ORION II (pmc.ncbi.nlm.nih.gov). Žádné kortikální zařízení dosud nezískalo regulační schválení. Současné studie (jako studie Orion a Illinois ICVP studie (pmc.ncbi.nlm.nih.gov)) jsou uvedeny jako rané pilotní studie (např. NCT03344848), s cílem posoudit bezpečnost a základní funkci.
Klíčové milníky k dnešnímu dni: Studie Argus II (sítnice) 2007–2009, schválení FDA 2013, ukončení 2019 (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Alpha IMS subretinální CE 2013, vylepšený AMS CE 2016 (pmc.ncbi.nlm.nih.gov). Rané studie Orion (kortikální) začaly ~2017, s probíhajícími navazujícími studiemi (zatím bez schválení) (pmc.ncbi.nlm.nih.gov). Nadcházející: Studie fáze I dalších kortikálních systémů (CORTIVIS ve Španělsku, ICVP v USA) nabírají účastníky (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov). Během příští dekády vývojáři doufají, že zvýší počet elektrod a zlepšují rozhraní s mozkem, aby zlepšili výsledky, ale prozatím zůstávají sítnicové i kortikální protézy vysoce experimentální.
Závěr
Pro většinu pacientů s glaukomem s poškozením zrakového nervu v konečném stadiu sítnicové implantáty nejsou možností, protože nervová dráha je přerušena. Kortikální vizuální protézy tedy představují jedinou životaschopnou strategii umělého vidění. Rané studie ukazují, že kortikální zařízení mohou vyvolat jednoduché světelné vzory, i když je oko slepé (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Nicméně, sítnicové i kortikální přístupy v současnosti nabízejí pouze rudimentární vidění. Sítnicové implantáty mají o něco delší klinickou historii (některá schválení FDA/CE u jiných onemocnění) a prokazatelné, byť omezené, zlepšení mobility a orientace (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Kortikální implantáty jsou ve fázi pilotních studií: vyhýbají se zrakovému nervu, ale musí překonat výzvy operace mozku, mapování signálů a tréninku pacienta. Realistické cíle pro oba přístupy jsou základní navigace a lokalizace objektů, nikoli vidění s vysokými detaily. Časové rámce: sítnicová zařízení jsou ve studiích 15–20 let (s několika komerčními produkty, které se objevily a pak zanikly) (pmc.ncbi.nlm.nih.gov), zatímco kortikální systémy teprve nyní začínají testování na lidech. Regulační schválení v USA/EU pro kortikální implantáty je stále léta vzdálené.
Shrnuto, pro těžký glaukom bez zrakového nervu nabízejí kortikální implantáty naději. Pacienti a lékaři by však měli rozumět současným omezením: i ta nejpokročilejší zařízení „bionického vidění“ obnovují pouze vnímání světla (zapnuto/vypnuto) a jednoduché tvary. Probíhající výzkum si klade za cíl zvýšit počet elektrod, zlepšit biokompatibilitu a zdokonalit zpracování signálu, ale v současnosti bude funkční vidění z jakékékoli protézy extrémně základní. Pacienti musí mít realistická očekávání (např. rozlišení dveří od zdi, nikoli čtení textu) a být připraveni na rozsáhlou rehabilitaci. Mezi budoucí milníky, které je třeba sledovat, patří dokončení probíhajících studií kortikálních implantátů a případná schválení zařízení nové generace.