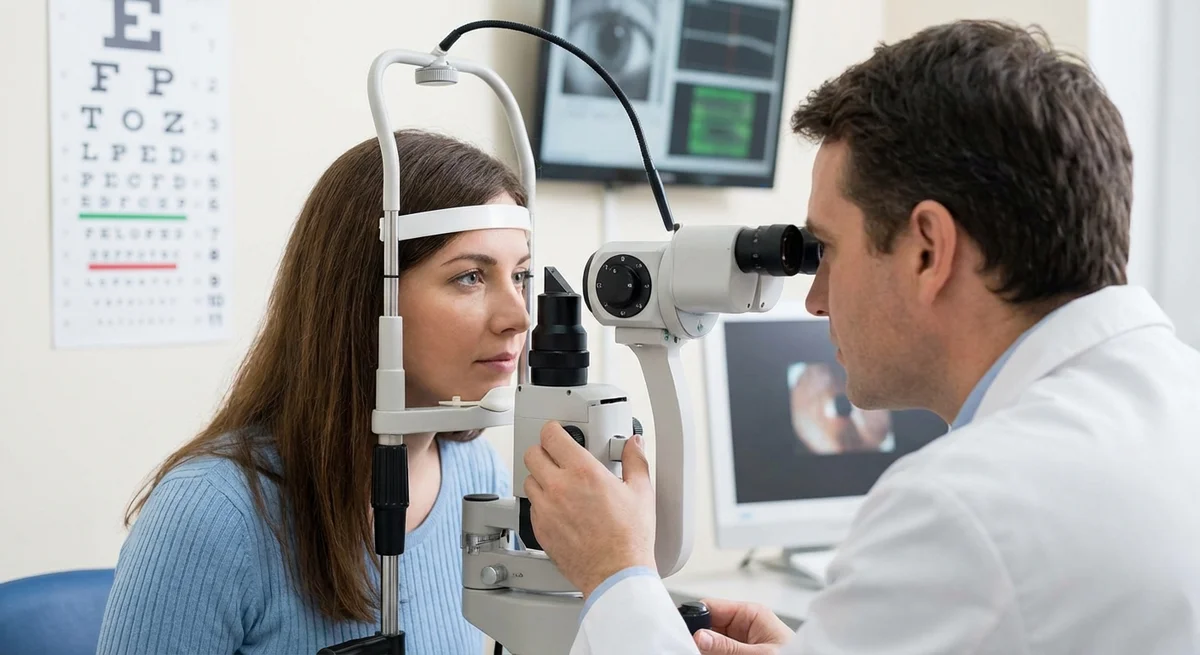
Introduktion
Glaukom är en komplex ögonsjukdom där inget enskilt test kan ge ett definitivt svar. Istället krävs en uppsättning tester för att bygga en fullständig bild av dina ögon: mäta tryck, undersöka dräneringsvinkeln, utvärdera synnervshuvudet och kartlägga ditt synfält. Varje test ger en del av pusslet. När du förstår vad varje test gör och vad siffrorna betyder, blir du en aktiv partner i din vård – inte bara en passiv patient som sitter i mörkret. Denna guide kommer att förklara varför flera tester är nödvändiga och hur varje test bidrar med unik information om ditt ögontryck, anatomi, nervhälsa och syn, med tydliga förklaringar av de resultat du kommer att få.
Varför flera tester är viktiga
Glaukom definieras av skada på synnerven, ofta associerad med högt ögontryck (intraokulärt tryck eller IOP), men det kan uppstå även med ”normalt” tryck. Till exempel har många glaukompatienter faktiskt relativt lågt uppmätt IOP eftersom de har tunna hornhinnor, vilket kan få tryckmätningar att framstå som falskt låga (pmc.ncbi.nlm.nih.gov). Omvänt kan en mycket tjock hornhinna få IOP att se högre ut än vad det faktiskt är. Å andra sidan utvecklar vissa ögon med högre tryck aldrig glaukom. Därför måste läkare titta på ögats anatomi och funktion utöver trycket. Detta innebär att undersöka dräneringsvinkeln (för att se om vätska kan dräneras ordentligt), inspektera synnerven för skador och testa din perifera syn. I praktiken kräver detta en omfattande utvärdering med kompletterande tester (pmc.ncbi.nlm.nih.gov). En genomgång av internationella riktlinjer konstaterar att allmän screening har ”begränsat kliniskt värde”, och inget enskilt test har både den känslighet och specificitet som behövs (pmc.ncbi.nlm.nih.gov). Slutsatsen är att en kombination av tryckmätning, bildtagning och synfältstest används för att bekräfta eller utesluta glaukom.
Att ge dig som patient makt innebär att förklara varje test och resultat. När du lämnar undersökningsrummet bör du veta, till exempel: ”Det genomsnittliga IOP var 18 mmHg och pachymetri visade att min hornhinna är tunn, vilket betyder att mitt verkliga IOP förmodligen är högre,” eller ”Min OCT visar röda områden där mitt nervfiberlager är tunnare än normalt.” Beväpnad med denna kunskap och de faktiska utskrifterna från dina tester kan du spåra trender över tid och ställa informerade frågor.
Mätning av intraokulärt tryck (Tonometri och Pachymetri)
Den enda modifierbara riskfaktorn för glaukom är högt ögontryck. Att mäta IOP är därför ett avgörande första steg, men även detta har nyanser.
-
Goldmanns applanationstonometri (GAT) är guldstandarden för IOP-mätning. (pmc.ncbi.nlm.nih.gov) I detta test plattar en liten sond försiktigt ut (”applanerar”) hornhinnan med hjälp av ett spaltlampsmikroskop. GAT har använts i årtionden och är mycket väl validerad. (pmc.ncbi.nlm.nih.gov) Det kräver bedövande ögondroppar och noggrann teknik. De flesta kliniska studier och behandlingströsklar för glaukom baseras på Goldmanns IOP-värden. Eftersom GAT förlitar sig på att platta ut hornhinnan, är dess avläsning noggrann för en ”genomsnittlig” hornhinna (cirka 520 mikrometer tjock (eugs.bitblox.eu)). Men om din hornhinna är mycket tunnare eller tjockare, kan avläsningen vara fel (mer om det nedan).
-
Icke-kontakt (luftpuff) tonometri är det välbekanta – och bekvämare – testet som blåser en kort luftstöt på ditt öga. Det mäter också trycket genom att analysera hur hornhinnan plattas ut under luftimpulsen. Moderna luftpuffsenheter har visat en mycket stark korrelation med Goldmanns mätningar (pmc.ncbi.nlm.nih.gov). I en studie låg luftpuffsavläsningar inom cirka 1–2 mmHg från GAT (med korrelationskoefficient >0,8) (pmc.ncbi.nlm.nih.gov). Med andra ord, om din GAT-avläsning är 18 mmHg, kan luftpuffen mäta cirka 19–20, vilket är kliniskt försumbart. Luftpuffstonometri är snabb, beröringsfri och kräver inga bedövande droppar (pmc.ncbi.nlm.nih.gov). Många läkare använder den för initial screening eller snabba kontroller. Men den kan ibland överskatta trycket i ögon med mycket högt IOP eller andra hornhinneproblem, så förhöjda avläsningar kontrolleras ofta igen med Goldmann för bekräftelse.
-
Reboundtonometrar (t.ex. iCare) är bärbara enheter som du kan använda på en klinik (och i vissa fall hemma) utan droppar. En liten sond studsar bokstavligen mot hornhinnan, och rekylhastigheten indikerar trycket. iCare-tonometrar används alltmer för snabb screening eller för patienter som inte tål Goldmann (barn, okonstruktiva patienter eller när bedövning inte ges). Studier visar att iCare-mätningar överensstämmer starkt med Goldmann i det låg- till måttliga tryckintervallet (pmc.ncbi.nlm.nih.gov). Till exempel, i en studie var medel-IOP för iCare och Goldmann nästan identiskt (18,3 vs 18,5 mmHg) med utmärkt korrelation (pmc.ncbi.nlm.nih.gov). Dock tenderar iCare att något underskatta mycket höga tryck (för ögon över ~23 mmHg) och påverkas mer av hornhinnans tjocklek (pmc.ncbi.nlm.nih.gov). Dess stora fördel är bekvämligheten: inga droppar behövs och minimal utbildning för att använda den. Vissa kliniker lånar ut iCare-enheter för hemmabruk (”iCare HOME”) så att patienter kan följa sina egna tryck.
-
Dynamisk konturtonometri (Pascal DCT) använder en speciell konkav sensor som matchar hornhinnans form. Den mäter trycket kontinuerligt och är utformad för att vara mindre beroende av hornhinnans egenskaper. Studier har funnit att DCT-avläsningar tenderar att vara något högre i genomsnitt än Goldmanns avläsningar (pmc.ncbi.nlm.nih.gov). Viktigt är att DCT är minst påverkad av hornhinnans tjocklek (pmc.ncbi.nlm.nih.gov). I en jämförande studie ökade en tillsats av 45 mikrometer hornhinnetjocklek GAT- och luftpuffsavläsningarna avsevärt, men hade minimal effekt på DCT-avläsningarna (pmc.ncbi.nlm.nih.gov). Med andra ord, om du har en ovanligt tjock eller tunn hornhinna, kan DCT ge ett mer sant IOP-värde. DCT-enheter är dock större och mindre vanliga i rutinmässig praktik.
-
Central hornhinnetjocklek (Pachymetri) mäts i millimeter med en pachymeter (ultraljud eller optisk) och är avgörande för tolkningen av tonometri. Eftersom tonometrar plattar ut hornhinnan kommer en tunnare än normal hornhinna att pressas plattare av samma kraft än en genomsnittlig hornhinna, vilket resulterar i en falskt låg tryckavläsning (eugs.bitblox.eu). Omvänt motstår en tjock hornhinna att plattas ut och producerar en falskt hög avläsning. Till exempel visar studier att Goldmanns applanation endast är noggrann nära 520 µm; mycket tunnare värden underskattar kraftigt det verkliga trycket (eugs.bitblox.eu), medan mycket tjocka hornhinnor kan överskatta trycket. Detta är anledningen till att pachymetri rutinmässigt görs tillsammans med IOP: om din hornhinna är betydligt tunn, vet din läkare att ett ”normalt” IOP faktiskt kan maskera risk, och om den är tjock, kanske en hög avläsning inte är lika alarmerande (pmc.ncbi.nlm.nih.gov). Faktum är att nästan hälften av glaukompatienter har tunnare hornhinnor än genomsnittet, vilket delvis förklarar varför de hade ”normalt” tryck trots sjukdomen (pmc.ncbi.nlm.nih.gov).
-
Dygns- och fluktuationsfaktorer. Varje enskild tryckmätning under ett kontorsbesök är bara en ögonblicksbild. Vi vet nu att IOP fluktuerar under dagen och natten, och dessa svängningar kan vara en oberoende riskfaktor för glaukomprogression. En metaanalys fann att långvarig IOP-fluktuation i sig ökar risken för synfältsförlust (hazard ratio ~1,43 för de med stora långvariga svängningar) (pmc.ncbi.nlm.nih.gov). Med andra ord, ett öga som varierar mellan 18 och 26 mmHg över dagar eller veckor kan ha högre risk än ett som stannar runt 18 hela tiden (pmc.ncbi.nlm.nih.gov). På grund av detta beställer vissa specialister mätningar vid olika tidpunkter på dagen eller använder 24-timmarsövervakning (som en kontaktlinssensor eller hemtonometri) för att fånga oupptäckta toppar. Det understryker också vikten av att registrera flera mätningar över tid snarare än att förlita sig på en ensam avläsning.
Genom att förstå tonometri och pachymetri vet du hur ditt IOP mäts och korrigeras. Du kan till exempel fråga: ”Min avläsning var 18 mmHg men mina hornhinnor är tunna – vad är det justerade trycket?” eller ”Mitt tryck sköt i höjden på morgonen – borde jag försöka få fler avläsningar under dagen?”
Undersökning av dräneringsvinkeln (Gonioskopi)
Glaukom handlar inte bara om tryck – det handlar också om hur vätska dräneras från ditt öga. Vätskan (kammarvätskan) lämnar genom en liten vinkel mellan iris och hornhinnan längst fram i ögat. Vid öppenvinkelglaukom är denna dräneringsvinkel vidöppen men utflödesmekanismen fungerar på något sätt inte. Vid trångvinkelglaukom är vinkeln trång eller blockerad, vilket förhindrar vätskeutflöde och får trycket att stiga. Gonioskopi är det enda sättet att direkt se och gradera denna vinkel.
-
Van Herick-uppskattning. Före gonioskopi kan en ögonläkare göra en snabb spaltlampsuppskattning kallad Van Herick-testet. Genom att lysa med en smal ljusspalt vid kanten av hornhinnan och iris kan undersökaren jämföra den perifera kammarvätskans djup med hornhinnans tjocklek. Om utrymmet är trångt (mindre än en fjärdedel av hornhinnans tjocklek) tyder det på en trång vinkel som motiverar formell gonioskopi (eugs.bitblox.eu). Detta är ett beröringsfritt screeningsteg men är inte definitivt.
-
Gonioskopi med lins. För en sann vinkelvy använder din läkare en speciell gonioskopilins på ögat (som en liten kontaktlins med speglar). Detta låter ljus komma in i ögat utan total inre reflektion, så läkaren kan se vinkelstrukturer genom linsen. Vinkeln graderas efter hur bred den verkar. Vanliga graderingssystem inkluderar Shaffer (graderad 0 till 4 efter vinkelbredd i grader; 0 = stängd, 4 = mycket öppen) och Spaeth (ett mer detaljerat system som beaktar irisinfästning och vinkeldjup). Dessa berättar för oss om vinkeln är fysiologiskt öppen eller farligt trång.
-
Appositionell vs. synekiell stängning. Under gonioskopi kan din läkare märka att iris vidrör trabekelverket (vinkelväggen). Om iris helt enkelt trycker mot vinkeln (appositionell stängning), kan den öppnas när trycket sänks eller efter en laseriridotomi. Men om det finns faktiska sammanväxningar (perifera främre synekier) som limmar iris över trabekelverket, indikerar detta kronisk stängning som kanske inte helt kan reverseras. Om synekier finns, kanske en iridotomi ensam inte eliminerar blockeringen, och mer avancerade behandlingar som kirurgisk goniosynekiolys kan behövas.
-
Varning för underutnyttjande. Gonioskopi är kritisk men ofta hoppas över. En amerikansk studie från 2024 fann att över 70% av patienterna inte hade någon registrerad gonioskopi alls under sin initiala glaukomutvärdering (pmc.ncbi.nlm.nih.gov). Detta är alarmerande eftersom att missa ett öga med trång vinkel kan leda till en plötslig vinkelstängningskris senare. Faktum är att både American Academy of Ophthalmology och World Glaucoma Association rekommenderar gonioskopi vid det första glaukombesöket (och periodvis därefter, t.ex. vart 5:e år) för att kontrollera vinklarna (pmc.ncbi.nlm.nih.gov). I praktiken, om du inte har genomgått gonioskopi, bör du be om det – särskilt om du har några symtom (suddig syn, halofenomen) eller riskfaktorer (mycket översynt, familjehistoria av trångvinkelglaukom, asiatiskt eller arktiskt ursprung). Att känna till din vinkelanatomi förvandlar din glaukomutvärdering från gissningar till precision.
Utvärdering av synnerven och näthinnan
Synnervshuvudet (”ögats kabel”) är den centrala platsen för skada vid glaukom. En noggrann undersökning och bildtagning av synnervshuvudet och den omgivande näthinnan är avgörande för diagnos och uppföljning.
-
Klinisk undersökning av synnerven. Läkaren tittar genom en spaltlampa eller oftalmoskop och bedömer synnervsskivan (den cirkulära fläcken där nervfibrerna lämnar). Viktiga kännetecken inkluderar: cup-to-disc-kvoten (storleken på den centrala ”koppen” jämfört med hela skivan) och neuroretinal kanttjocklek. Vid glaukom förstoras koppen typiskt när kantvävnad förloras. En normal cup-to-disc-kvot är ofta runt 0,3 (koppen är 30% av skivan) men varierar med skivans storlek. Kvoter över ~0,6 eller asymmetri större än ~0,2 mellan ögonen är misstänkta. Läkaren kontrollerar också kantens form: normalt är kanten tjockare längst ner och överst (”ISNT-regeln”), men glaukom förtunnar ofta kanten först vid de övre och nedre polerna. Andra fynd inkluderar skivblödningar (små flammformade blödningar på skivans yta) och defekter i nervfiberlagret (RNFL) (kilformade mönster av saknade nervfibrer synliga med ett rödfritt filter). Forskning visar att skivblödningar är relativt sällsynta i friska ögon (<2% prevalens) men förekommer oftare vid glaukom (upp till 10-15% av glaukomögon) (pmc.ncbi.nlm.nih.gov). Viktigt är att en skivblödning är en varningsflagga – den föregår ofta ytterligare nervskada. En analys fann att ögon med blödningar hade signifikant snabbare synfältsförlust under uppföljningen (pmc.ncbi.nlm.nih.gov). Att undersöka RNFL är också värdefullt: förlust av de ljusa NFL-strimmorna på näthinnan kan ses som mörka ”hakar” som sträcker sig från skivan. Faktum är att studier noterar att noggrann RNFL-inspektion kan avslöja skada innan en synfältsdefekt uppträder (pmc.ncbi.nlm.nih.gov). Alla dessa observationer (koppstorlek, kantförtunning, blödningar, RNFL-defekter och eventuell asymmetri mellan ögonen) informerar kollektivt diagnosen och stadieindelningen av glaukom.
-
Fotografering av synnervsskivan. Högkvalitativa färgbilder av synnerven tas ofta för att etablera en baslinje. Dessa stereoskopiska skivfoton bevarar 3D-vyn av synnervshuvudet. Genom att jämföra framtida foton med baslinjen kan läkaren se subtila förändringar över tid (t.ex. ny kantförtunning eller blödningar). Det är som att ha en ”ögonblicksbild” av din synnerv i arkivet. I kliniska studier är skivfoton en nyckelmetod för att upptäcka progression. Patienter bör be om att skivfoton tas tidigt i deras vård och begära dem för sina personliga journaler.
-
Optisk koherenstomografi (OCT). OCT har revolutionerat glaukomvården genom att tillhandahålla kvantitativ, tvärsnittsbildtagning av synnerven och näthinnan. En OCT-skanning (icke-invasiv och smärtfri) producerar en karta över näthinnans nervfiberlagers (RNFL) tjocklek runt synnerven, samt tjockleken på gangliecell-inre plexiformlagret (GCL-IPL) i makulan. Dessa lager innehåller nervfibrer och cellkroppar som går förlorade vid glaukom. OCT-enheten jämför ditt ögas värden med en inbyggd normativ databas av friska ögon (matchade för ålder, etc.). På OCT-utskriften ser du färgkodade kartor och grafer:
-
Färgkodad tjocklekskarta: Denna visar tvärsnittsskanningar eller tjocklekskartor. Typiskt indikerar varma färger (grön/gul/röd) tjockare normal vävnad, medan kalla färger (blå/grön) indikerar tunnare områden (journals.lww.com). Till exempel, på en RNFL-tjocklekskarta är en lång grön båge normal, men alla röda zoner kan indikera förtunning. ”RNFL-avvikelsekartan” är ofta grön för normala områden och gul/röd för att flagga punkter utanför normala gränser (journals.lww.com).
-
TSNIT eller profilgraf: Detta står för Temporal–Superior–Nasal–Inferior–Temporal (en cirkel runt nerven). Den är ofta graferad som två linjer (en för varje öga) som visar RNFL-tjocklek mot klocktimme. Referensintervallet (normalt) visas som ett grönt band. Om din linje (ofta en heldragen, en streckad för varje öga) dyker ner i gul/röd zon, är den punkten onormalt tunn. Att jämföra båda ögonen på samma diagram belyser asymmetri (journals.lww.com).
-
Gangliecellsanalys: Många OCT-enheter ger också en karta över det makulära gangliecellslagret. Detta visas vanligtvis som en elliptisk eller oval karta över den centrala näthinnan, återigen med grön/gul/röd kodning. Skador vid glaukom visar sig ofta först nasalt eller inferiort i makulan på dessa kartor.
-
Numeriska sammanfattningar: OCT-enheten ger också genomsnittlig RNFL-tjocklek (globalt och per kvadrant), numerisk jämförelse med normalvärden (i standardavvikelser eller percentiler) och eventuellt en ”glaukom sannolikhetspoäng”. Dessa underlättar tolkningen men du kan dubbelkontrollera de visuella kartorna.
-
Progressionsanalys: Om du har flera OCT-undersökningar över tid kan många enheter visa en trendgraf eller händelseanalys för att se om nervtjockleken minskar. Programvaran kan flagga punkter med betydande förlust över besöken.
-
Att förstå din OCT-utskrift kan kännas komplext till en början, men kom ihåg: grön = bra, gul = gränsfall, röd = sannolikt onormal. Om din genomsnittliga RNFL-tjocklek visas i rött i rapporten, betyder det att den är tunnare än 99% av normala för den åldern. Om en dragen trendlinje i en graf visar en nedåtgående sluttning, betyder det att förtunningen fortskrider. Be din läkare att gå igenom dessa rapporter med dig. Om du till exempel ser en ny röd (onormal) sektor på RNFL-kartan jämfört med förra årets gröna karta, är det viktigt att upptäcka tidigt.
Synfältstestning
Synfältstester (perimetri) mäter hur väl du ser i alla riktningar (särskilt perifer syn). Eftersom glaukom typiskt orsakar ”fläckvis” förlust av sidosyn, är automatiserad perimetri oumbärlig. Humphrey Field Analyzer (HFA) är standardinstrumentet. Här är vad du bör veta:
-
24-2 vs. 10-2 testning: Det vanliga screeningprogrammet är HFA 24-2-testet, som undersöker 54 punkter inom de centrala 24 graderna av synfältet (på ett 6-gradersrutnät). Detta möjliggör upptäckt av de tidiga klassiska arkusskotomen vid glaukom. Det har dock relativt få punkter inom de centrala 10°. 10-2-testet täcker ett finare 68-punktsrutnät över de centrala 10°, användbart för att upptäcka paracentrala defekter nära fixation som standardfälten missar. Nuvarande råd är att om någon betydande defekt uppträder nära mitten på ett 24-2-test, bör ögat omtestas med ett 10-2-fält (www.ncbi.nlm.nih.gov). Ett nyare ”24-2C”-test lägger till extra punkter i de centrala 10° till 24-2-rutnätet, vilket förbättrar upptäckten av central förlust (www.ncbi.nlm.nih.gov). Dessa tester utförs ett öga i taget; du trycker på en knapp när du ser en liten ljusblixt medan du stirrar på ett fast mål.
-
Pålitlighetsindex: Varje synfältsutskrift levereras med pålitlighetspoäng. ”Fixationsförluster” mäter hur ofta du tittade bort från målet (spårning av den blinda fläcken), och falska positiva/negativa mäter om du tryckte felaktigt. Höga falska positiva (felaktiga klick) eller falska negativa (missar uppenbara ljus) innebär att testresultaten kan vara opålitliga. Det tar ofta två försök att få en pålitlig baslinje. Faktum är att det första synfältstestet nästan alltid har inlärningsartefakter – det är vanligt att du ”missar” många punkter på grund av oerfarenhet (pmc.ncbi.nlm.nih.gov). Därför kommer din läkare typiskt att etablera en baslinje med två bra fält utförda med några veckors mellanrum innan några slutsatser dras om progression. Var alltid väl utvilad och korrekt korrigerad (med receptbelagda glasögon) före ett synfältstest, och försök att svara konsekvent.
-
Att läsa synfältsutskriften: Huvuddelen av rapporten visar din känslighet vid varje punkt. En gråskalekarta använder mörkare nyanser för att indikera lägre känslighet (ett ”svart hål” betyder mycket dålig syn på den platsen). Nedanför visar total avvikelse (TD) hur många decibel varje punkt ligger under det åldersnormala genomsnittet. Mönsteravvikelsekartan (PD) justerar för eventuell övergripande dämpning (till exempel, om du hade en grå starr, tar den bort den allmänna förändringen för att belysa lokaliserade förluster). Viktiga index inkluderar: Medelavvikelse (MD) – den genomsnittliga skillnaden från normalvärdet över synfältet (0 dB är normalt; negativ MD betyder övergripande förlust) – och Synfältsindex (VFI) – en procentuell poäng (100% är fullständig bild, 0% är nästan blind). VFI är särskilt användbart för att spåra progression över tid (brantare nedåtgående lutningar betyder snabbare förlust). När du får din utskrift, fokusera på om viktiga kluster av punkter är mörknade eller flaggade i PD, och håll ett öga på MD/VFI-trenderna i serieundersökningar.
-
Stadieindelning och progression: Tillsammans med OCT och synnervsundersökning berättar synfälten för oss om glaukom är stabilt eller förvärras. Om din VFI till exempel sjunker från 90% till 80% över två år, eller om nya defekter uppträder i ett mönsterblock med 3 punkter på <5% nivå, indikerar det progression. Enligt lag (och många riktlinjer) bör patienter som upptäckts med tidigt glaukom genomgå synfältstester minst en gång om året, oftare (var 6:e månad eller mindre) om det sker en snabbare förändring.
-
Nya synfältstester: Förutom Humphrey finns det hem- eller surfplattbaserade perimetrar som Melbourne Rapid Fields (MRF). En studie fann MRF vara ”kostnadseffektiv, tidsbesparande och användarvänlig”, med resultat generellt jämförbara med Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Sådana hemperimetrienheter kan nu komplettera klinikbesök, särskilt för patienter i avlägsna områden eller med rörelseproblem. Se alltid till att alla hemtest utförs i ett mörkt, tyst rum och följ instruktionerna noggrant.
Avancerade och nya tester
Ögonvården ligger i teknikens framkant. Utöver standardundersökningarna utvecklas eller implementeras vissa avancerade tester och nya tekniker för att upptäcka glaukom ännu tidigare och övervaka det mer precist:
-
Optisk koherenstomografi angiografi (OCT-A): Detta är ett nyare OCT-läge som visualiserar blodflödet i de små kapillärerna runt synnerven och makulan, utan färgämne. Studier visar att OCT-A kan upptäcka minskad perfusion innan strukturell nervförtunning är uppenbar. Till exempel har patienter med glaukom visats ha lägre kapillärtäthet runt synnervshuvudet ”som börjar temporalt redan innan RNFL-förtunning” är mätbar (eyewiki.org). Likaså har glaukom och även ögon med okulär hypertension minskad makulär kapillärtäthet jämfört med normala ögon (pmc.ncbi.nlm.nih.gov). OCT-A är ännu inte standard på alla kliniker, men det antyder att glaukom kan diagnostiseras via dess vaskulära förändringar snarare än endast anatomin.
-
Elektroretinografi (ERG) för ganglieceller: Mönster-ERG (PERG) är ett elektriskt test som specifikt undersöker näthinnans gangliecells (RGC) funktion. Vid glaukom skadas RGC, så PERG kan vara onormalt redan innan synfältsförlust uppstår. Kliniskt finner man att PERG ”N95”-vågen ofta har längre latens (fördröjning) och minskad amplitud vid tidigt glaukom. Faktum är att studier har visat att ögon som misstänks ha glaukom ofta redan har en försenad N95, medan ögon med manifest glaukom visar minskad N95-amplitud (pmc.ncbi.nlm.nih.gov). Detta innebär att PERG kan upptäcka RGC-dysfunktion i ett stadium som inte är synligt på OCT eller synfält. PERG kräver specialutrustning och utbildad personal, så det används huvudsakligen i forsknings- eller specialistcentra, men det är en lovande tidig biomarkör.
-
Adaptiv optik bildtagning: Denna banbrytande bildteknik korrigerar för ögats aberrationer och kan lösa mikroskopiska detaljer på näthinnan. Adaptiv optik skannande laser-oftalmoskop (AO-SLO) och adaptiv optik OCT har redan använts för att avbilda individuella fotoreceptorer och till och med se näthinnans kapillärer†. I forskningsmiljöer experimenterar man med AO för att visualisera individuella näthinneganglieceller in vivo. I teorin skulle detta direkt kunna räkna nervceller eller upptäcka tidig celldöd innan funktionell förlust. Det är inget du får på kliniken idag, men det är ett område med aktiv forskning.
-
Artificiell intelligens (AI) och maskininlärning: Kraftfulla AI-algoritmer tillämpas nu på fundusbilder, OCT-skanningar och till och med synfältsdata för att underlätta diagnos och förutsäga progression. Dessa system kan upptäcka subtila mönster som är osynliga för det mänskliga ögat. Till exempel har djupinlärningsmodeller tränats för att prognostisera vem som kommer att utveckla glaukom. En studie som använde sekventiella bilder av synnervsskivan rapporterade ~88% noggrannhet i att förutsäga glaukomdebut 1–3 år innan det inträffade (pmc.ncbi.nlm.nih.gov). En annan använde avancerade modeller för att flagga fält som sannolikt skulle försämras. I praktiken kan AI fungera som en andra uppsättning ögon: flagga misstänkta OCT-förändringar, kvantifiera hastigheten för RNFL-förlust och vägleda läkare om när behandlingen ska intensifieras.
-
Hemmabaserad tonometri och bärbar perimetri: Vi nämnde redan iCare HOME rekyltonometer. I kliniska studier har hemmabaserad IOP-övervakning visat sig vara mycket användbar. I en serie mätte patienterna sitt eget IOP vid uppvaknande, mitt på dagen, kväll och läggdags under flera dagar. Hemmamätningarna fångade många höga toppar som missades på mottagningen. Till exempel var medel-peak-IOP hemma 21,3 mmHg jämfört med 17,4 på kliniken (pmc.ncbi.nlm.nih.gov). Denna information ledde till att läkare ändrade behandlingen i 55% av dessa ögon (pmc.ncbi.nlm.nih.gov). Andra innovationer inkluderar 24-timmars kontaktlinssensorer (som Triggerfish) och smartphone-/surfplatteperimetri (MRF och andra nämnda ovan). Dessa verktyg flyttar glaukomhanteringen från enstaka ögonblicksbilder mot kontinuerlig övervakning, för att upptäcka förändringar tidigare.
Tillsammans syftar dessa tekniker till att upptäcka glaukom så tidigt som möjligt och att kvantifiera förändringar mer precist. När dessa verktyg blir mer allmänt tillgängliga kan patienter få ännu mer information om sin sjukdom på ett mindre invasivt eller tidskrävande sätt (”tele-glaukomkliniker”, någon?).
Praktiska patientöverväganden
-
Testschema: Hur ofta ska dessa tester utföras? Det finns inget enhetligt svar. Ditt uppföljningsschema beror på ditt glaukoms stadium och riskfaktorer. Riktlinjerna betonar nu individualiserad övervakning (www.reviewofoptometry.com). Som en grov idé:
- Om du bara är en glaukom-misstänkt (förhöjt tryck eller misstänkt nerv men ingen skada ännu), kan du genomgå en fullständig utredning (IOP, gonioskopi, OCT, synfält) var 12:e månad.
- Om du har mild glaukom under god kontroll, utför många läkare OCT och synfält ungefär en gång om året, eller var 6–12:e månad om osäkerhet föreligger.
- För måttlig till avancerad glaukom är testningen tätare – ofta var 3–6:e månad – eftersom vi behöver upptäcka eventuell progression snabbt.
- Efter en betydande förändring (som en operation eller medicinförändring) innebär de första 3–6 månaderna vanligtvis tätare kontroller (varannan vecka eller månad) för att se hur trycket och synfälten svarar.
- Personer med högriskegenskaper (afrikanskt eller inuitiskt ursprung, stark familjehistoria, tunna hornhinnor) kan också övervakas mer aggressivt.
De uppdaterade AAO Preferred Practices inkluderar tabeller med rekommenderade intervaller baserade på risk och svårighetsgrad (www.reviewofoptometry.com). Det är rimligt att granska detta schema med din läkare och fråga varför varje test utförs med ett givet intervall. Om du är stabil, kan din ögonläkare sprida ut besöken; om du snabbt progredierar, kan de vilja ha tätare datapunkter.
-
Be om dina resultat: Var proaktiv. Be om kopior av dina OCT-utskrifter och synfältsrapporter vid varje besök. Förvara dem på ett säkert ställe (eller elektroniskt) så att du kan spåra dina egna trender. Att lära sig att läsa grunderna (som vi har sammanfattat ovan) hjälper dig att märka saker som en försämrad VFI på synfälten eller nya röda sektorer på OCT. Det ger dig möjlighet att fråga: ”Mina senaste 3 synfält visar alla en tillväxt av det mörka området längst ner till höger; ser vi synfältsförlust trots stabilt tryck?” eller ”Den genomsnittliga RNFL-tjockleken i mitt högra öga gick från 80µm förra året till 75µm nu – är det signifikant?”
-
Testförberedelse: Korrekt förberedelse kan förbättra testnoggrannheten. För tonometri, ta bort kontaktlinser eller ögonmakeup före tryckmätning. För OCT bör pupillerna vara helt dilaterade om din läkare begär näthinnebildtagning (dilaterande droppar är vanliga före fotografering eller breda skanningar). För synfält, se till att du är bekväm, inte sömnberövad, och har tagit dina vanliga mediciner (om inte annat anges) så att energinivåerna är normala. Drick inte överdrivet med kaffe eller andra stimulantia precis före tester, eftersom koffein kan höja IOP något (pmc.ncbi.nlm.nih.gov). (En studie visade att en enda stark kaffe höjde IOP med cirka 1 mmHg under den närmaste timmen (pmc.ncbi.nlm.nih.gov)); för någon vid tröskeln kan även en ökning på 1–2 mmHg vara betydelsefull.)
-
Medicineringseffekter: Kom ihåg att glaukomdroppar kan påverka testresultaten. Idealiskt sett bör IOP-mätningar göras utan nyliga droppar om baslinjetrycket bedöms, eller ta alltid hänsyn till medicineringstidpunkten. Om du till exempel tog latanoprost igår kväll, kan ditt morgon-IOP vara lägre än det skulle vara utan medicinering. Kommunicera alla ögondroppar du använder, och fråga om du ska utelämna en dos före testning. Dessutom kan systemiska mediciner påverka tester: vissa steroidögondroppar (eller till och med orala steroider) kan höja IOP, medan blodtryckssänkande medel vanligtvis inte gör det. Varna också din läkare för eventuellt koffein eller kosttillskott du har tagit.
-
Egna kostnader: I många länder täcks glaukomtester av försäkringen, men i USA finns det egenavgifter och självrisker. En typisk glaukomutredning (läkarundersökning med dilaterad fundusundersökning, IOP och gonioskopi) kan kosta runt $150 på kontantbasis. Varje ytterligare diagnostiskt test (OCT, synfält) kan lägga till ytterligare $100–$250 utan försäkring. Om du har Medicare eller privat försäkring täcks mycket av detta vanligtvis (ofta bara en liten egenavgift eller 10-20%). Om du har planer med hög självrisk eller ingen försäkring kan kostnaderna bli höga. Det är värt att kontrollera med din leverantör eller faktureringsavdelning. Många kliniker prioriterar också vilka tester som är nödvändiga: t.ex. kan de alternera OCT och synfält eller hoppa över gonioskopi om det inte är indicerat, för att minska kostnaderna. Om pengar är en oro, diskutera det öppet – det finns ibland billigare alternativ (som icke-kontakttonometri istället för GAT, eller färre synfältstester). Samhällsbaserade screeningprogram kan erbjuda gratis eller rabatterade undersökningar för riskindivider.
-
Varningssignaler och när man ska träffa en specialist: Håll utkik efter varningssignaler i dina resultat. Plötsliga spikar eller mycket högt IOP (över 30–35 mmHg) vid varje besök bör föranleda en akut utvärdering. En skivblödning som ses vid undersökning eller OCT är ett dåligt prognostiskt tecken (pmc.ncbi.nlm.nih.gov) och utlöser ofta noggrannare uppföljning. Snabb synfältsförsämring (till exempel, förlust av mer än 2–3 dB av VF-index på ett år) bör leda till omedelbar diskussion om behandlingsändring. Om du har glaukom eller till och med gränsfall, hjälper en aktuell tabell över dina egna MD- och VFI-trender, tillsammans med bildutskrifter, att upptäcka trender.
Typiskt hanterar optiker och allmänna ögonläkare de flesta glaukomfall, men du bör be om en glaukomspecialist (en ögonläkare med specialistutbildning inom glaukom) om något av följande gäller: försämring trots behandling, mycket höga tryckvärden eller mycket trånga/stängda vinklar vid gonioskopi. Specialister har erfarenhet av komplexa fall och kan utföra laser eller kirurgi vid behov.
Screening och förespråkande
Så vem ska testas för glaukom? Och när? Screeningriktlinjerna varierar runt om i världen.
- American Academy of Ophthalmology (AAO) rekommenderar att alla vuxna genomgår en glaukomundersökning senast vid 40 års ålder (journals.lww.com). Personer med glaukomriskfaktorer bör utvärderas tidigare. Riskfaktorer inkluderar högre ålder (särskilt över 60), afrikanskt eller inuitiskt ursprung, stark familjehistoria av glaukom, mycket hög närsynthet och systemiska tillstånd som diabetes eller högt blodtryck. AAO noterar att som en del av en rutinmässig ögonundersökning vid 40 års ålder bör du ha en IOP-kontroll, en nervundersökning och minst en omfattande ögonundersökning inklusive en snabb titt på vinklarna (journals.lww.com).
- Däremot European Glaucoma Society (EGS) och många internationella organ rekommenderar för närvarande inte befolkningsomfattande screening, med hänvisning till otillräckliga bevis för att det förbättrar resultaten (journals.lww.com) (pmc.ncbi.nlm.nih.gov). De betonar att testa personer som söker ögonvård med riskfaktorer snarare än att bjuda in alla. Till exempel rekommenderar Pan-American Ophthalmology Association att rikta in sig på personer över 65 år, de med en stark familjehistoria eller de med okulär hypertension (journals.lww.com).
- World Glaucoma Association (WGA) konsensusuttalanden fokuserar likaså på riskutvärdering snarare än bred screening. ”Glaukom uppfyller vissa kriterier för screening” (det är vanligt, asymtomatiskt tidigt och behandlingsbart), men dess låga prevalens i den allmänna befolkningen och testernas ofullkomliga natur innebär att urskillningslös screening kan leda till många falska remisser.
- Faktum är att forskning visar att screeningprogram fungerar bäst när de integreras i andra ögonvårdstjänster. Till exempel kan en glaukomkontroll under screening för diabetisk retinopati eller ögonläger öka upptäckten i underbetjänade samhällen. Samhällsinitiativ som Michigan ”MI-SIGHT”-programmet erbjuder gratis glaukomscreening och uppföljning på spanska och andra språk för utsatta befolkningar (pmc.ncbi.nlm.nih.gov). Dessa insatser hjälper till att täppa till upptäcktsgapet: vanliga hinder var språk och vårdkostnader, och underlättare var tolkar och prisvärda ögonundersökningar (pmc.ncbi.nlm.nih.gov). Telemedicin screening (fjärr-OCT eller synfältstest med digitala uppladdningar) är också lovande.
I praktiken kan du presentera dessa punkter för din ögonläkare: om du fyller 40 (eller är äldre) och inte har genomgått en glaukomundersökning, be om en. Om du har några riskfaktorer eller symtom (även milda), insistera på gonioskopi och en nervundersökning. Håll dig informerad om riktlinjer: till exempel föreslår AAO nu baslinje-OCT av RNFL- och gangliecellslagren hos glaukompatienter (www.reviewofoptometry.com). Och om du bor i en region med högre glaukomfrekvens (till exempel personer av asiatisk härkomst för trångvinkelrisk), överväg mer proaktiv screening (vissa riktlinjer föreslår att man kontrollerar alla patienter över 50 år i högrisksområden).
En personlig testtidslinje kan hjälpa. Här är ett exempel på ett schema som du kan ta med till din vårdgivare:
- Ålder 20–39: En rutinmässig ögonundersökning senast vid 30 års ålder, med IOP-kontroll vid varje besök. Om du har mycket hög risk (familjehistoria, mycket hög närsynthet), genomgå en glaukomspecialistundersökning senast vid 30–35 års ålder, inklusive minst ett synfält och foto av synnerven.
- Ålder 40–49: Omfattande glaukomutvärdering senast vid 40 års ålder (IOP + gonioskopi + synnervsundersökning + OCT + synfält). Om allt är normalt, rutinmässiga underhållsundersökningar vartannat år med tryckkontroller.
- Ålder 50–59: Om du är över 50 år, genomgå en dilaterad undersökning av en ögonläkare vart 1–2 år. Alla med riskfaktorer (afrikanskt/inuitiskt ursprung, familjehistoria, tunna hornhinnor) bör genomgå en fullständig glaukomutredning minst årligen.
- Ålder 60+: Undersökningar med gonioskopi, IOP och synfält vart 1–2 år för alla; oftare om du har känt glaukom eller tjocka/tunna hornhinnor.
Dessa är allmänna förslag – din läkare kommer att anpassa de exakta intervallerna. Men att diskutera din personliga risk och en plan hjälper till att säkerställa att inget förbises.
Slutsats
Glaukomtestning är inte bara ett svart låda-mysterium – det är en svit av kompletterande verktyg som tillsammans skyddar din synnerv. Genom att veta varför varje test utförs, vad det mäter och vad förändringar i dina resultat betyder, förvandlas du från en orolig patient till en informerad partner i din vård. Fråga alltid din ögonläkare: ”Vad betyder det där numret? Varför gör vi det här testet nästa gång?” Över tid kan du genom att spåra dina egna OCT- och synfältsutskrifter (samt IOP och skivfoton) upptäcka trender. Glaukom är ofta smygande, så tidig upptäckt och noggrann uppföljning är avgörande. Använd riktlinjerna som en färdplan (screening vid 40 års ålder, testa högriskögon tidigare, följ upp enligt sjukdomens svårighetsgrad) och dra nytta av nya tekniker som hemmabaserad tonometri och appbaserade synfält när de finns tillgängliga. Slutligen, kom ihåg att samhällsresurser och telehälsa kan hjälpa till att utöka tillgången: om kostnad eller avstånd är ett hinder, leta efter lokala screeninginitiativ eller ögonläger som erbjuder glaukomkontroller.
Att vara proaktiv med dessa tester är det bästa försvaret mot glaukoms smygande skada. Med kunskap och regelbunden övervakning kan du och din läkare upptäcka progression tidigt och skräddarsy behandlingen – vilket bevarar din syn i många år framöver.