Введение
Глаукома — это сложное заболевание глаз, при котором ни один тест не может дать окончательный ответ. Вместо этого требуется комплекс тестов, чтобы составить полную картину состояния ваших глаз: измерение давления, обследование дренажного угла, оценка головки зрительного нерва и картирование вашего поля зрения. Каждый тест предоставляет одну часть головоломки. Когда вы понимаете, что делает каждый тест и что означают цифры, вы становитесь активным партнером в своем лечении, а не просто пассивным пациентом, сидящим в неведении. Это руководство объяснит, почему необходимы множественные тесты и как каждый из них предоставляет уникальную информацию о вашем глазном давлении, анатомии, здоровье нервов и зрении, с четкими объяснениями результатов, которые вы получите.
Почему важны множественные тесты
Глаукома определяется повреждением зрительного нерва, часто связанным с высоким глазным давлением (внутриглазное давление или ВГД), но она может возникать даже при «нормальном» давлении. Например, у многих пациентов с глаукомой фактически измеряется относительно низкое ВГД, потому что у них тонкая роговица, что может приводить к ложно заниженным показаниям давления (pmc.ncbi.nlm.nih.gov). Напротив, очень толстая роговица может сделать ВГД выше, чем оно есть на самом деле. С другой стороны, у некоторых глаз с высоким давлением глаукома никогда не развивается. Поэтому врачи должны учитывать анатомию и функцию глаза в дополнение к давлению. Это означает обследование дренажного угла (чтобы увидеть, правильно ли оттекает жидкость), осмотр зрительного нерва на предмет повреждений и проверку вашего периферического зрения. На практике это требует комплексной оценки с помощью дополнительных тестов (pmc.ncbi.nlm.nih.gov). Один обзор международных рекомендаций отмечает, что общий скрининг имеет «ограниченную клиническую ценность», и ни один тест не обладает необходимой чувствительностью и специфичностью (pmc.ncbi.nlm.nih.gov). Вывод состоит в том, что комбинация измерения давления, визуализации и тестирования поля зрения используется для подтверждения или исключения глаукомы.
Предоставление вам, как пациенту, необходимых знаний означает объяснение каждого теста и его результатов. Когда вы выходите из кабинета врача, вы должны знать, например: «Среднее ВГД составило 18 мм рт. ст., а пахиметрия показала, что моя роговица тонкая, что означает, что мое истинное ВГД, вероятно, выше», или «Мой ОКТ показывает красные области, где слой нервных волокон тоньше нормы». Вооруженные этими знаниями и фактическими распечатками ваших тестов, вы можете отслеживать тенденции с течением времени и задавать обоснованные вопросы.
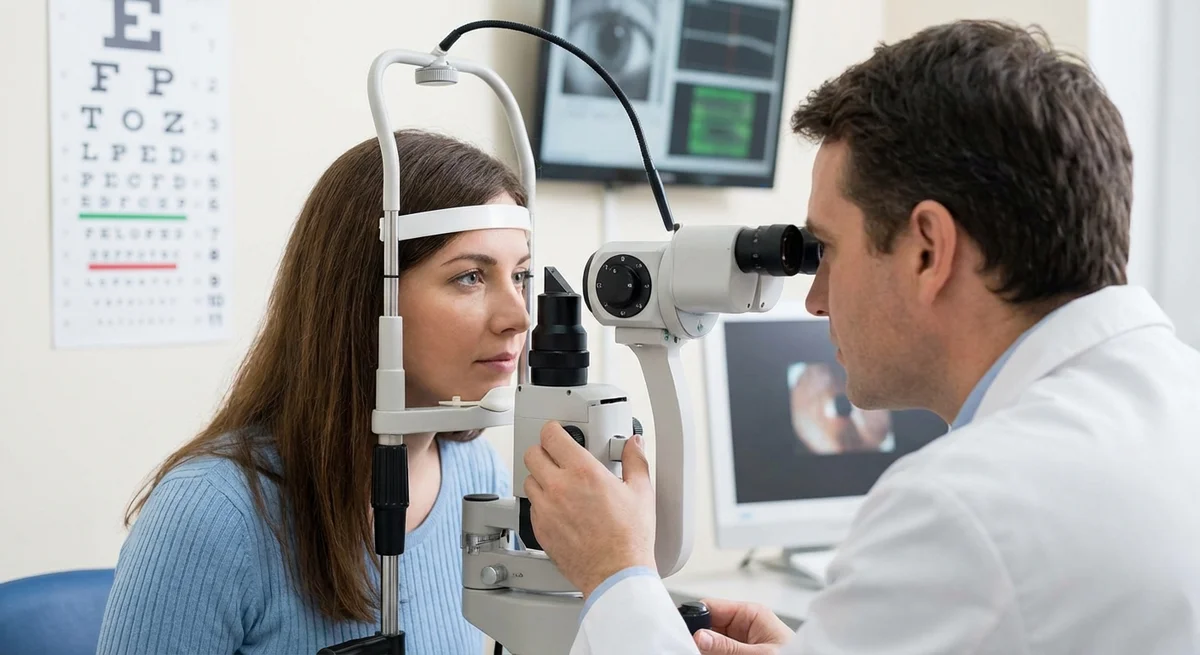
Измерение внутриглазного давления (тонометрия и пахиметрия)
Единственным изменяемым фактором риска глаукомы является высокое глазное давление. Измерение ВГД, таким образом, является решающим первым шагом, но даже у него есть нюансы.
-
Аппланационная тонометрия по Гольдману (АТГ) является золотым стандартом измерения ВГД. (pmc.ncbi.nlm.nih.gov) При этом тесте крошечный зонд аккуратно сплющивает («аппланирует») роговицу с помощью щелевой лампы. АТГ используется десятилетиями и очень хорошо валидирована. (pmc.ncbi.nlm.nih.gov) Она требует анестезирующих глазных капель и тщательной техники. Большинство клинических исследований и пороговых значений лечения глаукомы основаны на показателях ВГД по Гольдману. Поскольку АТГ основана на сплющивании роговицы, ее показания точны для «средней» роговицы (толщиной около 520 микрон (eugs.bitblox.eu)). Но если ваша роговица значительно тоньше или толще, показания могут быть неточными (подробнее об этом ниже).
-
Бесконтактная тонометрия (пневмотонометрия) — это знакомый – и более комфортный – тест, при котором на ваш глаз подается кратковременный воздушный импульс. Он также измеряет давление, анализируя, как роговица сплющивается под воздействием воздушного импульса. Современные пневмотонометры показали очень сильную корреляцию с измерениями по Гольдману (pmc.ncbi.nlm.nih.gov). В одном исследовании показания пневмотонометра находились в пределах 1–2 мм рт. ст. от АТГ (с коэффициентом корреляции >0,8) (pmc.ncbi.nlm.nih.gov). Другими словами, если показание АТГ составляет 18 мм рт. ст., пневмотонометр может показать примерно 19–20, что клинически незначимо. Бесконтактная тонометрия быстра, не требует касания и не требует анестезирующих капель (pmc.ncbi.nlm.nih.gov). Многие врачи используют ее для первичного скрининга или быстрых проверок. Однако иногда она может завышать давление у глаз с очень высоким ВГД или другими проблемами роговицы, поэтому повышенные показания часто перепроверяются с помощью метода Гольдмана для подтверждения.
-
Рикошетные тонометры (например, iCare) — это портативные устройства, которые можно использовать в клинике (а в некоторых случаях и дома) без капель. Крошечный зонд буквально отскакивает от роговицы, и скорость отскока указывает на давление. Тонометры iCare все чаще используются для быстрого скрининга или для пациентов, которые не переносят метод Гольдмана (дети, неконтактные пациенты или когда анестезия не проводится). Исследования показывают, что измерения iCare сильно совпадают с методом Гольдмана в диапазоне низкого и умеренного давления (pmc.ncbi.nlm.nih.gov). Например, в одном исследовании среднее ВГД по iCare и Гольдману было почти идентичным (18,3 против 18,5 мм рт. ст.) с отличной корреляцией (pmc.ncbi.nlm.nih.gov). Однако iCare имеет тенденцию немного занижать очень высокое давление (для глаз с ВГД выше ~23 мм рт. ст.) и в большей степени зависит от толщины роговицы (pmc.ncbi.nlm.nih.gov). Его большое преимущество — удобство: не нужны капли и минимальная подготовка для использования. Некоторые клиники выдают аппараты iCare для домашнего использования («iCare HOME»), чтобы пациенты могли отслеживать собственное давление.
-
Динамическая контурная тонометрия (Pascal DCT) использует специальный вогнутый наконечник датчика, соответствующий форме роговицы. Она непрерывно измеряет давление и разработана таким образом, чтобы быть менее зависимой от свойств роговицы. Исследования показали, что показания DCT, как правило, немного выше в среднем, чем показания по Гольдману (pmc.ncbi.nlm.nih.gov). Важно отметить, что DCT наименее подвержена влиянию толщины роговицы (pmc.ncbi.nlm.nih.gov). В сравнительном исследовании увеличение толщины роговицы на 45 микрон значительно увеличило показания АТГ и пневмотонометрии, но оказало минимальное влияние на показания DCT (pmc.ncbi.nlm.nih.gov). Другими словами, если у вас необычно толстая или тонкая роговица, DCT может дать более точное значение ВГД. Однако устройства DCT более громоздки и менее распространены в рутинной практике.
-
Центральная толщина роговицы (пахиметрия) измеряется в миллиметрах с помощью пахиметра (ультразвукового или оптического) и является критически важным контекстом для тонометрии. Поскольку тонометры сплющивают роговицу, более тонкая, чем обычно, роговица будет сплющиваться сильнее той же силой, чем средняя роговица, что приводит к ложно заниженному показателю давления (eugs.bitblox.eu). И наоборот, толстая роговица сопротивляется сплющиванию и дает ложно завышенный показатель. Например, исследования отмечают, что аппланационная тонометрия по Гольдману точна только при толщине около 520 мкм; значительно меньшие значения грубо недооценивают истинное давление (eugs.bitblox.eu), в то время как очень толстая роговица может переоценивать давление. Вот почему пахиметрия рутинно проводится вместе с измерением ВГД: если ваша роговица значительно тонка, ваш врач будет знать, что «нормальное» ВГД на самом деле может маскировать риск, а если она толстая, высокое показание может быть не таким тревожным (pmc.ncbi.nlm.nih.gov). Фактически, почти у половины пациентов с глаукомой роговица тоньше средней, что частично объясняет, почему у них было «нормальное» давление, несмотря на заболевание (pmc.ncbi.nlm.nih.gov).
-
Суточные и флуктуационные эффекты. Любое одиночное измерение давления во время визита к врачу — это всего лишь моментальный снимок. Теперь мы знаем, что ВГД колеблется в течение дня и ночи, и эти колебания могут быть независимым фактором риска прогрессирования глаукомы. Метаанализ показал, что само по себе длительное колебание ВГД повышает риск потери поля зрения (отношение рисков ~1,43 для тех, у кого наблюдаются значительные длительные колебания) (pmc.ncbi.nlm.nih.gov). Другими словами, глаз, давление в котором колеблется между 18 и 26 мм рт. ст. в течение нескольких дней или недель, может подвергаться более высокому риску, чем тот, в котором давление постоянно держится около 18 (pmc.ncbi.nlm.nih.gov). Из-за этого некоторые специалисты назначают измерения в разное время суток или используют 24-часовой мониторинг (например, датчик в контактной линзе или домашнюю тонометрию), чтобы уловить незаметные пики. Это также подчеркивает важность записи нескольких измерений с течением времени, а не полагаться на одно единственное показание.
Понимая принципы тонометрии и пахиметрии, вы будете знать, как измеряется и корректируется ваше ВГД. Например, вы можете спросить: «Мое показание было 18 мм рт. ст., но мои роговицы тонкие — каково скорректированное давление?» или «Мое давление резко подскочило утром — стоит ли мне делать больше измерений в течение дня?»
Обследование дренажного угла (гониоскопия)
Глаукома — это не только давление, но и то, как жидкость дренируется из вашего глаза. Жидкость (водянистая влага) покидает глаз через крошечный угол между радужкой и роговицей в передней части глаза. При открытоугольной глаукоме этот дренажный угол широко открыт, но механизм оттока по какой-то причине нарушен. При закрытоугольной глаукоме угол узкий или заблокирован, что препятствует оттоку жидкости и вызывает повышение давления. Гониоскопия — единственный способ непосредственно увидеть и оценить этот угол.
-
Оценка по Ван-Херику. Перед гониоскопией офтальмолог может провести быструю оценку с помощью щелевой лампы, называемую тестом Ван-Херика. Направляя узкую щель света на край роговицы и радужки, врач может сравнить глубину периферической камеры с толщиной роговицы. Если пространство узкое (менее одной четверти толщины роговицы), это указывает на узкий угол, который требует формальной гониоскопии (eugs.bitblox.eu). Это бесконтактный скрининговый этап, но он не является окончательным.
-
Гониоскопия с линзой. Для истинного обзора угла ваш врач использует специальную гониоскопическую линзу на глазу (подобно маленькой контактной линзе с зеркалами). Это позволяет свету проникать в глаз без полного внутреннего отражения, так что врач может видеть структуры угла через линзу. Угол оценивается по его видимой ширине. Распространенные системы классификации включают Шеффера (оценка от 0 до 4 по ширине угла в градусах; 0 = закрытый, 4 = очень открытый) и Спэта (более подробная система, учитывающая прикрепление радужки и глубину угла). Они сообщают нам, является ли угол физиологически открытым или опасно узким.
-
Аппозиционное против синехиального закрытия. Во время гониоскопии ваш врач может заметить, что радужка касается трабекулярной сети (стенки угла). Если радужка просто прижимается к углу (аппозиционное закрытие), он может открыться после снижения давления или после лазерной иридотомии. Но если есть фактические спайки (периферические передние синехии), приклеивающие радужку к трабекулярной сети, это указывает на хроническое закрытие, которое может не полностью регрессировать. При наличии синехий одна только иридотомия может не устранить блокаду, и могут потребоваться более продвинутые методы лечения, такие как хирургический гониосинехиолиз.
-
Предупреждение о недостаточном использовании. Гониоскопия критически важна, но часто пропускается. Исследование, проведенное в США в 2024 году, показало, что более 70% пациентов не имели зарегистрированной гониоскопии вообще во время их первичной оценки глаукомы (pmc.ncbi.nlm.nih.gov). Это тревожно, потому что пропуск глаза с узким углом может привести к внезапному кризису закрытия угла позже. Фактически, как Американская академия офтальмологии, так и Всемирная глаукомная ассоциация рекомендуют гониоскопию при первом визите по поводу глаукомы (и периодически после этого, например, каждые 5 лет) для проверки углов (pmc.ncbi.nlm.nih.gov). На практике, если вам не проводили гониоскопию, вы должны попросить ее — особенно если у вас есть какие-либо симптомы (нечеткое зрение, ореолы) или факторы риска (сильная дальнозоркость, семейный анамнез закрытоугольной глаукомы, азиатское или арктическое происхождение). Знание анатомии вашего угла превращает оценку глаукомы из догадок в точность.
Оценка зрительного нерва и сетчатки
Головка зрительного нерва («кабель глаза») является центральным местом повреждения при глаукоме. Тщательное обследование и визуализация головки нерва и окружающей сетчатки необходимы для диагностики и отслеживания.
-
Клинический осмотр зрительного нерва. Врач будет смотреть через щелевую лампу или офтальмоскоп и оценивать диск зрительного нерва (круглое пятно, где выходят нервные волокна). Ключевые особенности включают: соотношение экскавации к диску (размер центральной «чашки» по сравнению с полным диском) и толщину нейроретинального ободка. При глаукоме экскавация обычно увеличивается по мере потери ткани ободка. Нормальное соотношение экскавации к диску часто составляет около 0,3 (экскавация составляет 30% диска), но варьируется в зависимости от размера диска. Соотношения выше ~0,6 или асимметрия более ~0,2 между глазами подозрительны. Врач также проверяет форму ободка: обычно ободок толще внизу и вверху («правило ISNT»), но глаукома часто сначала истончает ободок на верхнем и нижнем полюсах. Другие находки включают кровоизлияния на диске (крошечные пламевидные кровоизлияния на поверхности диска) и дефекты слоя нервных волокон сетчатки (СНВС) (клиновидные паттерны отсутствующих нервных волокон, видимые с помощью безкрасного фильтра). Исследования показывают, что кровоизлияния на диске относительно редки у здоровых глаз (<2% распространенности), но встречаются чаще при глаукоме (до 10-15% глаукомных глаз) (pmc.ncbi.nlm.nih.gov). Важно отметить, что кровоизлияние на диске является тревожным сигналом — оно часто предшествует дальнейшему повреждению нерва. Один анализ показал, что глаза с кровоизлияниями имели значительно более быструю потерю поля зрения во время последующего наблюдения (pmc.ncbi.nlm.nih.gov). Осмотр СНВС также ценен: потеря ярких полос СНВС на сетчатке может проявляться как темные «выемки», простирающиеся от диска. Фактически, исследования отмечают, что тщательный осмотр СНВС может выявить повреждение до появления дефекта поля зрения (pmc.ncbi.nlm.nih.gov). Все эти наблюдения (размер экскавации, истончение ободка, кровоизлияния, дефекты СНВС и любая асимметрия между глазами) в совокупности дают информацию для диагностики и стадирования глаукомы.
-
Фотография диска зрительного нерва. Высококачественные цветные фотографии зрительного нерва часто делаются для установления исходного состояния. Эти стереоскопические фотографии диска сохраняют 3D-вид головки нерва. Сравнение будущих фотографий с исходными позволяет врачу видеть тонкие изменения с течением времени (например, новое истончение ободка или кровоизлияния). Это похоже на «снимок» вашего зрительного нерва, хранящийся в файле. В клинических испытаниях фотографии диска являются ключевым методом выявления прогрессирования. Пациенты должны попросить сделать фотографии диска в начале лечения и запросить их для личных записей.
-
Оптическая когерентная томография (ОКТ). ОКТ произвела революцию в лечении глаукомы, предоставляя количественную поперечную визуализацию зрительного нерва и сетчатки. Сканирование ОКТ (неинвазивное и безболезненное) создает карту толщины слоя нервных волокон сетчатки (СНВС) вокруг зрительного нерва, а также толщины слоя ганглиозных клеток — внутреннего плексиформного слоя (GCL-IPL) в макуле. Эти слои содержат нервные волокна и тела клеток, которые теряются при глаукоме. Устройство ОКТ сравнивает значения вашего глаза со встроенной нормативной базой данных здоровых глаз (с учетом возраста и т. д.). На распечатке ОКТ вы увидите цветовые карты и графики:
-
Цветовая карта толщины: Это показывает поперечные срезы или карты толщины. Как правило, теплые цвета (зеленый/желтый/красный) указывают на более толстую нормальную ткань, тогда как холодные цвета (синий/зеленый) указывают на более тонкие области (journals.lww.com). Например, на карте толщины СНВС длинная зеленая дуга является нормой, но любые красные зоны могут указывать на истончение. «Карта отклонения СНВС» часто бывает зеленой для нормальных областей и желтой/красной для обозначения точек, выходящих за пределы нормы (journals.lww.com).
-
TSNIT или Профильный график: Это аббревиатура от Temporal–Superior–Nasal–Inferior–Temporal (круг вокруг нерва). Он часто изображается в виде двух линий (по одной для каждого глаза), показывающих толщину СНВС в зависимости от положения на циферблате. Диапазон нормы (зеленый) показан в виде зеленой полосы. Если ваша линия (часто одна сплошная, одна пунктирная для каждого глаза) опускается в желтую/красную зону, эта точка является аномально тонкой. Сравнение обоих глаз на одном графике подчеркивает асимметрию (journals.lww.com).
-
Анализ ганглиозных клеток: Многие ОКТ также предоставляют карту слоя ганглиозных клеток макулы. Обычно это эллиптическая или овальная карта центральной сетчатки, также с зеленым/желтым/красным кодированием. Повреждение при глаукоме часто сначала проявляется назально или нижним образом в макуле на этих картах.
-
Числовые сводки: ОКТ также предоставит среднюю толщину СНВС (глобальную и по квадрантам), числовое сравнение с нормой (в стандартных отклонениях или процентилях) и, возможно, «оценку вероятности глаукомы». Это упрощает интерпретацию, но вы можете перепроверить визуальные карты.
-
Анализ прогрессии: Если у вас есть несколько ОКТ с течением времени, многие устройства могут отображать график тенденций или анализ событий, чтобы увидеть, уменьшается ли толщина нерва. Программное обеспечение может отмечать точки значительной потери при повторных визитах.
-
Понимание вашей распечатки ОКТ может показаться сложным поначалу, но помните: зеленый = хорошо, желтый = погранично, красный = вероятно, аномально. Если средняя толщина СНВС в отчете показана красным цветом, это означает, что она тоньше, чем у 99% здоровых людей того же возраста. Если прямая линия тренда на графике показывает нисходящий наклон, это означает прогрессирующее истончение. Попросите своего врача просмотреть эти отчеты вместе с вами. Например, если вы видите новый красный (аномальный) сектор на карте СНВС по сравнению с прошлогодней зеленой картой, важно выявить это на ранней стадии.
Исследование поля зрения
Исследования поля зрения (периметрия) измеряют, насколько хорошо вы видите во всех направлениях (особенно периферическое зрение). Поскольку глаукома обычно вызывает «пятнистую» потерю бокового зрения, автоматическая периметрия незаменима. Анализатор поля зрения Хамфри (HFA) является стандартным прибором. Вот что нужно знать:
-
Тестирование 24-2 против 10-2: Общая скрининговая программа — это тест HFA 24-2, который исследует 54 точки в центральных 24 градусах поля зрения (по сетке 6 градусов). Это позволяет обнаружить ранние классические аркуатные скотомы глаукомы. Однако в центральных 10° у него относительно мало точек. Тест 10-2 охватывает более тонкую сетку из 68 точек в центральных 10°, что полезно для обнаружения парацентральных дефектов вблизи фиксации, которые пропускают стандартные поля. Текущий совет заключается в том, что если какой-либо значительный дефект появляется вблизи центра при тесте 24-2, глаз следует повторно протестировать с полем 10-2 (www.ncbi.nlm.nih.gov). Более новый тест «24-2C» добавляет дополнительные точки в центральные 10° к сетке 24-2, улучшая обнаружение центральной потери (www.ncbi.nlm.nih.gov). Эти тесты проводятся по одному глазу; вы нажимаете кнопку всякий раз, когда видите крошечную вспышку света, глядя на фиксированную мишень.
-
Показатели надежности: Каждая распечатка поля зрения поставляется с оценками надежности. «Потери фиксации» измеряют, как часто вы отводили взгляд от мишени (отслеживая слепое пятно), а ложные срабатывания/пропуски оценивают, нажимали ли вы неправильно. Высокие ложные срабатывания (случайные нажатия) или ложные пропуски (пропуск очевидных вспышек света) означают, что результаты теста могут быть ненадежными. Часто требуется две попытки, чтобы получить надежное исходное значение. Фактически, первый тест поля зрения почти всегда содержит артефакты обучения — обычно вы «пропускаете» много точек из-за неопытности (pmc.ncbi.nlm.nih.gov). Таким образом, ваш врач обычно устанавливает исходное значение с помощью двух хороших полей, выполненных с интервалом в несколько недель, прежде чем делать какие-либо выводы о прогрессировании. Всегда будьте хорошо отдохнувшими и правильно скорректированными (в очках по рецепту) перед тестом поля зрения и старайтесь отвечать последовательно.
-
Чтение распечатки поля зрения: Основная часть отчета показывает вашу чувствительность в каждой точке. Карта оттенков серого использует более темные оттенки для обозначения более низкой чувствительности («черная дыра» означает очень плохое зрение в этом месте). Ниже этого, числа общего отклонения (TD) показывают, на сколько децибел каждая точка ниже средневозрастной нормы. Карта отклонения по паттерну (PD) корректирует любое общее затемнение (например, если у вас была катаракта, она удаляет этот общий сдвиг, чтобы выделить локализованные потери). Ключевые показатели включают: Среднее отклонение (MD) — средняя разница от нормы по всему полю (0 дБ — норма; отрицательное MD означает общую потерю) — и Индекс поля зрения (VFI) — процентный показатель (100% — полное поле, 0% — почти слепота). VFI особенно полезен для отслеживания прогрессирования с течением времени (более крутые нисходящие наклоны означают более быструю потерю). Когда вы получаете распечатку, сосредоточьтесь на том, затемнены ли или отмечены в PD ключевые группы точек, и следите за тенденциями MD/VFI в последовательных тестах.
-
Стадирование и прогрессирование: Вместе с ОКТ и осмотром зрительного нерва поля зрения сообщают нам, стабильна глаукома или ухудшается. Например, если ваш VFI падает с 90% до 80% за два года, или если появляются новые дефекты в блоке из 3 точек на уровне <5%, это указывает на прогрессирование. По закону (и по многим рекомендациям) пациентам, у которых выявлена ранняя глаукома, следует проводить исследования поля зрения не реже одного раза в год, чаще (каждые 6 месяцев или реже), если изменения происходят быстрее.
-
Новые методы исследования поля зрения: Помимо Хамфри, существуют домашние или планшетные периметры, такие как Melbourne Rapid Fields (MRF). Одно исследование показало, что MRF является «экономически эффективным, экономящим время и удобным в использовании», с результатами, в целом сопоставимыми с Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Такие домашние периметры теперь могут дополнять визиты в клинику, особенно для пациентов в отдаленных районах или с проблемами мобильности. Всегда убедитесь, что любой домашний тест проводится в темной, тихой комнате и внимательно следуйте инструкциям.
Продвинутые и новые тесты
Офтальмология находится на переднем крае технологий. В дополнение к стандартным обследованиям, разрабатываются или внедряются некоторые передовые тесты и новые технологии для еще более раннего выявления глаукомы и более точного ее мониторинга:
-
Оптическая когерентная томография-ангиография (ОКТ-А): Это новый режим ОКТ, который визуализирует кровоток в крошечных капиллярах вокруг зрительного нерва и макулы, без красителя. Исследования показывают, что ОКТ-А может обнаружить сниженную перфузию до того, как структурное истончение нерва станет очевидным. Например, было обнаружено, что у пациентов с глаукомой плотность капилляров вокруг головки зрительного нерва ниже, «начиная с височной области, еще до того, как истончение СНВС станет измеримым» (eyewiki.org). Аналогично, при глаукоме и даже при глазной гипертензии плотность макулярных капилляров снижена по сравнению с нормой (pmc.ncbi.nlm.nih.gov). ОКТ-А пока не является стандартом во всех клиниках, но она намекает на диагностику глаукомы по ее сосудистым изменениям, а не только по анатомии.
-
Электроретинография (ЭРГ) для ганглиозных клеток: Паттерн-ЭРГ (PERG) — это электрический тест, который специально исследует функцию ганглиозных клеток сетчатки (ГКС). При глаукоме ГКС повреждаются, поэтому PERG может быть аномальным еще до потери поля зрения. Клинически обнаруживается, что волна «N95» PERG часто имеет большую латентность (задержку) и уменьшенную амплитуду на ранних стадиях глаукомы. Фактически, исследования показали, что у подозреваемых на глаукому глаз часто уже наблюдается задержка N95, тогда как у глаз с явной глаукомой наблюдается уменьшенная амплитуда N95 (pmc.ncbi.nlm.nih.gov). Это означает, что PERG может обнаруживать дисфункцию ГКС на стадии, невидимой на ОКТ или полях зрения. PERG требует специального оборудования и обученного персонала, поэтому она в основном используется в исследованиях или специализированных центрах, но является многообещающим ранним биомаркером.
-
Визуализация с адаптивной оптикой: Эта передовая технология визуализации корректирует аберрации глаза и может разрешать микроскопические детали сетчатки. Сканирующие лазерные офтальмоскопы с адаптивной оптикой (AO-SLO) и ОКТ с адаптивной оптикой уже использовались для визуализации отдельных фоторецепторов и даже для просмотра капилляров сетчатки†. В исследовательских условиях люди экспериментируют с AO для визуализации отдельных ганглиозных клеток сетчатки in vivo. Теоретически это могло бы напрямую подсчитывать нервные клетки или обнаруживать раннюю гибель клеток до потери функции. Это не то, что вы получите сегодня в клинике, но это область активных исследований.
-
Искусственный интеллект (ИИ) и машинное обучение: Мощные алгоритмы ИИ теперь применяются к фотографиям глазного дна, ОКТ-сканированиям и даже данным полей зрения для помощи в диагностике и прогнозировании прогрессирования. Эти системы могут обнаруживать тонкие закономерности, невидимые человеческому глазу. Например, модели глубокого обучения были обучены прогнозировать, у кого разовьется глаукома. Одно исследование, использующее последовательные изображения диска зрительного нерва, сообщило о ~88% точности в прогнозировании начала глаукомы за 1–3 года до того, как это произошло (pmc.ncbi.nlm.nih.gov). Другое использовало передовые модели для выявления полей, которые, вероятно, ухудшатся. На практике ИИ может служить второй парой глаз: отмечать подозрительные изменения ОКТ, количественно оценивать скорость потери СНВС и направлять врачей в отношении того, когда следует интенсифицировать лечение.
-
Домашняя тонометрия и портативная периметрия: Мы уже упоминали рикошетный тонометр iCare HOME. В клинических испытаниях домашний мониторинг ВГД оказался очень полезным. В одной серии пациенты измеряли собственное ВГД при пробуждении, в середине дня, вечером и перед сном в течение нескольких дней. Домашние измерения выявили множество высоких пиков, которые были пропущены в клинике. Например, среднее пиковое ВГД дома составляло 21,3 мм рт. ст. по сравнению с 17,4 мм рт. ст. в клинике (pmc.ncbi.nlm.nih.gov). Эта информация привела к изменению лечения у 55% этих глаз (pmc.ncbi.nlm.nih.gov). Другие инновации включают 24-часовые контактные линзы-датчики (например, Triggerfish) и периметрию с использованием смартфонов/планшетов (MRF и другие, упомянутые выше). Эти инструменты переводят управление глаукомой от случайных снимков к непрерывному мониторингу, выявляя изменения на более ранних стадиях.
В совокупности эти технологии направлены на максимально раннее выявление глаукомы и более точное количественное определение изменений. По мере того, как эти инструменты становятся все более доступными, пациенты могут получать еще больше информации о своем заболевании менее инвазивным или времязатратным способом (клиники «теле-глаукомы», кто-нибудь?).
Практические соображения для пациентов
-
График обследований: Как часто следует проводить эти тесты? Единого ответа не существует. График ваших последующих обследований зависит от стадии вашей глаукомы и факторов риска. Рекомендации теперь подчеркивают индивидуализированный мониторинг (www.reviewofoptometry.com). В общих чертах:
- Если вы просто подозреваемый на глаукому (повышенное давление или подозрение на нерв, но без повреждений), вы можете проходить полное обследование (ВГД, гониоскопия, ОКТ, поле зрения) каждые 12 месяцев.
- Если у вас легкая глаукома под хорошим контролем, многие врачи проводят ОКТ и исследование поля зрения примерно раз в год или каждые 6–12 месяцев, если есть неопределенность.
- При умеренной и развитой глаукоме обследования проводятся чаще — часто каждые 3–6 месяцев — потому что нам нужно быстро выявить любое прогрессирование.
- После любых значительных изменений (например, операции или изменения лекарств) первые 3–6 месяцев обычно включают более частые проверки (каждые несколько недель или месяцев), чтобы увидеть, как реагируют давление и поля зрения.
- Люди с высоким риском (африканское или инуитское происхождение, сильный семейный анамнез, тонкая роговица) также могут проходить более интенсивный мониторинг.
Обновленные рекомендации ААО включают таблицы с рекомендуемыми интервалами в зависимости от риска и тяжести (www.reviewofoptometry.com). Разумно обсудить этот график с вашим врачом и спросить, почему каждый тест проводится с данным интервалом. Если ваше состояние стабильно, ваш офтальмолог может увеличить интервалы между визитами; если ваше состояние быстро прогрессирует, он может захотеть получать данные чаще.
-
Запрашивайте свои результаты: Будьте проактивны. Запрашивайте копии ваших распечаток ОКТ и отчетов по полю зрения при каждом визите. Храните их в надежном месте (или в электронном виде), чтобы вы могли отслеживать свои собственные тенденции. Умение читать основы (как мы резюмировали выше) помогает вам замечать такие вещи, как ухудшение VFI на полях или новые красные сектора на ОКТ. Это дает вам возможность спросить: «Мои последние 3 исследования поля зрения показывают рост темной области в нижней правой части; наблюдается ли потеря поля зрения, несмотря на стабильное давление?» или «Средняя толщина СНВС в моем правом глазу по ОКТ снизилась с 80 мкм в прошлом году до 75 мкм сейчас — это существенно?»
-
Подготовка к тесту: Правильная подготовка может улучшить точность теста. Для тонометрии снимите контактные линзы или макияж с глаз перед измерением давления. Для ОКТ зрачки должны быть полностью расширены, если ваш врач запрашивает визуализацию сетчатки (расширяющие капли часто используются перед фотографированием или широкими сканированиями). Для тестов поля зрения убедитесь, что вам комфортно, вы выспались и приняли обычные лекарства (если не сказано иное), чтобы уровень энергии был нормальным. Не пейте чрезмерно много кофе или других стимуляторов непосредственно перед тестами, так как кофеин может слегка повышать ВГД (pmc.ncbi.nlm.nih.gov). (Одно исследование показало, что одна чашка крепкого кофе повышает ВГД примерно на 1 мм рт. ст. в течение следующего часа (pmc.ncbi.nlm.nih.gov)); для человека, находящегося на грани, даже повышение на 1–2 мм рт. ст. может иметь значение.)
-
Влияние медикаментов: Помните, что глазные капли от глаукомы могут влиять на результаты тестов. В идеале измеряйте ВГД без недавних капель, если оцениваете исходное давление, или всегда учитывайте время приема лекарств. Например, если вы приняли латанопрост прошлой ночью, ваше утреннее ВГД может быть ниже, чем без лекарств. Сообщайте обо всех используемых глазных каплях и спрашивайте, следует ли пропустить дозу перед тестированием. Кроме того, системные лекарства могут влиять на тесты: некоторые стероидные глазные капли (или даже пероральные стероиды) могут повышать ВГД, тогда как антигипертензивные препараты обычно нет. Также сообщите своему врачу о любом кофеине или добавках, которые вы принимали.
-
Стоимость обследований: Во многих странах тесты на глаукому покрываются страховкой, но в США существуют доплаты и франшизы. Типичное обследование на глаукому (осмотр врачом с осмотром глазного дна с расширенным зрачком, измерение ВГД и гониоскопия) может стоить около 150 долларов наличными. Каждый дополнительный диагностический тест (ОКТ, поле зрения) может добавить еще 100–250 долларов без страховки. Если у вас есть Medicare или частная страховка, большая часть этого обычно покрывается (часто только небольшая доплата или 10-20%). Если у вас планы с высокой франшизой или нет страховки, расходы могут накапливаться. Стоит уточнить у вашего поставщика услуг или в отделе расчетов. Многие клиники также приоритизируют, какие тесты являются необходимыми: например, они могут чередовать ОКТ и поля зрения или пропускать гониоскопию, если она не показана, чтобы снизить расходы. Если деньги являются проблемой, открыто обсудите это — иногда есть более дешевые варианты (например, бесконтактная тонометрия вместо АТГ или меньше тестов поля зрения). Программы скрининга в сообществах могут предлагать бесплатные или льготные обследования для лиц из группы риска.
-
Тревожные сигналы и когда обращаться к специалисту: Следите за своими результатами на предмет предупреждающих знаков. Внезапные скачки или очень высокое ВГД (выше 30–35 мм рт. ст.) при любом визите должны побудить к срочной оценке. Кровоизлияние на диске, обнаруженное при осмотре или ОКТ, является плохим прогностическим признаком (pmc.ncbi.nlm.nih.gov) и часто требует более тщательного наблюдения. Быстрое ухудшение поля зрения (например, потеря более 2–3 дБ индекса поля зрения в год) должно привести к немедленному обсуждению изменения лечения. Если у вас глаукома или даже пограничные результаты, ведение актуального графика ваших собственных тенденций MD и VFI, а также распечаток изображений, помогает выявить тенденции.
Как правило, оптометристы и общие офтальмологи справляются с большинством случаев глаукомы, но вам следует обратиться к специалисту по глаукоме (офтальмологу, прошедшему стажировку по глаукоме), если применимо что-либо из следующего: ухудшение, несмотря на лечение, очень высокие показания давления или очень узкие/закрытые углы при гониоскопии. Специалисты будут иметь опыт работы со сложными случаями и при необходимости могут провести лазерное лечение или операцию.
Скрининг и пропаганда
Так кого же следует проверять на глаукому? И когда? Рекомендации по скринингу различаются по всему миру.
- Американская академия офтальмологии (ААО) рекомендует, чтобы все взрослые проходили скрининговое обследование на глаукому к 40 годам (journals.lww.com). Люди с факторами риска глаукомы должны быть обследованы раньше. Факторы риска включают пожилой возраст (особенно старше 60 лет), африканское или инуитское происхождение, сильный семейный анамнез глаукомы, очень высокая миопия и системные состояния, такие как диабет или гипертония. ААО отмечает, что в рамках рутинного осмотра глаз в 40 лет следует проверить ВГД, нерв и провести хотя бы одно комплексное обследование глаз, включая осмотр углов (journals.lww.com).
- Напротив, Европейское глаукомное общество (ЕГС) и многие международные организации в настоящее время не рекомендуют общепопуляционный скрининг, ссылаясь на недостаточность доказательств того, что он улучшает результаты (journals.lww.com) (pmc.ncbi.nlm.nih.gov). Они подчеркивают необходимость обследования людей, обращающихся к любому поставщику офтальмологических услуг с факторами риска, а не приглашения всех подряд. Например, Панамериканская офтальмологическая ассоциация рекомендует нацеливаться на людей старше 65 лет, тех, у кого сильный семейный анамнез, или тех, у кого есть глазная гипертензия (journals.lww.com).
- Консенсусные заявления Всемирной глаукомной ассоциации (ВГА) также сосредоточены на оценке риска, а не на сплошном скрининге. «Глаукома соответствует некоторым критериям для скрининга» (она распространена, на ранних стадиях бессимптомна и поддается лечению), но ее низкая распространенность в общей популяции и несовершенство тестов означают, что неизбирательный скрининг может привести ко множеству ложных направлений.
- Действительно, исследования показывают, что программы скрининга могут быть наиболее эффективными при интеграции в другие офтальмологические службы. Например, добавление проверки на глаукому во время скрининга диабетической ретинопатии или офтальмологических лагерей может повысить выявляемость в недостаточно обслуживаемых сообществах. Общественные инициативы, такие как программа «MI-SIGHT» в Мичигане, предоставляют бесплатный скрининг глаукомы и последующее наблюдение на испанском и других языках для уязвимых групп населения (pmc.ncbi.nlm.nih.gov). Эти усилия помогают сократить разрыв в выявлении: общими барьерами были язык и стоимость лечения, а факторами, способствующими этому, — переводчики и доступные офтальмологические обследования (pmc.ncbi.nlm.nih.gov). Телемедицинский скрининг (удаленное ОКТ или тестирование поля зрения с цифровой загрузкой) также многообещающ.
На практике представьте эти моменты своему окулисту: если вам исполняется 40 лет (или вы старше) и вы не проходили обследование на глаукому, попросите его. Если у вас есть какие-либо факторы риска или симптомы (даже легкие), настаивайте на гониоскопии и осмотре нерва. Будьте в курсе рекомендаций: например, ААО теперь предлагает базовое ОКТ СНВС и слоев ганглиозных клеток у пациентов с глаукомой (www.reviewofoptometry.com). И если вы живете в регионе с более высокими показателями глаукомы (например, люди азиатского происхождения из-за риска закрытоугольной глаукомы), рассмотрите более проактивный скрининг (некоторые рекомендации предлагают проверять всех пациентов старше 50 лет в зонах высокого риска).
Персонализированный график обследований может помочь. Вот пример расписания, которое вы могли бы принести своему врачу:
- Возраст 20–39 лет: Одно плановое обследование глаз к 30 годам, с проверкой ВГД при каждом визите. Если у вас очень высокий риск (семейный анамнез, очень высокая миопия), пройдите обследование у специалиста по глаукоме к 30–35 годам, включая как минимум одно исследование поля зрения и фотографию зрительного нерва.
- Возраст 40–49 лет: Базовая комплексная оценка глаукомы к 40 годам (ВГД + гониоскопия + осмотр зрительного нерва + ОКТ + поле зрения). Если все в норме, плановые профилактические осмотры каждые 2 года с проверкой давления.
- Возраст 50–59 лет: Если вам за 50, проходите осмотр с расширенным зрачком у офтальмолога каждые 1–2 года. Любой человек с факторами риска (африканское/инуитское происхождение, семейный анамнез, тонкая роговица) должен проходить полное обследование на глаукому не реже одного раза в год.
- Возраст 60+ лет: Осмотры с гониоскопией, измерением ВГД и исследованием поля зрения каждые 1–2 года для всех; чаще, если у вас уже есть глаукома или толстая/тонкая роговица.
Это общие рекомендации — ваш врач подберет точные интервалы. Но обсуждение вашего личного риска и плана поможет убедиться, что ничего не упущено.
Заключение
Обследование на глаукому — это не просто загадка «черного ящика» — это набор взаимодополняющих инструментов, которые вместе обеспечивают безопасность вашего зрительного нерва. Зная, для чего проводится каждый тест, что он измеряет и что означают изменения в ваших результатах, вы превращаетесь из обеспокоенного пациента в информированного партнера в своем лечении. Всегда спрашивайте своего окулиста: «Что означало это число? Почему мы делаем этот тест в следующий раз?» Со временем отслеживание ваших собственных распечаток ОКТ и полей зрения (а также ВГД и фотографий диска) может предупредить вас о тенденциях. Глаукома часто протекает незаметно, поэтому раннее выявление и бдительное наблюдение являются ключевыми. Используйте рекомендации как дорожную карту (скрининг к 40 годам, более раннее тестирование глаз с высоким риском, последующее наблюдение в соответствии с тяжестью заболевания) и используйте преимущества новых технологий, таких как домашняя тонометрия и периметрия на основе приложений, когда они доступны. Наконец, помните, что общественные ресурсы и телемедицина могут помочь расширить доступ: если стоимость или расстояние являются барьером, ищите местные инициативы по скринингу или офтальмологические лагеря, предлагающие проверку на глаукому.
Проактивный подход к этим тестам — лучшая защита от незаметного повреждения глаукомой. Обладая знаниями и проходя регулярный мониторинг, вы и ваш врач сможете рано выявить прогрессирование и скорректировать лечение, сохраняя ваше зрение на долгие годы.