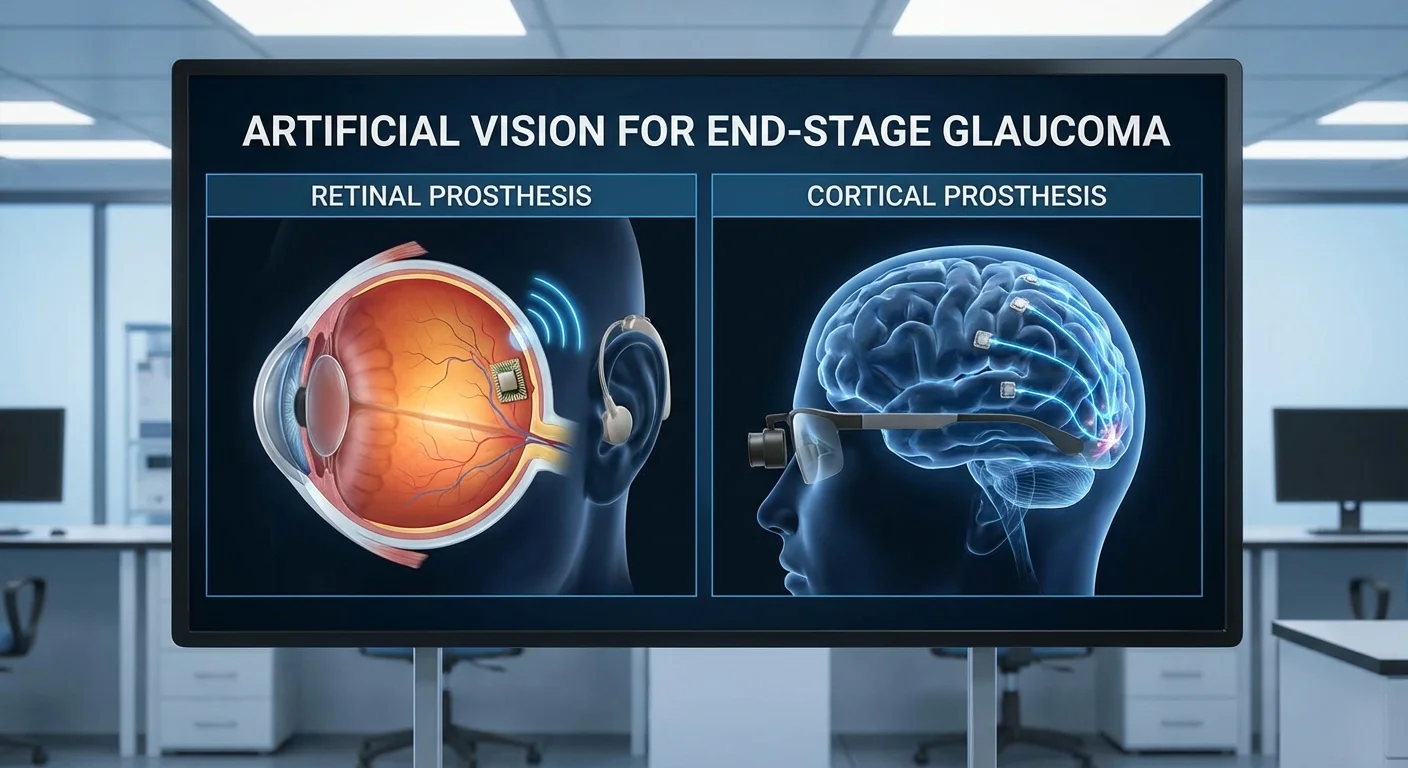
Искусственное зрение при терминальной глаукоме: ретинальные против кортикальных протезов
Прогрессирующая глаукома разрушает зрительный нерв и ганглиозные клетки сетчатки (ГКС), оставляя пациентов слепыми. Искусственное зрение (визуальное протезирование) направлено на обход такого повреждения. Большинство существующих протезов нацелены на сетчатку или зрительный нерв, но при терминальной глаукоме эти пути разрушены. Вместо этого исследователи изучают имплантаты, которые напрямую стимулируют зрительную кору (мозг). Эта статья сравнивает внутриретинальные (глазные) и кортикальные (мозговые) протезы для лечения слепоты, вызванной глаукомой.
При таких состояниях, как пигментный ретинит или макулярная дегенерация, фоторецепторы погибают, но ГКС и зрительный нерв остаются неповрежденными (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Здесь работают ретинальные имплантаты. Например, Argus II (эпиретинальный имплантат) получил одобрение FDA для лечения пигментного ретинита в 2013 году (pmc.ncbi.nlm.nih.gov). Эти устройства могут восстанавливать базовое восприятие света и обнаружение движения (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Однако глаукома отличается: ГКС и зрительный нерв разрушены, поэтому сигнал от ретинального имплантата не имеет пути для передачи (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). В новых испытаниях, таких как раннее исследование ORION, цель состоит в том, чтобы полностью «обойти поврежденную анатомию глаза», посылая электрические сигналы непосредственно в зрительную кору мозга (pmc.ncbi.nlm.nih.gov).
Короче говоря, ретинальные имплантаты требуют наличия выживших нейронов сетчатки и неповрежденного зрительного нерва (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Они предназначены для заболеваний наружной сетчатки (потеря фоторецепторов), где ГКС все еще существуют (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Напротив, кортикальные имплантаты предназначены для пациентов с тяжелой дегенерацией внутренней сетчатки или повреждением зрительного нерва (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). При прогрессирующей глаукоме (отсутствие ГКС) кортикальные подходы являются единственным реальным вариантом протезирования (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Внутриретинальные имплантаты
Внутриретинальные протезы (часто называемые «бионическими глазами») используют внешнюю камеру (обычно на очках) для захвата изображений и преобразования их в электрические импульсы. Эти импульсы доставляются через микроэлектродную решетку, размещенную на сетчатке или под ней (pmc.ncbi.nlm.nih.gov). Эпиретинальные имплантаты (такие как Argus II) располагаются на поверхности сетчатки рядом с ГКС, в то время как субретинальные имплантаты находятся под сетчаткой среди фоторецепторов. Существуют также супрахориоидальные конструкции (электроды между сетчаткой и склерой). Во всех случаях цель состоит в электрической стимуляции оставшихся нейронов сетчатки.
Требования и кандидаты
Кандидаты на ретинальные имплантаты должны потерять фоторецепторное зрение, но при этом сохранить интактную внутреннюю сетчатку (ганглиозные и биполярные клетки) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Типичные кандидаты — это люди с терминальной стадией пигментного ретинита или географической атрофией (прогрессирующая макулярная дегенерация), а не пациенты с глаукомой. Пациенты с глаукомой не имеют жизнеспособных ГКС, поэтому ретинальные протезы, как правило, не могут им помочь (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Хирургическая процедура и риски
Имплантация ретинального устройства требует участия витреоретинального хирурга. Необходимы такие процедуры, как парс-планарная витрэктомия (удаление стекловидного тела) и прикрепление электродной решетки (www.sciencedirect.com). По сравнению с операцией на мозге, операция на сетчатке менее сложна. Эпиретинальные имплантаты «менее сложны и [несут] более низкий уровень риска при имплантации», чем кортикальные устройства (pmc.ncbi.nlm.nih.gov). Тем не менее, могут возникнуть серьезные осложнения, связанные с глазами. Например, в исследовании Argus II с 30 пациентами у половины участников наблюдались нежелательные явления, связанные с устройством или операцией, в течение 5 лет (pmc.ncbi.nlm.nih.gov). Наиболее частыми проблемами были эрозия конъюнктивы (конъюнктивит) и глазная гипотония (аномально низкое глазное давление) (pmc.ncbi.nlm.nih.gov). В целом, около 40% испытуемых имели серьезные нежелательные явления (половина из которых были обратимы) (pmc.ncbi.nlm.nih.gov). Систематические обзоры подтверждают, что эпиретинальные имплантаты имеют тенденцию к большему количеству осложнений, чем субретинальные или супрахориоидальные конструкции (pmc.ncbi.nlm.nih.gov).
Пространственное разрешение и зрительная функция
Современные ретинальные имплантаты обеспечивают очень низкое разрешение зрения. Например, решетка Argus II 6×10 (60 электродов) аналогична камере с разрешением 6×10 пикселей. На практике большинство испытуемых могут воспринимать только очень базовые паттерны света и темноты. Исследования показывают, что пользователи эпиретинальных имплантатов могут лучше локализовать высококонтрастные формы и обнаруживать движение с включенным устройством (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). В одном систематическом обзоре производительность в задаче «локализации квадрата» с высоким контрастом улучшилась до 89% при активном имплантате (pmc.ncbi.nlm.nih.gov). Тем не менее, острота зрения с этими устройствами остается крайне низкой – даже лучшие зарегистрированные случаи составляли всего около 20/460 до 20/550 по Снеллену (pmc.ncbi.nlm.nih.gov) (намного ниже порога 20/200 для юридической слепоты).
Субретинальные имплантаты (такие как система Alpha IMS/AMS) достигли немного более высокой плотности (сотни пикселей фотодиодов вместо десятков электродов). Недавнее резюме сообщило об остроте зрения решетки до 3,33 циклов на градус (что эквивалентно примерно 20/460) и некоторой способности распознавать простые движения и большие буквы (pmc.ncbi.nlm.nih.gov). Однако даже это представляет собой лишь рудиментарное зрение.
Обучение и адаптация
Пользователям ретинальных имплантатов требуется обширное обучение и реабилитация для интерпретации необычных зрительных сигналов. Пациенты, участвующие в клинических испытаниях, обычно проходят месяцы тренировок с терапевтами по зрению. Например, участники испытаний Argus II были «тщательно отобраны» и получили интенсивное обучение по использованию устройства (pmc.ncbi.nlm.nih.gov). Они учились выполнять такие задачи, как определение яркого квадрата, обнаружение движения и распознавание базовых форм. Однако такая благоприятная лабораторная среда может не отражать реального использования; одно исследование показало, что коммерческие пользователи часто меньше полагаются на имплантат в повседневной жизни из-за проблем с удобством использования (pmc.ncbi.nlm.nih.gov).
Функциональные результаты и качество жизни
Даже с технологиями стоимостью в тысячи долларов восстановленное зрение очень ограничено. Реалистичные цели для ретинальных имплантатов включают навигацию и ориентацию, а также грубую локализацию объектов, а не чтение или распознавание лиц. В испытаниях Argus II пациенты значительно лучше выполняли задачи по ориентации и мобильности с активированным имплантатом (pmc.ncbi.nlm.nih.gov). Многие могли обнаруживать дверные проемы или окна, следовать по ярким линиям на земле и находить крупные объекты. В повседневной жизни пользователи сообщают об улучшении мобильности и независимости. Систематический обзор показал, что реципиенты ретинальных имплантатов сообщали об улучшении ориентации и мобильности, что помогало им в повседневных задачах (pmc.ncbi.nlm.nih.gov). Однако зрение далеко от нормального: авторы исследования предупреждают, что даже с устройством острота зрения оставалась ниже 20/200 (юридическая слепота) (pmc.ncbi.nlm.nih.gov).
Кортикальные имплантаты
Кортикальные зрительные протезы используют совершенно другой подход: они обходят глаз и напрямую стимулируют мозг. Электроды размещаются на зрительной коре (область мозга в затылочной части головы, которая обрабатывает зрение) или внутри нее. Внешняя камера и процессор преобразуют изображения в паттерны электрической стимуляции, передаваемые по беспроводной сети на эти кортикальные электроды. Поскольку сигнал пропускает сетчатку и зрительный нерв, этот метод работает даже при разрушении этих структур.
Принцип работы
Например, система ORION компании Second Sight использует сетку электродов, размещенную на затылочной коре (создавая фосфены — световые точки — в поле зрения пациента) (pmc.ncbi.nlm.nih.gov). Другая конструкция (Illinois ICVP) использует решетки проникающих электродов в коре (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). В одном исследовании решетка Utah с 96 электродами была имплантирована в зрительную кору слепого добровольца. Электрическая стимуляция там производила простые сине-белые мигающие точки, которые следовали за полем зрения. Примечательно, что пациент мог различать границы объектов и даже идентифицировать различные буквы по их очертаниям (pmc.ncbi.nlm.nih.gov). Эти первоначальные результаты показывают, что кортикальный имплантат действительно может создавать паттернированное зрение в человеческом мозге.
Критерии для кандидатов
Кортикальные имплантаты предназначены для людей с полной, неизлечимой слепотой и бесполезным зрением. На практике протоколы испытаний требуют отсутствия светоощущения в обоих глазах (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Например, клиническое исследование Orion принимает пациентов с двусторонней слепотой (минимальное светоощущение или хуже) из-за повреждения в любой точке зрительного пути (заболевание сетчатки, травма зрительного нерва, глаукома и т. д.) (www.ninds.nih.gov). Любое оставшееся зрение делает человека непригодным, поскольку инвазивная операция на мозге может рисковать этим остаточным зрением (pmc.ncbi.nlm.nih.gov). Фактически, исследования подчеркивают, что люди, подходящие для ретинальных имплантатов (те, у кого интактна внутренняя сетчатка), как правило, плохо подходят для кортикальных имплантатов (pmc.ncbi.nlm.nih.gov). Таким образом, кортикальные устройства являются последним вариантом восстановления зрения у полностью слепых людей.
Хирургические риски
Кортикальные протезы требуют нейрохирургической операции (краниотомии) для имплантации электродов на мозг. Это, очевидно, более инвазивно, чем глазная хирургия. Потенциальные риски включают инсульт, инфекцию или неврологические повреждения. На практике небольшие пилотные исследования показывают хирургическую безопасность, но размеры выборок очень малы. Например, в первоначальном исследовании ORION его 60-электродная решетка была имплантирована шести слепым испытуемым без каких-либо серьезных нежелательных явлений, связанных с имплантатом (pmc.ncbi.nlm.nih.gov). (Все шесть сообщили о видении фосфенов с включенным устройством.) Однако эксперты предупреждают, что к операции на мозге следует подходить очень осторожно, поэтому рассматриваются только полностью слепые кандидаты (pmc.ncbi.nlm.nih.gov).
Пространственное разрешение и зрительная функция
Пространственное разрешение для кортикальных имплантатов также очень низкое в настоящее время. Существующие устройства имеют не более нескольких десятков электродов. ORION, например, использовал 60 электродов на коре (pmc.ncbi.nlm.nih.gov). Даже с десятками электродов «изображение», которое воспринимает пациент, чрезвычайно зернистое. В вышеупомянутом исследовании с 96 электродами пациенты могли воспринимать только очень простые паттерны (линии, простые буквы). Достижение более тонких деталей потребовало бы сотен или тысяч электродов, распределенных по нескольким участкам коры — технология, которая пока не существует для человека.
Обучение аналогично интенсивно. Как и в случае с ретинальными системами, пациенты с кортикальными имплантатами должны научиться интерпретировать свой аномальный зрительный ввод. Ранние отчеты предполагают, что пациенты могут со временем научиться распознавать крупные формы и буквы, но это требует длительной реабилитации. Пока нет опубликованных данных о формальных режимах тренировок для кортикальных имплантатов, но по аналогии с ретинальными исследованиями, мы ожидаем, что потребуются годы специализированных тренировок для достижения какой-либо практической пользы.
Функциональные результаты
Ни один кортикальный протез еще не произвел уровень зрения, близкий к нормальному. Пока цели консервативны: навигация и локализация объектов. Исследования сосредоточены на задачах, таких как идентификация крупных ярких объектов, обнаружение движения и избегание препятствий. Как отмечалось в одном обзоре, визуальные протезы могут наилучшим образом помочь в ориентации и навигации, задачах, с которыми современные технологии для слепых (например, приложения для смартфонов) все еще не справляются (pmc.ncbi.nlm.nih.gov). В экспериментальных условиях слепые животные с протезами для стимуляции мозга успешно проходили лабиринты, используя искусственные подсказки. В испытаниях на людях единственный пациент, который идентифицировал буквы с помощью ORION, распознавал только очень крупные, изолированные символы (pmc.ncbi.nlm.nih.gov).
Таким образом, ранние исследования кортикальных имплантатов показывают, что пациенты могут воспринимать простые паттерны света и использовать их для угадывания форм или букв. Это указывает на возможные преимущества для таких задач, как определение местоположения дверей или нахождение краев. Однако тонкое распознавание объектов (например, лиц или текста) остается далеко за пределами текущих возможностей. Измерения качества жизни для кортикальных имплантатов еще не были опубликованы; текущие испытания планируют включить результаты, сообщаемые пациентами, и функциональные тесты (www.ninds.nih.gov), чтобы выяснить, происходят ли какие-либо улучшения в повседневной жизни.
Сравнительное резюме
-
Сложность операции: Ретинальные имплантаты включают операцию на глазу (витрэктомия и установка ретинальных электродов). Кортикальные имплантаты требуют операции на мозге (краниотомия и установка кортикальной электродной решетки). Эпиретинальная хирургия довольно рутинна для специалистов по сетчатке, тогда как кортикальная имплантация несет изначально более высокий неврологический риск. Недавний обзор отмечает, что даже небольшое остаточное зрение будет потеряно при операции на мозге (pmc.ncbi.nlm.nih.gov), что подчеркивает риск кортикальной хирургии.
-
Пространственное разрешение: Оба подхода в настоящее время обеспечивают очень низкое разрешение зрения. Ретинальные устройства используют порядка 60–150 электродов или пикселей, что дает лишь грубые световые паттерны (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Кортикальные решетки также насчитывают от десятков до нескольких сотен. Ни один подход не может воспроизвести более чем очень грубые формы. Зарегистрированная острота зрения в ретинальных устройствах редко превышает ~20/500 (pmc.ncbi.nlm.nih.gov). Кортикальную остроту определить еще сложнее, но ожидается, что она будет аналогично низкой, учитывая малое количество электродов.
-
Обучение/адаптация: Все имплантированные пациенты нуждаются в обширной реабилитации. Участники клинических испытаний проходят интенсивное, контролируемое обучение, чтобы понять, как фосфены соответствуют их окружающей среде (pmc.ncbi.nlm.nih.gov). Это верно как для ретинальных, так и для кортикальных имплантатов. На практике многие пользователи считают постоянное обучение обременительным, что может ограничивать частоту фактического использования устройства (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
-
Качество жизни: Ретинальные имплантаты продемонстрировали скромные преимущества для качества жизни. Пользователи часто сообщают об улучшении ориентации, более легкой навигации в знакомых пространствах и помощи в повседневных задачах, которые зависят от обнаружения света по сравнению с темнотой или больших форм (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ни один кортикальный имплантат еще не доказал явного улучшения качества жизни, но исследователи включают показатели качества жизни и повседневной функции в текущие испытания (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov).
-
Реалистичные результаты: Ни один подход не восстановит нормальное зрение. Пациенты должны ожидать только очень базовые зрительные ощущения. Практические цели включают обнаружение дверных проемов или окон, различение светлых и темных комнат, локализацию крупных препятствий или распознавание очень больших букв или форм. Навигация (ходьба по комнате без столкновений с предметами) является реалистичным краткосрочным вариантом использования (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Чтение или распознавание лиц остается за пределами текущих возможностей.
-
Отбор кандидатов: На практике пациенты, которые все еще являются потенциальными кандидатами на ретинальные имплантаты (имеющие интактную внутреннюю сетчатку), не будут направляться на кортикальные испытания (pmc.ncbi.nlm.nih.gov). Напротив, кортикальные испытания требуют пациентов с полной слепотой (без остаточного зрения) по любой причине (включая глаукому) (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Пока типичным кандидатом на кортикальный имплантат является тот, кто вообще не может получить пользы от ретинальных устройств (например, разрушен слой ГКС или перерезан зрительный нерв).
Сроки и регуляторный статус
Разработка ретинальных протезов началась более 20 лет назад. Argus II (Second Sight) — это важная веха: одобрение FDA было получено в 2013 году (pmc.ncbi.nlm.nih.gov) (после получения знака CE в Европе). Argus II оставался единственной коммерчески одобренной системой во всем мире, пока компания не прекратила производство в 2019 году (pmc.ncbi.nlm.nih.gov). Примерно в то же время некоторые субретинальные устройства получили одобрение CE в Европе — например, системы Alpha IMS (2013) и AMS (2016) (pmc.ncbi.nlm.nih.gov) — но ни одно из них не одобрено FDA. Многие ретинальные устройства в настоящее время сняты с производства или находятся в стадии перехода, и лишь немногие (например, PRIMA от Pixium и супрахориоидальный имплантат Bionic Vision) находятся в текущих испытаниях (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Кортикальные протезы находятся на гораздо более ранней стадии разработки. Первый человеческий кортикальный имплантат (Бриндли-Добелл в 1970-х годах) был чисто экспериментальным. Сегодня Second Sight (ныне называемая Cortigent/Vivani) возглавила новые усилия: их система ORION начала раннее пилотное исследование в 2017 году (www.cortigent.com), а по состоянию на 2022 год они объединились с Vivani Medical, работающей над обновлением ORION II (pmc.ncbi.nlm.nih.gov). Ни одно кортикальное устройство еще не получило регуляторного одобрения. Текущие исследования (такие как Orion и исследование Illinois ICVP (pmc.ncbi.nlm.nih.gov)) обозначены как ранние пилотные исследования (например, NCT03344848) с целью оценки безопасности и базовой функции.
Основные достижения на сегодняшний день: Испытания Argus II (сетчатка) 2007–2009 гг., одобрение FDA 2013 г., прекращение производства 2019 г. (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Субретинальный Alpha IMS CE 2013 г., обновленный AMS CE 2016 г. (pmc.ncbi.nlm.nih.gov). Ранние испытания Orion (кортикальный) начались около 2017 г., последующие исследования продолжаются (одобрений пока нет) (pmc.ncbi.nlm.nih.gov). Предстоящие: набираются участники для испытаний Фазы I других кортикальных систем (CORTIVIS в Испании, ICVP в США) (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov). В течение следующего десятилетия разработчики надеются увеличить количество электродов и улучшить интерфейс мозг-компьютер для улучшения результатов, но пока как ретинальные, так и кортикальные протезы остаются в значительной степени экспериментальными.
Заключение
Для большинства пациентов с глаукомой и терминальной стадией повреждения зрительного нерва ретинальные имплантаты не являются вариантом, поскольку нервный путь разорван. Таким образом, кортикальные зрительные протезы представляют собой единственную жизнеспособную стратегию искусственного зрения. Ранние исследования показывают, что кортикальные устройства могут вызывать простые световые паттерны, даже когда глаз слеп (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Однако оба подхода — ретинальный и кортикальный — в настоящее время предлагают лишь рудиментарное зрение. Ретинальные имплантаты имеют немного большую клиническую историю (некоторые одобрения FDA/CE при других заболеваниях) и демонстрируют заметные, хотя и ограниченные, улучшения в мобильности и ориентации (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Кортикальные имплантаты находятся на стадии пилотных исследований: они избегают зрительного нерва, но должны преодолеть проблемы, связанные с операцией на мозге, картированием сигналов и обучением пациентов. Реалистичные цели для любого подхода — это базовая навигация и локализация объектов, а не высокодетализированное зрение. Сроки: ретинальные устройства проходили испытания 15–20 лет (с появлением, а затем исчезновением нескольких коммерческих продуктов) (pmc.ncbi.nlm.nih.gov), тогда как кортикальные системы только сейчас начинают испытания на людях. Регуляторное одобрение кортикальных имплантатов в США/ЕС еще впереди на годы.
В заключение, при тяжелой глаукоме без зрительного нерва кортикальные имплантаты дают надежду. Но пациенты и врачи должны понимать текущие ограничения: даже самые продвинутые устройства «бионического зрения» восстанавливают лишь включение/выключение светоощущения и простые формы. Текущие исследования направлены на увеличение количества электродов, улучшение биосовместимости и уточнение обработки сигналов, но в настоящее время функциональное зрение от любого протеза будет чрезвычайно базовым. Пациенты должны иметь реалистичные ожидания (например, различать дверь от стены, а не читать текст) и быть готовыми к обширной реабилитации. Будущие вехи, за которыми стоит следить, включают завершение текущих испытаний кортикальных имплантатов и любые одобрения устройств следующего поколения.