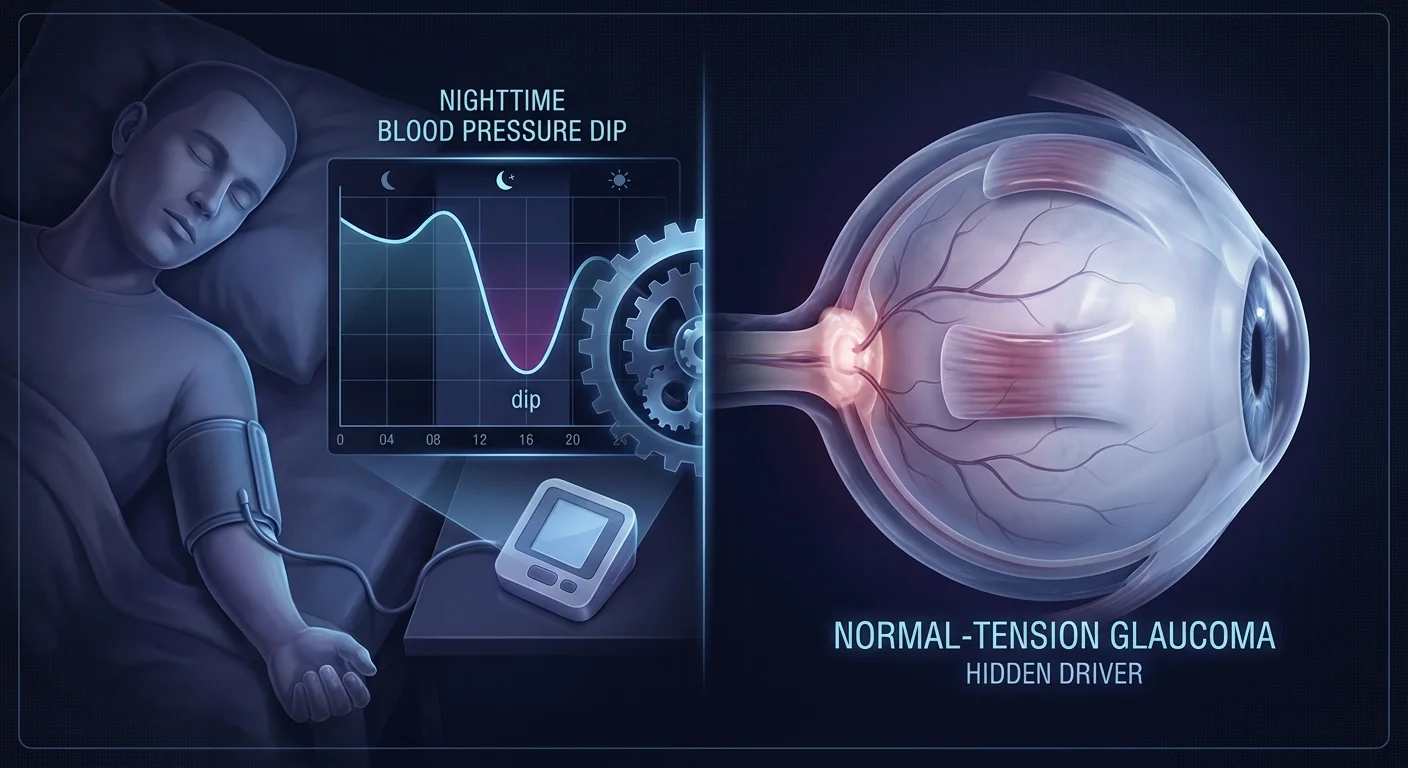
A Queda Noturna da Pressão Arterial: Um Fator Oculto no Glaucoma de Tensão Normal
O glaucoma de tensão normal (GTN) é um tipo de glaucoma em que o nervo óptico se deteriora mesmo com a pressão ocular normal. No GTN, os especialistas acreditam que o fluxo sanguíneo para o nervo óptico desempenha um papel fundamental. A pressão de perfusão ocular (P.O.O.) – aproximadamente a diferença entre a pressão arterial nos vasos do olho e a pressão interna do olho – impulsiona esse fluxo sanguíneo. Se a pressão arterial cair muito, a P.O.O. diminui e o nervo óptico pode ficar sem oxigênio (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Normalmente, nossa pressão arterial cai cerca de 10-20% à noite, o que é saudável para o coração. Mas uma queda noturna excessiva (às vezes chamada de “over-dipping”) pode ser prejudicial para o olho (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Em termos simples, uma queda muito grande da P.A. durante a noite pode privar o nervo óptico de sangue e acelerar a perda de visão.
Pressão de Perfusão Ocular: Por que a P.A. Baixa Pode Prejudicar o Olho
P.O.O. é como o “combustível” sanguíneo do olho. Quando a pressão arterial sistêmica (a “bomba”) cai ou a pressão ocular (“contrapressão”) sobe, a P.O.O. diminui. Décadas de pesquisa mostram que a P.O.O. cronicamente baixa está ligada ao glaucoma. Por exemplo, grandes estudos epidemiológicos descobriram que pessoas com pressão diastólica baixa em relação à pressão ocular tinham um risco muito maior de glaucoma (pmc.ncbi.nlm.nih.gov). Em um estudo, indivíduos cuja P.O.O. diastólica noturna estava abaixo de 55 mmHg tinham mais de 3 vezes o risco de glaucoma (pmc.ncbi.nlm.nih.gov). O Early Manifest Glaucoma Trial mostrou de forma semelhante que pacientes com GTN que tinham pressão arterial basal baixa e perfusão perdiam a visão mais rapidamente (pmc.ncbi.nlm.nih.gov). Conclusão: se a pressão do suprimento sanguíneo ocular estiver baixa (devido à P.A. sistêmica baixa), o nervo óptico estará vulnerável.
A Queda Noturna da Pressão Arterial
À noite, o corpo naturalmente relaxa e a pressão arterial diminui (tipicamente em 10-20%). Em pacientes com GTN, uma queda exagerada pode causar problemas. Se a queda noturna exceder cerca de 20%, os médicos chamam isso de “queda excessiva” (over-dipping). Em um estudo com 54 pacientes com GTN, metade (27/54) foi classificada como sofredora de queda excessiva (pmc.ncbi.nlm.nih.gov). Esses pacientes apresentaram quedas noturnas muito grandes na pressão arterial média. Tais quedas podem causar grandes flutuações na P.O.O., potencialmente desencadeando pequenos episódios isquêmicos no nervo óptico (pmc.ncbi.nlm.nih.gov).
Os oftalmologistas agora reconhecem quedas extremas como um sinal de alerta. Uma revisão sistemática recente observou que “a hipotensão noturna e a queda extrema da P.A. noturna são fatores de risco para o desenvolvimento e progressão do glaucoma de ângulo aberto” (pmc.ncbi.nlm.nih.gov). Em outras palavras, permitir que a pressão arterial caia muito à noite pode danificar diretamente o nervo óptico. Por exemplo, um estudo prospectivo de GTN descobriu que pacientes cuja pressão arterial noturna caiu cerca de 10 mmHg abaixo dos níveis diurnos tiveram uma perda de campo visual significativamente mais rápida (pmc.ncbi.nlm.nih.gov). No GTN, cada milímetro de mercúrio conta: uma pequena queda extra à noite pode aumentar substancialmente a chance de progressão do glaucoma (pmc.ncbi.nlm.nih.gov).
Evidências do Monitoramento da Pressão Arterial de 24 Horas
Para visualizar claramente o problema, os pesquisadores utilizam monitores ambulatoriais de pressão arterial de 24 horas. Esses dispositivos registram a P.A. repetidamente durante o dia e a noite. O monitoramento ambulatorial confirmou a ligação entre as quedas noturnas da P.A. e a progressão do GTN. Por exemplo, Charlson et al. (2014) monitoraram prospectivamente pacientes com GTN e mostraram que aqueles com hipotensão noturna perderam significativamente mais visão em um ano (pmc.ncbi.nlm.nih.gov). Eles descobriram que tanto a magnitude quanto a duração da queda noturna previram quem pioraria (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Na verdade, a equipe de Charlson recomendou que o monitoramento da P.A. de 24 horas “deve se tornar parte da avaliação de rotina” para o GTN, especialmente se um paciente estiver perdendo a visão apesar de um bom controle da pressão ocular (pmc.ncbi.nlm.nih.gov).
Outro estudo (Raman et al., 2018) quantificou o risco: cada diminuição de 1 mmHg na pressão de perfusão ocular diastólica noturna (PPOD) aumentou o risco de progressão em ~40% (pmc.ncbi.nlm.nih.gov). Olhos com PPOD noturna muito baixa (<35 mmHg) tinham mais do que o dobro da probabilidade de ter perda de campo visual do que aqueles com PPOD mais alta (pmc.ncbi.nlm.nih.gov). Isso significa que mesmo alguns mmHg de queda extra podem dobrar o risco. Em suma, a P.A. noturna baixa prevê uma progressão mais rápida do GTN.
Outros estudos corroboram isso. Um deles descobriu que pacientes com GTN (em média) têm P.A. de 24 horas e noturna mais baixas do que pessoas com glaucoma de alta pressão ou indivíduos saudáveis (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Os autores alertaram que essa P.A. persistentemente mais baixa “pode reduzir a perfusão [do nervo óptico] e ser responsável pela” perda de visão no GTN (pmc.ncbi.nlm.nih.gov). Na prática, qualquer paciente com GTN com progressão “inexplicável” pode ser um sofredor de quedas noturnas. Como concluiu uma revisão, a hipotensão noturna isoladamente ou em conjunto com grandes flutuações da P.A. pode aumentar significativamente o risco de dano ao nervo óptico (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Impacto dos Medicamentos para Pressão Arterial Tomados ao Deitar
Um fator chave nas quedas noturnas é o horário dos anti-hipertensivos. Muitos estudos focados no coração mostraram que tomar pílulas para pressão arterial na hora de dormir aumenta a queda noturna da P.A. – muitas vezes desejável para proteção cardíaca. Por exemplo, Carter et al. (2013) observaram que “a dosagem de agentes anti-hipertensivos na hora de dormir reduz a pressão arterial durante o sono e melhora o padrão de queda” (pmc.ncbi.nlm.nih.gov). Em outras palavras, se um paciente tomar sua medicação à noite, sua P.A. durante a noite cairá ainda mais do que se a tomasse pela manhã. Essa estratégia pode reduzir o risco de AVC (pmc.ncbi.nlm.nih.gov), mas no GTN pode exacerbar a subperfusão do nervo óptico.
Os oftalmologistas devem, portanto, equilibrar os benefícios cardíacos com os riscos oculares. Como Pickering (2008) destacou, estudos sobre AVC do nervo óptico (neuropatia óptica isquêmica anterior não arterítica) descobriram que pacientes que tomavam medicamentos para P.A. à noite frequentemente tinham pressões noturnas perigosamente baixas ligadas à perda de visão (pmc.ncbi.nlm.nih.gov). Seu trabalho (citando dados de MAPA) enfatizou que a hipotensão noturna “pode contribuir” para o dano ao nervo óptico, especialmente em pacientes em uso de anti-hipertensivos (pmc.ncbi.nlm.nih.gov). Na prática, isso significa que um paciente em uso de vasodilatadores ou diuréticos potentes à noite pode ser um “sofredor de queda excessiva” por padrão.
As diretrizes ainda debatem a melhor abordagem. Grandes ensaios (Hygia, MAPEC) destacam os benefícios cardiovasculares da dosagem na hora de dormir (pmc.ncbi.nlm.nih.gov), então não podemos simplesmente aconselhar todos a evitar medicamentos noturnos. Em vez disso, os pacientes com GTN devem ser avaliados individualmente. Se os campos visuais de um paciente estiverem piorando e o MAPA mostrar quedas extremas, uma mudança no horário da medicação deve ser considerada – mantendo a P.A. geral em uma faixa segura. Como uma revisão observou, se um paciente apresenta hipotensão noturna acentuada, “a mudança no tratamento farmacológico pode ser considerada” (pmc.ncbi.nlm.nih.gov). Em suma, mudar uma dose da noite para a manhã pode, às vezes, proteger o nervo óptico sem comprometer o coração.
Colaborando com Sua Equipe de Saúde
Gerenciar o GTN e a pressão arterial juntos geralmente requer trabalho em equipe. Aqui está um fluxo de trabalho prático para médicos e pacientes:
-
Identificar Fatores de Risco. Oftalmologistas devem observar se um paciente com GTN tem P.A. sistêmica baixa, sintomas de hipotensão (tontura, desmaios) ou se seu glaucoma está piorando desproporcionalmente às leituras da PIO. Verificar se algum anti-hipertensivo é tomado à noite.
-
Solicitar Monitoramento de 24 Horas. Se a preocupação for alta, providenciar o monitoramento ambulatorial da P.A. Isso categorizará o paciente como dipper, não-dipper ou sofredor de queda excessiva (over-dipper). Um sofredor de queda excessiva (grande queda noturna) é um sinal de alerta para a progressão do GTN.
-
Revisar Medicamentos. Se o monitoramento confirmar a hipotensão noturna, o oftalmologista deve alertar o médico de cuidados primários ou o cardiologista do paciente. Juntos, eles podem ajustar a terapia. Por exemplo, uma dose noturna de uma pílula para pressão arterial pode ser transferida para a manhã, ou um medicamento pode ser trocado por um que reduza a P.A. mais suavemente. O objetivo é manter a pressão arterial segura no geral, evitando grandes quedas noturnas.
-
Acompanhar e Reavaliar. Após qualquer mudança, repetir o monitoramento da P.A. para confirmar que as pressões noturnas estão estabilizando. Continuar os exames de glaucoma (campos visuais, exames do nervo óptico) para ver se a progressão da doença diminui. Se os campos visuais estabilizarem, o ajuste provavelmente foi benéfico.
Na prática, até mesmo mudanças simples podem ajudar. Se um paciente estiver usando um diurético de ação curta na hora de dormir, movê-lo para a manhã pode suavizar a queda noturna. Se estiver usando um relaxante de vasos sanguíneos de ação prolongada, uma mudança de dose pode ser tentada. A comunicação é fundamental: o oftalmologista fornece o quadro ocular, e o Clínico Geral/Cardiologista garante que a pressão arterial permaneça bem controlada no geral. Essa cogestão garante que tanto a visão quanto a saúde cardiovascular sejam salvaguardadas.
Lista de Verificação do Clínico: Identificando Sofredores de Queda Excessiva
Os profissionais de saúde podem usar esta lista de verificação para identificar pacientes em risco de quedas excessivas da P.A. noturna:
-
Revisão da Medicação: O paciente está tomando algum anti-hipertensivo à noite (por exemplo, inibidores da ECA, BRAs, betabloqueadores, diuréticos)? Múltiplos medicamentos noturnos aumentam a suspeita.
-
Questionamento de Sintomas: Perguntar sobre tontura matinal, dores de cabeça ou visão turva ao acordar. O paciente alguma vez acorda com sensação de fraqueza ou desorientação? Isso sugere P.A. baixa durante a noite.
-
Medir Tendências da P.A.: Comparar a P.A. da clínica com as leituras domésticas do paciente. Se possível, providenciar ou revisar um estudo de P.A. de 24 horas. Procurar por queda noturna ≥10-20% (padrão de “sofredor de queda excessiva”) (pmc.ncbi.nlm.nih.gov).
-
Status do Glaucoma: Observar a progressão inexplicável do glaucoma. Se a perda de FNRV ou de campo visual piorar apesar da PIO normal, considerar fatores vasculares. Também verificar se há hemorragias ou incisuras no disco óptico que às vezes se correlacionam com baixa perfusão.
-
Coordenar o Cuidado: Se a queda excessiva for provável, sinalizar isso ao médico de cuidados primários ou cardiologista do paciente. Recomendar o ajuste do horário da medicação (por exemplo, transferir as doses para a manhã) e reavaliar o padrão da P.A. Garantir uma comunicação clara para que todos os médicos compartilhem o plano.
-
Educação: Explicar ao paciente por que estamos preocupados com a P.A. noturna. Incentivá-los a relatar quaisquer novos sintomas (por exemplo, suores noturnos, sonhos vívidos, acordar com palpitações) que possam indicar eventos de pressão arterial baixa.
Dicas para Pacientes: Acompanhando Seus Sintomas
Os pacientes também podem ajudar a monitorar os sinais de hipotensão noturna:
-
Verifique a Visão ao Acordar: Preste atenção em como sua visão se sente pela manhã. Há visão turva ou embaçada que melhora mais tarde? Você tem dores de cabeça ou se sente tonto ao se levantar pela primeira vez? Anote isso em um diário. Tais sintomas matinais podem sugerir que seus olhos receberam pouco sangue durante a noite.
-
Registre a Pressão Arterial: Se você tiver um aparelho de P.A. doméstico, faça leituras em diferentes momentos: deitado por alguns minutos logo após acordar, depois sentado ereto após o café da manhã, à tarde e na hora de dormir. Mantenha um registro simples de data, hora e leituras. Ao longo de uma semana, veja se sua P.A. é muito mais baixa à noite do que durante o dia.
-
Registre os Horários dos Medicamentos: Anote exatamente quando você toma cada pílula para pressão arterial ou diurético. Inclua as doses de diuréticos (por exemplo, Lasix), que podem diminuir a pressão e a hidratação. Isso permite que você e seus médicos conectem os sintomas aos medicamentos.
-
Mantenha um Diário de Sintomas: Anote quaisquer períodos de visão turva, desmaios ou fadiga incomum. Por exemplo: “Dia X – acordei às 7:00; visão turva no olho esquerdo que clareou até as 10:00.” Mesmo entradas simples ajudam o médico a identificar padrões. Também registre se você acorda à noite com dor de cabeça ou coração acelerado.
-
Comunique as Mudanças: Compartilhe essas anotações com seu oftalmologista e seu médico de cuidados primários. Se você notar que seu campo visual (como a borda da tela do computador ou as palavras de leitura) está piorando, ou se suas leituras matinais mostram baixas (por exemplo, P.A. caindo abaixo de 100/60), informe ambos os médicos. Eles podem ajustar as medicações ou solicitar um monitoramento de 24 horas.
-
Check-ups Regulares: Mantenha-se atualizado com os exames de glaucoma (campos visuais e exames de imagem ocular) para que qualquer mudança seja detectada precocemente. Mencione qualquer novo sintoma imediatamente, em vez de esperar pela próxima consulta.
Ao acompanhar os sintomas e as leituras da P.A., você fornece pistas valiosas. Por exemplo, P.A. matinal consistentemente baixa ou flutuações da visão podem indicar quedas noturnas excessivas. Compartilhar essas informações ajuda seus médicos a ajustar finamente tanto o cuidado cardíaco quanto o ocular para proteger sua visão.
Conclusão
No GTN, não podemos mais focar-nos apenas no olho; a pressão arterial também importa. Pesquisas mostram que quedas profundas da P.A. noturna – seja por pressão naturalmente baixa ou por medicamentos tomados na hora de dormir – podem diminuir drasticamente a perfusão ocular e acelerar o dano ao nervo óptico (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Para os pacientes, isso significa discutir seus padrões de pressão arterial com seus médicos. Medidas como o monitoramento da P.A. de 24 horas e o ajuste do horário da medicação demonstraram retardar a progressão do GTN (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Trabalhando em conjunto – oftalmologista, cardiologista, médico de cuidados primários e paciente – podemos detectar a hipotensão noturna oculta. Essa colaboração ajuda a manter a pressão arterial em uma faixa segura e garante que o nervo óptico permaneça bem perfundido. Em última análise, observar a queda noturna pode ser fundamental para proteger a visão no GTN.