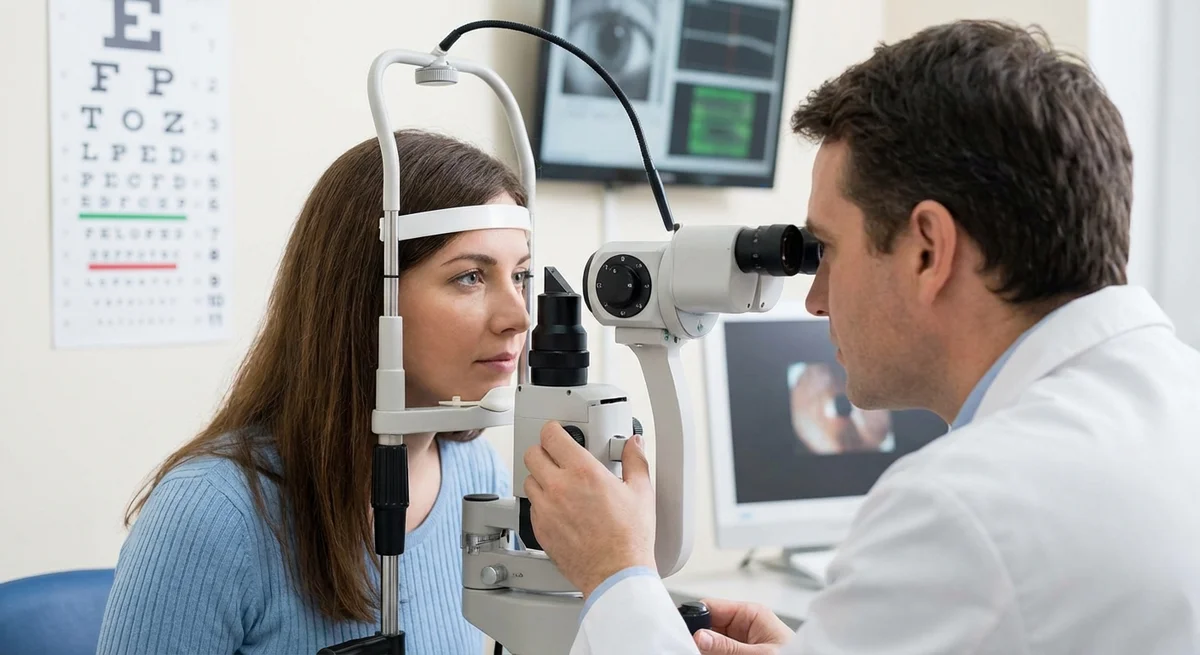
Introduksjon
Grønn stær er en kompleks øyesykdom der ingen enkelt test kan gi et definitivt svar. I stedet er det nødvendig med en rekke tester for å danne et fullstendig bilde av øynene dine: måling av trykk, undersøkelse av drenasjevinkelen, evaluering av synsnervehodet og kartlegging av synsfeltet ditt. Hver test gir en bit av puslespillet. Når du forstår hva hver test gjør og hva tallene betyr, blir du en aktiv partner i din egen behandling – ikke bare en passiv pasient som sitter i mørket. Denne guiden vil forklare hvorfor flere tester er nødvendige, og hvordan hver enkelt bidrar med unik informasjon om øyetrykket, anatomien, nervehelsen og synet ditt, med klare forklaringer på resultatene du vil motta.
Hvorfor flere tester er viktig
Grønn stær defineres av skade på synsnerven, ofte assosiert med høyt øyetrykk (intraokulært trykk eller IOP), men det kan oppstå selv med “normalt” trykk. For eksempel har mange pasienter med grønn stær faktisk relativt lavt målt IOP fordi de har tynne hornhinner, noe som kan få trykkmålingene til å virke falskt lave (pmc.ncbi.nlm.nih.gov). Motsatt kan en veldig tykk hornhinne få IOP til å se høyere ut enn det egentlig er. På den annen side utvikler noen øyne med høyere trykk aldri grønn stær. Derfor må leger se på øyeanatomi og funksjon i tillegg til trykk. Dette innebærer å undersøke drenasjevinkelen (for å se om væske kan strømme ut skikkelig), inspisere synsnerven for skade og teste ditt perifere syn. I praksis krever dette en omfattende evaluering med utfyllende tester (pmc.ncbi.nlm.nih.gov). En gjennomgang av internasjonale retningslinjer bemerker at generell screening er av “begrenset klinisk nytte”, og ingen enkelt test har den nødvendige følsomheten og spesifisiteten (pmc.ncbi.nlm.nih.gov). Konklusjonen er at en kombinasjon av trykkmåling, bildebehandling og synsfeltstesting brukes for å bekrefte eller utelukke grønn stær.
Å styrke deg som pasient betyr å forklare hver test og hvert resultat. Når du går ut av undersøkelsesrommet, bør du for eksempel vite: “Gjennomsnittlig IOP var 18 mmHg, og pachymetri viste at hornhinnen min er tynn, noe som betyr at mitt virkelige IOP sannsynligvis er høyere,” eller “Min OCT viser røde områder der nervefiberlaget mitt er tynnere enn normalt.” Bevæpnet med denne kunnskapen og de faktiske utskriftene av testene dine, kan du følge trender over tid og stille informerte spørsmål.
Måling av intraokulært trykk (Tonometri og Pachymetri)
Den eneste modifiserbare risikofaktoren for grønn stær er høyt øyetrykk. Måling av IOP er derfor et avgjørende første skritt, men selv dette har nyanser.
-
Goldmann Applanasjonstonometri (GAT) er gullstandarden for IOP-måling. (pmc.ncbi.nlm.nih.gov) I denne testen flater en liten sonde forsiktig ut (“applanerer”) hornhinnen, ved hjelp av et spaltelampe-mikroskop. GAT har blitt brukt i flere tiår og er svært godt validert. (pmc.ncbi.nlm.nih.gov) Det krever bedøvende øyedråper og nøye teknikk. De fleste kliniske studier og grenseverdier for glaukombehandling er basert på Goldmann IOP-verdier. Fordi GAT er avhengig av å flate ut hornhinnen, er målingen nøyaktig for en “gjennomsnittlig” hornhinne (omtrent 520 mikrometer tykk (eugs.bitblox.eu)). Men hvis hornhinnen din er mye tynnere eller tykkere, kan målingen være feil (mer om det nedenfor).
-
Non-kontakt (luftpuff) tonometri er den velkjente – og mer komfortable – testen som blåser en kort luftpuff på øyet ditt. Den måler også trykk ved å analysere hvordan hornhinnen flater ut under luftimpulsen. Moderne luftpuff-enheter har vist svært sterk korrelasjon med Goldmann-målinger (pmc.ncbi.nlm.nih.gov). I én studie var luftpuff-målinger innenfor omtrent 1–2 mmHg fra GAT (med korrelasjonskoeffisient >0,8) (pmc.ncbi.nlm.nih.gov). Med andre ord, hvis din GAT-måling er 18 mmHg, kan luftpuffen måle omtrent 19–20, noe som er klinisk ubetydelig. Luftpuff-tonometri er raskt, berøringsfritt og krever ikke bedøvende dråper (pmc.ncbi.nlm.nih.gov). Mange leger bruker den for innledende screening eller raske kontroller. Imidlertid kan den noen ganger overvurdere trykket i øyne med svært høyt IOP eller andre hornhinnekomplikasjoner, så forhøyede målinger blir ofte sjekket på nytt med Goldmann for bekreftelse.
-
Rebound-tonometere (f.eks. iCare) er bærbare enheter du kan bruke på en klinikk (og i noen tilfeller hjemme) uten dråper. En liten sonde spretter bokstavelig talt av hornhinnen, og hastigheten på tilbakeslaget indikerer trykket. iCare-tonometere brukes i økende grad for rask screening eller for pasienter som ikke tåler Goldmann (barn, ukontaktbare pasienter, eller når anestesi ikke gis). Studier viser at iCare-målinger stemmer sterkt overens med Goldmann i det lav-til-moderate trykkområdet (pmc.ncbi.nlm.nih.gov). For eksempel, i en studie var gjennomsnittlig IOP med iCare og Goldmann nesten identisk (18,3 vs 18,5 mmHg) med utmerket korrelasjon (pmc.ncbi.nlm.nih.gov). Imidlertid har iCare en tendens til å litt undervurdere svært høyt trykk (for øyne over ~23 mmHg) og er mer påvirket av hornhinnetykkelse (pmc.ncbi.nlm.nih.gov). Den store fordelen er bekvemmelighet: ingen dråper nødvendig og minimal opplæring for bruk. Noen klinikker låner ut iCare-enheter for hjemmebruk (“iCare HOME”) slik at pasienter kan følge med på sitt eget trykk.
-
Dynamisk konturtonometri (Pascal DCT) bruker en spesiell konkav sensorspiss som matcher formen på hornhinnen. Den måler trykket kontinuerlig og er designet for å være mindre avhengig av hornhinneegenskaper. Studier har funnet at DCT-målinger i gjennomsnitt har en tendens til å være litt høyere enn Goldmann-målinger (pmc.ncbi.nlm.nih.gov). Viktigere er at DCT er minst påvirket av hornhinnetykkelse (pmc.ncbi.nlm.nih.gov). I en sammenlignende studie økte 45 mikrometer ekstra hornhinnetykkelse GAT- og luftpuff-målingene betydelig, men hadde minimal effekt på DCT-målinger (pmc.ncbi.nlm.nih.gov). Med andre ord, hvis du har en uvanlig tykk eller tynn hornhinne, kan DCT gi en mer sann IOP-verdi. Imidlertid er DCT-enheter mer klumpete og mindre vanlig i rutinemessig praksis.
-
Sentral hornhinnetykkelse (Pachymetri) måles i millimeter av en pachymeter-enhet (ultralyd eller optisk) og er en kritisk kontekst for tonometri. Fordi tonometere flater ut hornhinnen, vil en tynnere enn normal hornhinne bli presset flatere av samme kraft som en gjennomsnittlig hornhinne, noe som resulterer i en falskt lav trykkmåling (eugs.bitblox.eu)). Motsatt vil en tykk hornhinne motstå utflatning og produsere en falskt høy måling. For eksempel bemerker studier at Goldmann-applanasjon kun er nøyaktig nær 520 µm; langt tynnere verdier undervurderer grovt det sanne trykket (eugs.bitblox.eu), mens svært tykke hornhinner kan overvurdere trykket. Dette er grunnen til at pachymetri rutinemessig utføres sammen med IOP: hvis hornhinnen din er betydelig tynn, vil legen din vite at et “normalt” IOP faktisk kan maskere risiko, og hvis den er tykk, er en høy måling kanskje ikke så alarmerende (pmc.ncbi.nlm.nih.gov). Faktisk har nesten halvparten av glaukompasientene tynnere hornhinner enn gjennomsnittet, noe som delvis forklarer hvorfor de hadde “normalt” trykk til tross for sykdom (pmc.ncbi.nlm.nih.gov).
-
Døgn- og fluktuasjonseffekter. Enhver enkelt trykkmåling under et kontorbesøk er bare et øyeblikksbilde. Vi vet nå at IOP svinger i løpet av dagen og natten, og disse svingningene kan være en uavhengig risikofaktor for utvikling av grønn stær. En meta-analyse fant at langvarige IOP-svingninger i seg selv øker risikoen for synsfeltstap (hazard ratio ~1,43 for de med store langsiktige svingninger) (pmc.ncbi.nlm.nih.gov). Med andre ord, et øye som varierer mellom 18 og 26 mmHg over dager eller uker, kan ha høyere risiko enn et som holder seg rundt 18 hele tiden (pmc.ncbi.nlm.nih.gov). På grunn av dette bestiller noen spesialister målinger på forskjellige tidspunkter av dagen eller bruker 24-timers overvåking (som en kontaktlinsesensor eller hjemmetonometri) for å fange opp usynlige topper. Det understreker også viktigheten av å registrere flere målinger over tid i stedet for å stole på en enkelt avlesning.
Ved å forstå tonometri og pachymetri vil du vite hvordan ditt IOP måles og korrigeres. For eksempel kan du spørre: “Min måling var 18 mmHg, men hornhinnene mine er tynne – hva er det justerte trykket?” eller “Trykket mitt steg om morgenen – bør jeg prøve å ta flere målinger i løpet av dagen?”
Undersøkelse av drenasjevinkelen (Gonioskopi)
Grønn stær handler ikke bare om trykk – det handler også om hvordan væske dreneres fra øyet ditt. Væsken (kammervannet) forlater øyet gjennom en liten vinkel mellom iris og hornhinnen foran i øyet. Ved åpenvinkelglaukom er denne drenasjevinkelen vidåpen, men utstrømningsmekanismen svikter på en eller annen måte. Ved vinkellukkingsglaukom er vinkelen smal eller blokkert, noe som hindrer væskeutstrømning og fører til at trykket stiger. Gonioskopi er den eneste måten å direkte se og gradere denne vinkelen på.
-
Van Hericks estimat. Før gonioskopi kan en øyelege utføre et raskt spaltelampeestimat kalt Van Herick-testen. Ved å skinne et smalt lysspalt ved kanten av hornhinnen og iris, kan undersøkeren sammenligne den perifere kammervidden med hornhinnetykkelsen. Hvis rommet er smalt (mindre enn en fjerdedel av hornhinnetykkelsen), antyder det en smal vinkel som krever formell gonioskopi (eugs.bitblox.eu)). Dette er et berøringsfritt screeningsskritt, men er ikke definitivt.
-
Gonioskopi med linse. For en sann vinkelvisning bruker legen din en spesiell gonioskopilinse på øyet (som en liten kontaktlinse med speil). Dette lar lys komme inn i øyet uten total intern refleksjon, slik at legen kan se vinkelstrukturer gjennom linsen. Vinkelen graderes etter hvor bred den virker. Vanlige graderingssystemer inkluderer Shaffer (gradert 0 til 4 etter vinkelbredde i grader; 0 = lukket, 4 = veldig åpen) og Spaeth (et mer detaljert system som tar hensyn til irisinnføring og vinkeldybde). Disse forteller oss om vinkelen er fysiologisk åpen eller farlig smal.
-
Apposisjonell vs. synekial lukning. Under gonioskopi kan legen din merke at iris berører trabekkelverket (vinkelveggen). Hvis iris bare presser mot vinkelen (apposisjonell lukning), kan den åpne seg når trykket reduseres eller etter en laseriridotomi. Men hvis det er faktiske sammenvoksninger (perifere fremre synekier) som limer iris over trabekkelverket, indikerer dette kronisk lukning som kanskje ikke fullt ut reverseres. Hvis synekier er til stede, er en iridotomi alene kanskje ikke nok til å eliminere blokkeringen, og mer avanserte behandlinger som kirurgisk goniosynekialyse kan være nødvendig.
-
Advarsel om underbruk. Gonioskopi er kritisk, men ofte utelatt. En amerikansk studie fra 2024 fant at over 70 % av pasientene ikke hadde noen registrert gonioskopi i det hele tatt under den første glaukomvurderingen (pmc.ncbi.nlm.nih.gov). Dette er alarmerende fordi det å overse et øye med smal vinkel kan føre til en plutselig vinkellukkingskrise senere. Faktisk anbefaler både American Academy of Ophthalmology og World Glaucoma Association gonioskopi ved det første glaukombesøket (og deretter periodisk, f.eks. hvert 5. år) for å sjekke vinklene (pmc.ncbi.nlm.nih.gov). I praksis, hvis du ikke har hatt gonioskopi, bør du be om det – spesielt hvis du har symptomer (tåkesyn, haloer) eller risikofaktorer (svært langsynt, familiehistorie med vinkellukking, asiatisk eller arktisk herkomst). Kunnskap om din vinkelanatomi gjør din glaukomvurdering fra gjetting til presisjon.
Evaluering av synsnerven og netthinnen
Synsnervepapillen (“øyets kabel”) er det sentrale skadestedet ved grønn stær. En nøye undersøkelse og bildebehandling av nervehodet og den omkringliggende netthinnen er avgjørende for diagnose og sporing.
-
Klinisk undersøkelse av synsnerven. Legen vil se gjennom en spaltelampe eller oftalmoskop og vurdere synsnervepapillen (den sirkulære flekken der nervefibrene forlater øyet). Viktige funksjoner inkluderer: cup-to-disc-forholdet (størrelsen på den sentrale “koppen” sammenlignet med hele papillen) og tykkelsen på den nevroretinale randen. Ved grønn stær forstørres koppen vanligvis etter hvert som randvev går tapt. Et normalt cup-to-disc-forhold er ofte rundt 0,3 (koppen er 30 % av papillen), men varierer med papillstørrelse. Forhold over ~0,6 eller asymmetri større enn ~0,2 mellom øynene er mistenkelig. Legen sjekker også randens form: normalt er randen tykkere nederst og øverst (“ISNT-regelen”), men grønn stær tynner ofte randen først ved de øvre og nedre polene. Andre funn inkluderer papilleblødninger (små flammeformede blødninger på overflaten av papillen) og retinale nervefiberlag (RNFL) defekter (kileformede mønstre av manglende nervefibre synlige med et rødt-fritt filter). Forskning viser at papilleblødninger er relativt sjeldne i friske øyne (<2 % prevalens) men forekommer oftere ved grønn stær (opptil 10-15 % av glaukomøyne) (pmc.ncbi.nlm.nih.gov). Viktigere er at en papilleblødning er et rødt flagg – den forutgår ofte ytterligere nerveskade. En analyse fant at øyne med blødninger hadde betydelig raskere synsfeltstap under oppfølging (pmc.ncbi.nlm.nih.gov). Undersøkelse av RNFL er også verdifullt: tap av de lyse NFL-striasjonene på netthinnen kan sees som mørke “hakk” som strekker seg fra papillen. Faktisk bemerker studier at nøye RNFL-inspeksjon kan avsløre skade før en synsfeltdefekt vises (pmc.ncbi.nlm.nih.gov). Alle disse observasjonene (koppstørrelse, randfortynning, blødninger, RNFL-defekter og eventuell asymmetri mellom øynene) informerer samlet om diagnosen og stadieinndelingen av grønn stær.
-
Optisk diskfotografering. Fargebilder av høy kvalitet av synsnerven tas ofte for å etablere en grunnlinje. Disse stereoskopiske papillebildene bevarer 3D-visningen av nervehodet. Sammenligning av fremtidige bilder med grunnlinjen gjør at legen kan se subtile endringer over tid (f.eks. ny fortynning av randen eller blødninger). Det er som å ha et “øyeblikksbilde” av synsnerven din i arkivet. I kliniske studier er papillebilder en viktig metode for å oppdage progresjon. Pasienter bør be om å få tatt papillebilder tidlig i behandlingen og be om dem til personlige journaler.
-
Optisk koherens tomografi (OCT). OCT har revolusjonert glaukombehandlingen ved å tilby kvantitativ, tverrsnittsbildebehandling av synsnerven og netthinnen. En OCT-skanning (ikke-invasiv og smertefri) produserer et kart over netthinnens nervefiberlag (RNFL) tykkelse rundt synsnerven, samt tykkelsen av gangliecelle–indre pleksiforme lag (GCL-IPL) i makula. Disse lagene inneholder nervefibrene og cellekroppene som går tapt ved grønn stær. OCT-enheten sammenligner øyets verdier med en innebygd normativ database over friske øyne (matchet for alder osv.). På OCT-utskriften vil du se fargekodede kart og grafer:
-
Fargekodet tykkelseskart: Dette viser tverrsnittsskanninger eller tykkelseskart. Vanligvis indikerer varme farger (grønn/gul/rød) tykkere normalt vev, mens kjølige farger (blå/grønn) indikerer tynnere områder (journals.lww.com). For eksempel, på et RNFL-tykkelseskart er en lang grønn bue normal, men eventuelle røde soner kan indikere fortynning. “RNFL avvikskartet” er ofte grønt for normale områder og gult/rødt for å markere punkter utenfor normale grenser (journals.lww.com).
-
TSNIT- eller profilgraf: Dette står for Temporal–Superior–Nasal–Inferior–Temporal (en sirkel rundt nerven). Det er ofte grafisk fremstilt som to linjer (en for hvert øye) som viser RNFL-tykkelse versus klokketime. Referanseområdet (normalt) vises som et grønt bånd. Hvis linjen din (ofte en hel, en stiplet for hvert øye) synker ned i gul/rød sone, er det punktet unormalt tynt. Sammenligning av begge øynene på samme plott fremhever asymmetri (journals.lww.com).
-
Gangliecelleanalyse: Mange OCT-er gir også et kart over det makulære gangliecellelaget. Dette vises vanligvis som et elliptisk eller ovalt kart over sentrale netthinnen, igjen med grønn/gul/rød koding. Skade ved grønn stær vises ofte først nasalt eller inferiørt i makula på disse kartene.
-
Numeriske sammendrag: OCT vil også gi gjennomsnittlig RNFL-tykkelse (globalt og etter kvadrant), numerisk sammenligning med normalt (i standardavvik eller persentil), og muligens en “glaukom sannsynlighetsscore.” Disse forenkler tolkningen, men du kan kryssjekke de visuelle kartene.
-
Progresjonsanalyse: Hvis du har flere OCT-er over tid, kan mange enheter vise en trendgraf eller hendelsesanalyse for å se om nervetykkelsen avtar. Programvaren kan markere punkter med betydelig tap på tvers av besøk.
-
Å forstå OCT-utskriften din kan føles kompleks i begynnelsen, men husk: grønt = bra, gult = grensetilfelle, rødt = sannsynligvis unormalt. Hvis din gjennomsnittlige RNFL-tykkelse vises i rødt i rapporten, betyr det at den er tynnere enn 99 % av normale for den alderen. Hvis en regelfast trendlinje i en graf viser en nedadgående helning, betyr det at fortynningen utvikler seg. Be legen din om å gjennomgå disse rapportene med deg. Hvis du for eksempel ser en ny rød (unormal) sektor på RNFL-kartet sammenlignet med fjorårets grønne kart, er det viktig å oppdage tidlig.
Synsfeltstesting
Synsfelt (perimetri) tester måler hvor godt du ser i alle retninger (spesielt perifert syn). Siden grønn stær typisk forårsaker “flekkvis” tap av sidesynet, er automatisert perimetri uunnværlig. Humphrey Field Analyzer (HFA) er standardinstrumentet. Her er hva du bør vite:
-
24-2 vs. 10-2 testing: Det vanlige screeningsprogrammet er HFA 24-2-testen, som undersøker 54 punkter i de sentrale 24 gradene av synsfeltet (på et 6-graders rutenett). Dette muliggjør påvisning av de tidlige klassiske bueformede skotomene ved grønn stær. Imidlertid har den relativt få punkter innenfor de sentrale 10°. 10-2-testen dekker et finere 68-punkts rutenett over de sentrale 10°, nyttig for å oppdage paracentrale defekter nær fiksasjon som standardfelt savner. Nåværende råd er at hvis en betydelig defekt vises nær sentrum på en 24-2-test, bør øyet testes på nytt med et 10-2-felt (www.ncbi.nlm.nih.gov). En nyere “24-2C”-test legger til ekstra punkter i de sentrale 10° til 24-2-rutenettet, noe som forbedrer påvisningen av sentralt tap (www.ncbi.nlm.nih.gov). Disse testene utføres ett øye om gangen; du trykker på en knapp hver gang du ser et lite lysglimt mens du stirrer på et fast mål.
-
Pålitelighetsindekser: Hver synsfeltutskrift kommer med pålitelighetsscore. “Fiksasjonstap” måler hvor ofte du så bort fra målet (sporing av den blinde flekken), og falske positive/negative måler om du trykket feil. Høye falske positive (falske klikk) eller falske negative (som mangler åpenbare lys) betyr at testresultatene kan være upålitelige. Det tar ofte to forsøk å få en pålitelig grunnlinje. Faktisk har den første synsfeltstesten nesten alltid læringsartefakter – det er vanlig å se at du “mister” mange punkter på grunn av uerfarenhet (pmc.ncbi.nlm.nih.gov). Dermed vil legen din vanligvis etablere en grunnlinje med to gode felt tatt med noen ukers mellomrom før det trekkes konklusjoner om progresjon. Vær alltid uthvilt og riktig korrigert (med reseptbelagte briller) før en synsfeltstest, og prøv å svare konsekvent.
-
Tolking av synsfeltutskriften: Hoveddelen av rapporten viser din følsomhet på hvert punkt. Et gråtonekart bruker mørkere nyanser for å indikere lavere følsomhet (et “svart hull” betyr svært dårlig syn på det punktet). Under dette viser totale avvik (TD) tall hvor mange desibel hvert punkt er under det aldersnormale gjennomsnittet. Mønsteravviks-kartet (PD) justerer for eventuell generell dimming (for eksempel, hvis du hadde grå stær, fjerner det det generelle skiftet for å fremheve lokaliserte tap). Viktige indekser inkluderer: Gjennomsnittlig avvik (MD) – gjennomsnittlig forskjell fra normal over feltet (0 dB er normalt; negativ MD betyr generelt tap) – og Synsfeltindeks (VFI) – en prosentandel (100 % er et fullt synsfelt, 0 % er nær blind). VFI er spesielt nyttig for å spore progresjon over tid (brattere nedadgående skråninger betyr raskere tap). Når du får utskriften din, fokuser på om sentrale klynger av punkter er mørklagt eller markert i PD, og hold et øye med MD/VFI-trendene i serielle tester.
-
Stadieinndeling og progresjon: Sammen med OCT og synsnerveundersøkelse forteller feltene oss om grønn stær er stabil eller forverres. Hvis for eksempel din VFI faller fra 90 % til 80 % over to år, eller hvis nye defekter vises i en mønsterblokk med 3 punkter på <5 % nivå, indikerer dette progresjon. Ifølge lov (og mange retningslinjer) bør pasienter med tidlig oppdaget grønn stær få utført synsfeltstester minst én gang i året, oftere (hvert 6. måned eller mindre) hvis det er raskere endring.
-
Nye synsfeltstester: Bortsett fra Humphrey finnes det hjemme- eller nettbrettbaserte perimetre som Melbourne Rapid Fields (MRF). En studie fant at MRF var “kostnadseffektiv, tidsbesparende og brukervennlig,” med resultater generelt sammenlignbare med Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Slike hjemmeprimeter-enheter kan nå supplere klinikkbesøk, spesielt for pasienter i avsidesliggende områder eller med mobilitetsproblemer. Sørg alltid for at enhver hjemmetest utføres i et mørkt, stille rom og følg instruksjonene nøye.
Avanserte og nye tester
Øyebehandling er i forkant av teknologien. I tillegg til standardundersøkelsene utvikles eller rulles noen avanserte tester og nye teknologier ut for å fange opp grønn stær enda tidligere og overvåke den mer presist:
-
Optisk koherens tomografi angiografi (OCT-A): Dette er en nyere OCT-modus som visualiserer blodstrømmen i de små kapillærene rundt synsnerven og makula, uten fargestoff. Studier viser at OCT-A kan oppdage redusert perfusjon før strukturell nervefortynning er åpenbar. For eksempel har pasienter med grønn stær vist seg å ha lavere kapillærtetthet rundt synsnervehodet “som begynner temporalt selv før RNFL-fortynning” er målbar (eyewiki.org). Tilsvarende har glaukom- og selv okulære hypertensive øyne redusert makulær kapillærtetthet sammenlignet med normale (pmc.ncbi.nlm.nih.gov). OCT-A er ennå ikke standard i alle klinikker, men det antyder å diagnostisere grønn stær via dens vaskulære endringer snarere enn anatomi alene.
-
Elektroretinografi (ERG) for ganglieceller: Mønster-ERG (PERG) er en elektrisk test som spesifikt undersøker funksjonen til retinale ganglieceller (RGC). Ved grønn stær blir RGC-er skadet, så PERG kan være unormal selv før synsfeltstap. Klinisk finner man at PERG “N95”-bølgen ofte har lengre latenstid (forsinkelse) og redusert amplitude i tidlig grønn stær. Faktisk har studier vist at øyne med glaukom-mistanke ofte allerede har en forsinket N95, mens øyne med manifest grønn stær viser redusert N95-amplitude (pmc.ncbi.nlm.nih.gov). Dette betyr at PERG kan oppdage RGC-dysfunksjon på et stadium som ikke er synlig på OCT eller synsfelt. PERG krever spesialutstyr og trent personale, så det brukes hovedsakelig i forskning eller spesialistsentre, men det er en lovende tidlig biomarkør.
-
Adaptiv optikk avbildning: Denne banebrytende bildebehandlingsteknologien korrigerer for øyets aberrasjoner og kan oppløse mikroskopiske detaljer på netthinnen. Adaptiv optikk skannende laser-oftalmoskop (AO-SLO) og adaptiv optikk OCT har allerede blitt brukt til å avbilde individuelle fotoreseptorer og til og med se netthinnens kapillærer†. I forskningsmiljøer eksperimenteres det med AO for å visualisere individuelle retinale ganglieceller in vivo. I teorien kunne dette direkte telle nerveceller eller oppdage tidlig celledød før funksjonelt tap. Det er ikke noe du vil få i klinikken i dag, men det er et område med aktiv forskning.
-
Kunstig intelligens (AI) og maskinlæring: Kraftige AI-algoritmer brukes nå på fundusbilder, OCT-skanninger og til og med synsfeltdata for å bistå diagnose og forutsi progresjon. Disse systemene kan oppdage subtile mønstre som er usynlige for det menneskelige øye. For eksempel har dyp læring-modeller blitt trent til å forutsi hvem som vil utvikle grønn stær. En studie som brukte sekvensielle bilder av synsnerven, rapporterte ~88 % nøyaktighet i å forutsi glaukomutbrudd 1–3 år før det skjedde (pmc.ncbi.nlm.nih.gov). En annen brukte avanserte modeller for å markere felt som sannsynligvis vil forverres. I praksis kan AI tjene som et ekstra sett øyne: flagging av mistenkelige OCT-endringer, kvantifisering av hastigheten på RNFL-tap og veiledning av leger om når behandlingen skal intensiveres.
-
Hjemmetonometri og bærbar perimetri: Vi har allerede nevnt iCare HOME rebound-tonometeret. I kliniske studier har hjemme-IOP-overvåking vist seg svært nyttig. I en serie målte pasienter sitt eget IOP ved oppvåkning, midt på dagen, kvelden og leggetid i flere dager. Hjemmemålingene fanget opp mange høye topper som ble oversett på kontoret. For eksempel var gjennomsnittlig topp-IOP hjemme 21,3 mmHg sammenlignet med 17,4 på klinikken (pmc.ncbi.nlm.nih.gov). Denne informasjonen førte til at leger endret behandling i 55 % av disse øynene (pmc.ncbi.nlm.nih.gov). Andre innovasjoner inkluderer 24-timers kontaktlinsesensorer (som Triggerfish) og smarttelefon-/nettbrettperimetri (MRF og andre nevnt ovenfor). Disse verktøyene flytter glaukombehandlingen fra sporadiske øyeblikksbilder mot kontinuerlig overvåking, og fanger opp endringer tidligere.
Samlet sett har disse teknologiene som mål å oppdage grønn stær så tidlig som mulig og kvantifisere endringer mer presist. Ettersom disse verktøyene blir mer tilgjengelige, kan pasienter få enda mer informasjon om sykdommen sin på en mindre invasiv eller tidkrevende måte (“tele-glaukom”-klinikker, noen?).
Praktiske hensyn for pasienten
-
Testplan: Hvor ofte bør disse testene utføres? Det finnes ikke et universelt svar. Din oppfølgingsplan avhenger av glaukomens stadium og dine risikofaktorer. Retningslinjer understreker nå individuell overvåking (www.reviewofoptometry.com). Som en grov veiledning:
- Hvis du bare er en glaukom-mistenkt (økt trykk eller mistenkelig nerve, men ingen skade ennå), kan du få en full utredning (IOP, gonioskopi, OCT, synsfelt) hver 12. måned.
- Hvis du har mild grønn stær under god kontroll, utfører mange leger OCT og synsfeltstester omtrent én gang i året, eller hver 6.–12. måned hvis det er usikkerhet.
- For moderat til avansert grønn stær er testingen hyppigere – ofte hver 3.–6. måned – fordi vi må fange opp eventuell progresjon raskt.
- Etter en betydelig endring (som en operasjon eller medisinendring), involverer de første 3–6 månedene vanligvis hyppigere kontroller (hver få uker eller måneder) for å se hvordan trykket og synsfeltet responderer.
- Personer med høyrisikotrekk (afrikansk eller inuitisk herkomst, sterk familiehistorie, tynne hornhinner) kan også overvåkes mer aggressivt.
De oppdaterte AAO Preferred Practices inkluderer tabeller med anbefalte intervaller basert på risiko og alvorlighetsgrad (www.reviewofoptometry.com). Det er rimelig å gjennomgå denne planen med legen din og spørre hvorfor hver test utføres i et gitt intervall. Hvis du er stabil, kan øyelegen din spre ut besøkene; hvis du utvikler deg raskt, kan de ønske hyppigere datapunkt.
-
Be om dine resultater: Vær proaktiv. Be om kopier av dine OCT-utskrifter og synsfeltrapporter ved hvert besøk. Oppbevar dem på et trygt sted (eller elektronisk) slik at du kan følge dine egne trender. Å lære å lese det grunnleggende (som vi har oppsummert ovenfor) hjelper deg med å legge merke til ting som en forverret VFI på synsfelt eller nye røde sektorer på OCT. Det gir deg mulighet til å spørre: “Mine siste 3 synsfelt viser alle vekst av det mørke området nederst til høyre; ser vi synsfeltstap til tross for stabilt trykk?” eller “Den gjennomsnittlige tykkelsen på OCT RNFL i mitt høyre øye gikk fra 80µm i fjor til 75µm nå – er det signifikant?”
-
Testforberedelse: Riktig forberedelse kan forbedre testnøyaktigheten. For tonometri, fjern kontaktlinser eller øyesminke før trykkmåling. For OCT bør pupillene være fullt dilaterte hvis legen din ber om netthinneavbildning (dilaterende dråper er vanlig før fotografering eller brede skanninger). For synsfelt, sørg for at du er komfortabel, ikke søvndeprivert, og har tatt dine vanlige medisiner (med mindre annet er instruert) slik at energinivået er normalt. Ikke drikk overdrevent mye kaffe eller andre sentralstimulerende midler rett før tester, da koffein kan øke IOP litt (pmc.ncbi.nlm.nih.gov). (En studie viste at en enkelt sterk kaffe økte IOP med omtrent 1 mmHg i løpet av den neste timen (pmc.ncbi.nlm.nih.gov); for noen på grensen kan selv en økning på 1–2 mmHg være av betydning.)
-
Medikamenteffekter: Husk at glaukomdråper kan påvirke testresultatene. Ideelt sett bør IOP-målinger gjøres uten nylige dråper hvis du skal vurdere grunnlinjetrykk, eller alltid ta hensyn til tidspunktet for medisinering. For eksempel, hvis du tok latanoprost i går kveld, kan morgen-IOP være lavere enn det ville vært uten medisinering. Gi beskjed om alle øyedråper du bruker, og spør om du skal utelate en dose før testing. I tillegg kan systemiske medisiner påvirke tester: visse steroid øyedråper (eller til og med orale steroider) kan øke IOP, mens antihypertensiver vanligvis ikke gjør det. Informer også legen din om koffein eller kosttilskudd du har tatt.
-
Egne utgifter: I mange land dekkes glaukomtester av forsikringen, men i USA er det egenandeler og fradrag. En typisk glaukomutredning (legeundersøkelse med dilaterte fundusundersøkelse, IOP og gonioskopi) kan ligge rundt 150 dollar kontant. Hver ekstra diagnostisk test (OCT, synsfelt) kan legge til ytterligere 100–250 dollar uten forsikring. Hvis du har Medicare eller privat forsikring, dekkes mye av dette vanligvis (ofte bare en liten egenandel eller 10-20 %). Hvis du har høy egenandel eller ingen forsikring, kan kostnadene hope seg opp. Det er verdt å sjekke med leverandøren eller faktureringsavdelingen din. Mange klinikker prioriterer også hvilke tester som er essensielle: f.eks. kan de veksle mellom OCT og synsfelt eller hoppe over gonioskopi hvis det ikke er indisert, for å redusere kostnadene. Hvis penger er en bekymring, diskuter det åpent – det finnes noen ganger billigere alternativer (som non-kontakt tonometri i stedet for GAT, eller færre synsfeltstester). Samfunnets screeningprogrammer kan tilby gratis eller reduserte undersøkelser for risikogrupper.
-
Varselsignaler og når du skal oppsøke en spesialist: Følg med på resultatene dine for varselsignaler. Plutselige topper eller svært høyt IOP (over 30–35 mmHg) ved ethvert besøk bør utløse en snarlig evaluering. En papilleblødning sett ved undersøkelse eller OCT er et dårlig prognostisk tegn (pmc.ncbi.nlm.nih.gov) og utløser ofte tettere oppfølging. Rask forverring av synsfeltet (for eksempel å miste mer enn 2–3 dB av VF-indeksen i løpet av et år) bør føre til umiddelbar diskusjon om endring av behandling. Hvis du har grønn stær eller til og med grensefunn, hjelper det å holde et oppdatert diagram over dine egne MD- og VFI-trender, sammen med bildeutskrifter, for å oppdage trender.
Vanligvis håndterer optikere og generelle øyeleger det meste av grønn stær, men du bør be om en glaukomspesialist (en øyelege med spesialisering i glaukom) hvis noen av følgende gjelder: forverring til tross for behandling, svært høye trykkmålinger, eller svært trange/lukkede vinkler ved gonioskopi. Spesialister har erfaring med komplekse tilfeller og kan utføre laser eller kirurgi om nødvendig.
Screening og pasientrettigheter
Så hvem bør testes for grønn stær? Og når? Screeningretningslinjer varierer rundt om i verden.
- American Academy of Ophthalmology (AAO) anbefaler at alle voksne får en glaukom-screeningundersøkelse innen fylte 40 år (journals.lww.com). Personer med risikofaktorer for grønn stær bør evalueres tidligere. Risikofaktorer inkluderer høyere alder (spesielt over 60), afrikansk eller inuitisk herkomst, sterk familiehistorie med grønn stær, svært høy nærsynthet og systemiske tilstander som diabetes eller hypertensjon. AAO bemerker at som en del av en rutinemessig øyeundersøkelse ved 40-årsalderen bør du få en IOP-kontroll, en nerveundersøkelse, og minst én omfattende øyeundersøkelse som inkluderer et blikk på vinklene (journals.lww.com).
- I motsetning til dette, anbefaler European Glaucoma Society (EGS) og mange internasjonale organer ikke for tiden befolkningsomfattende screening, og henviser til utilstrekkelig bevis for at det forbedrer resultater (journals.lww.com) (pmc.ncbi.nlm.nih.gov). De legger vekt på å teste personer som presenterer seg for en øyehelsepersonell med risikofaktorer, snarere enn å invitere alle. For eksempel anbefaler Pan-American Ophthalmology Association å målrette seg mot personer over 65, de med sterk familiehistorie, eller de med okulær hypertensjon (journals.lww.com).
- World Glaucoma Association (WGA) sine konsensusuttalelser fokuserer tilsvarende på risikovurdering snarere enn generell screening. “Grønn stær oppfyller noen kriterier for screening” (det er vanlig, asymptomatisk i tidlig stadium, og behandlebart), men dens lave prevalens i befolkningen og testenens uperfekte natur betyr at vilkårlig screening kan føre til mange falske henvisninger.
- Forskning viser at screeningprogrammer kan fungere best når de er integrert i andre øyehelsetjenester. For eksempel kan tillegg av en glaukomkontroll under diabetisk retinopatiscreening eller øyeleirer øke deteksjonen i underbetjente samfunn. Samfunnsinitiativer som Michigan “MI-SIGHT”-programmet tilbyr gratis glaukomscreening og oppfølging på spansk og andre språk for sårbare befolkningsgrupper (pmc.ncbi.nlm.nih.gov). Disse tiltakene bidrar til å tette deteksjonsgapet: vanlige barrierer var språk og kostnad for behandling, og tilretteleggere var tolker og rimelige øyeundersøkelser (pmc.ncbi.nlm.nih.gov). Telemedisinsk screening (fjern-OCT eller felttesting med digitale opplastinger) er også lovende.
I praksis, presenter disse punktene for øyelegen din: hvis du fyller 40 (eller er eldre) og ikke har hatt en glaukomundersøkelse, be om en. Hvis du har risikofaktorer eller symptomer (selv milde), insister på gonioskopi og en nerveundersøkelse. Hold deg informert om retningslinjer: for eksempel foreslår AAO nå baseline OCT av RNFL og gangliecellelagene hos glaukompasienter (www.reviewofoptometry.com). Og hvis du bor i en region med høyere glaukomrater (for eksempel personer av asiatisk herkomst for risiko for vinkellukking), bør du vurdere mer proaktiv screening (noen retningslinjer foreslår å sjekke alle pasienter over 50 år i høyrisikoområder).
En personlig tilpasset testplan kan hjelpe. Her er et eksempel på en tidsplan du kan ta med til legen din:
- Alder 20–39: Én rutinemessig øyeundersøkelse innen fylte 30 år, med IOP-kontroll ved hvert besøk. Hvis du har svært høy risiko (familiehistorie, svært høy nærsynthet), bør du få en glaukomspesialistundersøkelse innen fylte 30–35 år, inkludert minst ett synsfelt og et bilde av synsnerven.
- Alder 40–49: Omfattende glaukomvurdering innen fylte 40 år (IOP + gonioskopi + synsnerveundersøkelse + OCT + synsfelt). Hvis alt er normalt, rutinemessige vedlikeholdsundersøkelser hvert 2. år med trykkontroller.
- Alder 50–59: Hvis du er over 50, bør du få en dilaterte undersøkelse av en øyelege hvert 1.–2. år. Alle med risikofaktorer (afrikansk/inuitisk herkomst, familiehistorie, tynne hornhinner) bør få en full glaukomutredning minst årlig.
- Alder 60+: Undersøkelser med gonioskopi, IOP, og synsfelt hvert 1.–2. år for alle; oftere hvis du har kjent grønn stær eller tykke/tynne hornhinner.
Disse er generelle forslag – legen din vil tilpasse de nøyaktige intervallene. Men å diskutere din personlige risiko og en plan bidrar til å sikre at ingenting blir oversett.
Konklusjon
Testing for grønn stær er ikke bare et svart boks-mysterium – det er en pakke med utfyllende verktøy som sammen holder synsnerven din trygg. Ved å vite hvorfor hver test utføres, hva den måler, og hva endringer i resultatene dine betyr, forvandles du fra en bekymret pasient til en informert partner i din egen behandling. Spør gjerne øyelegen din: “Hva betydde det tallet? Hvorfor tar vi denne testen neste gang?” Over tid kan sporing av dine egne OCT- og synsfeltutskrifter (samt IOP og papillebilder) varsle deg om trender. Grønn stær er ofte snikende, så tidlig oppdagelse og årvåken oppfølging er avgjørende. Bruk retningslinjene som et veikart (screen innen 40 år, test høyrisikoøyne tidligere, følg opp i henhold til sykdommens alvorlighetsgrad) og dra nytte av nye teknologier som hjemmetonometri og app-baserte synsfelt når tilgjengelig. Husk til slutt at samfunnsressurser og telehelse kan bidra til å utvide tilgangen: hvis kostnader eller avstand er en barriere, se etter lokale screeninginitiativer eller øyeleirer som tilbyr glaukomkontroller.
Å være proaktiv med disse testene er det beste forsvaret mot grønn stærs snikende skade. Med kunnskap og regelmessig overvåking kan du og legen din oppdage progresjon tidlig og skreddersy behandlingen – slik at synet ditt bevares i årene som kommer.