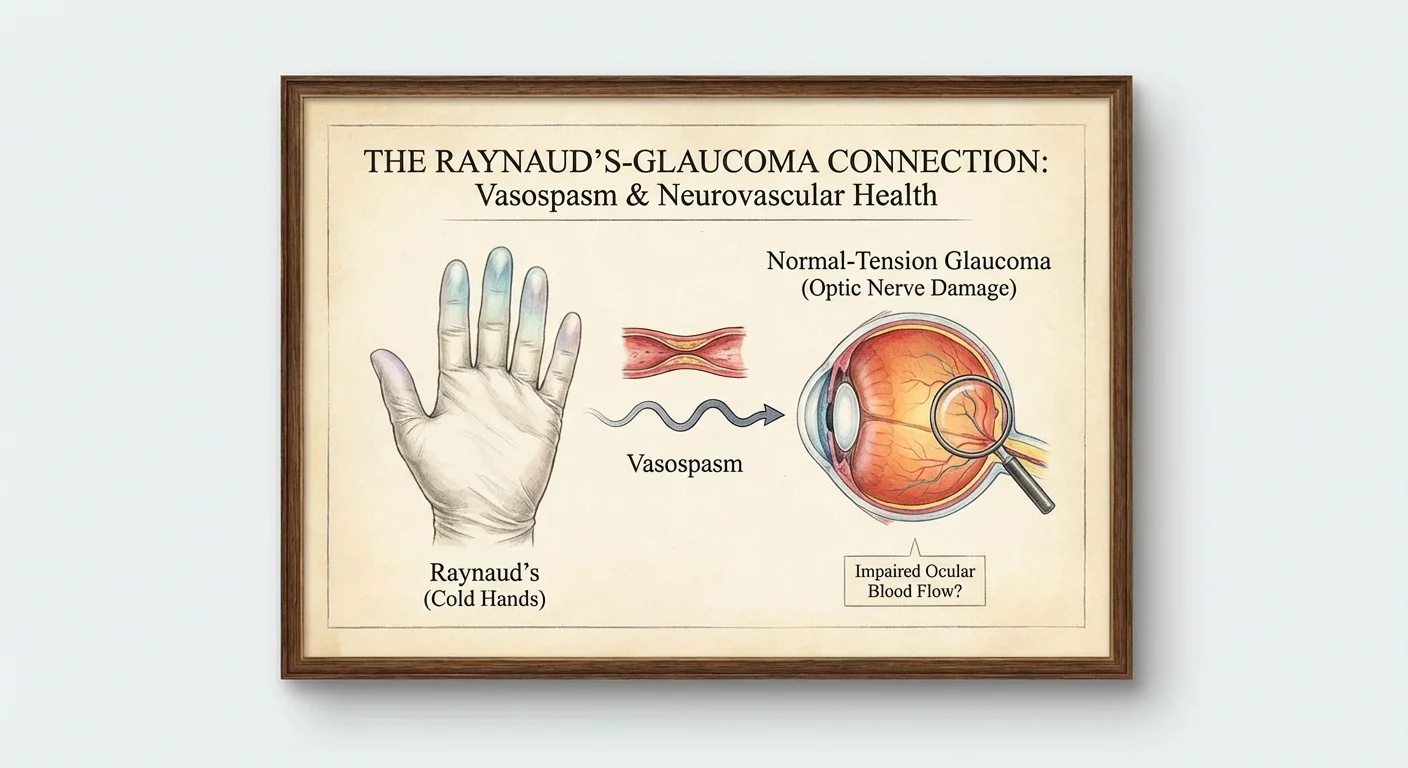
Vasospasme, Mains Froides et Glaucome à Pression Normale : Le Lien avec le Phénomène de Raynaud
Le glaucome est généralement lié à une pression oculaire élevée, mais dans le glaucome à pression normale (GPN), le nerf optique est endommagé même lorsque la pression oculaire est normale. Les chercheurs soupçonnent depuis longtemps que des problèmes de circulation sanguine jouent un rôle dans le GPN. En fait, de nombreux patients atteints de GPN présentent des symptômes de dérégulation vasculaire (contrôle anormal des vaisseaux sanguins), tels que le phénomène de Raynaud, des migraines ou une faible tension artérielle (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Le phénomène de Raynaud est une affection où le froid ou le stress provoque un spasme des petites artères des doigts et des orteils, coupant ainsi le flux sanguin (la peau devient alors blanche puis bleue) (pmc.ncbi.nlm.nih.gov). Cette vasoconstriction exagérée est un exemple clair de dérégulation vasculaire. Il est intéressant de noter que des études montrent que les personnes atteintes de GPN sont plus susceptibles d'avoir les mains froides (Raynaud) que celles qui n'ont pas de glaucome (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Dans une étude portant sur 246 patients atteints de GPN et plus de 1 100 témoins, des symptômes tels que les mains ou les pieds froids étaient significativement plus fréquents dans le groupe GPN (pmc.ncbi.nlm.nih.gov). De même, une revue sur le GPN a noté que « le phénomène de Raynaud, la migraine et l'hypotension artérielle systémique nocturne » figurent parmi les principaux facteurs associés au GPN (pmc.ncbi.nlm.nih.gov).
Ces résultats suggèrent que les dommages au nerf optique dans le GPN peuvent provenir d'un apport sanguin insuffisant plutôt que de la pression. Lorsque les vaisseaux sanguins du corps (et de l'œil) réagissent excessivement au froid ou au stress, le nerf optique peut subir des épisodes répétés d'ischémie légère (faible teneur en oxygène) et de « lésion de reperfusion » (dommages lorsque le sang revient) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). En bref, le GPN pourrait en partie être un glaucome vasculaire, et le phénomène de Raynaud est un signe visible de ce problème vasculaire.
Comment les tests au froid révèlent les problèmes vasculaires
Pour étudier ce lien, les chercheurs utilisent des tests de provocation au froid et des mesures du flux sanguin. Un test courant est le test de pressor au froid : un patient plonge une main dans de l'eau glacée pendant environ une minute, et les médecins mesurent la baisse de température du doigt. Chez les personnes en bonne santé, la baisse est modeste ; chez une personne atteinte du phénomène de Raynaud ou de vasospasme, elle est importante.
Par exemple, une étude de 2021 a demandé à 113 patients atteints de GPN (avec une pression oculaire basse bien contrôlée) de plonger une main dans de l'eau glacée, puis a mesuré la température des doigts (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Les patients atteints de GPN ont montré une baisse de température significativement plus importante que les témoins normaux (environ 31,8 % contre 27,0 % après une minute, P=0,042) (pmc.ncbi.nlm.nih.gov). De plus, au sein du groupe GPN, ceux dont le refroidissement des doigts était plus important ont progressé plus rapidement : ils ont perdu leur champ visuel (vision) plus rapidement que ceux dont le refroidissement était plus léger (pmc.ncbi.nlm.nih.gov). En d'autres termes, « une baisse excessive de la température des doigts après l'eau glacée était significativement associée à une progression plus rapide du champ visuel » dans le GPN (pmc.ncbi.nlm.nih.gov). Cela suggère qu'un vasospasme périphérique important prédit un glaucome plus sévère, vraisemblablement parce qu'il reflète une constriction similaire dans les vaisseaux sanguins de l'œil.
Une autre étude a directement imagé le flux sanguin de l'œil pendant un test au froid (pmc.ncbi.nlm.nih.gov). En utilisant la fluxométrie laser sur la tête du nerf optique (TNO) et la capillaroscopie vidéo sur les ongles, Takahashi et al. ont comparé 14 patients atteints de GPN à 15 témoins sains (pmc.ncbi.nlm.nih.gov). Ils ont constaté que chez les patients atteints de GPN, les vaisseaux de la tête du nerf optique et les capillaires des doigts présentaient des constrictions anormalement importantes après un stress au froid, tandis que les vaisseaux faciaux se dilataient (s'élargissaient) en fait plus que la normale (pmc.ncbi.nlm.nih.gov). En termes simples, le flux sanguin oculaire et le flux sanguin des doigts des patients atteints de GPN diminuent beaucoup plus en réponse au froid que chez les personnes en bonne santé. Cette vasoréactivité anormale (réponse des vaisseaux) est une caractéristique de la dérégulation vasculaire (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
De nombreuses études plus anciennes ont également révélé des anomalies capillaires du pli unguéal chez les patients atteints de GPN et de glaucome (pmc.ncbi.nlm.nih.gov). Par exemple, la combinaison de tests au froid avec l'observation agrandie des minuscules vaisseaux sanguins à la base d'un ongle (capillaroscopie du pli unguéal) montre souvent que les capillaires des patients atteints de glaucome se contractent excessivement (pmc.ncbi.nlm.nih.gov). Un contexte de recherche note que « des études ont rapporté une constriction capillaire excessive du pli unguéal » lors de tests au froid chez des patients atteints de glaucome, et lie même cette constriction à une perte de champ visuel plus rapide (pmc.ncbi.nlm.nih.gov). En résumé, les tests de provocation au froid et les mesures de la microcirculation montrent constamment que les patients atteints de GPN ont des vaisseaux excessivement réactifs – tout comme dans le phénomène de Raynaud.
La dérégulation vasculaire augmente le risque de glaucome
Pourquoi est-ce important ? Le nerf optique est sensible au flux sanguin. Si les vaisseaux qui l'alimentent sont sujets aux spasmes, le nerf peut subir des atteintes ischémiques légères répétées. Avec le temps, cela peut entraîner la mort des fibres du nerf optique et une détérioration de la vision. Ceci est particulièrement significatif dans le GPN, où la pression n'est pas élevée pour expliquer les dommages.
Au-delà des tests au froid, de vastes enquêtes confirment le lien entre le phénomène de Raynaud et le GPN. Comme indiqué, le questionnaire sur le syndrome de Flammer a révélé que les patients atteints de GPN signalent des extrémités froides, des migraines et d'autres symptômes de dérégulation vasculaire beaucoup plus souvent que les personnes sans glaucome (pmc.ncbi.nlm.nih.gov). Une étude de 2017 a conclu que « Il existe une association entre le glaucome à pression normale et le syndrome de Flammer » (le terme syndrome de Flammer est souvent utilisé pour décrire une telle dérégulation vasculaire) (pmc.ncbi.nlm.nih.gov). Les auteurs ont suggéré que si ce lien se confirme, le traitement des problèmes vasculaires pourrait aider à ralentir la progression du GPN (pmc.ncbi.nlm.nih.gov).
Des facteurs de risque spécifiques sont également liés. Les patients atteints de GPN ont souvent une tension artérielle basse épisodique la nuit (ce qui diminue la perfusion oculaire) et d'autres problèmes circulatoires (pmc.ncbi.nlm.nih.gov). Des études mentionnent qu'une faible tension artérielle systémique et des fluctuations de la tension artérielle peuvent augmenter le risque de GPN (pmc.ncbi.nlm.nih.gov). Dans des rapports de cas, les médecins notent même qu'un patient utilisant des gouttes oculaires de timolol (un bêta-bloquant) a développé des symptômes de Raynaud, montrant que les médicaments qui constrictent les vaisseaux peuvent déclencher des vasospasmes (pubmed.ncbi.nlm.nih.gov).
Il est essentiel de noter que les données montrent que le degré de dérégulation vasculaire est lié à la progression de la maladie. L'étude sur le test de pressor au froid (pmc.ncbi.nlm.nih.gov) en est un excellent exemple : un vasospasme périphérique plus important entraînait une perte de champ visuel plus rapide. D'autres travaux suggèrent des schémas similaires : des anomalies des plis unguéaux chez les patients atteints de GPN étaient associées à davantage d'hémorragies de la papille optique et à des résultats de glaucome plus défavorables (pubmed.ncbi.nlm.nih.gov). En bref, si un patient atteint de GPN présente également des signes de type Raynaud, il peut être plus à risque d'aggravation du glaucome. Un suivi plus étroit de la progression de ces patients est judicieux.
Stratégies d'adaptation : Restez au chaud et gérez le stress
Compte tenu de ce lien, une recommandation évidente est la chaleur. Garder vos mains (et votre corps) au chaud aide à prévenir le vasospasme qui déclenche les crises de Raynaud (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Par exemple, il est conseillé aux personnes atteintes du phénomène de Raynaud de porter des gants et des vêtements chauds par temps froid, d'utiliser des chauffe-mains chauffants et d'éviter les baisses de température soudaines (pmc.ncbi.nlm.nih.gov). Le tabagisme doit également être évité (il peut endommager la paroi des vaisseaux), et il faut se tenir à l'écart des médicaments qui resserrent les vaisseaux (pmc.ncbi.nlm.nih.gov). En effet, dans la prise en charge du phénomène de Raynaud, la première étape est purement protectrice : « des mesures conservatrices, notamment se garder au chaud et éviter les médicaments à effets vasoconstricteurs » (pmc.ncbi.nlm.nih.gov). Cela s'applique également à toute personne atteinte de GPN et ayant les mains froides. En restant au chaud, vous réduisez les épisodes où le flux sanguin vers la main (et potentiellement l'œil) est interrompu.
La gestion du stress est un autre conseil clé. L'anxiété émotionnelle peut déclencher environ un tiers des épisodes de Raynaud (pmc.ncbi.nlm.nih.gov). La plupart d'entre nous ne pensent pas que le stress puisse provoquer des spasmes physiques des vaisseaux sanguins, mais c'est possible. Les patients atteints du phénomène de Raynaud souffrent souvent d'anxiété ou de dépression plus élevées, ce qui peut aggraver les crises (pmc.ncbi.nlm.nih.gov). Des exercices de relaxation, des techniques de respiration ou des thérapies corps-esprit peuvent aider. Dans une étude menée auprès de patients atteints du phénomène de Raynaud lié à une maladie, un programme de huit semaines de méditation guidée par imagerie quotidienne a significativement réduit la gravité de leurs crises et amélioré leur qualité de vie (pmc.ncbi.nlm.nih.gov). Même l'entraînement par biofeedback (apprendre à réchauffer consciemment ses mains) peut être utile pour certaines personnes. En termes pratiques, trouver des moyens de se calmer – que ce soit par le yoga, les applications de méditation ou les loisirs – peut réduire les poussées de Raynaud et ainsi protéger indirectement votre nerf optique des épisodes récurrents d'hypoperfusion.
D'autres mesures générales de santé contribuent également à maintenir une bonne circulation. Il est judicieux de maintenir une tension artérielle stable (en particulier en évitant les baisses nocturnes) ; votre médecin peut surveiller la tension artérielle sur 24 heures en cas de GPN. Un exercice modéré régulier peut améliorer la santé vasculaire générale (bien qu'en cas de Raynaud sévère, il faille éviter le froid extrême pendant les entraînements). Rester bien hydraté et traiter toute anémie ou problème hormonal (comme les problèmes thyroïdiens) qui affectent les vaisseaux peut également favoriser une meilleure circulation sanguine.
En résumé, les conseils se concentrent généralement sur l'atténuation des déclencheurs. Les points clés à discuter avec les patients sont :
- Superposez les couches de vêtements par temps froid (gants, chaussettes chaudes, écharpe).
- Évitez les gants ou les montres serrés qui pourraient entraver la circulation.
- Arrêtez de fumer si cela s'applique.
- Limitez la caféine ou les décongestionnants, qui peuvent constrict les vaisseaux.
- Identifiez les facteurs de stress et utilisez des techniques de relaxation quotidiennement.
- Signalez tout nouveau vertige ou évanouissement, car une tension artérielle très basse peut aggraver le GPN.
Ces mesures sont peu coûteuses, présentent peu de risques et peuvent ralentir les dommages du glaucome en maintenant les vaisseaux sanguins ouverts.
Bloqueurs des canaux calciques : Un examen prudent
Lorsque les mesures liées au mode de vie ne suffisent pas, les médecins envisagent parfois des médicaments. Dans la maladie de Raynaud (phénomène de Raynaud primaire), les bloqueurs des canaux calciques (BCC) oraux comme la nifédipine sont les médicaments les plus couramment utilisés pour détendre les vaisseaux sanguins (pmc.ncbi.nlm.nih.gov). Cependant, même pour le phénomène de Raynaud, les bénéfices sont limités. Une revue Cochrane a constaté que les BCC étaient mininement efficaces : ils réduisaient la fréquence des crises d'environ 1,7 par semaine en moyenne, et avaient peu d'effet sur la gravité des crises (pmc.ncbi.nlm.nih.gov). Les gens peuvent obtenir un certain soulagement, mais les maux de tête, les rougeurs et les gonflements sont des effets secondaires courants (pmc.ncbi.nlm.nih.gov). Ainsi, les BCC sont décrits comme des médicaments de première ligne seulement si les mesures de réchauffement seules échouent (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Qu'en est-il du GPN ? L'idée est qu'en dilatant les vaisseaux, les BCC pourraient améliorer la perfusion du nerf optique. Quelques petits essais ont testé cette hypothèse. Par exemple, au Japon, une étude à plus long terme (3 ans) sur le nilvadipine (un BCC qui peut affecter l'œil) a suggéré qu'il améliorait le flux sanguin vers le nerf optique et ralentissait les dommages (pmc.ncbi.nlm.nih.gov). En fait, d'anciennes revues d'ophtalmologie notent que certains patients atteints de GPN traités par nilvadipine ont présenté une « réduction significative du taux de dommages du disque et du champ visuel » (pmc.ncbi.nlm.nih.gov).
Cependant, ces études sont de taille limitée et toutes ne sont pas cohérentes. Des preuves plus récentes n'ont pas montré de bénéfice clair des BCC pour le GPN. Dans une vaste étude de population (UK Biobank, 2023), les chercheurs ont en fait constaté que les personnes prenant des BCC systémiques avaient des chances plus élevées de développer un glaucome et des couches nerveuses plus minces, sans aucune réduction de la pression oculaire (pmc.ncbi.nlm.nih.gov). Les auteurs ont conclu que cela pourrait représenter un effet indésirable : les BCC étaient associés à une augmentation de 39 % des chances de glaucome et à des couches nerveuses rétiniennes plus minces (pmc.ncbi.nlm.nih.gov). Cela ne prouve pas que les BCC causent le glaucome, mais cela ne les soutient certainement pas comme une solution évidente.
En pratique, la plupart des ophtalmologistes restent prudents. Il est connu que les bêta-bloquants topiques (comme les gouttes oculaires de timolol) peuvent occasionnellement déclencher le phénomène de Raynaud chez les personnes sensibles (pubmed.ncbi.nlm.nih.gov). Les BCC oraux peuvent abaisser la tension artérielle et provoquer des effets secondaires (vertiges, rythme cardiaque rapide), de sorte que les médecins évaluent soigneusement les options. Actuellement, les bloqueurs calciques ne font pas partie des directives de traitement de routine du GPN, sauf dans des cas particuliers. Ils pourraient être envisagés si un patient présente un vasospasme sévère ne répondant pas aux autres mesures – et même dans ce cas, les attentes sont modestes. Si un patient prend déjà des BCC pour l'hypertension, il n'y a pas de raison claire de les arrêter sur la base des preuves actuelles, mais le médecin doit être conscient de ces résultats et surveiller attentivement l'état des yeux (pmc.ncbi.nlm.nih.gov).
Conseils et évaluation des risques
En combinant ces éléments, voici comment un clinicien pourrait conseiller un patient et stratifier les risques :
-
Interrogez sur les symptômes systémiques. Chez un patient atteint de GPN, le médecin devrait demander s'il ressent des mains/pieds froids, des migraines, des douleurs cervicales fréquentes ou des vertiges en se levant. Des réponses positives suggèrent une dérégulation vasculaire. (De même, une personne diagnostiquée avec le phénomène de Raynaud devrait être dépistée pour le GPN si elle présente des plaintes visuelles.)
-
Identifiez les facteurs modifiables. Assurez-vous que la tension artérielle systémique n'est pas trop basse (surtout la nuit), et gérez-la si nécessaire. Contrôlez les autres risques vasculaires – par exemple, évitez les médicaments puissants pour la tension artérielle la nuit, car une baisse excessive peut priver le nerf optique d'oxygène.
-
Surveillez plus étroitement si le risque est élevé. Si le patient présente plusieurs signes vasospastiques (extrémités froides, antécédents de migraine, tension artérielle basse), il peut être plus à risque de progression rapide. Cela peut justifier des tests de champ visuel ou une imagerie du nerf optique plus fréquents que d'habitude, même si les pressions sont dans la cible.
-
Insistez sur les changements de mode de vie. Pour tout patient atteint de GPN et sensible au froid, renforcez les mesures de protection thermique et de gestion du stress discutées ci-dessus. Expliquez que ce ne sont pas des remèdes, mais qu'elles pourraient ralentir les dommages en maintenant un flux sanguin stable.
-
Envisagez de consulter des spécialistes. Dans les cas réfractaires, la collaboration avec un rhumatologue ou un interniste peut être utile. Ils peuvent effectuer une capillaroscopie du pli unguéal ou d'autres tests pour quantifier le vasospasme. Dans certains centres, une surveillance de la TA sur 24 heures est effectuée. Les spécialistes peuvent également conseiller sur d'éventuels traitements non homologués, le cas échéant, au-delà des bloqueurs calciques (comme les inhibiteurs de la PDE5, etc. – bien que les preuves soient encore plus rares).
-
Soins de soutien. Répondez aux préoccupations du patient : les mains froides sont inconfortables et préoccupantes. Fournissez des conseils clairs sur la manière dont les changements environnementaux peuvent aider à la fois le phénomène de Raynaud et la santé oculaire. Encouragez l'auto-surveillance par le patient des changements de couleur/température des doigts.
Stratification des risques : Nous pouvons globalement classer les patients atteints de GPN en « faible risque vasculaire » et « risque vasculaire élevé ». Ceux atteints de GPN et de symptômes clairs de Raynaud se trouvent dans une catégorie à risque plus élevé. Il convient de leur dire : « Vous avez une affection du nerf optique qui est en partie influencée par le flux sanguin. Vos antécédents de changements de couleur des doigts induits par le froid suggèrent que vos vaisseaux sanguins sont très sensibles. Cela signifie que nous devons être particulièrement vigilants quant à la protection de vos yeux et au contrôle de tous les facteurs de risque. » D'autre part, un patient atteint de GPN sans aucun phénomène de Raynaud, migraines ou hypotension peut être suivi de manière standard, en se concentrant principalement sur le maintien d'une pression oculaire conservatrice.
Tout au long du conseil, nous insistons sur le fait que la réduction de la PIO reste importante. Souvent, les patients atteints de GPN sont traités avec des gouttes oculaires pour réduire la pression de 25 à 30 %. Mais en outre, ils doivent faire tout leur possible pour maximiser la perfusion oculaire. Une tension artérielle équilibrée (ni trop élevée ni trop basse), l'évitement des vasoconstricteurs et un apport sanguin chaud peuvent compléter la thérapie par PIO.
Conclusion
En résumé, il est de plus en plus reconnu que la dérégulation vasculaire – se manifestant par le phénomène de Raynaud, les extrémités froides et d'autres problèmes circulatoires – peut rendre le nerf optique vulnérable à une pression oculaire normale. Les tests de provocation au froid et les mesures du flux sanguin montrent que les patients atteints de GPN présentent un vasospasme exagéré (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Lorsque les patients atteints de GPN présentent ces signes, ils semblent plus susceptibles de s'aggraver plus rapidement.
Les patients atteints de GPN devraient être conseillés non seulement sur les gouttes oculaires, mais aussi sur la protection de leur circulation. Rester au chaud, se détendre et éviter les comportements qui resserrent les vaisseaux sont des étapes pratiques. Des médicaments comme les bloqueurs des canaux calciques peuvent aider dans de rares cas de vasospasme sévère, mais leurs bénéfices pour la santé oculaire ne sont pas prouvés et sont débattus (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
En fin de compte, un patient atteint de GPN et ayant les mains froides doit être informé que son état systémique affecte le risque pour ses yeux. Des examens oculaires réguliers, un contrôle rigoureux de la tension artérielle et des habitudes saines axées sur une bonne circulation offrent la meilleure stratégie. En combinant la réduction de la pression avec une attention portée au flux sanguin, nous donnons au nerf optique les meilleures chances de rester en bonne santé.