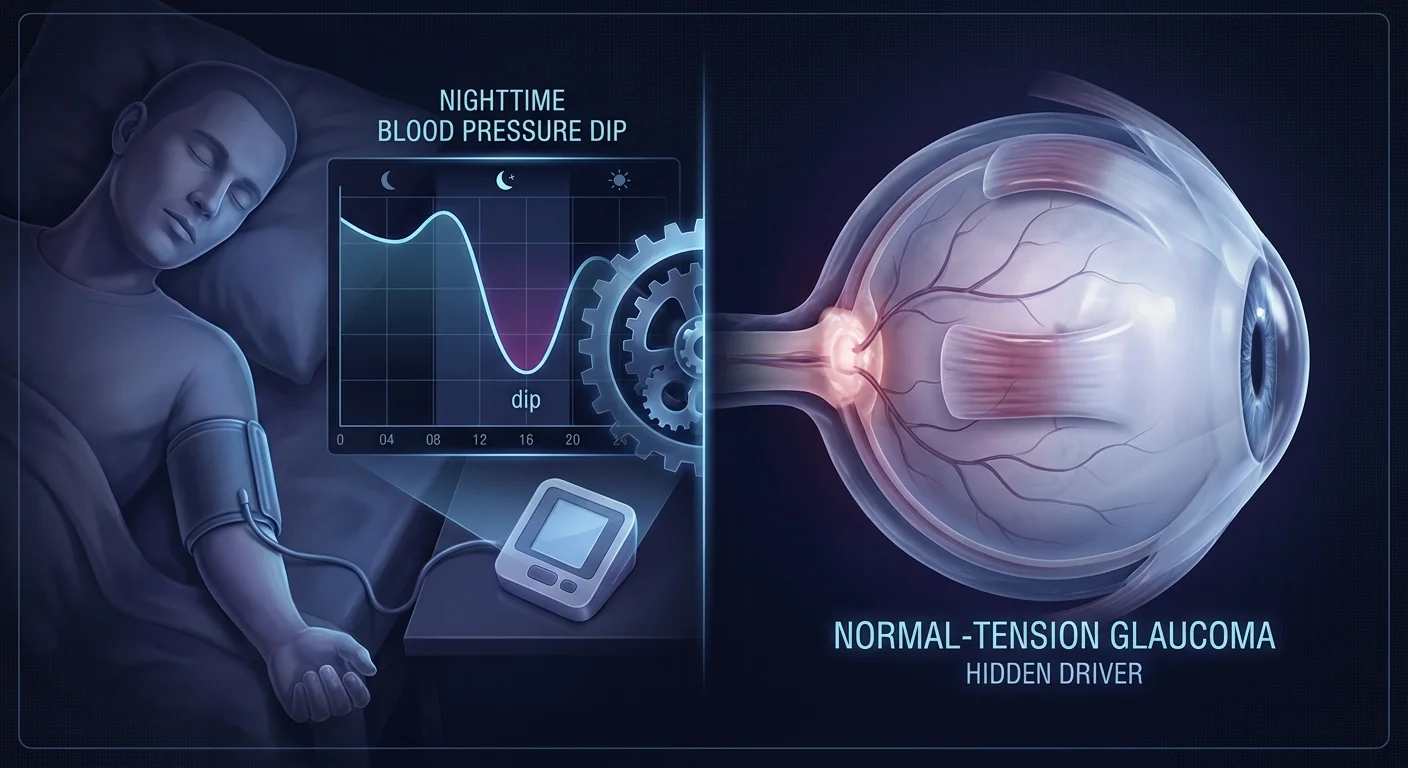
Hạ Huyết Áp Ban Đêm: Một Yếu Tố Thúc Đẩy Tiềm Ẩn Trong Bệnh Glaucoma Áp Lực Bình Thường
Glaucoma áp lực bình thường (NTG) là một loại glaucoma trong đó thần kinh thị giác bị tổn thương mặc dù áp lực nội nhãn bình thường. Trong NTG, các chuyên gia tin rằng lưu lượng máu đến thần kinh thị giác đóng một vai trò quan trọng. Áp lực tưới máu mắt (OPP) – xấp xỉ sự khác biệt giữa huyết áp trong các mạch máu của mắt và áp lực bên trong mắt – thúc đẩy lưu lượng máu đó. Nếu huyết áp giảm quá thấp, OPP sẽ giảm và thần kinh thị giác có thể thiếu oxy (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Thông thường, huyết áp của chúng ta giảm khoảng 10–20% vào ban đêm, điều này tốt cho tim. Nhưng một lần giảm huyết áp ban đêm quá mức (đôi khi được gọi là “over-dipping”) có thể gây hại cho mắt (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Nói một cách đơn giản, một sự giảm huyết áp quá lớn qua đêm có thể làm thiếu máu thần kinh thị giác và đẩy nhanh quá trình mất thị lực.
Áp Lực Tưới Máu Mắt: Tại Sao Huyết Áp Thấp Có Thể Gây Hại Cho Mắt
OPP giống như “nhiên liệu” máu của mắt. Khi huyết áp toàn thân (cái “máy bơm”) giảm hoặc áp lực nội nhãn (“áp lực ngược”) tăng, OPP sẽ giảm. Hàng thập kỷ nghiên cứu đã chỉ ra rằng OPP thấp mãn tính có liên quan đến bệnh glaucoma. Ví dụ, các nghiên cứu dịch tễ học lớn đã phát hiện ra rằng những người có huyết áp tâm trương thấp so với áp lực nội nhãn có nguy cơ mắc glaucoma cao hơn nhiều (pmc.ncbi.nlm.nih.gov). Trong một nghiên cứu, những người có OPP tâm trương ban đêm dưới 55 mmHg có nguy cơ mắc glaucoma cao gấp hơn 3 lần (pmc.ncbi.nlm.nih.gov). Thử nghiệm Early Manifest Glaucoma Trial cũng cho thấy rằng bệnh nhân NTG có huyết áp nền và tưới máu thấp bị mất thị lực nhanh hơn (pmc.ncbi.nlm.nih.gov). Tóm lại: nếu áp lực cung cấp máu cho mắt thấp (do huyết áp toàn thân thấp), thần kinh thị giác sẽ dễ bị tổn thương.
Sự Giảm Huyết Áp Ban Đêm
Vào ban đêm, cơ thể tự nhiên thư giãn và hạ huyết áp (thường là 10–20%). Ở bệnh nhân NTG, sự giảm huyết áp quá mức có thể gây ra vấn đề. Nếu mức giảm ban đêm vượt quá khoảng 20%, các bác sĩ gọi đây là “giảm quá mức” (over-dipping). Trong một nghiên cứu trên 54 bệnh nhân NTG, một nửa (27/54) được phân loại là những người giảm quá mức (pmc.ncbi.nlm.nih.gov). Những bệnh nhân này có mức giảm huyết áp động mạch trung bình ban đêm rất lớn. Những sự giảm như vậy có thể gây ra biến động lớn về OPP, có khả năng kích hoạt các đợt thiếu máu cục bộ nhỏ ở thần kinh thị giác (pmc.ncbi.nlm.nih.gov).
Các bác sĩ nhãn khoa hiện công nhận những đợt giảm huyết áp cực đoan là một dấu hiệu cảnh báo. Một đánh giá hệ thống gần đây đã lưu ý rằng “hạ huyết áp ban đêm và giảm huyết áp ban đêm quá mức là các yếu tố nguy cơ cho sự phát triển và tiến triển của bệnh glaucoma góc mở” (pmc.ncbi.nlm.nih.gov). Nói cách khác, để huyết áp giảm quá thấp vào ban đêm có thể trực tiếp làm tổn thương thần kinh thị giác. Ví dụ, một nghiên cứu tiên lượng về NTG đã phát hiện ra rằng những bệnh nhân có huyết áp ban đêm giảm khoảng 10 mmHg so với mức ban ngày bị mất thị trường nhanh hơn đáng kể (pmc.ncbi.nlm.nih.gov). Trong NTG, mỗi milimét thủy ngân đều quan trọng: một sự giảm nhỏ thêm vào ban đêm có thể làm tăng đáng kể khả năng tiến triển của bệnh glaucoma (pmc.ncbi.nlm.nih.gov).
Bằng Chứng Từ Theo Dõi Huyết Áp 24 Giờ
Để thấy rõ vấn đề, các nhà nghiên cứu sử dụng máy đo huyết áp lưu động 24 giờ. Các thiết bị này ghi lại huyết áp lặp lại suốt cả ngày lẫn đêm. Theo dõi huyết áp lưu động đã xác nhận mối liên hệ giữa sự giảm huyết áp ban đêm và sự tiến triển của NTG. Ví dụ, Charlson và cộng sự (2014) đã theo dõi tiên lượng bệnh nhân NTG và cho thấy những người bị hạ huyết áp ban đêm bị mất thị lực đáng kể hơn trong một năm (pmc.ncbi.nlm.nih.gov). Họ nhận thấy rằng cả mức độ và thời gian của sự giảm huyết áp ban đêm đều dự đoán ai sẽ bị nặng hơn (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Thực tế, nhóm của Charlson đã khuyến nghị rằng theo dõi huyết áp 24 giờ “nên trở thành một phần của đánh giá định kỳ” cho NTG, đặc biệt nếu bệnh nhân đang mất thị lực mặc dù áp lực nội nhãn được kiểm soát tốt (pmc.ncbi.nlm.nih.gov).
Một nghiên cứu khác (Raman et al., 2018) đã định lượng nguy cơ: mỗi 1 mmHg giảm trong áp lực tưới máu mắt tâm trương ban đêm (DOPP) làm tăng nguy cơ tiến triển lên khoảng 40% (pmc.ncbi.nlm.nih.gov). Những mắt có DOPP ban đêm rất thấp (<35 mmHg) có nguy cơ mất thị trường cao gấp hơn hai lần so với những mắt có DOPP cao hơn (pmc.ncbi.nlm.nih.gov). Điều này có nghĩa là ngay cả khi giảm thêm vài mmHg cũng có thể làm tăng gấp đôi nguy cơ. Tóm lại, huyết áp ban đêm thấp dự đoán sự tiến triển nhanh hơn của NTG.
Các nghiên cứu khác cũng ủng hộ điều này. Một nghiên cứu đã phát hiện ra rằng bệnh nhân NTG (trung bình) có huyết áp 24 giờ và ban đêm thấp hơn so với những người bị glaucoma áp lực cao hoặc người khỏe mạnh (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Các tác giả cảnh báo rằng tình trạng huyết áp thấp dai dẳng này “có thể làm giảm tưới máu [thần kinh thị giác] và có thể là nguyên nhân” gây mất thị lực trong NTG (pmc.ncbi.nlm.nih.gov). Trên thực tế, bất kỳ bệnh nhân NTG nào có sự tiến triển “không giải thích được” có thể là do sự giảm huyết áp ban đêm. Như một đánh giá đã kết luận, hạ huyết áp ban đêm đơn thuần hoặc cùng với những dao động huyết áp lớn có thể làm tăng đáng kể nguy cơ tổn thương thần kinh thị giác (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Tác Động Của Thuốc Huyết Áp Uống Trước Khi Ngủ
Một yếu tố then chốt trong sự giảm huyết áp ban đêm là thời điểm dùng thuốc hạ huyết áp. Nhiều nghiên cứu tập trung vào tim mạch đã chỉ ra rằng việc uống thuốc huyết áp trước khi đi ngủ làm tăng sự giảm huyết áp ban đêm – thường mong muốn cho việc bảo vệ tim. Ví dụ, Carter và cộng sự (2013) đã lưu ý rằng “việc dùng thuốc hạ huyết áp trước khi ngủ làm giảm huyết áp khi ngủ và cải thiện kiểu giảm huyết áp” (pmc.ncbi.nlm.nih.gov). Nói cách khác, nếu bệnh nhân uống thuốc vào ban đêm, huyết áp qua đêm của họ sẽ giảm nhiều hơn so với khi họ uống vào buổi sáng. Chiến lược này có thể giảm nguy cơ đột quỵ (pmc.ncbi.nlm.nih.gov), nhưng trong NTG, nó có thể làm trầm trọng thêm tình trạng thiếu tưới máu thần kinh thị giác.
Do đó, các bác sĩ nhãn khoa phải cân bằng lợi ích cho tim mạch và rủi ro cho mắt. Như Pickering (2008) đã chỉ ra, các nghiên cứu về đột quỵ thần kinh thị giác (bệnh thần kinh thị giác thiếu máu cục bộ trước không do viêm động mạch) đã phát hiện ra rằng những bệnh nhân dùng thuốc huyết áp vào ban đêm thường có huyết áp ban đêm thấp nguy hiểm liên quan đến mất thị lực (pmc.ncbi.nlm.nih.gov). Công trình của ông (trích dẫn dữ liệu ABPM) nhấn mạnh rằng hạ huyết áp ban đêm “có thể góp phần” gây tổn thương thần kinh thị giác, đặc biệt ở những bệnh nhân đang dùng thuốc hạ huyết áp (pmc.ncbi.nlm.nih.gov). Trên thực tế, điều này có nghĩa là một bệnh nhân đang dùng thuốc giãn mạch hoặc thuốc lợi tiểu mạnh vào ban đêm có thể mặc nhiên trở thành một người “giảm huyết áp quá mức”.
Các hướng dẫn vẫn còn tranh cãi về phương pháp tốt nhất. Các thử nghiệm lớn (Hygia, MAPEC) nêu bật lợi ích tim mạch của việc dùng thuốc trước khi ngủ (pmc.ncbi.nlm.nih.gov), vì vậy chúng ta không thể đơn giản khuyên mọi người tránh dùng thuốc vào ban đêm. Thay vào đó, bệnh nhân NTG nên được đánh giá riêng lẻ. Nếu thị trường của bệnh nhân đang xấu đi và ABPM cho thấy sự giảm huyết áp cực đoan, việc thay đổi lịch dùng thuốc nên được xem xét – đồng thời vẫn giữ huyết áp tổng thể trong phạm vi an toàn. Như một đánh giá đã lưu ý, nếu bệnh nhân bị hạ huyết áp ban đêm rõ rệt, “có thể xem xét thay đổi điều trị dược lý” (pmc.ncbi.nlm.nih.gov). Tóm lại, việc chuyển một liều thuốc từ ban đêm sang buổi sáng đôi khi có thể bảo vệ thần kinh thị giác mà không gây nguy hiểm cho tim.
Phối Hợp Với Đội Ngũ Chăm Sóc Sức Khỏe Của Bạn
Quản lý NTG và huyết áp cùng lúc thường đòi hỏi sự phối hợp nhóm. Dưới đây là quy trình thực tế cho bác sĩ và bệnh nhân:
-
Xác định Yếu tố Nguy cơ. Các bác sĩ nhãn khoa nên lưu ý nếu bệnh nhân NTG có huyết áp toàn thân thấp, các triệu chứng hạ huyết áp (chóng mặt, ngất xỉu), hoặc nếu bệnh glaucoma của họ đang xấu đi không tương xứng với các chỉ số IOP. Kiểm tra xem bệnh nhân có dùng bất kỳ loại thuốc hạ huyết áp nào vào ban đêm hay không.
-
Yêu cầu Theo dõi 24 giờ. Nếu có mối lo ngại cao, hãy sắp xếp theo dõi huyết áp lưu động. Điều này sẽ phân loại bệnh nhân là người giảm huyết áp (dipper), người không giảm huyết áp (non-dipper) hoặc người giảm huyết áp quá mức (over-dipper). Một người giảm huyết áp quá mức (giảm mạnh vào ban đêm) là dấu hiệu cảnh báo đỏ cho sự tiến triển của NTG.
-
Xem xét Thuốc Men. Nếu việc theo dõi xác nhận hạ huyết áp ban đêm, bác sĩ nhãn khoa nên thông báo cho bác sĩ chăm sóc chính hoặc bác sĩ tim mạch của bệnh nhân. Cùng nhau, họ có thể điều chỉnh liệu pháp. Ví dụ, một liều thuốc huyết áp buổi tối có thể được chuyển sang buổi sáng, hoặc một loại thuốc có thể được thay thế bằng loại thuốc hạ huyết áp nhẹ nhàng hơn. Mục tiêu là duy trì huyết áp tổng thể an toàn, đồng thời tránh những đợt giảm mạnh vào ban đêm.
-
Theo dõi và Tái kiểm tra. Sau bất kỳ thay đổi nào, lặp lại việc theo dõi huyết áp để xác nhận rằng huyết áp ban đêm đang ổn định. Tiếp tục kiểm tra glaucoma (thị trường, khám thần kinh thị giác) để xem liệu sự tiến triển của bệnh có chậm lại hay không. Nếu thị trường ổn định, sự điều chỉnh có thể đã mang lại lợi ích.
Trên thực tế, ngay cả những thay đổi đơn giản cũng có thể giúp ích. Nếu bệnh nhân đang dùng thuốc lợi tiểu tác dụng ngắn trước khi ngủ, việc chuyển sang buổi sáng có thể làm giảm bớt sự giảm huyết áp vào ban đêm. Nếu đang dùng thuốc giãn mạch tác dụng dài, có thể thử thay đổi liều. Giao tiếp là chìa khóa: bác sĩ mắt cung cấp hình ảnh về mắt, và bác sĩ chăm sóc chính/bác sĩ tim mạch đảm bảo huyết áp được kiểm soát tốt tổng thể. Việc phối hợp quản lý này đảm bảo cả thị lực và sức khỏe tim mạch đều được bảo vệ.
Danh Mục Kiểm Tra Dành Cho Bác Sĩ: Nhận Diện Người Giảm Huyết Áp Quá Mức
Các nhà cung cấp dịch vụ y tế có thể sử dụng danh mục kiểm tra này để phát hiện bệnh nhân có nguy cơ giảm huyết áp ban đêm quá mức:
-
Xem xét Thuốc men: Bệnh nhân có đang dùng bất kỳ loại thuốc hạ huyết áp nào vào ban đêm không (ví dụ: thuốc ức chế men chuyển ACE, ARB, thuốc chẹn beta, thuốc lợi tiểu)? Nhiều loại thuốc dùng vào ban đêm làm tăng nghi ngờ.
-
Hỏi về Triệu chứng: Hỏi về tình trạng chóng mặt vào buổi sáng, đau đầu hoặc mờ mắt khi thức dậy. Bệnh nhân có bao giờ thức dậy cảm thấy choáng váng hoặc mất phương hướng không? Những điều này cho thấy huyết áp thấp qua đêm.
-
Đo Xu hướng Huyết áp: So sánh huyết áp tại phòng khám với các chỉ số đo tại nhà của bệnh nhân. Nếu có thể, sắp xếp hoặc xem xét một nghiên cứu huyết áp 24 giờ. Tìm kiếm mức giảm huyết áp ban đêm ≥10–20% (mô hình “giảm huyết áp quá mức”) (pmc.ncbi.nlm.nih.gov).
-
Tình trạng Glaucoma: Ghi nhận sự tiến triển của glaucoma không giải thích được. Nếu RNFL hoặc mất thị trường xấu đi mặc dù IOP bình thường, hãy xem xét các yếu tố mạch máu. Cũng kiểm tra các xuất huyết đĩa thị hoặc các vết khía đôi khi tương quan với tưới máu thấp.
-
Phối hợp Chăm sóc: Nếu có khả năng giảm huyết áp quá mức, hãy báo cho bác sĩ chăm sóc chính hoặc bác sĩ tim mạch của bệnh nhân. Đề nghị điều chỉnh lịch dùng thuốc (ví dụ: chuyển liều sang buổi sáng) và đánh giá lại kiểu huyết áp. Đảm bảo giao tiếp rõ ràng để tất cả các bác sĩ đều biết kế hoạch.
-
Giáo dục: Giải thích cho bệnh nhân lý do chúng ta lo ngại về huyết áp ban đêm. Khuyến khích họ báo cáo bất kỳ triệu chứng mới nào (ví dụ: đổ mồ hôi đêm, mơ sống động, thức dậy với tim đập nhanh) có thể gợi ý các đợt huyết áp thấp.
Mẹo Dành Cho Bệnh Nhân: Theo Dõi Các Triệu Chứng Của Bạn
Bệnh nhân cũng có thể giúp theo dõi các dấu hiệu hạ huyết áp ban đêm:
-
Kiểm tra Thị lực Khi Thức Dậy: Chú ý đến cảm giác thị lực của bạn vào buổi sáng. Có bị mờ hoặc tối sầm đi rồi sau đó cải thiện không? Bạn có bị đau đầu hoặc chóng mặt khi mới thức dậy không? Ghi lại những điều này vào nhật ký. Các triệu chứng buổi sáng như vậy có thể gợi ý rằng mắt bạn nhận được quá ít máu trong đêm.
-
Ghi nhật ký Huyết áp: Nếu bạn có máy đo huyết áp tại nhà, hãy đo huyết áp vào các thời điểm khác nhau: nằm nghỉ vài phút ngay sau khi thức dậy, sau đó ngồi thẳng sau bữa sáng, vào buổi chiều và trước khi ngủ. Giữ một nhật ký đơn giản về ngày, giờ và các chỉ số. Trong một tuần, hãy xem liệu huyết áp của bạn có thấp hơn nhiều vào ban đêm so với ban ngày không.
-
Ghi lại Thời gian Dùng thuốc: Ghi lại chính xác thời điểm bạn dùng mỗi viên thuốc huyết áp hoặc thuốc lợi tiểu. Bao gồm liều lượng của thuốc lợi tiểu (ví dụ: Lasix) có thể làm giảm huyết áp và mất nước. Điều này giúp bạn và các bác sĩ của bạn kết nối các triệu chứng với thuốc men.
-
Giữ nhật ký Triệu chứng: Ghi lại bất kỳ khoảng thời gian nào bị mờ mắt, ngất xỉu hoặc mệt mỏi bất thường. Ví dụ: “Ngày X – thức dậy lúc 7:00 sáng; mắt trái bị mờ và rõ lại vào lúc 10:00.” Ngay cả những ghi chú đơn giản cũng giúp bác sĩ phát hiện các kiểu. Cũng ghi lại nếu bạn thức dậy vào ban đêm với đau đầu hoặc tim đập nhanh.
-
Thông báo Thay đổi: Chia sẻ những ghi chú này với bác sĩ mắt và bác sĩ chăm sóc chính của bạn. Nếu bạn nhận thấy thị trường của mình (như cạnh màn hình máy tính hoặc đọc chữ) đang xấu đi, hoặc nếu các chỉ số buổi sáng của bạn cho thấy mức thấp (ví dụ: huyết áp giảm xuống dưới 100/60), hãy nói với cả hai bác sĩ. Họ có thể điều chỉnh thuốc hoặc yêu cầu theo dõi 24 giờ.
-
Kiểm tra định kỳ: Duy trì các cuộc kiểm tra glaucoma (thị trường và hình ảnh mắt) để phát hiện sớm bất kỳ thay đổi nào. Đề cập ngay lập tức bất kỳ triệu chứng mới nào thay vì chờ đến cuộc hẹn tiếp theo.
Bằng cách theo dõi các triệu chứng và chỉ số huyết áp, bạn cung cấp những manh mối quý giá. Ví dụ, huyết áp buổi sáng thấp liên tục hoặc dao động thị lực có thể cho thấy sự giảm huyết áp ban đêm quá mức. Chia sẻ thông tin này giúp các bác sĩ của bạn điều chỉnh chăm sóc cả tim và mắt để bảo vệ thị lực của bạn.
Kết Luận
Trong NTG, chúng ta không thể chỉ tập trung vào mắt; huyết áp cũng rất quan trọng. Nghiên cứu cho thấy rằng sự giảm huyết áp sâu vào ban đêm – dù là do huyết áp thấp tự nhiên hay do thuốc uống trước khi ngủ – có thể làm giảm đáng kể tưới máu mắt và đẩy nhanh tổn thương thần kinh thị giác (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Đối với bệnh nhân, điều này có nghĩa là thảo luận về các kiểu huyết áp của bạn với các bác sĩ. Các biện pháp như theo dõi huyết áp 24 giờ và điều chỉnh thời gian dùng thuốc đã được chứng minh là làm chậm sự tiến triển của NTG (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Bằng cách hợp tác – bác sĩ nhãn khoa, bác sĩ tim mạch, bác sĩ chăm sóc chính và bệnh nhân – chúng ta có thể phát hiện hạ huyết áp ban đêm tiềm ẩn. Sự phối hợp này giúp giữ huyết áp trong phạm vi an toàn và đảm bảo thần kinh thị giác được tưới máu tốt. Cuối cùng, việc theo dõi sự giảm huyết áp ban đêm có thể rất quan trọng để bảo vệ thị lực trong NTG.