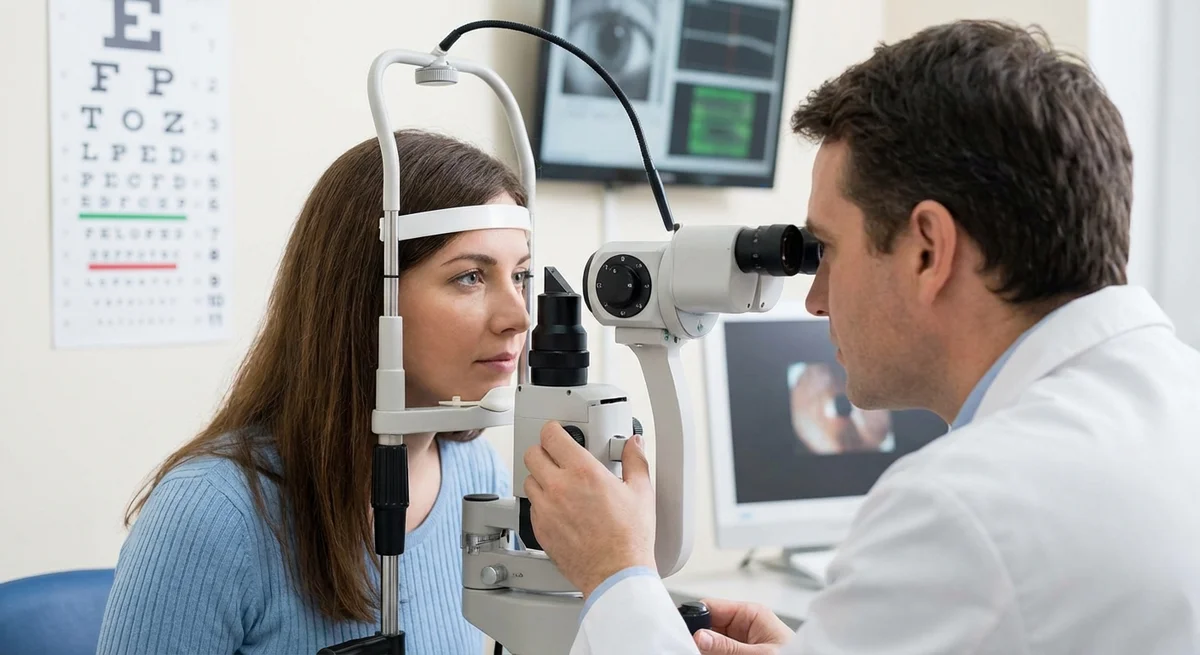
Giới Thiệu
Glaucoma (bệnh thiên đầu thống) là một bệnh mắt phức tạp mà trong đó không có một xét nghiệm đơn lẻ nào có thể cung cấp câu trả lời cuối cùng. Thay vào đó, cần có một loạt các xét nghiệm để xây dựng bức tranh toàn diện về đôi mắt của bạn: đo áp lực, kiểm tra góc thoát nước, đánh giá đầu dây thần kinh thị giác và lập bản đồ thị trường của bạn. Mỗi xét nghiệm cung cấp một mảnh ghép của bức tranh. Khi bạn hiểu mỗi xét nghiệm thực hiện điều gì và các con số có ý nghĩa ra sao, bạn sẽ trở thành một đối tác tích cực trong quá trình chăm sóc của mình – chứ không phải chỉ là một bệnh nhân thụ động ngồi trong bóng tối. Hướng dẫn này sẽ giải thích tại sao cần nhiều xét nghiệm và mỗi xét nghiệm đóng góp thông tin độc đáo như thế nào về áp lực mắt, giải phẫu, sức khỏe thần kinh và thị lực của bạn, với những giải thích rõ ràng về kết quả bạn sẽ nhận được.
Tại Sao Nhiều Xét Nghiệm Lại Quan Trọng
Glaucoma được định nghĩa là tổn thương dây thần kinh thị giác, thường liên quan đến áp lực mắt cao (áp lực nội nhãn hay IOP), nhưng nó có thể xảy ra ngay cả khi áp lực “bình thường”. Ví dụ, nhiều bệnh nhân glaucoma thực sự có IOP đo được tương đối thấp vì họ có giác mạc mỏng, điều này có thể làm cho các chỉ số áp lực xuất hiện thấp giả tạo (pmc.ncbi.nlm.nih.gov). Ngược lại, một giác mạc rất dày có thể làm cho IOP trông cao hơn thực tế. Mặt khác, một số mắt có áp lực cao hơn lại không bao giờ phát triển bệnh glaucoma. Do đó, các bác sĩ phải xem xét giải phẫu và chức năng mắt ngoài áp lực. Điều này có nghĩa là kiểm tra góc thoát nước (để xem liệu chất lỏng có thể thoát ra ngoài đúng cách hay không), kiểm tra dây thần kinh thị giác để tìm tổn thương và kiểm tra thị lực ngoại biên của bạn. Trên thực tế, điều này đòi hỏi một đánh giá toàn diện với các xét nghiệm bổ sung (pmc.ncbi.nlm.nih.gov). Một đánh giá về các hướng dẫn quốc tế lưu ý rằng sàng lọc chung có “tiện ích lâm sàng hạn chế”, và không có xét nghiệm đơn lẻ nào có cả độ nhạy và độ đặc hiệu cần thiết (pmc.ncbi.nlm.nih.gov). Điều cần rút ra là sự kết hợp của việc đo áp lực, chụp ảnh và kiểm tra thị trường được sử dụng để xác nhận hoặc loại trừ bệnh glaucoma.
Việc trang bị kiến thức cho bạn với tư cách là một bệnh nhân có nghĩa là giải thích từng xét nghiệm và kết quả. Khi bạn bước ra khỏi phòng khám, bạn nên biết, ví dụ, “Áp lực nội nhãn trung bình đo được là 18 mmHg và phép đo độ dày giác mạc cho thấy giác mạc của tôi mỏng, điều này có nghĩa là IOP thực sự của tôi có thể cao hơn,” hoặc “Kết quả OCT của tôi cho thấy các vùng màu đỏ nơi lớp sợi thần kinh của tôi mỏng hơn bình thường.” Được trang bị kiến thức này và các bản in thực tế của kết quả xét nghiệm, bạn có thể theo dõi các xu hướng theo thời gian và đặt câu hỏi có cơ sở.
Đo Áp Lực Nội Nhãn (Đo Nhãn Áp và Đo Độ Dày Giác Mạc)
Yếu tố rủi ro có thể điều chỉnh được duy nhất đối với bệnh glaucoma là áp lực mắt cao. Do đó, đo IOP là một bước đầu tiên quan trọng, nhưng ngay cả việc này cũng có những sắc thái riêng.
-
Đo Nhãn Áp Bằng Ấn Dẹt Goldmann (GAT) là tiêu chuẩn vàng để đo IOP. (pmc.ncbi.nlm.nih.gov) Trong xét nghiệm này, một đầu dò nhỏ nhẹ nhàng làm phẳng giác mạc (“ấn dẹt”) bằng kính hiển vi đèn khe. GAT đã được sử dụng trong nhiều thập kỷ và được xác thực rất tốt. (pmc.ncbi.nlm.nih.gov) Nó đòi hỏi thuốc nhỏ mắt gây tê và kỹ thuật cẩn thận. Hầu hết các thử nghiệm lâm sàng và ngưỡng điều trị glaucoma đều dựa trên giá trị IOP của Goldmann. Vì GAT dựa trên việc làm phẳng giác mạc, chỉ số của nó chính xác đối với giác mạc “trung bình” (dày khoảng 520 micromet (eugs.bitblox.eu)). Nhưng nếu giác mạc của bạn mỏng hơn hoặc dày hơn nhiều, chỉ số có thể không chính xác (chi tiết hơn bên dưới).
-
Đo Nhãn Áp Không Tiếp Xúc (Thổi Hơi) là xét nghiệm quen thuộc – và thoải mái hơn – bằng cách thổi một luồng khí ngắn vào mắt bạn. Nó cũng đo áp lực bằng cách phân tích cách giác mạc bị làm phẳng dưới xung khí. Các thiết bị thổi khí hiện đại đã cho thấy mối tương quan rất mạnh với các phép đo của Goldmann (pmc.ncbi.nlm.nih.gov). Trong một nghiên cứu, chỉ số thổi khí nằm trong khoảng 1–2 mmHg so với GAT (với hệ số tương quan >0.8) (pmc.ncbi.nlm.nih.gov). Nói cách khác, nếu chỉ số GAT của bạn là 18 mmHg, thiết bị thổi khí có thể đo khoảng 19–20, điều này không đáng kể về mặt lâm sàng. Đo nhãn áp bằng thổi khí nhanh chóng, không tiếp xúc và không yêu cầu thuốc nhỏ gây tê (pmc.ncbi.nlm.nih.gov). Nhiều bác sĩ sử dụng nó để sàng lọc ban đầu hoặc kiểm tra nhanh. Tuy nhiên, đôi khi nó có thể đánh giá quá cao áp lực ở mắt có IOP rất cao hoặc các vấn đề giác mạc khác, vì vậy các chỉ số tăng cao thường được kiểm tra lại bằng Goldmann để xác nhận.
-
Đo Nhãn Áp Bằng Đầu Dò Nảy (ví dụ: iCare) là các thiết bị di động mà bạn có thể sử dụng tại phòng khám (và trong một số trường hợp tại nhà) mà không cần thuốc nhỏ mắt. Một đầu dò nhỏ bật ra khỏi giác mạc, và tốc độ bật lại cho biết áp lực. Máy đo nhãn áp iCare ngày càng được sử dụng để sàng lọc nhanh hoặc cho những bệnh nhân không thể chịu đựng Goldmann (trẻ em, bệnh nhân không hợp tác hoặc khi không dùng thuốc gây tê). Các nghiên cứu cho thấy các phép đo của iCare phù hợp chặt chẽ với Goldmann trong phạm vi áp lực thấp đến trung bình (pmc.ncbi.nlm.nih.gov). Ví dụ, trong một thử nghiệm, IOP trung bình của iCare và Goldmann gần như giống hệt nhau (18.3 so với 18.5 mmHg) với mối tương quan tuyệt vời (pmc.ncbi.nlm.nih.gov). Tuy nhiên, iCare có xu hướng hơi đánh giá thấp áp lực rất cao (đối với mắt trên ~23 mmHg) và bị ảnh hưởng nhiều hơn bởi độ dày giác mạc (pmc.ncbi.nlm.nih.gov). Lợi thế lớn của nó là sự tiện lợi: không cần thuốc nhỏ mắt và đào tạo tối thiểu để sử dụng. Một số phòng khám cho thuê thiết bị iCare để sử dụng tại nhà (“iCare HOME”) để bệnh nhân có thể theo dõi áp lực của mình.
-
Đo Nhãn Áp Đường Viền Động (Pascal DCT) sử dụng một đầu cảm biến lõm đặc biệt phù hợp với hình dạng giác mạc. Nó đo áp lực liên tục và được thiết kế để ít phụ thuộc vào các đặc tính giác mạc. Các nghiên cứu đã phát hiện ra rằng các chỉ số DCT có xu hướng cao hơn một chút so với các chỉ số Goldmann (pmc.ncbi.nlm.nih.gov). Quan trọng là, DCT ít bị ảnh hưởng nhất bởi độ dày giác mạc (pmc.ncbi.nlm.nih.gov). Trong một nghiên cứu so sánh, việc thêm 45 micromet độ dày giác mạc đã làm tăng đáng kể các chỉ số GAT và thổi khí nhưng có ảnh hưởng tối thiểu đến các chỉ số DCT (pmc.ncbi.nlm.nih.gov). Nói cách khác, nếu bạn có giác mạc dày hoặc mỏng bất thường, DCT có thể đưa ra giá trị IOP chính xác hơn. Tuy nhiên, các thiết bị DCT cồng kềnh hơn và ít phổ biến hơn trong thực hành thường quy.
-
Độ Dày Giác Mạc Trung Tâm (Đo độ dày giác mạc) được đo bằng milimet bởi thiết bị đo độ dày giác mạc (siêu âm hoặc quang học) và là bối cảnh quan trọng cho việc đo nhãn áp. Bởi vì máy đo nhãn áp làm phẳng giác mạc, một giác mạc mỏng hơn bình thường sẽ bị đẩy phẳng hơn bởi cùng một lực so với giác mạc trung bình, dẫn đến chỉ số áp lực thấp giả tạo (eugs.bitblox.eu). Ngược lại, một giác mạc dày sẽ chống lại sự làm phẳng và tạo ra một chỉ số cao giả tạo. Ví dụ, các nghiên cứu lưu ý rằng ấn dẹt Goldmann chỉ chính xác gần 520 µm; các giá trị mỏng hơn nhiều đánh giá thấp nghiêm trọng áp lực thực tế (eugs.bitblox.eu), trong khi giác mạc rất dày có thể đánh giá quá cao áp lực. Đây là lý do tại sao đo độ dày giác mạc thường được thực hiện cùng với đo IOP: nếu giác mạc của bạn mỏng đáng kể, bác sĩ sẽ biết rằng một IOP “bình thường” thực sự có thể che giấu nguy cơ, và nếu nó dày, một chỉ số cao có thể không đáng báo động (pmc.ncbi.nlm.nih.gov). Trên thực tế, gần một nửa số bệnh nhân glaucoma có giác mạc mỏng hơn mức trung bình, điều này một phần giải thích tại sao họ có áp lực “bình thường” mặc dù mắc bệnh (pmc.ncbi.nlm.nih.gov).
-
Ảnh hưởng của Sự Biến Động Hàng Ngày và Dao Động. Bất kỳ phép đo áp lực đơn lẻ nào trong một lần khám tại phòng mạch chỉ là một khoảnh khắc. Giờ đây chúng ta biết rằng IOP dao động suốt cả ngày và đêm, và những dao động này có thể là một yếu tố nguy cơ độc lập đối với sự tiến triển của bệnh glaucoma. Một phân tích tổng hợp đã phát hiện ra rằng bản thân sự dao động IOP dài hạn làm tăng nguy cơ mất thị trường (tỷ lệ nguy hiểm ~1.43 đối với những người có dao động dài hạn lớn) (pmc.ncbi.nlm.nih.gov). Nói cách khác, một mắt dao động giữa 18 và 26 mmHg trong nhiều ngày hoặc nhiều tuần có thể có nguy cơ cao hơn so với một mắt luôn giữ mức khoảng 18 mmHg (pmc.ncbi.nlm.nih.gov). Vì lý do này, một số chuyên gia yêu cầu đo ở các thời điểm khác nhau trong ngày hoặc sử dụng theo dõi 24 giờ (như cảm biến kính áp tròng hoặc đo nhãn áp tại nhà) để phát hiện các đỉnh áp lực không nhìn thấy. Điều này cũng nhấn mạnh việc ghi lại nhiều phép đo theo thời gian hơn là chỉ dựa vào một chỉ số duy nhất.
Bằng cách hiểu về đo nhãn áp và đo độ dày giác mạc, bạn sẽ biết IOP của mình đang được đo và điều chỉnh như thế nào. Ví dụ, bạn có thể hỏi: “Chỉ số của tôi là 18 mmHg nhưng giác mạc của tôi mỏng – vậy áp lực đã điều chỉnh là bao nhiêu?” hoặc “Áp lực của tôi tăng vọt vào buổi sáng – tôi có nên cố gắng ghi lại nhiều chỉ số hơn trong suốt cả ngày không?”
Kiểm Tra Góc Thoát Nước (Soi Góc Tiền Phòng)
Glaucoma không chỉ là về áp lực – mà còn là về cách chất lỏng thoát ra khỏi mắt bạn. Chất lỏng (thủy dịch) thoát ra qua một góc nhỏ giữa mống mắt và giác mạc ở phía trước mắt. Trong glaucoma góc mở, góc thoát nước này mở rộng nhưng cơ chế thoát ra bằng cách nào đó bị lỗi. Trong glaucoma góc đóng, góc bị hẹp hoặc bị chặn, ngăn chất lỏng thoát ra và làm tăng áp lực. Soi góc tiền phòng là cách duy nhất để trực tiếp nhìn thấy và phân độ góc này.
-
Ước tính Van Herick. Trước khi soi góc tiền phòng, một bác sĩ nhãn khoa có thể thực hiện một ước tính nhanh bằng đèn khe gọi là xét nghiệm Van Herick. Bằng cách chiếu một khe ánh sáng hẹp vào rìa giác mạc và mống mắt, người khám có thể so sánh độ sâu tiền phòng ngoại vi với độ dày giác mạc. Nếu khoảng trống hẹp (ít hơn một phần tư độ dày giác mạc), điều đó cho thấy một góc hẹp cần được soi góc tiền phòng chính thức (eugs.bitblox.eu). Đây là một bước sàng lọc không tiếp xúc nhưng không phải là xác định cuối cùng.
-
Soi Góc Tiền Phòng Bằng Kính Chuyên Dụng. Để có được một cái nhìn góc thực sự, bác sĩ của bạn sử dụng một kính soi góc tiền phòng đặc biệt đặt trên mắt (giống như một kính áp tròng nhỏ có gương). Điều này cho phép ánh sáng đi vào mắt mà không bị phản xạ toàn phần, vì vậy bác sĩ có thể nhìn thấy các cấu trúc góc qua kính. Góc được phân độ bằng cách nó trông rộng như thế nào. Các hệ thống phân độ phổ biến bao gồm Shaffer (Phân loại từ 0 đến 4 theo độ rộng góc; 0 = đóng, 4 = rất mở) và Spaeth (một hệ thống chi tiết hơn xem xét vị trí bám của mống mắt và độ sâu góc). Những điều này cho chúng ta biết liệu góc có mở sinh lý hay hẹp nguy hiểm.
-
Đóng Góc Tiếp Cận (Appositional) so với Đóng Góc Dính (Synechial). Trong quá trình soi góc tiền phòng, bác sĩ của bạn có thể nhận thấy mống mắt chạm vào bè giác mạc (thành góc). Nếu mống mắt chỉ đơn giản là đè vào góc (đóng góc tiếp cận), nó có thể mở ra khi áp lực được giảm hoặc sau khi thực hiện iridotomy bằng laser. Nhưng nếu có các dính thực sự (dính mống mắt ngoại vi phía trước) gắn mống mắt vào bè giác mạc, điều này cho thấy sự đóng góc mãn tính mà có thể không hoàn toàn đảo ngược. Nếu có dính, riêng iridotomy có thể không loại bỏ hoàn toàn sự tắc nghẽn, và có thể cần các phương pháp điều trị tiên tiến hơn như phẫu thuật bóc dính tiền phòng.
-
Cảnh báo về việc ít được sử dụng. Soi góc tiền phòng rất quan trọng nhưng thường bị bỏ qua. Một nghiên cứu của Hoa Kỳ năm 2024 cho thấy hơn 70% bệnh nhân không có ghi nhận nào về soi góc tiền phòng trong quá trình đánh giá glaucoma ban đầu của họ (pmc.ncbi.nlm.nih.gov). Điều này đáng báo động vì việc bỏ sót một mắt có góc hẹp có thể dẫn đến một cuộc khủng hoảng đóng góc cấp tính sau này. Trên thực tế, cả Học viện Nhãn khoa Hoa Kỳ và Hiệp hội Glaucoma Thế giới đều khuyến nghị soi góc tiền phòng trong lần khám glaucoma đầu tiên (và định kỳ sau đó, ví dụ mỗi 5 năm) để kiểm tra các góc (pmc.ncbi.nlm.nih.gov). Trên thực tế, nếu bạn chưa được soi góc tiền phòng, bạn nên yêu cầu – đặc biệt nếu bạn có bất kỳ triệu chứng nào (mờ mắt, quầng sáng) hoặc yếu tố nguy cơ (viễn thị nặng, tiền sử gia đình về đóng góc, gốc Á hoặc Bắc Cực). Việc biết giải phẫu góc của bạn biến việc đánh giá glaucoma từ phỏng đoán thành chính xác.
Đánh Giá Dây Thần Kinh Thị Giác và Võng Mạc
Đầu dây thần kinh thị giác (“cáp của mắt”) là vị trí trung tâm của tổn thương trong bệnh glaucoma. Việc kiểm tra cẩn thận và chụp ảnh đầu dây thần kinh và võng mạc xung quanh là rất cần thiết để chẩn đoán và theo dõi.
-
Khám Lâm Sàng Dây Thần Kinh Thị Giác. Bác sĩ sẽ nhìn qua đèn khe hoặc kính soi đáy mắt và đánh giá đĩa thị (điểm tròn nơi các sợi thần kinh thoát ra). Các đặc điểm chính bao gồm: tỷ lệ chén đĩa (kích thước của “chén” trung tâm so với toàn bộ đĩa) và độ dày của bờ thần kinh thị giác. Trong bệnh glaucoma, chén thường to ra khi mô rìa bị mất. Tỷ lệ chén đĩa bình thường thường khoảng 0.3 (chén chiếm 30% đĩa) nhưng thay đổi tùy theo kích thước đĩa. Tỷ lệ trên ~0.6 hoặc sự bất đối xứng lớn hơn ~0.2 giữa hai mắt là đáng ngờ. Bác sĩ cũng kiểm tra hình dạng bờ: thông thường bờ dày hơn ở phía dưới và phía trên (“quy tắc ISNT”), nhưng bệnh glaucoma thường làm mỏng bờ trước tiên ở cực trên và cực dưới. Các phát hiện khác bao gồm xuất huyết đĩa thị (các đốm chảy máu nhỏ hình ngọn lửa trên bề mặt đĩa) và khuyết tật lớp sợi thần kinh võng mạc (RNFL) (các mẫu hình nêm của các sợi thần kinh bị mất có thể nhìn thấy bằng kính lọc không đỏ). Nghiên cứu cho thấy xuất huyết đĩa thị tương đối hiếm ở mắt khỏe mạnh (tỷ lệ dưới 2%) nhưng xảy ra thường xuyên hơn ở bệnh glaucoma (lên đến 10-15% mắt bị glaucoma) (pmc.ncbi.nlm.nih.gov). Quan trọng là, xuất huyết đĩa thị là một dấu hiệu cảnh báo – nó thường đi trước tổn thương thần kinh tiếp theo. Một phân tích cho thấy mắt có xuất huyết có sự mất thị trường nhanh hơn đáng kể trong quá trình theo dõi (pmc.ncbi.nlm.nih.gov). Kiểm tra RNFL cũng có giá trị: sự mất đi các vân NFL sáng trên võng mạc có thể được nhìn thấy dưới dạng các “khuyết” tối kéo dài từ đĩa. Trên thực tế, các nghiên cứu lưu ý rằng việc kiểm tra RNFL cẩn thận có thể tiết lộ tổn thương trước khi khuyết tật thị trường xuất hiện (pmc.ncbi.nlm.nih.gov). Tất cả các quan sát này (kích thước chén, bờ mỏng, xuất huyết, khuyết tật RNFL và bất kỳ sự bất đối xứng nào giữa hai mắt) tổng hợp lại cung cấp thông tin cho chẩn đoán và phân giai đoạn bệnh glaucoma.
-
Chụp ảnh Đĩa Thị. Các bức ảnh màu chất lượng cao của dây thần kinh thị giác thường được chụp để thiết lập đường cơ sở. Những bức ảnh đĩa thị lập thể này giữ lại cái nhìn 3D của đầu dây thần kinh. So sánh các bức ảnh sau này với đường cơ sở cho phép bác sĩ nhìn thấy những thay đổi tinh tế theo thời gian (ví dụ: bờ mỏng mới hoặc xuất huyết). Nó giống như có một “ảnh chụp nhanh” dây thần kinh thị giác của bạn trong hồ sơ. Trong các thử nghiệm lâm sàng, ảnh đĩa thị là một phương pháp chính để phát hiện sự tiến triển. Bệnh nhân nên yêu cầu chụp ảnh đĩa thị sớm trong quá trình chăm sóc của họ và yêu cầu cho hồ sơ cá nhân.
-
Chụp Cắt Lớp Quang Học (OCT). OCT đã cách mạng hóa việc chăm sóc bệnh glaucoma bằng cách cung cấp chụp ảnh cắt ngang, định lượng dây thần kinh thị giác và võng mạc. Một lần quét OCT (không xâm lấn và không đau) tạo ra một bản đồ độ dày lớp sợi thần kinh võng mạc (RNFL) xung quanh dây thần kinh thị giác, cũng như độ dày của lớp tế bào hạch–lớp mạng lưới bên trong (GCL-IPL) ở hoàng điểm. Các lớp này chứa các sợi thần kinh và thân tế bào bị mất trong bệnh glaucoma. Thiết bị OCT so sánh các giá trị của mắt bạn với một cơ sở dữ liệu chuẩn tích hợp của mắt khỏe mạnh (được khớp theo tuổi, v.v.). Trên bản in OCT, bạn sẽ thấy các bản đồ và biểu đồ được mã hóa màu:
-
Bản Đồ Độ Dày Mã Hóa Màu Sắc: Bản đồ này hiển thị các quét cắt ngang hoặc bản đồ độ dày. Thông thường, màu ấm (xanh lá cây/vàng/đỏ) cho thấy mô dày hơn bình thường, trong khi màu lạnh (xanh lam/xanh lá cây) cho thấy các vùng mỏng hơn (journals.lww.com). Ví dụ, trên bản đồ độ dày RNFL, một cung màu xanh lá cây dài là bình thường, nhưng bất kỳ vùng màu đỏ nào có thể cho thấy sự mỏng đi. “Bản đồ độ lệch RNFL” thường có màu xanh lá cây cho các vùng bình thường và màu vàng/đỏ để đánh dấu các điểm nằm ngoài giới hạn bình thường (journals.lww.com).
-
Biểu Đồ TSNIT hoặc Hồ Sơ: Viết tắt của Temporal–Superior–Nasal–Inferior–Temporal (một vòng tròn quanh dây thần kinh). Nó thường được biểu diễn dưới dạng hai đường (một cho mỗi mắt) hiển thị độ dày RNFL so với giờ đồng hồ. Phạm vi tham chiếu (bình thường) được hiển thị dưới dạng dải màu xanh lá cây. Nếu đường của bạn (thường là một đường liền nét, một đường đứt nét cho mỗi mắt) đi vào vùng màu vàng/đỏ, điểm đó mỏng bất thường. So sánh cả hai mắt trên cùng một biểu đồ làm nổi bật sự bất đối xứng (journals.lww.com).
-
Phân Tích Tế Bào Hạch: Nhiều thiết bị OCT cũng cung cấp bản đồ lớp tế bào hạch hoàng điểm. Bản đồ này thường xuất hiện dưới dạng hình elip hoặc hình bầu dục trên võng mạc trung tâm, cũng được mã hóa màu xanh lá cây/vàng/đỏ. Tổn thương trong bệnh glaucoma thường xuất hiện đầu tiên ở phía mũi hoặc phía dưới trong hoàng điểm trên các bản đồ này.
-
Tóm Tắt Số Liệu: OCT cũng sẽ cung cấp độ dày RNFL trung bình (toàn cầu và theo từng góc phần tư), so sánh số liệu với bình thường (theo độ lệch chuẩn hoặc phần trăm), và có thể là “điểm xác suất glaucoma”. Những điều này giúp dễ dàng diễn giải nhưng bạn có thể kiểm tra chéo các bản đồ trực quan.
-
Phân Tích Diễn Tiến Bệnh: Nếu bạn có nhiều lần quét OCT theo thời gian, nhiều thiết bị có thể hiển thị biểu đồ xu hướng hoặc phân tích sự kiện để xem độ dày dây thần kinh có giảm hay không. Phần mềm có thể đánh dấu các điểm mất đáng kể giữa các lần khám.
-
Hiểu bản in OCT của bạn ban đầu có thể phức tạp, nhưng hãy nhớ: xanh lá cây = tốt, vàng = ranh giới, đỏ = có khả năng bất thường. Nếu độ dày RNFL trung bình của bạn hiển thị màu đỏ trong báo cáo, điều đó có nghĩa là nó mỏng hơn 99% người bình thường ở độ tuổi đó. Nếu một đường xu hướng được vẽ trong biểu đồ cho thấy độ dốc xuống, điều đó có nghĩa là sự mỏng đi đang tiến triển. Yêu cầu bác sĩ của bạn xem lại các báo cáo này với bạn. Ví dụ, nếu bạn thấy một khu vực màu đỏ mới (bất thường) trên bản đồ RNFL so với bản đồ xanh lá cây của năm ngoái, điều đó rất quan trọng để phát hiện sớm.
Kiểm Tra Thị Trường
Các xét nghiệm thị trường (chu vi thị trường) đo lường khả năng nhìn của bạn theo mọi hướng (đặc biệt là thị lực ngoại biên). Vì bệnh glaucoma thường gây ra sự mất thị lực ngoại biên “từng mảng”, nên chu vi thị trường tự động là không thể thiếu. Máy Phân Tích Thị Trường Humphrey (HFA) là thiết bị tiêu chuẩn. Dưới đây là những điều cần biết:
-
Xét Nghiệm 24-2 so với 10-2: Chương trình sàng lọc phổ biến là xét nghiệm 24-2 của HFA, kiểm tra 54 điểm trong 24 độ trung tâm của thị trường (trên lưới 6 độ). Điều này cho phép phát hiện các ám điểm hình cung kinh điển sớm của bệnh glaucoma. Tuy nhiên, nó có tương đối ít điểm trong 10° trung tâm. Xét nghiệm 10-2 bao phủ một lưới 68 điểm mịn hơn trên 10° trung tâm, hữu ích để phát hiện các khuyết tật cạnh trung tâm gần điểm cố định mà các xét nghiệm thị trường tiêu chuẩn bỏ lỡ. Lời khuyên hiện tại là nếu bất kỳ khuyết tật đáng kể nào xuất hiện gần trung tâm trên xét nghiệm 24-2, mắt nên được kiểm tra lại bằng thị trường 10-2 (www.ncbi.nlm.nih.gov). Một xét nghiệm “24-2C” mới hơn bổ sung thêm các điểm ở 10° trung tâm vào lưới 24-2, cải thiện việc phát hiện mất thị trường trung tâm (www.ncbi.nlm.nih.gov). Các xét nghiệm này được thực hiện từng mắt một; bạn nhấn nút bất cứ khi nào bạn thấy một ánh sáng nhỏ nhấp nháy trong khi nhìn chằm chằm vào một mục tiêu cố định.
-
Chỉ Số Độ Tin Cậy: Mỗi bản in thị trường đi kèm với điểm độ tin cậy. “Mất điểm nhìn cố định” đo tần suất bạn nhìn ra khỏi mục tiêu (theo dõi điểm mù), và dương tính/âm tính giả đánh giá xem bạn có nhấn nút không chính xác hay không. Dương tính giả cao (nhấp chuột không đúng) hoặc âm tính giả cao (bỏ sót các ánh sáng rõ ràng) có nghĩa là kết quả xét nghiệm có thể không đáng tin cậy. Thường mất hai lần thử để có được một đường cơ sở đáng tin cậy. Trên thực tế, lần kiểm tra thị trường đầu tiên hầu như luôn có các lỗi học tập – việc bạn “bỏ sót” nhiều điểm do thiếu kinh nghiệm là điều phổ biến (pmc.ncbi.nlm.nih.gov). Do đó, bác sĩ của bạn thường sẽ thiết lập đường cơ sở với hai kết quả thị trường tốt được thực hiện cách nhau vài tuần trước khi đưa ra bất kỳ kết luận nào về sự tiến triển. Luôn nghỉ ngơi đầy đủ và được điều chỉnh đúng cách (đeo kính theo toa) trước khi kiểm tra thị trường, và cố gắng phản ứng nhất quán.
-
Đọc Kết Quả Thị Trường: Phần chính của báo cáo hiển thị độ nhạy của bạn tại mỗi điểm. Một bản đồ thang độ xám sử dụng các sắc thái tối hơn để chỉ độ nhạy thấp hơn (một “lỗ đen” có nghĩa là thị lực rất kém ở vị trí đó). Bên dưới đó, các con số độ lệch tổng thể (TD) cho biết mỗi điểm thấp hơn bao nhiêu decibel so với mức trung bình bình thường theo tuổi. Bản đồ độ lệch mẫu (PD) điều chỉnh cho bất kỳ sự tối đi tổng thể nào (ví dụ, nếu bạn bị đục thủy tinh thể, nó loại bỏ sự dịch chuyển chung đó để làm nổi bật các tổn thất cục bộ). Các chỉ số chính bao gồm: Độ Lệch Trung Bình (MD) – sự khác biệt trung bình so với bình thường trên toàn bộ thị trường (0 dB là bình thường; MD âm có nghĩa là mất thị trường tổng thể) – và Chỉ Số Thị Trường (VFI) – một điểm phần trăm (100% là thị trường đầy đủ, 0% là gần như mù). VFI đặc biệt hữu ích để theo dõi sự tiến triển theo thời gian (độ dốc xuống càng lớn có nghĩa là mất thị trường càng nhanh). Khi bạn nhận được bản in, hãy tập trung vào việc liệu các nhóm điểm chính có bị tối đi hoặc được đánh dấu trong PD hay không, và theo dõi các xu hướng MD/VFI trong các xét nghiệm liên tiếp.
-
Phân Giai Đoạn & Diễn Tiến: Cùng với OCT và khám dây thần kinh thị giác, các xét nghiệm thị trường cho chúng ta biết liệu bệnh glaucoma có ổn định hay xấu đi. Ví dụ, nếu VFI của bạn giảm từ 90% xuống 80% trong hai năm, hoặc nếu các khuyết tật mới xuất hiện trong một khối 3 điểm ở mức <5%, điều đó cho thấy sự tiến triển. Theo luật (và theo nhiều hướng dẫn), bệnh nhân được phát hiện glaucoma sớm nên được kiểm tra thị trường ít nhất mỗi năm một lần, thường xuyên hơn (mỗi 6 tháng hoặc ít hơn) nếu có sự thay đổi nhanh hơn.
-
Các Xét Nghiệm Thị Trường Mới Nổi: Ngoài Humphrey, có các thiết bị chu vi thị trường tại nhà hoặc dựa trên máy tính bảng như Melbourne Rapid Fields (MRF). Một thử nghiệm đã phát hiện MRF là “hiệu quả về chi phí, tiết kiệm thời gian và thân thiện với người dùng,” với kết quả nói chung tương đương với Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Các thiết bị chu vi thị trường tại nhà như vậy hiện có thể bổ sung cho các lần khám tại phòng khám, đặc biệt đối với bệnh nhân ở vùng sâu vùng xa hoặc có vấn đề về đi lại. Luôn đảm bảo rằng bất kỳ xét nghiệm tại nhà nào cũng được thực hiện trong phòng tối, yên tĩnh và tuân thủ cẩn thận các hướng dẫn.
Các Xét Nghiệm Tiên Tiến và Mới Nổi
Chăm sóc mắt đang ở đỉnh cao của công nghệ. Ngoài các khám nghiệm tiêu chuẩn, một số xét nghiệm tiên tiến và công nghệ mới đang được phát triển hoặc triển khai để phát hiện glaucoma sớm hơn và theo dõi chính xác hơn:
-
Chụp Mạch Cắt Lớp Quang Học (OCT-A): Đây là một chế độ OCT mới hơn giúp trực quan hóa lưu lượng máu trong các mao mạch nhỏ xung quanh dây thần kinh thị giác và hoàng điểm, mà không cần thuốc nhuộm. Các nghiên cứu cho thấy OCT-A có thể phát hiện giảm tưới máu trước khi sự mỏng đi của cấu trúc thần kinh trở nên rõ ràng. Ví dụ, bệnh nhân glaucoma đã được phát hiện có mật độ mao mạch thấp hơn xung quanh đầu dây thần kinh thị giác “bắt đầu từ phía thái dương ngay cả trước khi RNFL mỏng đi” có thể đo được (eyewiki.org). Tương tự, mắt bị glaucoma và thậm chí cả mắt tăng nhãn áp cũng có mật độ mao mạch hoàng điểm giảm so với mắt bình thường (pmc.ncbi.nlm.nih.gov). OCT-A chưa phải là tiêu chuẩn ở tất cả các phòng khám, nhưng nó gợi ý về việc chẩn đoán glaucoma thông qua những thay đổi mạch máu của nó chứ không chỉ riêng giải phẫu.
-
Điện Võng Mạc Đồ (ERG) cho Tế Bào Hạch: PERG (Điện võng mạc đồ mẫu) là một xét nghiệm điện học đặc biệt khảo sát chức năng của tế bào hạch võng mạc (RGC). Trong bệnh glaucoma, RGC bị tổn thương, vì vậy PERG có thể bất thường ngay cả trước khi mất thị trường. Về mặt lâm sàng, người ta nhận thấy sóng “N95” của PERG thường có độ trễ lâu hơn và biên độ giảm trong giai đoạn đầu của bệnh glaucoma. Trên thực tế, các nghiên cứu đã chỉ ra rằng mắt nghi ngờ glaucoma thường đã có N95 bị trễ, trong khi mắt bị glaucoma rõ ràng cho thấy biên độ N95 giảm (pmc.ncbi.nlm.nih.gov). Điều này có nghĩa là PERG có thể phát hiện rối loạn chức năng RGC ở giai đoạn chưa thể nhìn thấy trên OCT hoặc thị trường. PERG yêu cầu thiết bị đặc biệt và nhân viên được đào tạo, vì vậy nó chủ yếu được sử dụng trong nghiên cứu hoặc các trung tâm chuyên khoa, nhưng nó là một dấu hiệu sinh học sớm đầy hứa hẹn.
-
Chụp Ảnh Quang Học Thích Ứng (Adaptive Optics Imaging): Công nghệ hình ảnh tiên tiến này điều chỉnh các quang sai của mắt và có thể phân giải chi tiết siêu nhỏ trên võng mạc. Kính soi đáy mắt laser quét quang học thích ứng (AO-SLO) và OCT quang học thích ứng đã được sử dụng để chụp ảnh từng thụ thể ánh sáng và thậm chí nhìn thấy mao mạch võng mạc†. Trong môi trường nghiên cứu, các nhà khoa học đang thử nghiệm AO để trực quan hóa từng tế bào hạch võng mạc in vivo. Về lý thuyết, điều này có thể trực tiếp đếm các tế bào thần kinh hoặc phát hiện sớm sự chết tế bào trước khi mất chức năng. Đây không phải là điều bạn sẽ có được hôm nay tại phòng khám, nhưng đó là một lĩnh vực đang được điều tra tích cực.
-
Trí Tuệ Nhân Tạo (AI) và Học Máy: Các thuật toán AI mạnh mẽ hiện đang được áp dụng cho ảnh đáy mắt, quét OCT và thậm chí dữ liệu thị trường để hỗ trợ chẩn đoán và dự đoán sự tiến triển. Các hệ thống này có thể phát hiện các mẫu tinh vi mà mắt người không thể nhìn thấy. Ví dụ, các mô hình học sâu đã được đào tạo để dự đoán ai sẽ phát triển bệnh glaucoma. Một nghiên cứu sử dụng hình ảnh đĩa thị liên tiếp đã báo cáo độ chính xác khoảng 88% trong việc dự đoán khởi phát glaucoma 1–3 năm trước khi nó xảy ra (pmc.ncbi.nlm.nih.gov). Một nghiên cứu khác sử dụng các mô hình tiên tiến để đánh dấu các trường có khả năng xấu đi. Trên thực tế, AI có thể đóng vai trò như một đôi mắt thứ hai: đánh dấu các thay đổi OCT đáng ngờ, định lượng tốc độ mất RNFL và hướng dẫn bác sĩ về thời điểm tăng cường điều trị.
-
Đo Nhãn Áp Tại Nhà và Chu Vi Thị Trường Di Động: Chúng tôi đã đề cập đến máy đo nhãn áp iCare HOME. Trong các thử nghiệm lâm sàng, việc theo dõi IOP tại nhà đã chứng tỏ rất hữu ích. Trong một loạt nghiên cứu, bệnh nhân đã tự đo IOP của mình khi thức dậy, giữa trưa, buổi tối và trước khi đi ngủ trong vài ngày. Các phép đo tại nhà đã ghi nhận nhiều đỉnh cao mà bị bỏ lỡ tại phòng khám. Ví dụ, IOP đỉnh trung bình tại nhà là 21.3 mmHg so với 17.4 mmHg tại phòng khám (pmc.ncbi.nlm.nih.gov). Thông tin này đã khiến các bác sĩ thay đổi điều trị ở 55% số mắt đó (pmc.ncbi.nlm.nih.gov). Các đổi mới khác bao gồm cảm biến kính áp tròng 24 giờ (như Triggerfish) và chu vi thị trường trên điện thoại thông minh/máy tính bảng (MRF và các loại khác đã đề cập ở trên). Những công cụ này chuyển việc quản lý bệnh glaucoma từ những ảnh chụp nhanh không thường xuyên sang theo dõi liên tục, phát hiện những thay đổi sớm hơn.
Cùng với nhau, những công nghệ này nhằm mục đích phát hiện glaucoma càng sớm càng tốt và định lượng sự thay đổi chính xác hơn. Khi những công cụ này trở nên phổ biến hơn, bệnh nhân có thể nhận được nhiều thông tin hơn về bệnh của họ theo cách ít xâm lấn hoặc tốn thời gian hơn (ví dụ: các phòng khám “tele-glaucoma”)?
Các Vấn Đề Thực Tế Của Bệnh Nhân
-
Lịch Kiểm Tra: Các xét nghiệm này nên được thực hiện thường xuyên như thế nào? Không có câu trả lời nào phù hợp cho tất cả mọi người. Lịch trình theo dõi của bạn phụ thuộc vào giai đoạn và yếu tố nguy cơ glaucoma của bạn. Các hướng dẫn hiện nay nhấn mạnh theo dõi cá nhân hóa (www.reviewofoptometry.com). Để có một ý tưởng sơ bộ:
- Nếu bạn chỉ là người nghi ngờ glaucoma (áp lực tăng hoặc thần kinh đáng ngờ nhưng chưa có tổn thương), bạn có thể được kiểm tra toàn diện (IOP, soi góc tiền phòng, OCT, thị trường) mỗi 12 tháng.
- Nếu bạn mắc glaucoma nhẹ và được kiểm soát tốt, nhiều bác sĩ sẽ thực hiện OCT và thị trường khoảng mỗi năm một lần, hoặc mỗi 6–12 tháng nếu có sự không chắc chắn.
- Đối với glaucoma từ trung bình đến nặng, xét nghiệm thường xuyên hơn – thường là mỗi 3–6 tháng – vì chúng ta cần phát hiện bất kỳ sự tiến triển nào một cách nhanh chóng.
- Sau bất kỳ thay đổi đáng kể nào (như phẫu thuật hoặc thay đổi thuốc), 3–6 tháng đầu tiên thường bao gồm các lần kiểm tra thường xuyên hơn (mỗi vài tuần hoặc vài tháng) để xem áp lực và thị trường phản ứng như thế nào.
- Những người có đặc điểm nguy cơ cao (người gốc Phi hoặc Inuit, tiền sử gia đình mạnh mẽ, giác mạc mỏng) cũng có thể được theo dõi tích cực hơn.
Các Thực Hành Ưu Tiên được cập nhật của AAO bao gồm các bảng với các khoảng thời gian khuyến nghị dựa trên nguy cơ và mức độ nghiêm trọng (www.reviewofoptometry.com). Việc xem xét lịch trình này với bác sĩ của bạn và hỏi lý do tại sao mỗi xét nghiệm được thực hiện ở một khoảng thời gian nhất định là hợp lý. Nếu bạn ổn định, bác sĩ nhãn khoa của bạn có thể giãn cách các lần khám; nếu bệnh của bạn đang tiến triển nhanh, họ có thể muốn có nhiều dữ liệu hơn thường xuyên.
-
Yêu Cầu Kết Quả Của Bạn: Hãy chủ động. Yêu cầu bản sao kết quả in từ OCT và báo cáo thị trường của bạn tại mỗi lần khám. Giữ chúng ở nơi an toàn (hoặc dưới dạng điện tử) để bạn có thể theo dõi các xu hướng của riêng mình. Học cách đọc những điều cơ bản (như chúng tôi đã tóm tắt ở trên) giúp bạn nhận thấy những điều như VFI xấu đi trên thị trường hoặc các khu vực màu đỏ mới trên OCT. Điều đó giúp bạn có thể hỏi, “3 lần kiểm tra thị trường gần đây của tôi đều cho thấy vùng tối ở phía dưới bên phải đang tăng lên; chúng ta có đang thấy mất thị trường mặc dù áp lực ổn định không?” hoặc “Độ dày trung bình RNFL OCT ở mắt phải của tôi đã giảm từ 80µm năm ngoái xuống 75µm bây giờ – điều đó có đáng kể không?”
-
Chuẩn Bị Kiểm Tra: Chuẩn bị đúng cách có thể cải thiện độ chính xác của xét nghiệm. Đối với đo nhãn áp, hãy tháo kính áp tròng hoặc tẩy trang mắt trước khi đo áp lực. Đối với OCT, đồng tử nên được nhỏ thuốc giãn hoàn toàn nếu bác sĩ của bạn yêu cầu chụp ảnh võng mạc (thuốc giãn đồng tử thường được dùng trước khi chụp ảnh hoặc quét rộng). Đối với kiểm tra thị trường, hãy đảm bảo bạn thoải mái, không thiếu ngủ và đã dùng các loại thuốc thông thường của bạn (trừ khi có chỉ dẫn khác) để mức năng lượng bình thường. Đừng uống quá nhiều cà phê hoặc các chất kích thích khác ngay trước khi kiểm tra, vì caffeine có thể làm tăng IOP một chút (pmc.ncbi.nlm.nih.gov). (Một nghiên cứu cho thấy một ly cà phê đậm đặc đã làm tăng IOP khoảng 1 mmHg trong giờ tiếp theo (pmc.ncbi.nlm.nih.gov); đối với người ở ngưỡng, ngay cả sự tăng 1–2 mmHg cũng có thể quan trọng.)
-
Ảnh Hưởng của Thuốc: Hãy nhớ rằng thuốc nhỏ mắt glaucoma có thể ảnh hưởng đến kết quả xét nghiệm. Lý tưởng nhất là thực hiện đo IOP mà không dùng thuốc nhỏ mắt gần đây nếu đánh giá áp lực nền, hoặc luôn tính đến thời điểm dùng thuốc. Ví dụ, nếu bạn đã dùng latanoprost vào đêm qua, IOP buổi sáng của bạn có thể thấp hơn so với khi không dùng thuốc. Hãy thông báo tất cả các loại thuốc nhỏ mắt bạn sử dụng, và hỏi xem bạn có nên bỏ một liều trước khi xét nghiệm hay không. Ngoài ra, các loại thuốc toàn thân có thể ảnh hưởng đến xét nghiệm: một số thuốc nhỏ mắt steroid (hoặc thậm chí steroid đường uống) có thể làm tăng IOP, trong khi thuốc hạ huyết áp thường thì không. Cũng hãy cảnh báo bác sĩ của bạn về bất kỳ caffeine hoặc thực phẩm bổ sung nào bạn đã dùng.
-
Chi Phí Tự Trả: Ở nhiều quốc gia, các xét nghiệm glaucoma được bảo hiểm chi trả, nhưng ở Hoa Kỳ có đồng chi trả và khoản khấu trừ. Một đợt kiểm tra glaucoma điển hình (khám bác sĩ với khám đáy mắt giãn đồng tử, IOP và soi góc tiền phòng) có thể khoảng 150 đô la nếu trả tiền mặt. Mỗi xét nghiệm chẩn đoán bổ sung (OCT, thị trường) có thể thêm 100–250 đô la nếu không có bảo hiểm. Nếu bạn có Medicare hoặc bảo hiểm tư nhân, phần lớn chi phí này thường được chi trả (thường chỉ một khoản đồng chi trả nhỏ hoặc 10-20%). Nếu bạn có các gói bảo hiểm có mức khấu trừ cao hoặc không có bảo hiểm, chi phí có thể tăng lên. Bạn nên kiểm tra với nhà cung cấp hoặc bộ phận thanh toán của mình. Nhiều phòng khám cũng ưu tiên các xét nghiệm cần thiết: ví dụ, họ có thể luân phiên OCT và thị trường hoặc bỏ qua soi góc tiền phòng nếu không được chỉ định, để giảm chi phí. Nếu tiền bạc là một mối lo ngại, hãy thảo luận cởi mở – đôi khi có các lựa chọn chi phí thấp hơn (như đo nhãn áp không tiếp xúc thay vì GAT, hoặc ít xét nghiệm thị trường hơn). Các chương trình sàng lọc cộng đồng có thể cung cấp các cuộc kiểm tra miễn phí hoặc giảm giá cho những cá nhân có nguy cơ.
-
Dấu Hiệu Cảnh Báo và Khi Nào Cần Gặp Chuyên Gia: Hãy theo dõi kết quả của bạn để tìm các dấu hiệu cảnh báo. Sự tăng đột biến hoặc IOP rất cao (trên 30–35 mmHg) tại bất kỳ lần khám nào nên được đánh giá khẩn cấp. Xuất huyết đĩa thị được nhìn thấy trên khám hoặc OCT là một dấu hiệu tiên lượng xấu (pmc.ncbi.nlm.nih.gov) và thường yêu cầu theo dõi chặt chẽ hơn. Thị trường nhanh chóng xấu đi (ví dụ, mất hơn 2–3 dB chỉ số VF trong một năm) nên dẫn đến thảo luận ngay lập tức về việc thay đổi điều trị. Nếu bạn mắc bệnh glaucoma hoặc thậm chí có các phát hiện ranh giới, việc giữ một biểu đồ cập nhật về xu hướng MD và VFI của riêng bạn, cùng với các bản in hình ảnh, giúp phát hiện các xu hướng.
Thông thường, các bác sĩ nhãn khoa và bác sĩ nhãn khoa tổng quát quản lý hầu hết các trường hợp glaucoma, nhưng bạn nên yêu cầu một chuyên gia glaucoma (một bác sĩ nhãn khoa được đào tạo chuyên sâu về glaucoma) nếu bất kỳ điều nào sau đây áp dụng: bệnh xấu đi mặc dù đã điều trị, chỉ số áp lực rất cao, hoặc góc rất hẹp/đóng trên soi góc tiền phòng. Các chuyên gia sẽ có kinh nghiệm với các trường hợp phức tạp và có thể thực hiện laser hoặc phẫu thuật nếu cần.
Sàng Lọc và Vận Động
Vậy ai nên được kiểm tra glaucoma? Và khi nào? Các hướng dẫn sàng lọc khác nhau trên khắp thế giới.
- Học viện Nhãn khoa Hoa Kỳ (AAO) khuyến nghị rằng tất cả người trưởng thành nên được khám sàng lọc glaucoma ở tuổi 40 (journals.lww.com). Những người có yếu tố nguy cơ glaucoma nên được đánh giá sớm hơn. Các yếu tố nguy cơ bao gồm tuổi cao (đặc biệt trên 60), gốc Phi hoặc Inuit, tiền sử gia đình mạnh mẽ về glaucoma, cận thị rất cao, và các tình trạng toàn thân như tiểu đường hoặc tăng huyết áp. AAO lưu ý rằng là một phần của khám mắt định kỳ ở tuổi 40, bạn nên được kiểm tra IOP, khám thần kinh và ít nhất một khám mắt toàn diện bao gồm nhìn thoáng qua các góc (journals.lww.com).
- Ngược lại, Hiệp hội Glaucoma Châu Âu (EGS) và nhiều tổ chức quốc tế hiện không khuyến nghị sàng lọc toàn dân, với lý do không đủ bằng chứng cho thấy nó cải thiện kết quả (journals.lww.com) (pmc.ncbi.nlm.nih.gov). Họ nhấn mạnh việc kiểm tra những người đến bất kỳ nhà cung cấp dịch vụ chăm sóc mắt nào có yếu tố nguy cơ thay vì mời tất cả mọi người. Ví dụ, Hiệp hội Nhãn khoa Liên Mỹ khuyến nghị nhắm mục tiêu vào những người trên 65 tuổi, những người có tiền sử gia đình mạnh mẽ, hoặc những người bị tăng nhãn áp (journals.lww.com).
- Các tuyên bố đồng thuận của Hiệp hội Glaucoma Thế giới (WGA) cũng tương tự tập trung vào đánh giá nguy cơ hơn là sàng lọc tổng quát. “Glaucoma đáp ứng một số tiêu chí để sàng lọc” (nó phổ biến, không có triệu chứng sớm và có thể điều trị được), nhưng tỷ lệ mắc bệnh thấp trong dân số nói chung và bản chất không hoàn hảo của các xét nghiệm có nghĩa là sàng lọc bừa bãi có thể dẫn đến nhiều trường hợp chuyển tuyến sai.
- Thực tế, nghiên cứu cho thấy các chương trình sàng lọc có thể hoạt động tốt nhất khi được tích hợp vào các dịch vụ sức khỏe mắt khác. Ví dụ, việc thêm kiểm tra glaucoma trong quá trình sàng lọc bệnh võng mạc tiểu đường hoặc các chiến dịch khám mắt có thể nâng cao khả năng phát hiện ở các cộng đồng chưa được phục vụ. Các sáng kiến cộng đồng như chương trình “MI-SIGHT” của Michigan cung cấp sàng lọc glaucoma miễn phí và theo dõi bằng tiếng Tây Ban Nha và các ngôn ngữ khác cho các nhóm dân số dễ bị tổn thương (pmc.ncbi.nlm.nih.gov). Những nỗ lực này giúp thu hẹp khoảng cách phát hiện: các rào cản phổ biến là ngôn ngữ và chi phí chăm sóc, và các yếu tố thuận lợi là người phiên dịch và khám mắt giá cả phải chăng (pmc.ncbi.nlm.nih.gov). Sàng lọc từ xa (OCT hoặc kiểm tra thị trường từ xa với tải lên kỹ thuật số) cũng đầy hứa hẹn.
Trên thực tế, hãy trình bày những điểm này với bác sĩ mắt của bạn: nếu bạn đang bước sang tuổi 40 (hoặc lớn hơn) và chưa được khám glaucoma, hãy yêu cầu. Nếu bạn có bất kỳ yếu tố nguy cơ hoặc triệu chứng nào (dù nhẹ), hãy kiên quyết yêu cầu soi góc tiền phòng và khám thần kinh. Hãy cập nhật các hướng dẫn: ví dụ, AAO hiện nay đề xuất OCT lớp sợi thần kinh võng mạc và lớp tế bào hạch cơ bản ở bệnh nhân glaucoma (www.reviewofoptometry.com). Và nếu bạn sống ở một khu vực có tỷ lệ glaucoma cao hơn (ví dụ, người gốc Á có nguy cơ đóng góc), hãy cân nhắc sàng lọc chủ động hơn (một số hướng dẫn đề xuất kiểm tra tất cả bệnh nhân trên 50 tuổi ở các khu vực có nguy cơ cao).
Một lịch trình kiểm tra cá nhân hóa có thể hữu ích. Dưới đây là một lịch trình mẫu mà bạn có thể mang đến nhà cung cấp dịch vụ của mình:
- Tuổi 20–39: Một lần khám mắt định kỳ ở tuổi 30, với kiểm tra IOP mỗi lần khám. Nếu bạn có nguy cơ rất cao (tiền sử gia đình, cận thị rất cao), hãy khám chuyên khoa glaucoma ở tuổi 30–35, bao gồm ít nhất một xét nghiệm thị trường và chụp ảnh dây thần kinh thị giác.
- Tuổi 40–49: Đánh giá glaucoma toàn diện cơ bản ở tuổi 40 (IOP + soi góc tiền phòng + khám dây thần kinh thị giác + OCT + thị trường). Nếu mọi thứ bình thường, khám duy trì định kỳ mỗi 2 năm với kiểm tra áp lực.
- Tuổi 50–59: Nếu trên 50 tuổi, hãy khám giãn đồng tử bởi bác sĩ nhãn khoa mỗi 1–2 năm. Bất kỳ ai có yếu tố nguy cơ (gốc Phi/Inuit, tiền sử gia đình, giác mạc mỏng) nên được kiểm tra glaucoma đầy đủ ít nhất hàng năm.
- Tuổi 60+: Khám với soi góc tiền phòng, IOP và thị trường mỗi 1–2 năm cho tất cả mọi người; thường xuyên hơn nếu bạn đã biết mắc glaucoma hoặc có giác mạc dày/mỏng.
Đây là những gợi ý chung – bác sĩ của bạn sẽ điều chỉnh khoảng thời gian chính xác. Nhưng việc thảo luận về nguy cơ cá nhân và kế hoạch giúp đảm bảo không bỏ sót điều gì.
Kết Luận
Kiểm tra glaucoma không chỉ là một bí ẩn hộp đen – nó là một bộ công cụ bổ trợ cùng nhau giữ an toàn cho dây thần kinh thị giác của bạn. Bằng cách biết tại sao mỗi xét nghiệm được thực hiện, nó đo lường điều gì và những thay đổi trong kết quả của bạn có ý nghĩa gì, bạn biến từ một bệnh nhân lo lắng thành một đối tác có hiểu biết trong quá trình chăm sóc của mình. Luôn thoải mái hỏi bác sĩ mắt của bạn: “Con số đó có nghĩa là gì? Tại sao chúng ta lại thực hiện xét nghiệm này vào lần tới?” Theo thời gian, việc theo dõi các bản in OCT và thị trường của riêng bạn (cũng như IOP và ảnh đĩa thị) có thể cảnh báo bạn về các xu hướng. Glaucoma thường diễn tiến âm thầm, vì vậy việc phát hiện sớm và theo dõi chặt chẽ là chìa khóa. Sử dụng các hướng dẫn như một lộ trình (sàng lọc trước tuổi 40, kiểm tra mắt có nguy cơ cao sớm hơn, theo dõi theo mức độ nghiêm trọng của bệnh) và tận dụng các công nghệ mới như đo nhãn áp tại nhà và các xét nghiệm thị trường dựa trên ứng dụng khi có sẵn. Cuối cùng, hãy nhớ rằng các nguồn lực cộng đồng và telehealth có thể giúp mở rộng khả năng tiếp cận: nếu chi phí hoặc khoảng cách là rào cản, hãy tìm kiếm các sáng kiến sàng lọc hoặc các chiến dịch khám mắt địa phương cung cấp kiểm tra glaucoma.
Chủ động với các xét nghiệm này là cách phòng thủ tốt nhất chống lại tổn thương âm thầm của bệnh glaucoma. Với kiến thức và việc theo dõi thường xuyên, bạn và bác sĩ có thể phát hiện sự tiến triển sớm và điều chỉnh điều trị – bảo toàn thị lực của bạn trong nhiều năm tới.