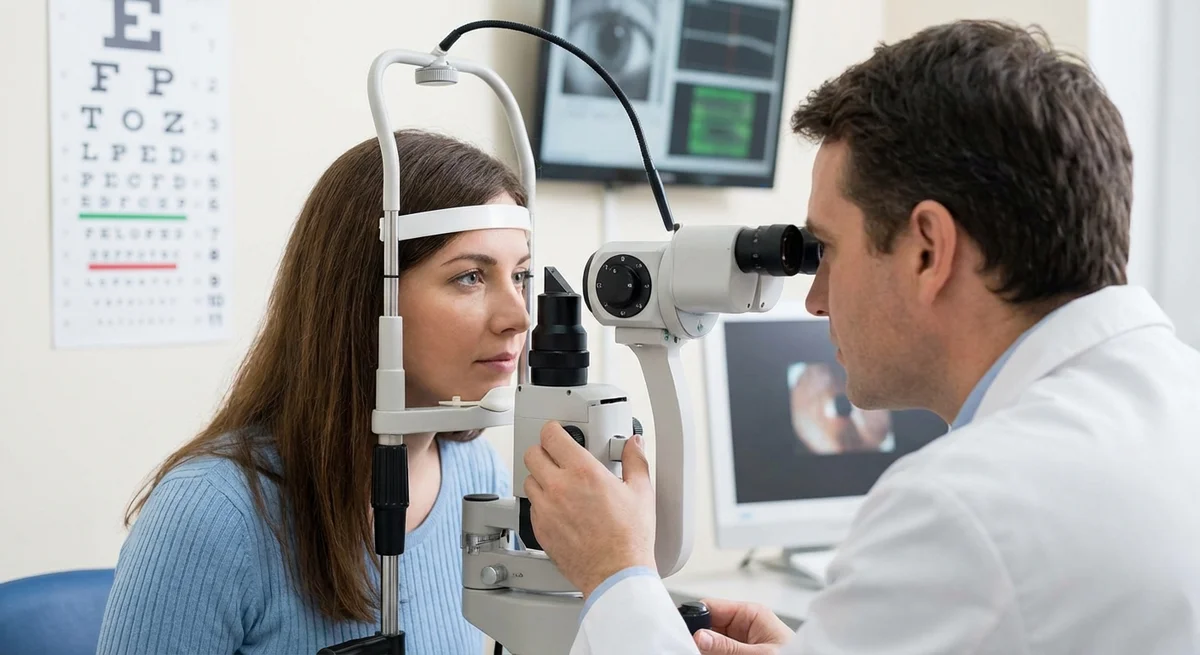
Вступ
Глаукома – це складне захворювання очей, при якому жоден окремий тест не може дати остаточної відповіді. Натомість, для повного уявлення про ваші очі потрібен комплекс тестів: вимірювання тиску, обстеження дренажного кута, оцінка головки зорового нерва та складання карти зорового поля. Кожен тест надає одну частину головоломки. Коли ви розумієте, що робить кожен тест і що означають цифри, ви стаєте активним партнером у своєму лікуванні – а не просто пасивним пацієнтом, що сидить у темряві. Цей посібник пояснить, чому необхідні численні тести та як кожен з них надає унікальну інформацію про ваш очний тиск, анатомію, здоров'я нервів та зір, з чіткими поясненнями результатів, які ви отримаєте.
Чому важливі численні тести
Глаукома визначається пошкодженням зорового нерва, часто пов'язаним з високим очним тиском (внутрішньоочний тиск або ВОТ), але вона може виникати навіть при «нормальному» тиску. Наприклад, багато пацієнтів із глаукомою насправді мають відносно низький виміряний ВОТ, оскільки у них тонка рогівка, що може призвести до помилково низьких показників тиску (pmc.ncbi.nlm.nih.gov). І навпаки, дуже товста рогівка може зробити ВОТ вищим, ніж він є насправді. З іншого боку, у деяких очах з вищим тиском глаукома ніколи не розвивається. Тому лікарі повинні звертати увагу на анатомію та функцію ока на додаток до тиску. Це означає обстеження дренажного кута (щоб побачити, чи рідина може належним чином витікати), огляд зорового нерва на предмет пошкоджень та перевірку вашого периферичного зору. На практиці це вимагає комплексного обстеження за допомогою додаткових тестів (pmc.ncbi.nlm.nih.gov). Один огляд міжнародних рекомендацій зазначає, що загальний скринінг має «обмежену клінічну корисність», і жоден окремий тест не має необхідної чутливості та специфічності (pmc.ncbi.nlm.nih.gov). Висновок полягає в тому, що комбінація вимірювання тиску, візуалізації та тестування поля зору використовується для підтвердження або виключення глаукоми.
Розширення ваших можливостей як пацієнта означає пояснення кожного тесту та результату. Коли ви виходите з кабінету лікаря, ви повинні знати, наприклад: «Середній ВОТ становив 18 мм рт. ст., а пахіметрія показала, що моя рогівка тонка, що означає, що мій справжній ВОТ, ймовірно, вищий», або «Мій ОКТ показує червоні ділянки, де мій шар нервових волокон тонший, ніж зазвичай». Озброївшись цими знаннями та фактичними роздруківками ваших тестів, ви можете відстежувати тенденції з часом та ставити обґрунтовані питання.
Вимірювання внутрішньоочного тиску (тонометрія та пахіметрія)
Єдиним модифікованим фактором ризику глаукоми є високий очний тиск. Тому вимірювання ВОТ є вирішальним першим кроком, але навіть тут є свої нюанси.
-
Апланаційна тонометрія за Гольдманом (АТГ) є золотим стандартом для вимірювання ВОТ. (pmc.ncbi.nlm.nih.gov) Під час цього тесту крихітний зонд обережно сплющує («апланує») рогівку за допомогою щілинної лампи-мікроскопа. АТГ використовується десятиліттями і дуже добре валідована. (pmc.ncbi.nlm.nih.gov) Вона вимагає анестезуючих очних крапель та ретельної техніки. Більшість клінічних випробувань та порогових значень лікування глаукоми ґрунтуються на значеннях ВОТ за Гольдманом. Оскільки АТГ покладається на сплющення рогівки, її показники є точними для «середньої» рогівки (товщиною близько 520 мкм (eugs.bitblox.eu)). Але якщо ваша рогівка значно тонша або товща, показники можуть бути неточними (докладніше про це нижче).
-
Безконтактна (пневмотонометрія) – це знайомий і більш комфортний тест, який подає короткочасний потік повітря на око. Він також вимірює тиск, аналізуючи, як рогівка сплющується під дією повітряного імпульсу. Сучасні пневмотонометри показали дуже сильну кореляцію з вимірюваннями за Гольдманом (pmc.ncbi.nlm.nih.gov). В одному дослідженні показники пневмотонометрії були в межах близько 1–2 мм рт. ст. від АТГ (з коефіцієнтом кореляції >0,8) (pmc.ncbi.nlm.nih.gov). Іншими словами, якщо ваш показник АТГ становить 18 мм рт. ст., пневмотонометрія може показати приблизно 19–20, що клінічно незначно. Пневмотонометрія швидка, безконтактна і не вимагає анестезуючих крапель (pmc.ncbi.nlm.nih.gov). Багато лікарів використовують її для початкового скринінгу або швидких перевірок. Однак вона може іноді переоцінювати тиск в очах з дуже високим ВОТ або іншими проблемами рогівки, тому підвищені показники часто повторно перевіряються за Гольдманом для підтвердження.
-
Відскокові тонометри (наприклад, iCare) – це портативні пристрої, які можна використовувати в клініці (а в деяких випадках і вдома) без крапель. Крихітний зонд буквально відскакує від рогівки, а швидкість відскоку вказує на тиск. Тонометри iCare все частіше використовуються для швидкого скринінгу або для пацієнтів, які не переносять АТГ (діти, неконтактні пацієнти або коли анестезія не застосовується). Дослідження показують, що вимірювання iCare дуже добре узгоджуються з Гольдманом у діапазоні низького та помірного тиску (pmc.ncbi.nlm.nih.gov). Наприклад, в одному дослідженні середній ВОТ за iCare та Гольдманом був майже ідентичним (18,3 проти 18,5 мм рт. ст.) з відмінною кореляцією (pmc.ncbi.nlm.nih.gov). Однак iCare має тенденцію злегка занижувати дуже високий тиск (для очей понад ~23 мм рт. ст.) і більшою мірою залежить від товщини рогівки (pmc.ncbi.nlm.nih.gov). Його велика перевага – зручність: не потрібні краплі та мінімальне навчання для використання. Деякі клініки надають прилади iCare для домашнього використання («iCare HOME»), щоб пацієнти могли відстежувати свій власний тиск.
-
Динамічна контурна тонометрія (Pascal DCT) використовує спеціальний увігнутий сенсорний наконечник, який відповідає формі рогівки. Вона безперервно вимірює тиск і розроблена таким чином, щоб бути менш залежною від властивостей рогівки. Дослідження показали, що показники DCT, як правило, в середньому дещо вищі, ніж показники Гольдмана (pmc.ncbi.nlm.nih.gov). Важливо, що DCT найменше залежить від товщини рогівки (pmc.ncbi.nlm.nih.gov). У порівняльному дослідженні додавання 45 мкм товщини рогівки суттєво підвищило показники АТГ та пневмотонометрії, але мало мінімальний вплив на показники DCT (pmc.ncbi.nlm.nih.gov). Іншими словами, якщо у вас аномально товста або тонка рогівка, DCT може дати більш справжнє значення ВОТ. Однак прилади DCT є більш громіздкими та менш поширеними у рутинній практиці.
-
Центральна товщина рогівки (Пахіметрія) вимірюється в міліметрах за допомогою пахіметра (ультразвукового або оптичного) і є критично важливим контекстом для тонометрії. Оскільки тонометри сплющують рогівку, тонша за норму рогівка буде сплющена тією ж силою сильніше, ніж середня рогівка, що призведе до помилково низьких показників тиску (eugs.bitblox.eu). І навпаки, товста рогівка чинить опір сплющенню та дає помилково високі показники. Наприклад, дослідження відзначають, що апланаційна тонометрія за Гольдманом точна лише при товщині близько 520 мкм; значно тонші значення сильно занижують справжній тиск (eugs.bitblox.eu), тоді як дуже товсті рогівки можуть переоцінювати тиск. Ось чому пахіметрія рутинно проводиться разом з вимірюванням ВОТ: якщо ваша рогівка значно тонка, ваш лікар знатиме, що «нормальний» ВОТ може насправді маскувати ризик, а якщо вона товста, високі показники можуть бути не такими тривожними (pmc.ncbi.nlm.nih.gov). Насправді, майже половина пацієнтів із глаукомою мають рогівки тонші за середні, що частково пояснює, чому у них був «нормальний» тиск, незважаючи на захворювання (pmc.ncbi.nlm.nih.gov).
-
Добові та коливальні ефекти. Будь-яке одне вимірювання тиску під час візиту до лікаря – це лише знімок. Ми тепер знаємо, що ВОТ коливається протягом дня і ночі, і ці коливання можуть бути незалежним фактором ризику прогресування глаукоми. Мета-аналіз виявив, що довготривала флуктуація ВОТ сама по собі підвищує ризик втрати поля зору (коефіцієнт ризику ~1,43 для тих, хто має великі довготривалі коливання) (pmc.ncbi.nlm.nih.gov). Іншими словами, око, тиск у якому коливається між 18 і 26 мм рт. ст. протягом днів або тижнів, може бути під більшим ризиком, ніж те, що постійно тримається близько 18 мм рт. ст. (pmc.ncbi.nlm.nih.gov). Через це деякі спеціалісти призначають вимірювання в різний час доби або використовують 24-годинний моніторинг (наприклад, сенсорні контактні лінзи або домашню тонометрію) для виявлення непомітних піків. Це також підкреслює важливість запису кількох вимірювань з часом, а не покладаючись на одне показання.
Розуміючи тонометрію та пахіметрію, ви знатимете, як вимірюється та коригується ваш ВОТ. Наприклад, ви можете запитати: «Мій показник був 18 мм рт. ст., але моя рогівка тонка – який скоригований тиск?» або «Мій тиск стрибнув вранці – чи варто мені спробувати зробити більше вимірювань протягом дня?»
Обстеження дренажного кута (гоніоскопія)
Глаукома – це не лише тиск, це також про те, як рідина витікає з ока. Рідина (водяниста волога) виходить через крихітний кут між райдужкою та рогівкою у передній частині ока. При відкритокутовій глаукомі цей дренажний кут широко відкритий, але механізм відтоку якимось чином порушується. При закритокутовій глаукомі кут вузький або заблокований, що перешкоджає відтоку рідини та спричиняє підвищення тиску. Гоніоскопія – єдиний спосіб безпосередньо побачити та оцінити цей кут.
-
Оцінка за Ван Геріком. Перед гоніоскопією офтальмолог може зробити швидку оцінку за допомогою щілинної лампи, що називається тестом Ван Геріка. Світячи вузьким променем світла на край рогівки та райдужки, лікар може порівняти глибину периферичної камери з товщиною рогівки. Якщо простір вузький (менше однієї чверті товщини рогівки), це вказує на вузький кут, що вимагає офіційної гоніоскопії (eugs.bitblox.eu). Це безконтактний, скринінговий етап, але не є остаточним.
-
Гоніоскопія з лінзою. Для справжнього огляду кута ваш лікар використовує спеціальну гоніоскопічну лінзу на око (як невелика контактна лінза з дзеркалами). Це дозволяє світлу проникати в око без повного внутрішнього відбиття, тому лікар може бачити структури кута через лінзу. Кут оцінюється за його шириною. Поширені системи оцінки включають Шафферу (від 0 до 4 за шириною кута в градусах; 0 = закритий, 4 = дуже відкритий) та Спета (більш детальна система, що враховує прикріплення райдужки та глибину кута). Вони повідомляють нам, чи є кут фізіологічно відкритим або небезпечно вузьким.
-
Апозиційне проти синехіального закриття. Під час гоніоскопії ваш лікар може помітити, що райдужка торкається трабекулярної сітки (стінки кута). Якщо райдужка просто притискається до кута (апозиційне закриття), він може відкритися після зниження тиску або після лазерної іридотомії. Але якщо є фактичні зрощення (периферичні передні синехії), що приклеюють райдужку до сітки, це вказує на хронічне закриття, яке може повністю не регресувати. Якщо синехії присутні, сама лише іридотомія може не усунути блокування, і можуть знадобитися більш просунуті методи лікування, такі як хірургічний гоніосинехіаліз.
-
Попередження про недостатнє використання. Гоніоскопія є критично важливою, але часто пропускається. Дослідження у США 2024 року виявило, що більше 70% пацієнтів взагалі не мали зареєстрованої гоніоскопії під час їх початкового обстеження на глаукому (pmc.ncbi.nlm.nih.gov). Це тривожно, оскільки пропуск ока з вузьким кутом може призвести до раптового гострого нападу закритокутової глаукоми пізніше. Насправді, як Американська академія офтальмології, так і Всесвітня асоціація глаукоми рекомендують гоніоскопію під час першого візиту щодо глаукоми (і періодично після цього, наприклад, кожні 5 років) для перевірки кутів (pmc.ncbi.nlm.nih.gov). На практиці, якщо вам не робили гоніоскопію, ви повинні попросити її – особливо якщо у вас є будь-які симптоми (розмитий зір, ореоли) або фактори ризику (дуже далекозорість, сімейний анамнез закритокутової глаукоми, азіатське або арктичне походження). Знання анатомії вашого кута перетворює вашу оцінку глаукоми з припущень на точність.
Оцінка зорового нерва та сітківки
Головка зорового нерва («кабель ока») є центральним місцем пошкодження при глаукомі. Ретельне обстеження та візуалізація головки нерва та навколишньої сітківки є важливими для діагностики та відстеження.
-
Клінічний огляд зорового нерва. Лікар огляне диск зорового нерва (кругле місце, де виходять нервові волокна) за допомогою щілинної лампи або офтальмоскопа та оцінить його. Ключові особливості включають: співвідношення екскавації до диска (розмір центральної «екскавації» порівняно з усім диском) та товщина нейроретинального ободка. При глаукомі екскавація зазвичай збільшується зі втратою тканини обідка. Нормальне співвідношення екскавації до диска часто становить близько 0,3 (екскавація становить 30% диска), але залежить від розміру диска. Співвідношення вище ~0,6 або асиметрія більше ~0,2 між очима є підозрілими. Лікар також перевіряє форму обідка: зазвичай ободок товстіший знизу та зверху («правило ISNT» – inferior, superior, nasal, temporal), але глаукома часто стоншує ободок спочатку на верхньому та нижньому полюсах. Інші знахідки включають дискові крововиливи (крихітні кровотечі у формі полум'я на поверхні диска) та дефекти шару нервових волокон сітківки (ШНВС) (клиноподібні патерни відсутніх нервових волокон, видимі за допомогою безчервоного фільтра). Дослідження показують, що дискові крововиливи відносно рідкісні у здорових очах (<2% поширеність), але частіше зустрічаються при глаукомі (до 10-15% глаукомних очей) (pmc.ncbi.nlm.nih.gov). Важливо, що дисковий крововилив є тривожним сигналом – він часто передує подальшому пошкодженню нерва. Один аналіз виявив, що очі з крововиливами мали значно швидшу втрату поля зору під час подальшого спостереження (pmc.ncbi.nlm.nih.gov). Обстеження ШНВС також є цінним: втрата яскравих смуг ШНВ на сітківці може бути помічена як темні «виїмки», що простягаються від диска. Насправді, дослідження відзначають, що ретельний огляд ШНВС може виявити пошкодження до того, як з'явиться дефект поля зору (pmc.ncbi.nlm.nih.gov). Всі ці спостереження (розмір екскавації, стоншення обідка, крововиливи, дефекти ШНВС та будь-яка асиметрія між очима) разом формують діагноз та стадію глаукоми.
-
Фотографування диска зорового нерва. Високоякісні кольорові фотографії зорового нерва часто робляться для встановлення вихідного рівня. Ці стереоскопічні фотографії диска зберігають 3D-вигляд головки нерва. Порівняння майбутніх фотографій з вихідним рівнем дозволяє лікарю бачити тонкі зміни з часом (наприклад, нове стоншення обідка або крововиливи). Це як мати «знімок» вашого зорового нерва у файлі. У клінічних випробуваннях фотографії диска є ключовим методом для виявлення прогресування. Пацієнти повинні попросити зробити фотографії диска на ранньому етапі лікування та запитати їх для особистих записів.
-
Оптична когерентна томографія (ОКТ). ОКТ революціонізувала лікування глаукоми, надаючи кількісну, поперечну візуалізацію зорового нерва та сітківки. Сканування ОКТ (неінвазивне та безболісне) створює карту товщини шару нервових волокон сітківки (ШНВС) навколо зорового нерва, а також товщини гангліонарно-клітинного та внутрішнього плексиформного шару (ГКШ-ВПШ) в макулі. Ці шари містять нервові волокна та тіла клітин, які втрачаються при глаукомі. Пристрій ОКТ порівнює значення вашого ока з вбудованою нормативною базою даних здорових очей (відповідно до віку тощо). На роздруківці ОКТ ви побачите кольорові карти та графіки:
-
Карта товщини, закодована кольором: Це показує поперечні сканування або карти товщини. Зазвичай, теплі кольори (зелений/жовтий/червоний) вказують на товстішу нормальну тканину, тоді як холодні кольори (синій/зелений) вказують на тонші ділянки (journals.lww.com). Наприклад, на карті товщини ШНВС довга зелена дуга є нормою, але будь-які червоні зони можуть вказувати на стоншення. «Карта відхилення ШНВС» часто зелена для нормальних ділянок і жовта/червона для позначення точок за межами норми (journals.lww.com).
-
Графік TSNIT або профільний графік: Це означає скроневий–верхній–носовий–нижній–скроневий (коло навколо нерва). Він часто відображається як дві лінії (по одній для кожного ока), що показують товщину ШНВС відносно годинникової стрілки. Діапазон посилання (норма) показаний зеленою смугою. Якщо ваша лінія (часто одна суцільна, одна пунктирна для кожного ока) занурюється в жовту/червону зону, ця точка є аномально тонкою. Порівняння обох очей на одному графіку підкреслює асиметрію (journals.lww.com).
-
Аналіз гангліозних клітин: Багато ОКТ також надають карту шару макулярних гангліозних клітин. Вона зазвичай виглядає як еліптична або овальна карта через центральну сітківку, також з кольоровим кодуванням зеленим/жовтим/червоним. Пошкодження при глаукомі часто вперше проявляється назально або знизу в макулі на цих картах.
-
Числові підсумки: ОКТ також надасть середню товщину ШНВС (глобальну та за квадрантами), числове порівняння з нормою (у стандартних відхиленнях або процентилях) та, можливо, «оцінку ймовірності глаукоми». Це полегшує інтерпретацію, але ви можете перевірити візуальні карти.
-
Аналіз прогресування: Якщо у вас є кілька ОКТ з часом, багато пристроїв можуть відображати графік тенденцій або аналіз подій, щоб побачити, чи зменшується товщина нерва. Програмне забезпечення може позначати точки значної втрати між візитами.
-
Розуміння роздруківки ОКТ спочатку може здатися складним, але пам’ятайте: зелений = добре, жовтий = межовий, червоний = ймовірно аномальний. Якщо середня товщина ШНВС у вашому звіті показана червоним кольором, це означає, що вона тонша, ніж у 99% здорових людей того ж віку. Якщо лінія тренду на графіку показує спадний нахил, це означає, що стоншення прогресує. Попросіть свого лікаря переглянути ці звіти разом з вами. Наприклад, якщо ви бачите новий червоний (аномальний) сектор на карті ШНВС порівняно з минулорічною зеленою картою, це важливо виявити на ранній стадії.
Тестування поля зору
Тести поля зору (периметрія) вимірюють, наскільки добре ви бачите в усіх напрямках (особливо периферичний зір). Оскільки глаукома зазвичай викликає «плямисту» втрату бічного зору, автоматична периметрія незамінна. Аналізатор поля зору Хамфрі (HFA) є стандартним інструментом. Ось що потрібно знати:
-
Тестування 24-2 проти 10-2: Загальна скринінгова програма – це тест HFA 24-2, який досліджує 54 точки в центральних 24 градусах поля зору (на сітці 6 градусів). Це дозволяє виявити ранні класичні аркоподібні скотоми глаукоми. Однак він має відносно мало точок у центральних 10°. Тест 10-2 охоплює тоншу сітку з 68 точок у центральних 10°, що корисно для виявлення парацентральних дефектів поблизу фіксації, які пропускають стандартні поля. Сучасна рекомендація полягає в тому, що якщо будь-який значний дефект з'являється поблизу центру на тесті 24-2, око слід повторно перевірити за допомогою поля 10-2 (www.ncbi.nlm.nih.gov). Новий тест «24-2C» додає додаткові точки в центральних 10° до сітки 24-2, покращуючи виявлення центральної втрати (www.ncbi.nlm.nih.gov). Ці тести проводяться для кожного ока окремо; ви натискаєте кнопку щоразу, коли бачите маленький спалах світла, дивлячись на нерухому ціль.
-
Індекси надійності: Кожна роздруківка поля поставляється з показниками надійності. «Втрати фіксації» вимірюють, як часто ви відводили погляд від цілі (відстежуючи сліпу пляму), а хибні спрацьовування/пропуски оцінюють, чи натискали ви неправильно. Високі хибні спрацьовування (випадкові натискання) або хибні пропуски (пропуск очевидних світлих точок) означають, що результати тесту можуть бути ненадійними. Зазвичай потрібно дві спроби, щоб отримати надійний вихідний рівень. Насправді, перший тест поля зору майже завжди має артефакти навчання – нерідко ви «пропускаєте» багато точок через недосвідченість (pmc.ncbi.nlm.nih.gov). Таким чином, ваш лікар зазвичай встановлює вихідний рівень за допомогою двох хороших полів, зроблених з інтервалом у кілька тижнів, перш ніж робити будь-які висновки щодо прогресування. Завжди будьте добре відпочилим та з правильною корекцією (в окулярах за рецептом) перед тестом поля, і намагайтеся відповідати послідовно.
-
Читання роздруківки поля зору: Основна частина звіту показує вашу чутливість у кожній точці. Карта відтінків сірого використовує темніші відтінки для позначення нижчої чутливості («чорна діра» означає дуже поганий зір у цьому місці). Нижче цього, числа загальних відхилень (ЗВ) показують, на скільки децибел кожна точка нижче середнього показника для вікової норми. Карта відхилень за патерном (ВЗ) коригує будь-яке загальне затемнення (наприклад, якщо у вас була катаракта, вона видаляє цей загальний зсув, щоб виділити локалізовані втрати). Ключові індекси включають: Середнє відхилення (СВ) – середня різниця від норми по всьому полю (0 дБ – норма; негативне СВ означає загальну втрату) – та Індекс поля зору (ІПЗ) – відсотковий показник (100% – повне поле, 0% – майже сліпий). ІПЗ особливо корисний для відстеження прогресування з часом (крутіші спадні схили означають швидшу втрату). Коли ви отримуєте роздруківку, зосередьтеся на тому, чи затемнені або позначені у ВЗ ключові кластери точок, і стежте за тенденціями СВ/ІПЗ у послідовних тестах.
-
Стадіювання та прогресування: Разом з ОКТ та обстеженням зорового нерва, поля зору показують, чи є глаукома стабільною або погіршується. Наприклад, якщо ваш ІПЗ падає з 90% до 80% за два роки, або якщо з'являються нові дефекти у блоці з 3 точок на рівні <5%, це вказує на прогресування. За законом (і за багатьма рекомендаціями) пацієнти з виявленою ранньою глаукомою повинні проходити обстеження поля зору принаймні раз на рік, частіше (кожні 6 місяців або менше), якщо зміни швидші.
-
Нові польові тести: Крім Хамфрі, існують домашні або планшетні периметри, такі як Melbourne Rapid Fields (MRF). Одне дослідження показало, що MRF є «економічно ефективним, що заощаджує час і зручним для користувача», з результатами, загалом порівнянними з Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Такі домашні периметричні пристрої тепер можуть доповнювати клінічні візити, особливо для пацієнтів у віддалених районах або з проблемами рухливості. Завжди переконайтеся, що будь-який домашній тест проводиться в темній, тихій кімнаті та ретельно дотримуйтесь інструкцій.
Просунуті та нові тести
Офтальмологічна допомога знаходиться на передньому краї технологій. Окрім стандартних обстежень, розробляються або впроваджуються деякі передові тести та нові технології для виявлення глаукоми ще раніше та більш точного моніторингу:
-
Оптична когерентна томографія ангіографії (ОКТ-А): Це новий режим ОКТ, який візуалізує кровотік у крихітних капілярах навколо зорового нерва та макули без барвника. Дослідження показують, що ОКТ-А може виявити знижену перфузію до того, як структурне стоншення нерва стане очевидним. Наприклад, було виявлено, що пацієнти з глаукомою мають нижчу щільність капілярів навколо головки зорового нерва «починаючи скронево ще до того, як можна виміряти стоншення ШНВС» (eyewiki.org). Аналогічно, очі з глаукомою і навіть з очною гіпертензією мають знижену щільність макулярних капілярів порівняно зі здоровими (pmc.ncbi.nlm.nih.gov). ОКТ-А ще не є стандартом у всіх клініках, але вона натякає на діагностику глаукоми за її судинними змінами, а не тільки за анатомією.
-
Електроретинографія (ЕРГ) для гангліозних клітин: Патерн ЕРГ (ПЕРГ) – це електричний тест, який специфічно досліджує функцію гангліозних клітин сітківки (ГКС). При глаукомі ГКС пошкоджуються, тому ПЕРГ може бути аномальною ще до втрати поля зору. Клінічно виявляється, що хвиля ПЕРГ «N95» часто має більшу латентність (затримку) та знижену амплітуду на ранніх стадіях глаукоми. Насправді, дослідження показали, що очі з підозрою на глаукому часто вже мають затримку N95, тоді як очі з явною глаукомою показують знижену амплітуду N95 (pmc.ncbi.nlm.nih.gov). Це означає, що ПЕРГ може виявити дисфункцію ГКС на стадії, невидимій на ОКТ або полях зору. ПЕРГ вимагає спеціального обладнання та навченого персоналу, тому вона в основному використовується в дослідженнях або спеціалізованих центрах, але є перспективним раннім біомаркером.
-
Зображення з адаптивною оптикою: Ця передова технологія візуалізації коригує аберації ока та може розрізняти мікроскопічні деталі на сітківці. Офтальмоскопи зі скануючим лазером з адаптивною оптикою (AO-SLO) та ОКТ з адаптивною оптикою вже використовувалися для зображення окремих фоторецепторів і навіть бачити капіляри сітківки†. У науково-дослідних установах люди експериментують з АО для візуалізації окремих гангліозних клітин сітківки in vivo. Теоретично, це могло б безпосередньо підраховувати нервові клітини або виявляти ранню загибель клітин до функціональної втрати. Це не те, що ви отримаєте сьогодні в клініці, але це область активних досліджень.
-
Штучний інтелект (ШІ) та машинне навчання: Потужні алгоритми ШІ тепер застосовуються до фотографій очного дна, сканів ОКТ та навіть даних поля зору для допомоги в діагностиці та прогнозуванні прогресування. Ці системи можуть виявляти тонкі патерни, невидимі для людського ока. Наприклад, моделі глибокого навчання були навчені прогнозувати, у кого розвинеться глаукома. Одне дослідження, яке використовувало послідовні зображення диска зорового нерва, повідомило про ~88% точність у прогнозуванні початку глаукоми за 1–3 роки до її появи (pmc.ncbi.nlm.nih.gov). Інше використовувало розширені моделі для позначення полів, які, ймовірно, погіршаться. На практиці ШІ може служити другою парою очей: позначаючи підозрілі зміни ОКТ, кількісно оцінюючи швидкість втрати ШНВС та спрямовуючи лікарів щодо того, коли інтенсифікувати лікування.
-
Домашня тонометрія та портативна периметрія: Ми вже згадували відскоковий тонометр iCare HOME. У клінічних випробуваннях домашній моніторинг ВОТ виявився дуже корисним. В одній серії пацієнти вимірювали свій власний ВОТ після пробудження, вдень, ввечері та перед сном протягом кількох днів. Домашні вимірювання виявили багато високих піків, які були пропущені в кабінеті. Наприклад, середній піковий ВОТ вдома становив 21,3 мм рт. ст. порівняно з 17,4 мм рт. ст. в клініці (pmc.ncbi.nlm.nih.gov). Ця інформація змусила лікарів змінити лікування у 55% цих очей (pmc.ncbi.nlm.nih.gov). Інші інновації включають 24-годинні контактні лінзи-сенсори (наприклад, Triggerfish) та периметрію за допомогою смартфона/планшета (MRF та інші, згадані вище). Ці інструменти переміщують управління глаукомою від випадкових знімків до безперервного моніторингу, виявляючи зміни раніше.
Разом ці технології спрямовані на максимально раннє виявлення глаукоми та більш точне кількісне визначення змін. Оскільки ці інструменти стануть більш широко доступними, пацієнти зможуть отримати ще більше інформації про своє захворювання менш інвазивним або трудомістким способом (клініки «телеглаукоми», хтось зацікавлений?).
Практичні міркування для пацієнтів
-
Графік тестування: Як часто слід проводити ці тести? Немає універсальної відповіді. Ваш графік подальшого спостереження залежить від стадії глаукоми та факторів ризику. Рекомендації тепер наголошують на індивідуалізованому моніторингу (www.reviewofoptometry.com). Загальне уявлення:
- Якщо у вас просто підозра на глаукому (підвищений тиск або підозрілий нерв, але без пошкоджень), ви можете проходити повне обстеження (ВОТ, гоніоскопія, ОКТ, поле зору) кожні 12 місяців.
- Якщо у вас легка глаукома під хорошим контролем, багато лікарів проводять ОКТ та поля зору приблизно раз на рік, або кожні 6–12 місяців, якщо є невизначеність.
- Для помірної до запущеної глаукоми тестування частіше – часто кожні 3–6 місяців – оскільки нам потрібно швидко виявляти будь-яке прогресування.
- Після будь-якої значної зміни (наприклад, операції або зміни ліків) перші 3–6 місяців зазвичай включають частіші перевірки (кожні кілька тижнів або місяців), щоб побачити, як реагують тиск і поля зору.
- Люди з високим ризиком (африканське або інуїтське походження, значний сімейний анамнез, тонка рогівка) також можуть підлягати більш інтенсивному моніторингу.
Оновлені Рекомендації ААО (AAO Preferred Practices) включають таблиці з рекомендованими інтервалами на основі ризику та тяжкості (www.reviewofoptometry.com). Доцільно обговорити цей графік зі своїм лікарем і запитати, чому кожен тест проводиться з певним інтервалом. Якщо ваш стан стабільний, ваш офтальмолог може розширити інтервали між візитами; якщо ж ви швидко прогресуєте, він може вимагати частіших даних.
-
Запитуйте свої результати: Будьте проактивними. Запитуйте копії ваших роздруківок ОКТ та звітів поля зору під час кожного візиту. Зберігайте їх у безпечному місці (або в електронному вигляді), щоб ви могли відстежувати власні тенденції. Навчившись читати основи (як ми узагальнили вище), ви зможете помічати такі речі, як погіршення ІПЗ на полях або нові червоні сектори на ОКТ. Це дає вам можливість запитати: «Мої останні 3 поля зору показують зростання темної ділянки внизу праворуч; чи бачимо ми втрату поля зору, незважаючи на стабільний тиск?» або «Середня товщина ШНВС в моєму правому оці на ОКТ зменшилася з 80 мкм минулого року до 75 мкм зараз – це значуще?»
-
Підготовка до тесту: Правильна підготовка може покращити точність тесту. Для тонометрії зніміть контактні лінзи або макіяж очей перед вимірюванням тиску. Для ОКТ зіниці повинні бути повністю розширені, якщо ваш лікар вимагає візуалізацію сітківки (краплі для розширення зіниць є звичайними перед фотографуванням або широким скануванням). Для тестів поля зору переконайтеся, що вам комфортно, ви не позбавлені сну, і прийняли свої звичні ліки (якщо не сказано інакше), щоб рівень енергії був нормальним. Не пийте надмірну кількість кави або інших стимуляторів безпосередньо перед тестами, оскільки кофеїн може незначно підвищувати ВОТ (pmc.ncbi.nlm.nih.gov). (Одне дослідження показало, що одна міцна кава підвищувала ВОТ приблизно на 1 мм рт. ст. протягом наступної години (pmc.ncbi.nlm.nih.gov)); для того, хто знаходиться на порозі, навіть підвищення на 1–2 мм рт. ст. може мати значення.)
-
Вплив медикаментів: Пам'ятайте, що очні краплі від глаукоми можуть впливати на результати тестів. В ідеалі вимірюйте ВОТ без нещодавнього застосування крапель, якщо оцінюється вихідний тиск, або завжди враховуйте час прийому медикаментів. Наприклад, якщо ви приймали латанопрост минулої ночі, ваш ранковий ВОТ може бути нижчим, ніж без медикаментів. Повідомте про всі очні краплі, які ви використовуєте, і запитайте, чи слід пропустити дозу перед тестуванням. Крім того, системні медикаменти можуть впливати на тести: деякі стероїдні очні краплі (або навіть оральні стероїди) можуть підвищувати ВОТ, тоді як гіпотензивні препарати зазвичай ні. Також попередьте свого лікаря про будь-який кофеїн або добавки, які ви приймали.
-
Витрати з власної кишені: У багатьох країнах тести на глаукому покриваються страховкою, але в США існують доплати та франшизи. Типове обстеження на глаукому (огляд лікаря з обстеженням очного дна з розширеними зіницями, ВОТ та гоніоскопія) може коштувати близько 150 доларів за готівку. Кожен додатковий діагностичний тест (ОКТ, поле зору) може додати ще 100–250 доларів без страховки. Якщо у вас є Medicare або приватна страховка, більшість цього зазвичай покривається (часто лише невелика доплата або 10-20%). Якщо у вас плани з високою франшизою або без страховки, витрати можуть накопичуватися. Варто проконсультуватися зі своїм постачальником або відділом виставлення рахунків. Багато клінік також визначають пріоритет, які тести є основними: наприклад, вони можуть чергувати ОКТ та поля зору або пропускати гоніоскопію, якщо вона не показана, щоб зменшити витрати. Якщо гроші є проблемою, обговоріть це відкрито – іноді є менш дорогі варіанти (наприклад, безконтактна тонометрія замість АТГ або менше тестів поля зору). Громадські скринінгові програми можуть пропонувати безкоштовні або знижені обстеження для осіб із групи ризику.
-
Тривожні сигнали та коли звернутися до фахівця: Слідкуйте за своїми результатами щодо попереджувальних знаків. Раптові стрибки або дуже високий ВОТ (понад 30–35 мм рт. ст.) під час будь-якого візиту повинні вимагати термінової оцінки. Дисковий крововилив, виявлений під час огляду або ОКТ, є поганою прогностичною ознакою (pmc.ncbi.nlm.nih.gov) і часто призводить до більш ретельного спостереження. Швидке погіршення поля зору (наприклад, втрата більше 2–3 дБ ІПЗ за рік) повинно призвести до негайного обговорення зміни лікування. Якщо у вас глаукома або навіть межові знахідки, ведення актуальної таблиці власних тенденцій СВ та ІПЗ, разом з роздруківками зображень, допомагає виявляти тенденції.
Зазвичай оптометристи та загальні офтальмологи лікують більшість випадків глаукоми, але вам слід звернутися до глаукомного спеціаліста (офтальмолога, який пройшов спеціалізацію з глаукоми), якщо застосовується будь-яке з наступного: погіршення, незважаючи на лікування, дуже високі показники тиску або дуже вузькі/закриті кути при гоніоскопії. Спеціалісти матимуть досвід роботи зі складними випадками та можуть виконувати лазерне або хірургічне втручання за потреби.
Скринінг та адвокація
Отже, кого слід обстежувати на глаукому? І коли? Рекомендації щодо скринінгу різняться по всьому світу.
- Американська академія офтальмології (ААО) рекомендує, щоб всі дорослі пройшли скринінгове обстеження на глаукому до 40 років (journals.lww.com). Люди з факторами ризику глаукоми повинні бути обстежені раніше. Фактори ризику включають старший вік (особливо понад 60 років), африканське або інуїтське походження, значний сімейний анамнез глаукоми, дуже високу міопію та системні захворювання, такі як діабет або гіпертонія. ААО зазначає, що в рамках рутинного обстеження очей у 40 років ви повинні пройти перевірку ВОТ, обстеження нерва та принаймні одне комплексне офтальмологічне обстеження, що включає огляд кутів (journals.lww.com).
- Навпаки, Європейське глаукомне товариство (EGS) та багато міжнародних організацій наразі не рекомендують загальнонаціональний скринінг, посилаючись на недостатні докази того, що він покращує результати (journals.lww.com) (pmc.ncbi.nlm.nih.gov). Вони наголошують на тестуванні людей, які звертаються до будь-якого офтальмолога з факторами ризику, а не запрошують усіх. Наприклад, Панамериканська офтальмологічна асоціація рекомендує орієнтуватися на людей старше 65 років, тих, хто має значний сімейний анамнез, або тих, хто страждає на очну гіпертензію (journals.lww.com).
- Консенсусні заяви Всесвітньої асоціації глаукоми (WGA) аналогічно зосереджені на оцінці ризику, а не на суцільному скринінгу. «Глаукома відповідає деяким критеріям для скринінгу» (вона поширена, безсимптомна на ранніх стадіях і піддається лікуванню), але її низька поширеність у загальній популяції та недосконалість тестів означають, що невибірковий скринінг може призвести до багатьох хибних направлень.
- Дійсно, дослідження показують, що скринінгові програми можуть бути найефективнішими, коли вони інтегровані в інші послуги з догляду за очима. Наприклад, додавання перевірки на глаукому під час скринінгу діабетичної ретинопатії або очних таборів може підвищити виявлення в недостатньо забезпечених громадах. Громадські ініціативи, такі як програма Мічигану «MI-SIGHT», надають безкоштовний скринінг на глаукому та подальше спостереження іспанською та іншими мовами для вразливих груп населення (pmc.ncbi.nlm.nih.gov). Ці зусилля допомагають закрити прогалину у виявленні: загальними бар'єрами були мова та вартість догляду, а факторами, що сприяли, були перекладачі та доступні обстеження очей (pmc.ncbi.nlm.nih.gov). Телемедичний скринінг (дистанційне ОКТ або тестування поля зору з цифровим завантаженням) також є перспективним.
На практиці, представте ці моменти своєму офтальмологу: якщо вам виповнюється 40 років (або ви старші) і ви не проходили обстеження на глаукому, попросіть про це. Якщо у вас є будь-які фактори ризику або симптоми (навіть легкі), наполягайте на гоніоскопії та обстеженні нерва. Будьте в курсі рекомендацій: наприклад, ААО тепер пропонує базове ОКТ ШНВС та гангліозних клітинних шарів у пацієнтів з глаукомою (www.reviewofoptometry.com). І якщо ви живете в регіоні з вищими показниками глаукоми (наприклад, люди азіатського походження з ризиком закритокутової глаукоми), розгляньте більш проактивний скринінг (деякі рекомендації пропонують перевіряти всіх пацієнтів старше 50 років у зонах високого ризику).
Персоналізований графік тестування може допомогти. Ось зразок графіку, який ви можете принести своєму лікарю:
- Вік 20–39 років: Одне рутинне обстеження очей до 30 років, з перевіркою ВОТ під час кожного візиту. Якщо у вас дуже високий ризик (сімейний анамнез, дуже висока міопія), пройдіть обстеження у глаукомного спеціаліста до 30–35 років, включаючи принаймні одне поле зору та фотографію зорового нерва.
- Вік 40–49 років: Базове комплексне обстеження на глаукому до 40 років (ВОТ + гоніоскопія + обстеження зорового нерва + ОКТ + поле зору). Якщо все в нормі, рутинні профілактичні обстеження кожні 2 роки з перевіркою тиску.
- Вік 50–59 років: Якщо вам більше 50 років, проходите обстеження з розширеними зіницями у офтальмолога кожні 1–2 роки. Будь-хто з факторами ризику (африканське/інуїтське походження, сімейний анамнез, тонка рогівка) повинен проходити повне обстеження на глаукому щонайменше щорічно.
- Вік 60+: Обстеження з гоніоскопією, ВОТ та полями зору кожні 1–2 роки для всіх; частіше, якщо у вас відома глаукома або товста/тонка рогівка.
Це загальні пропозиції – ваш лікар коригуватиме точні інтервали. Але обговорення вашого особистого ризику та плану допоможе переконатися, що нічого не упущено.
Висновок
Тестування на глаукому – це не просто загадка «чорної скриньки», це набір взаємодоповнюючих інструментів, які разом зберігають ваш зоровий нерв у безпеці. Знаючи, чому проводиться кожен тест, що він вимірює та що означають зміни у ваших результатах, ви перетворюєтеся з збентеженого пацієнта на інформованого партнера у своєму лікуванні. Завжди вільно запитуйте свого офтальмолога: «Що означало це число? Чому ми робимо цей тест наступного разу?» З часом відстеження власних роздруківок ОКТ та поля зору (а також ВОТ та фотографій диска) може сповістити вас про тенденції. Глаукома часто безсимптомна, тому раннє виявлення та пильне спостереження є ключовими. Використовуйте рекомендації як дорожню карту (скринінг до 40 років, тестування очей високого ризику раніше, подальше спостереження відповідно до тяжкості захворювання) та скористайтеся новими технологіями, такими як домашня тонометрія та польові тести на основі додатків, коли вони доступні. Нарешті, пам’ятайте, що громадські ресурси та телемедицина можуть допомогти розширити доступ: якщо вартість або відстань є бар'єром, шукайте місцеві скринінгові ініціативи або очні табори, які пропонують перевірку на глаукому.
Бути проактивним з цими тестами – найкращий захист від підступного пошкодження глаукомою. Зі знаннями та регулярним моніторингом ви та ваш лікар зможете виявити прогресування на ранній стадії та адаптувати лікування – зберігаючи ваш зір на довгі роки.