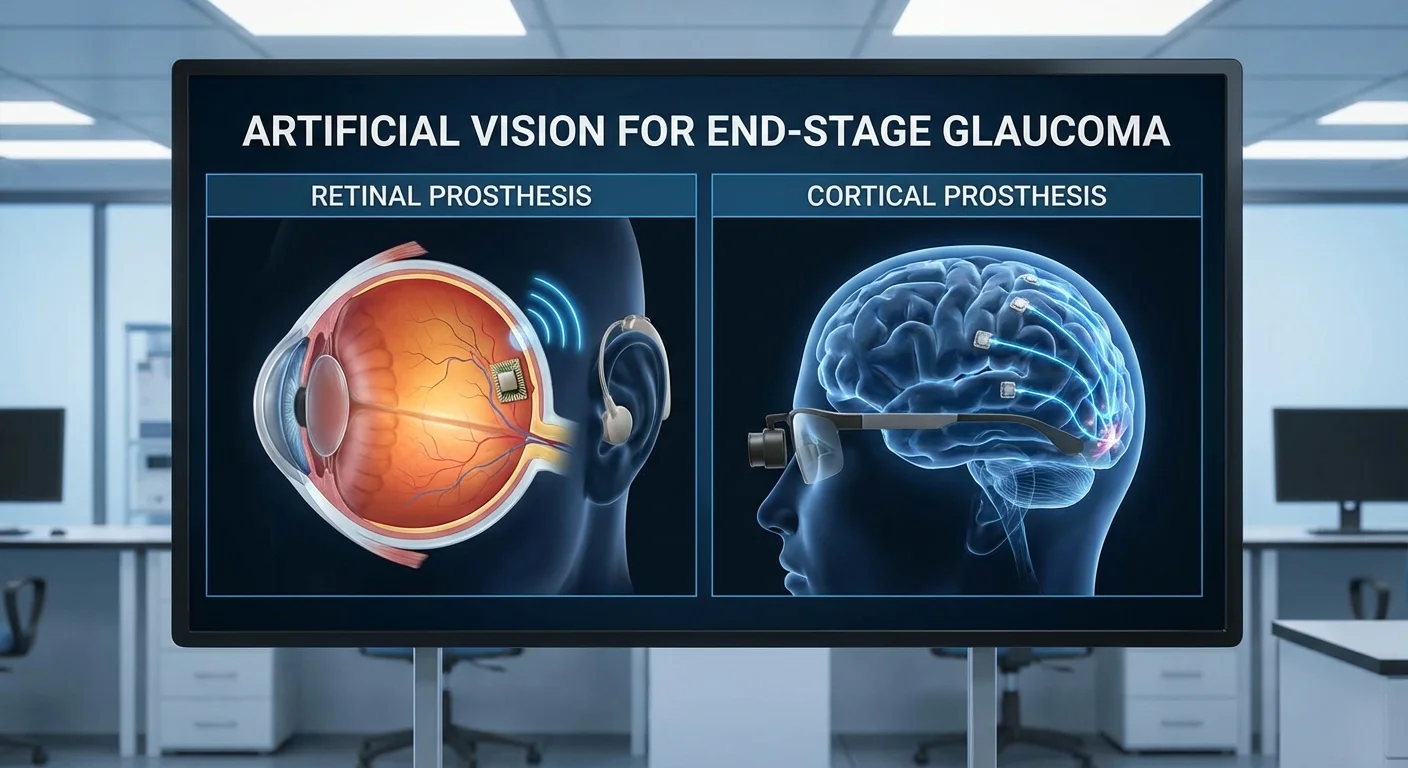
Штучний зір при термінальній стадії глаукоми: ретинальні проти кортикальних протезів
Прогресуюча глаукома руйнує зоровий нерв та гангліозні клітини сітківки (ГКС), призводячи до сліпоти пацієнтів. Метою штучного зору (візуальних протезів) є обхід такого пошкодження. Більшість існуючих протезів орієнтовані на сітківку або зоровий нерв, але при термінальній стадії глаукоми ці шляхи вже не функціонують. Натомість дослідники вивчають імплантати, які безпосередньо стимулюють зорову кору (мозок). Ця стаття порівнює внутрішньосітківкові (очні) та кортикальні (мозкові) протези для лікування сліпоти, спричиненої глаукомою.
При таких станах, як пігментний ретиніт або дегенерація жовтої плями, фоторецептори гинуть, але ГКС та зоровий нерв залишаються неушкодженими (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Тут ефективні ретинальні імплантати. Наприклад, Argus II (епіретинальний імплантат) отримав схвалення FDA для лікування пігментного ретиніту у 2013 році (pmc.ncbi.nlm.nih.gov). Ці пристрої можуть відновлювати базове сприйняття світла та виявлення руху (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Однак глаукома відрізняється: ГКС та зоровий нерв руйнуються, тому сигнал від ретинального імплантату не має куди передаватися (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). У нових випробуваннях, таких як раннє випробування ORION, метою є повне “обхід ураженої анатомії ока” шляхом надсилання електричних сигналів безпосередньо до зорової кори мозку (pmc.ncbi.nlm.nih.gov).
Коротше кажучи, ретинальні імплантати вимагають наявності життєздатних нейронів сітківки та неушкодженого зорового нерва (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Вони розроблені для уражень зовнішньої сітківки (втрата фоторецепторів), де ГКС все ще існують (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Навпаки, кортикальні імплантати призначені для пацієнтів з важкою дегенерацією внутрішньої сітківки або пошкодженням зорового нерва (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). При прогресуючій глаукомі (без ГКС) кортикальні підходи є єдиним реалістичним варіантом протезування (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Внутрішньосітківкові імплантати
Внутрішньосітківкові протези (часто їх називають “біонічними очима”) використовують зовнішню камеру (зазвичай на окулярах) для захоплення зображень та перетворення їх на електричні імпульси. Ці імпульси доставляються за допомогою мікроелектродної матриці, розташованої на або під сітківкою (pmc.ncbi.nlm.nih.gov). Епіретинальні імплантати (як Argus II) розміщуються на поверхні сітківки поруч з ГКС, тоді як субретинальні імплантати розташовуються під сітківкою серед фоторецепторів. Існують також супрахоріоїдальні конструкції (електроди між сітківкою та склерою). У всіх випадках метою є електрична стимуляція залишкових нейронів сітківки.
Вимоги та кандидати
Кандидати на ретинальні імплантати повинні мати втрату фоторецепторного зору, але при цьому зберігати неушкоджену внутрішню сітківку (гангліозні та біполярні клітини) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Типовими кандидатами є пацієнти з термінальною стадією пігментного ретиніту або географічною атрофією (прогресуюча дегенерація жовтої плями), а не пацієнти з глаукомою. Пацієнти з глаукомою не мають життєздатних ГКС, тому ретинальні протези зазвичай не можуть бути ефективними для них (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Хірургічна процедура та ризики
Імплантація ретинального пристрою вимагає втручання вітреоретинального хірурга. Необхідні такі процедури, як парс плана вітректомія (видалення склоподібного тіла) та прикріплення електродної матриці (www.sciencedirect.com). Порівняно з хірургією мозку, хірургія сітківки є менш складною. Епіретинальні імплантати “менш складні та [несуть] менший рівень ризику під час імплантації”, ніж кортикальні пристрої (pmc.ncbi.nlm.nih.gov). Проте можуть виникнути серйозні ускладнення, пов'язані з очима. Наприклад, у випробуванні Argus II за участю 30 пацієнтів половина учасників протягом 5 років зазнала побічних ефектів, пов'язаних з пристроєм або операцією (pmc.ncbi.nlm.nih.gov). Найчастішими проблемами були ерозія кон'юнктиви (кон'юнктивіт) та очна гіпотонія (аномально низький очний тиск) (pmc.ncbi.nlm.nih.gov). Загалом, близько 40% суб'єктів мали серйозні побічні явища (половина з яких були оборотними) (pmc.ncbi.nlm.nih.gov). Систематичні огляди підтверджують, що епіретинальні імплантати мають, як правило, більше ускладнень, ніж субретинальні або супрахоріоїдальні конструкції (pmc.ncbi.nlm.nih.gov).
Просторова роздільна здатність та візуальна продуктивність
Сучасні ретинальні імплантати забезпечують зір з дуже низькою роздільною здатністю. Наприклад, матриця Argus II розміром 6×10 (60 електродів) аналогічна камері з роздільною здатністю 6×10 пікселів. На практиці більшість суб'єктів можуть сприймати лише дуже базові світлі та темні візерунки. Дослідження повідомляють, що користувачі епіретинальних імплантатів можуть краще локалізувати висококонтрастні форми та виявляти рух, коли пристрій увімкнений (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). В одному систематичному огляді ефективність виконання завдання з “локалізації квадрата” з високою контрастністю покращилася до 89% при активному імплантаті (pmc.ncbi.nlm.nih.gov). Проте гострота зору з цими пристроями залишається надзвичайно низькою – навіть найкращі зафіксовані випадки становили лише близько 20/460 до 20/550 за шкалою Снеллена (pmc.ncbi.nlm.nih.gov) (значно нижче порогу 20/200 для юридичної сліпоти).
Субретинальні імплантати (такі як система Alpha IMS/AMS) досягли дещо вищої щільності (сотні пікселів фотодіодів замість десятків електродів). Недавній підсумок повідомив про гостроту зору за ґратчастими тестами до 3,33 циклів на градус (що еквівалентно приблизно 20/460 зору) та певну здатність розпізнавати прості рухи та великі літери (pmc.ncbi.nlm.nih.gov). Однак навіть це представляє лише рудиментарний зір.
Навчання та адаптація
Користувачі ретинальних імплантатів потребують інтенсивного навчання та реабілітації для інтерпретації незвичних візуальних сигналів. Пацієнти клінічних випробувань зазвичай проходять місяці навчання з терапевтами зору. Наприклад, учасники випробування Argus II були “ретельно відібрані” та пройшли інтенсивне навчання щодо використання пристрою (pmc.ncbi.nlm.nih.gov). Вони навчалися таким завданням, як визначення розташування яскравого квадрата, виявлення руху та розпізнавання базових форм. Однак це сприятливе лабораторне середовище може не відображати реальне використання; одне дослідження виявило, що комерційні користувачі часто менше покладаються на імплантат у повсякденному житті через проблеми з юзабіліті (pmc.ncbi.nlm.nih.gov).
Функціональні результати та якість життя
Навіть за наявності технологій вартістю в тисячі доларів, відновлений зір є дуже обмеженим. Реалістичні цілі для ретинальних імплантатів включають навігацію та орієнтацію та грубу локалізацію об'єктів, а не читання чи розпізнавання облич. У випробуваннях Argus II пацієнти значно краще виконували завдання з орієнтації та мобільності з активованим імплантатом (pmc.ncbi.nlm.nih.gov). Багато хто міг виявляти дверні отвори або вікна, слідувати яскравим лініям на землі та знаходити великі об'єкти. У повсякденному житті користувачі повідомляють про покращення мобільності та незалежності. Систематичний огляд виявив, що реципієнти ретинальних імплантатів повідомляли про кращу орієнтацію та мобільність, що допомагало їм у повсякденних справах (pmc.ncbi.nlm.nih.gov). Однак зір залишається далеким від нормального: автори дослідження попереджають, що навіть з пристроєм гострота зору залишалася нижчою за 20/200 (юридично сліпий) (pmc.ncbi.nlm.nih.gov).
Кортикальні імплантати
Кортикальні зорові протези використовують зовсім інший підхід: вони обходять око і стимулюють безпосередньо мозок. Електроди розміщуються на або в зоровій корі (ділянка мозку в потиличній частині голови, яка обробляє зір). Зовнішня камера та процесор перетворюють зображення на електричні стимули, що бездротово надсилаються до цих кортикальних електродів. Оскільки сигнал оминає сітківку та зоровий нерв, цей метод працює навіть тоді, коли ці структури зруйновані.
Як вони працюють
Наприклад, система ORION від Second Sight використовує сітку електродів, розміщених на потиличній корі (створюючи фосфени — світлові крапки — у зоровому полі пацієнта) (pmc.ncbi.nlm.nih.gov). Інша конструкція (Illinois ICVP) використовує масиви проникаючих електродів у кору (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). В одному випробуванні 96-електродний масив Utah був імплантований у зорову кору сліпого добровольця. Електрична стимуляція там створювала прості синьо-білі миготливі крапки, які відповідали зоровому полю. Вражаюче, пацієнт міг розрізняти межі об'єктів і навіть ідентифікувати різні літери за їхніми обрисами (pmc.ncbi.nlm.nih.gov). Ці початкові результати показують, що кортикальний імплантат дійсно може створювати структурований зір у людському мозку.
Критерії відбору кандидатів
Кортикальні імплантати призначені для людей з повною, невиліковною сліпотою та відсутністю корисного зору. На практиці протоколи випробувань вимагають відсутності сприйняття світла в обох очах (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Наприклад, клінічне випробування Orion приймає пацієнтів, які є двосторонньо сліпими (лише мінімальне сприйняття світла або гірше) через пошкодження будь-де вздовж зорового шляху (захворювання сітківки, травма зорового нерва, глаукома тощо) (www.ninds.nih.gov). Будь-який залишковий зір зробив би когось непридатним, оскільки інвазивна хірургія мозку могла б ризикувати цим залишковим зором (pmc.ncbi.nlm.nih.gov). Насправді, дослідження підкреслюють, що люди, які підходять для ретинальних імплантатів (ті, у кого неушкоджена внутрішня сітківка), зазвичай є поганими кандидатами для кортикальних імплантатів (pmc.ncbi.nlm.nih.gov). Таким чином, кортикальні пристрої є останнім варіантом відновлення зору у повністю сліпих людей.
Хірургічні ризики
Кортикальні протези вимагають нейрохірургічного втручання (краніотомії) для імплантації електродів на мозок. Це, очевидно, більш інвазивна процедура, ніж очна хірургія. Потенційні ризики включають інсульт, інфекцію або неврологічні ушкодження. На практиці невеликі пілотні випробування поки що показали хірургічну безпеку, але розміри вибірки крихітні. Наприклад, початкове випробування ORION імплантувало свій 60-електродний масив шести сліпим суб'єктам без будь-яких серйозних побічних ефектів, пов'язаних з імплантатом (pmc.ncbi.nlm.nih.gov). (Всі шестеро повідомили про бачення фосфенів при увімкненому пристрої.) Однак експерти попереджають, що до операції на мозку потрібно підходити дуже обережно, саме тому розглядаються лише повністю сліпі кандидати (pmc.ncbi.nlm.nih.gov).
Просторова роздільна здатність та візуальна продуктивність
Просторова роздільна здатність для кортикальних імплантатів також наразі дуже низька. Існуючі пристрої мають щонайбільше кілька десятків електродів. ORION, наприклад, використовував 60 електродів на корі (pmc.ncbi.nlm.nih.gov). Навіть з десятками електродів, “зображення”, яке сприймає пацієнт, є надзвичайно зернистим. У вищезгаданому випробуванні з 96 електродами пацієнти могли сприймати лише дуже прості візерунки (лінії, прості літери). Досягнення тонших деталей вимагатиме сотень або тисяч електродів, розподілених по кількох ділянках кори — технологія, яка ще не існує для людей.
Навчання є аналогічно інтенсивним. Як і у випадку з ретинальними системами, пацієнти з кортикальними імплантатами повинні навчитися інтерпретувати свій аномальний візуальний вхід. Ранні звіти свідчать, що пацієнти з часом можуть навчитися розпізнавати великі форми та літери, але це вимагає тривалої реабілітації. Наразі немає опублікованих даних щодо формальних режимів навчання для кортикальних імплантатів, але за аналогією до ретинальних випробувань ми очікуємо, що для досягнення будь-якої практичної користі знадобляться роки спеціалізованого навчання.
Функціональні результати
Жоден кортикальний протез ще не забезпечив рівня зору, близького до нормального. Наразі цілі є консервативними: навігація та локалізація об'єктів. Випробування зосереджені на таких завданнях, як ідентифікація великих яскравих об'єктів, виявлення руху та уникнення перешкод. Як зазначено в одному огляді, візуальні протези можуть найкраще допомагати з орієнтацією та навігацією – завданнями, де сучасні технології для незрячих (наприклад, додатки для смартфонів) все ще недосконалі (pmc.ncbi.nlm.nih.gov). В експериментальних умовах сліпі тварини з протезами для стимуляції мозку успішно проходили лабіринти, використовуючи штучні сигнали. У випробуваннях на людях єдиний пацієнт, який ідентифікував літери за допомогою ORION, розпізнавав лише дуже великі, ізольовані символи (pmc.ncbi.nlm.nih.gov).
Отже, ранні дослідження кортикальних імплантатів показують, що пацієнти можуть сприймати прості світлові візерунки та використовувати їх для вгадування форм або літер. Це натякає на можливі переваги для таких завдань, як визначення розташування дверей або знаходження країв. Однак тонке розпізнавання об'єктів (наприклад, облич або тексту) залишається далеко за межами поточних можливостей. Вимірювання якості життя для кортикальних імплантатів ще не були опубліковані; поточні випробування планують включати результати, повідомлені пацієнтами, та функціональні тести (www.ninds.nih.gov), щоб побачити, чи відбуваються якісь покращення у повсякденному житті.
Порівняльний огляд
-
Хірургічна складність: Ретинальні імплантати передбачають очну хірургію (вітректомію та встановлення електродів на сітківку). Кортикальні імплантати вимагають хірургії мозку (краніотомію та встановлення масиву кортикальних електродів). Епіретинальна хірургія є досить рутинною для ретинальних спеціалістів, тоді як кортикальна імплантація несе в собі значно вищий неврологічний ризик. Недавній огляд зазначає, що навіть легкий залишковий зір буде втрачений під час операції на мозку (pmc.ncbi.nlm.nih.gov), що підкреслює ризик кортикальної хірургії.
-
Просторова роздільна здатність: Обидва підходи наразі забезпечують зір з дуже низькою роздільною здатністю. Ретинальні пристрої використовують близько 60–150 електродів або пікселів, що дає лише грубі світлові візерунки (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Кортикальні масиви також налічують від десятків до кількох сотень. Жоден з підходів не може відтворити більше ніж дуже грубі форми. Зафіксована гострота зору в ретинальних пристроях рідко перевищує ~20/500 (pmc.ncbi.nlm.nih.gov). Кортикальну гостроту зору ще важче визначити, але очікується, що вона буде аналогічно низькою з огляду на невелику кількість електродів.
-
Навчання/адаптація: Всі імплантовані пацієнти потребують інтенсивної реабілітації. Учасники клінічних випробувань проходять інтенсивне, кероване навчання, щоб навчитися, як фосфени відповідають їхньому оточенню (pmc.ncbi.nlm.nih.gov). Це стосується як ретинальних, так і кортикальних імплантатів. На практиці багато користувачів вважають постійне навчання обтяжливим, що може обмежувати частоту фактичного використання пристрою (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
-
Якість життя: Ретинальні імплантати продемонстрували деякі скромні переваги для якості життя. Користувачі часто повідомляють про покращення орієнтації, легшу навігацію у знайомих просторах та допомогу у повсякденних завданнях, які покладаються на виявлення світла проти темряви або великих форм (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Жоден кортикальний імплантат ще не довів чіткого покращення якості життя, але дослідники включають показники якості життя та щоденного функціонування в поточні випробування (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov).
-
Реалістичні результати: Жоден з підходів не відновить нормального зору. Пацієнти повинні очікувати лише дуже базових зорових відчуттів. Практичні цілі включають виявлення дверних прорізів або вікон, розрізнення світлих і темних кімнат, локалізацію великих перешкод або розпізнавання дуже великих літер або форм. Навігація (ходіння по кімнаті, не натикаючись на предмети) є реалістичним короткостроковим варіантом використання (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Читання або розпізнавання облич залишається за межами поточних можливостей.
-
Відбір кандидатів: На практиці пацієнти, які все ще є потенційними кандидатами на ретинальні імплантати (мають деяку неушкоджену внутрішню сітківку), не будуть направлені на кортикальні випробування (pmc.ncbi.nlm.nih.gov). Навпаки, кортикальні випробування вимагають пацієнтів з повною сліпотою (без залишкового зору) з будь-якої причини (включаючи глаукому) (www.ninds.nih.gov) (pmc.ncbi.nlm.nih.gov). Наразі типовим кандидатом на кортикальний імплантат є той, хто взагалі не може отримати користь від ретинальних пристроїв (наприклад, зруйнований шар ГКС або перерізаний зоровий нерв).
Хронологія та регуляторний статус
Розробка ретинальних протезів розпочалася понад 20 років тому. Argus II (Second Sight) є знаковою подією: схвалення FDA відбулося у 2013 році (pmc.ncbi.nlm.nih.gov) (після попередньої сертифікації CE у Європі). Argus II залишалася єдиною комерційно схваленою системою у всьому світі, доки компанія не припинила виробництво у 2019 році (pmc.ncbi.nlm.nih.gov). Приблизно в той же час деякі субретинальні пристрої отримали схвалення CE в Європі – наприклад, системи Alpha IMS (2013) та AMS (2016) (pmc.ncbi.nlm.nih.gov) – але жоден з них не схвалений FDA. Багато ретинальних пристроїв наразі знято з виробництва або перебувають у перехідному стані, і лише кілька (наприклад, PRIMA від Pixium та супрахоріоїдальний імплантат від Bionic Vision) проходять поточні випробування (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Кортикальні протези знаходяться на набагато раніших етапах розробки. Перший людський кортикальний імплантат (Бріндлі-Добелль у 1970-х роках) був суто експериментальним. Сьогодні Second Sight (тепер називається Cortigent/Vivani) очолила нові зусилля: їхня система ORION розпочала раннє пілотне випробування у 2017 році (www.cortigent.com), і станом на 2022 рік вони об'єдналися з Vivani Medical, працюючи над оновленням ORION II (pmc.ncbi.nlm.nih.gov). Жоден кортикальний пристрій ще не отримав регуляторного схвалення. Поточні дослідження (такі як Orion та дослідження Illinois ICVP (pmc.ncbi.nlm.nih.gov)) зазначені як ранні пілотні випробування (наприклад, NCT03344848), з метою оцінки безпеки та базової функції.
Ключові досягнення на сьогодні: Випробування Argus II (сітківка) 2007–2009 рр., схвалення FDA 2013 р., припинення виробництва 2019 р. (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Alpha IMS субретинальний CE 2013 р., оновлений AMS CE 2016 р. (pmc.ncbi.nlm.nih.gov). Ранні випробування Orion (кортикальний) розпочалися приблизно у 2017 р., з подальшими дослідженнями, що тривають (без схвалень поки що) (pmc.ncbi.nlm.nih.gov). Найближчим часом: триває набір на випробування Фази I інших кортикальних систем (CORTIVIS в Іспанії, ICVP в США) (pmc.ncbi.nlm.nih.gov) (www.ninds.nih.gov). Протягом наступного десятиліття розробники сподіваються збільшити кількість електродів та покращити інтерфейс мозок-комп'ютер для покращення результатів, але наразі як ретинальні, так і кортикальні протези залишаються високоекспериментальними.
Висновок
Для більшості пацієнтів з глаукомою та термінальним ураженням зорового нерва ретинальні імплантати не є варіантом, оскільки нейронний шлях перервано. Таким чином, кортикальні зорові протези є єдиною життєздатною стратегією штучного зору. Ранні дослідження показують, що кортикальні пристрої можуть викликати прості світлові візерунки, навіть коли око сліпе (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Однак як ретинальні, так і кортикальні підходи наразі пропонують лише рудиментарний зір. Ретинальні імплантати мають дещо більшу клінічну історію (деякі схвалення FDA/CE при інших захворюваннях) та демонструють, хоч і обмежені, покращення мобільності та орієнтації (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Кортикальні імплантати знаходяться на стадії вивчення доцільності: вони оминають зоровий нерв, але повинні подолати виклики хірургії мозку, картографування сигналів та навчання пацієнтів. Реалістичні цілі для обох підходів – це базова навігація та локалізація об'єктів, а не зір з високою деталізацією. Терміни: ретинальні пристрої перебувають у випробуваннях протягом 15–20 років (з появою та подальшим зникненням кількох комерційних продуктів) (pmc.ncbi.nlm.nih.gov), тоді як кортикальні системи лише зараз починають тестування на людях. Регуляторне схвалення в США/ЄС для кортикальних імплантатів ще за кілька років.
Підсумовуючи, при важкій глаукомі без зорового нерва кортикальні імплантати дають надію. Але пацієнти та лікарі повинні розуміти поточні обмеження: навіть найсучасніші пристрої “біонічного зору” відновлюють лише сприйняття світла за принципом “увімкнено/вимкнено” та прості форми. Поточні дослідження спрямовані на збільшення кількості електродів, покращення біосумісності та вдосконалення обробки сигналів, але наразі функціональний зір від будь-якого протеза буде надзвичайно базовим. Пацієнти повинні мати реалістичні очікування (наприклад, розрізняти двері від стіни, а не читати текст) та бути готовими до інтенсивної реабілітації. Майбутні досягнення, за якими варто стежити, включають завершення поточних випробувань кортикальних імплантатів та будь-які схвалення пристроїв наступного покоління.