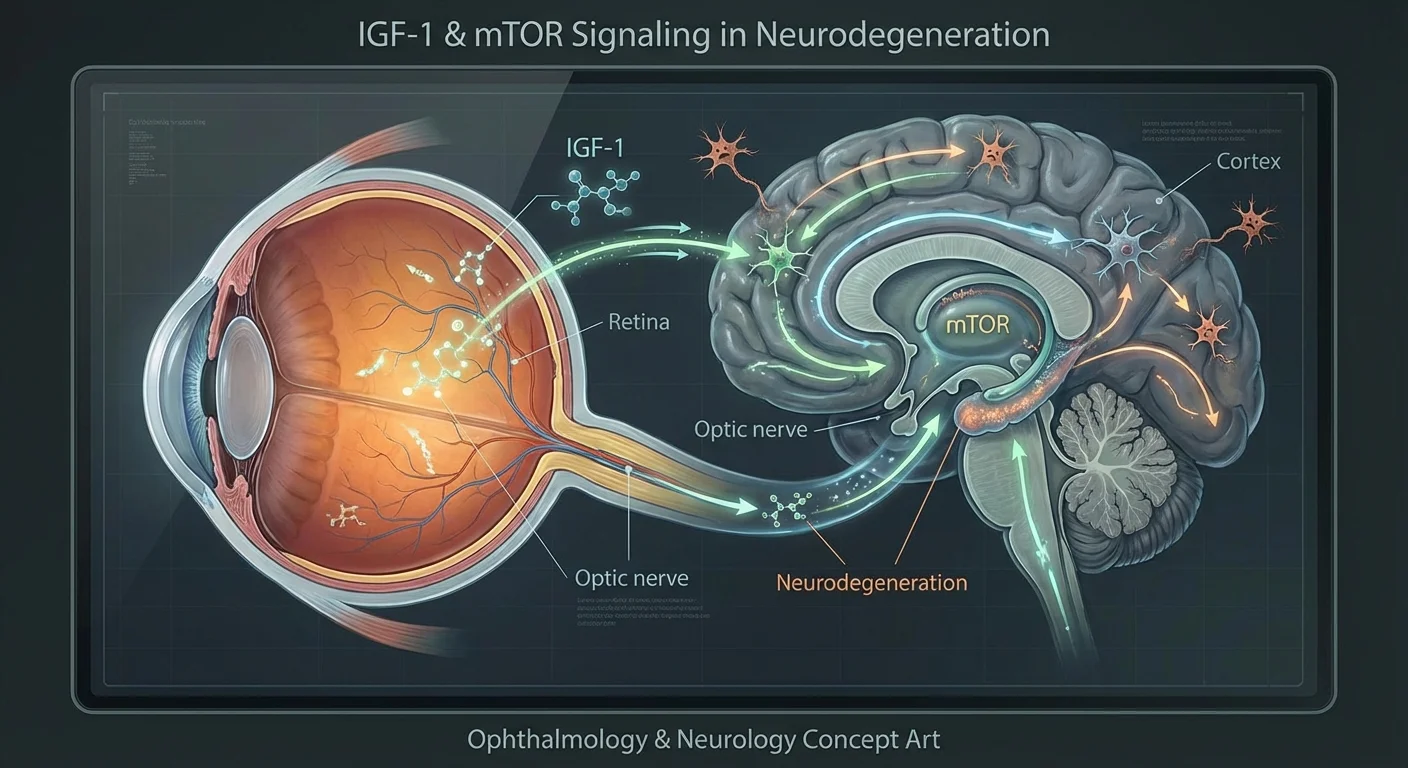
Вступ
Глаукома зараз визнана не просто проблемою внутрішньоочного тиску, а нейродегенеративним захворюванням зорового нерва. Гангліозні клітини сітківки (ГКС) – нейрони, що передають зорові сигнали від ока до мозку – дегенерирують при глаукомі, подібно до того, як гинуть нейрони при хворобі Альцгеймера або Паркінсона (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Дослідники з’ясовують, як загальні фактори здоров’я – гормони, метаболізм, навіть рівень стресу – впливають на виживання ГКС. Зокрема, ІФР-1 (Інсуліноподібний фактор росту 1) та mTOR (мішень рапаміцину у ссавців) шляхи, які зазвичай сприяють росту клітин та синтезу білка, відіграють важливу роль у здоров’ї очей. Порушення цих шляхів (наприклад, через інсулінорезистентність або погане харчування) можуть впливати на системи аксонального транспорту в нейронах і викликати стрес ГКС. Порівнюючи глаукому з розладами мозку, ми можемо зрозуміти, як ці сигнали захищають або шкодять нервам. Ця стаття розглядає докази, що пов’язують ІФР-1, сигналізацію mTOR, метаболічне здоров’я та баланс нервової системи з ризиком глаукоми, а також висвітлює, що аналізи крові чи інші тести можуть розповісти про здоров’я ваших очей і мозку.
ІФР-1, інсулін та шлях mTOR у нервових клітинах
ІФР-1 – це невеликий білковий гормон, тісно пов’язаний з інсуліном. Він виробляється в печінці (і в деяких тканинах) під впливом гормону росту. В організмі ІФР-1 стимулює ріст та виживання багатьох типів клітин (pmc.ncbi.nlm.nih.gov). У нервовій системі ІФР-1 особливо важливий для росту нейронів та нейропротекції. Наприклад, у лабораторних дослідженнях ІФР-1 значно захищав гангліозні клітини сітківки (ГКС) від загибелі під час стресу (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Коли культивовані ГКС були позбавлені кисню (гіпоксія), додавання ІФР-1 зменшувало загибель клітин шляхом активації сигнальних шляхів виживання (Akt/PI3K та Erk/MAPK) (pmc.ncbi.nlm.nih.gov). В інших дослідженнях підвищення рівня ІФР-1 у пошкоджених зорових нервах допомагало регенерації аксонів ГКС (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Коротко кажучи, ІФР-1 діє як нейротрофічний (стимулюючий ріст нервів) фактор, який допомагає нервовим клітинам виживати і навіть регенерувати.
Шлях mTOR є центральним регулятором клітинного метаболізму та росту. mTOR – це протеїнкіназа (фермент-«перемикач»), що реагує на поживні речовини, гормони та енергію. Коли поживних речовин та сигналів, таких як інсулін/ІФР-1, достатньо, mTOR стає активним (у двох комплексах, mTORC1 та mTORC2) і дає команду клітинам рости та синтезувати білок (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). І навпаки, коли поживних речовин мало, активність mTOR знижується, і клітина посилює переробку (аутофагію) для збереження ресурсів. У нейронах mTOR допомагає підтримувати дендрити та синапси. Наприклад, одне дослідження виявило, що mTORC1 (через свою мішень S6-кіназу, S6K) та mTORC2 (через субодиницю SIN1) контролюють розгалуження та довжину дендритів ГКС (pmc.ncbi.nlm.nih.gov). Це означає, що нормальна сигналізація інсуліну/ІФР-1 через mTOR підтримує складні дендритні дерева ГКС.
У переконливій демонстрації цього зв’язку дослідники показали, що пряме застосування інсуліну до ока в мишачій моделі глаукоми стимулювало регенерацію дендритів та синапсів ГКС (pmc.ncbi.nlm.nih.gov). Це лікування залежало від шляху mTOR-S6K: блокування S6K або його зв’язку з mTORC (SIN1) запобігало регенеративному ефекту (pmc.ncbi.nlm.nih.gov). У цих експериментах інсулін відновлював світлові реакції та зв’язок ГКС, а також покращував рефлекси тварин, схожі на зір (pmc.ncbi.nlm.nih.gov). Отже, здорова сигналізація ІФР-1/інсуліну через шлях mTOR є критично важливою для виживання та функціонування ГКС (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Оскільки шляхи ІФР/інсулін та mTOR настільки тісно переплетені, фізична форма та харчування сильно впливають на здоров’я нервів. Високі анаболічні (ростові) сигнали, як правило, активують mTOR, тоді як інсулінорезистентність (як при метаболічному синдромі або цукровому діабеті 2 типу) послаблює цей шлях. При старінні та ожирінні сигналізація ІФР-1 та інсуліну може бути порушена. Цікаво, що дослідження хвороби Альцгеймера та Паркінсона у людей також показують зв’язок з цими метаболічними факторами. Насправді, вік та такі стани, як ожиріння або діабет, є спільними факторами ризику для “мозкових” нейродегенеративних захворювань (pmc.ncbi.nlm.nih.gov), що свідчить про спільний метаболічний механізм – можливо, через сигналізацію ІФР-1/mTOR – що пов’язує системне здоров’я з уразливістю нервових клітин.
Глаукома та інші нейродегенеративні захворювання: спільні риси
Пошкодження на клітинному рівні при глаукомі нагадує пошкодження при хворобах Альцгеймера, Паркінсона та інших вікових захворюваннях мозку. У всіх випадках пацієнти втрачають нейрони (ГКС при глаукомі; коркові або базальні ганглії нейронів при ХА/ХП) протягом багатьох років, часто спочатку безсимптомно. Ці розлади мають спільні фактори ризику, такі як вік, ожиріння та цукровий діабет 2 типу (pmc.ncbi.nlm.nih.gov). Огляд 2024 року зазначає, що ожиріння та діабет підвищують ризик як ХА, так і ХП, і що інсулінова/ІФР система може лежати в основі цього зв’язку (pmc.ncbi.nlm.nih.gov). Аналогічно, великомасштабні генетичні та популяційні дослідження виявляють, що діабет збільшує ризик глаукоми (pmc.ncbi.nlm.nih.gov) (pubmed.ncbi.nlm.nih.gov). В одному аналізі Менделівської рандомізації понад 20 000 випадків глаукоми, вища генетична схильність до цукрового діабету 2 типу причинно підвищувала ймовірність глаукоми приблизно на 10–15% (pubmed.ncbi.nlm.nih.gov). Вищі генетично передбачені показники глюкози натще та HbA1c (маркери контролю рівня цукру в крові) також слабо передбачали глаукому (pubmed.ncbi.nlm.nih.gov). На практиці, пацієнти з діабетом часто демонструють гірші результати лікування глаукоми. (Дійсно, ретроспективні дані одного дослідження показали, що пацієнти з діабетом на інсуліні мали швидшу втрату полів зору, ніж ті, хто приймав метформін (pmc.ncbi.nlm.nih.gov).) Загалом, це підтверджує, що високий рівень цукру в крові та погана дія інсуліну сприяють пошкодженню зорового нерва, так само як і при розладах мозку.
Запалення та окислювальний стрес є іншими спільними нитками. Як при глаукомі, так і при хворобі Альцгеймера, хронічний окислювальний стрес накопичується та перевантажує нейрони. Шлях mTOR взаємодіє з цими процесами: він як модулює окислювальний стрес, так і реагує на нього (pmc.ncbi.nlm.nih.gov). У моделях захворювань сітківки (включаючи глаукому) інгібування mTOR рапаміцином зменшувало окислювальне пошкодження та запалення (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Наприклад, очні краплі рапаміцину у щурів зменшували активацію мікроглії (імунних клітин у сітківці) та зберігали ГКС під впливом стресу високого внутрішньоочного тиску (pmc.ncbi.nlm.nih.gov). Так само, рапаміцин, як було встановлено, захищає нейрони в моделях ХА/ХП в умовах окислювального стресу (pmc.ncbi.nlm.nih.gov). Ці паралелі свідчать про те, що стратегії, які підсилюють сигналізацію ІФР/mTOR (в рівновазі) або іншим чином борються з метаболічним стресом, можуть принести користь як здоров’ю мозку, так і очей.
Інсулінорезистентність, метаболічне здоров’я та ризик глаукоми
Оскільки ІФР-1 та інсулін настільки схожі за структурою та сигналізацією, здоров’я інсулінової системи тісно пов’язане з виживанням ГКС. Інсулін та ІФР-1 зв’язуються зі спорідненими рецепторами та активують ті самі низхідні каскади (через IRS→PI3K→Akt→mTOR) (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). У сітківці інсулінові рецептори присутні на ГКС (pmc.ncbi.nlm.nih.gov), і сигналізація інсуліну впливає на метаболізм сітківки. Коли в організмі розвивається інсулінорезистентність (як при предіабеті або цукровому діабеті 2 типу), нейрони мозку та сітківки отримують менш ефективні сигнали росту. Експериментальне порушення сигналізації інсуліну у гризунів може підвищувати внутрішньоочний тиск та призводити до загибелі ГКС (pmc.ncbi.nlm.nih.gov). І навпаки, покращення чутливості до інсуліну, здається, є нейропротекторним: передбачається, що хороший контроль діабету може зменшити ризик глаукоми.
Епідеміологічні дані підтверджують це. Люди з цукровим діабетом 2 типу мають значно вищий ризик глаукоми (pmc.ncbi.nlm.nih.gov). В одному великому огляді діабет (та його триваліша тривалість) був пов’язаний з більшою кількістю випадків глаукоми навіть після корекції на вік (pmc.ncbi.nlm.nih.gov). Як зазначалося, нещодавнє генетичне дослідження також підтверджує діабет як незалежний причинний фактор ризику (pubmed.ncbi.nlm.nih.gov). Це може бути пов’язано з багатьма механізмами: високий рівень цукру в крові пошкоджує мікросудини (зменшуючи кровотік до зорового нерва), накопичуються кінцеві продукти глікування, а інсулінорезистентність позбавляє ГКС підтримуючої сигналізації.
Тестування на інсулінорезистентність. Для практичного скринінгу пацієнтів деякі аналізи крові можуть оцінити метаболічний ризик. Найпрямішими є глюкоза натще та HbA1c, які вимірюють рівень цукру в крові, а також інсулін натще. За інсуліном та глюкозою можна розрахувати HOMA-IR (приблизний індекс інсулінорезистентності). Високий HOMA-IR свідчить про метаболічний синдром. Типові лабораторні аналізи можуть включати:
- Глюкоза натще та HbA1c: Високі значення (>100 мг/дл або HbA1c >5,7% до діабетичних рівнів) означають поганий контроль цукру, що є фактором ризику глаукоми (pubmed.ncbi.nlm.nih.gov).
- Інсулін натще: Нормальний рівень становить приблизно 2–20 мкОД/мл (варіюється залежно від лабораторії). Підвищений рівень інсуліну натще вказує на інсулінорезистентність. Стійко високий інсулін разом з глюкозою означає, що клітини погано реагують.
- HOMA-IR: Розраховується як (інсулін натще × глюкоза натще)/405. Значення вище ~2 свідчать про інсулінорезистентність. Якщо ці маркери є аномальними, зміни способу життя або медикаменти можуть зменшити ризик для очей (та серцевий ризик).
Баланс вегетативної нервової системи та очний кровотік
Пацієнти з глаукомою часто мають ознаки автономного дисбалансу, особливо стресу, керованого симпатичною нервовою системою. Ключовим показником є варіабельність серцевого ритму (ВСР), яка кількісно оцінює коливання між серцебиттями. Висока ВСР є здоровою ознакою сильного парасимпатичного (заспокійливого) тонусу та адаптивності; низька ВСР означає домінування симпатичної (стресової) системи. Дослідження показують, що пацієнти з глаукомою – включаючи тих, у кого нормальний внутрішньоочний тиск («глаукома нормального тиску») – часто мають знижену ВСР та ознаки судинної дисрегуляції. Наприклад, в одному дослідженні пацієнти з ГНТ мали «переважання симпатичної активності» під час стрес-тесту порівняно зі здоровими контролями (pmc.ncbi.nlm.nih.gov). Ці пацієнти також демонстрували знижений кровотік (нижчу діастолічну швидкість) у центральних артеріях сітківки та циліарних артеріях (pmc.ncbi.nlm.nih.gov). Іншими словами, у пацієнтів у стані стресу спостерігалися більш звужені судини сітківки.
Ще більш вражаюче, ретроспективне клінічне дослідження розділило пацієнтів з глаукомою за ВСР. Ті, хто мав низьку ВСР (високий стрес), мали набагато швидшу втрату нервових волокон та гірше погіршення полів зору, ніж пацієнти з високою ВСР (pubmed.ncbi.nlm.nih.gov). Група з низькою ВСР мала в середньому стоншення нервових волокон сітківки на 1,44 мкм/рік порівняно з 0,29 мкм/рік у групі з високою ВСР (майже в п’ять разів швидше) (pubmed.ncbi.nlm.nih.gov). Вони також мали більше коливань внутрішньоочного тиску та нижчий загальний перфузійний тиск ока. Це свідчить про те, що автономна дисфункція – вимірювана за допомогою тестів серцевого ритму – прискорює глаукомне пошкодження, ймовірно, шляхом погіршення очного кровотоку та збільшення варіабельності тиску (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Вимірювання та покращення ВСР. Хоча ВСР не є стандартним лабораторним тестом, її можна виміряти за допомогою споживчих пристроїв (нагрудних ременів або смарт-годинників), які відстежують інтервали між ударами серця. Пацієнти, зацікавлені в комплексному профілюванні ризиків, можуть виміряти свою ВСР у стані спокою (часто позначається як «SDNN» або «RMSSD») за допомогою керованих протоколів. Вища ВСР (більша варіабельність) краще; нижча ВСР сигналізує про хронічний стрес. Покращення ВСР за допомогою регулярних фізичних вправ, зменшення стресу та гігієни сну може допомогти збалансувати автономну систему.
Підсумовуючи, стрес та автономний дисбаланс є ймовірними факторами, що сприяють глаукомі, впливаючи на здоров’я ГКС шляхом погіршення кровотоку та метаболічного стресу. Це повертає нас до інсуліну/ІФР-1: гормони стресу та інсулінові сигнали взаємодіють (стрес має тенденцію підвищувати рівень цукру в крові та інсулінорезистентність). Отже, для захисту ГКС потрібен багатогранний підхід – метаболічне здоров’я, автономний баланс та анаболічна сигналізація.
Аксональний транспорт та виживання гангліозних клітин сітківки
ГКС мають дуже довгі аксони (зоровий нерв), що покладаються на безперервний транспорт поживних речовин та білків від тіла клітини до віддалених синапсів у мозку. Здорова сигналізація ІФР-1/інсулін/mTOR підтримує механізми аксонального транспорту. Наприклад, ІФР-1 активує шлях PI3K/Akt, який, у свою чергу, стабілізує мікротрубочки («рейки» для транспорту аксонів) та сприяє виробленню тубуліну, ключового структурного білка (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). В експериментах з пошкодженням зорового нерва активація сигналізації ІФР-1/mTOR прискорювала регенерацію аксонів ГКС (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). І навпаки, дефіцит або резистентність до інсуліну можуть порушити цю підтримку. При предіабеті або діабеті нейрони можуть втрачати чутливість до інсуліну, аналогічно до інсулінорезистентних тканин. Один огляд зазначає, що нездатність клітин реагувати на інсулін (як при цукровому діабеті 2 типу) може збільшити вразливість ГКС (pmc.ncbi.nlm.nih.gov). На практиці це може означати уповільнений аксональний транспорт та накопичення токсичних відходів.
Тау-білок та аксони: Інший зв’язок – це тау, білок, асоційований з мікротрубочками, який допомагає підтримувати структуру аксонів. У пацієнтів з глаукомою виявлено аномальний, гіперфосфорильований тау як в очах, так і в спинномозковій рідині (pmc.ncbi.nlm.nih.gov). Це та сама тау-патологія, що спостерігається при хворобі Альцгеймера. При високому внутрішньоочному тиску у тварин спостерігалася неправильна локалізація тау в ГКС. Експериментальне зниження тау покращило виживання ГКС (pmc.ncbi.nlm.nih.gov), підкреслюючи, як метаболічний стрес на аксони (наприклад, від порушеної сигналізації інсуліну) може включати збої транспорту, пов’язані з тау.
Загалом, анаболічні сигнали, такі як ІФР-1, зберігають аксональний транспорт та синапси. Коли ці сигнали знижуються (інсулінорезистентність, дефіцит поживних речовин) або коли тау дезорегульований, ГКС втрачають свій «зв’язок» і дегенерирують. Це підкреслює, чому системні стани впливають на нерви ока.
Обмеження калорій, голодування та «міметичні» терапії
Обмеження калорій (ОК) та його міметики можуть суттєво впливати на вісь ІФР/mTOR, знижуючи сигнали поживних речовин. Багато досліджень на тваринах вказують на користь ОК або голодування для старіння сітківки. Наприклад, одне дослідження на мишах використовувало режим голодування через день (форму ОК) у моделі, подібній до глаукоми. Голодні миші мали значно меншу загибель ГКС та дегенерацію сітківки, ніж миші, які харчувалися нормально, хоча внутрішньоочний тиск не змінювався (pmc.ncbi.nlm.nih.gov). Їхня зорова функція також краще зберігалася. Механічно, голодування підвищувало рівень β-гідроксибутирату (кетонового тіла) у крові та збільшувало маркери аутофагії та стійкості до стресу в сітківці (pmc.ncbi.nlm.nih.gov). Коротко кажучи, періоди низького споживання калорій «перепрограмували» нейрони сітківки на виживання стресу, посилюючи антиоксидантний захист та експресію факторів росту. Огляди роблять висновок, що ОК активує захисні процеси, такі як аутофагія та зменшення окислювального стресу, які, як відомо, уповільнюють старіння нервової системи (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Оскільки тривале голодування є складним для більшості людей, дослідники також вивчають міметики обмеження калорій – препарати або сполуки, які запускають подібні шляхи. Два видатних приклади – це рапаміцин та метформін.
-
Рапаміцин – це препарат, який безпосередньо інгібує mTORC1. У дослідженнях очей рапаміцин продемонстрував потужні нейропротекторні ефекти. У моделях глаукоми рапаміцин зменшував загибель ГКС та запалення (pmc.ncbi.nlm.nih.gov). Місцеві очні краплі рапаміцину навіть дещо знижували внутрішньоочний тиск, розслабляючи дренажні тканини ока (pmc.ncbi.nlm.nih.gov). Примітно, що користь рапаміцину для сітківки пов’язана з посиленням аутофагії (процесу переробки клітин) та пригніченням окислювального пошкодження (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Однак експерименти свідчать, що роль аутофагії може відрізнятися: один звіт виявив, що в моделі глаукоми аутофагія, спричинена рапаміцином, фактично корелювала зі збільшенням втрати ГКС (pmc.ncbi.nlm.nih.gov). Загальний висновок все ж полягає в тому, що помірне інгібування mTOR (як при рапаміцині) часто захищає стресовані нейрони в дослідженнях на тваринах (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). (Рапаміцин проходить клінічні випробування при захворюваннях очей, але це імуносупресивний препарат і наразі не є стандартною терапією для глаукоми.)
-
Метформін – широко використовуваний препарат для лікування діабету, який частково діє, активуючи АМФК, клітинний датчик енергії, тим самим імітуючи деякі ефекти ОК. Дослідження 2025 року показало, що введення метформіну мишам захищало їхні ГКС у моделі ішемічного пошкодження ока (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Метформін значно зберігав кількість ГКС та структуру сітківки після травми, ймовірно, шляхом активації АМФК та посилення аутофагії/мітофагії (очищення пошкоджених клітинних частин) у сітківці (pmc.ncbi.nlm.nih.gov). У тій самій статті невелике дослідження пацієнтів показало, що пацієнти з діабетичною глаукомою, які приймали метформін, мали стабільні поля зору протягом 6 місяців, тоді як у тих, хто приймав інсулін (але не метформін), спостерігалося погіршення полів (pmc.ncbi.nlm.nih.gov). Цей реальний факт свідчить про те, що метформін може уповільнювати прогресування глаукоми. Важливо, що метформін досить безпечний та доступний, тому він є привабливим кандидатом для захисту очей у пацієнтів з метаболічними порушеннями (хоча формальні випробування все ще потрібні).
-
Інші сполуки: Вивчалися природні речовини, такі як ресвератрол (міститься в червоному винограді). У моделях на гризунах ресвератрол зменшував окислювальний стрес та зберігав ГКС під тиском або ішемією (pmc.ncbi.nlm.nih.gov). Він частково діє шляхом активації SIRT1 (ферменту «довголіття») та шляху виживання PI3K/Akt (pmc.ncbi.nlm.nih.gov). Хоча ресвератрол менш потужний, ніж такий препарат, як метформін, він ілюструє загальну ідею: антиоксидантні та сенсорні поживні речовини, що надходять з дієти, можуть захищати нейрони сітківки.
Загалом, втручання, які помірно послаблюють сигнал росту ІФР/mTOR – такі як голодування, препарати на кшталт рапаміцину або метформіну, або навіть харчові сполуки – як правило, активують шляхи клітинного очищення та посилюють стійкість нейронів. Вони показали нейропротекторні ефекти в сітківці. Вони все ще є експериментальними для глаукоми, але вони підтверджують принцип, що метаболічний стан та харчування можуть безпосередньо впливати на здоров’я очей (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Кандидати в біомаркери та практичне тестування
Враховуючи ці дані, що пацієнти можуть виміряти в крові або за допомогою простих тестів, щоб отримати інформацію про свою вісь ІФР/mTOR та метаболічний ризик? Ось деякі кандидати в біомаркери та як їх інтерпретувати:
-
ІФР-1 (Аналіз крові): Існує стандартизований аналіз крові на ІФР-1 (часто проводиться при оцінці проблем росту). Рівні залежать від віку (пік у молодості, знижуються з віком). Типові значення для дорослих коливаються приблизно від 80 до 350 нг/мл (варіюються залежно від лабораторії). Низький ІФР-1 для віку може вказувати на погану сигналізацію гормону росту або недостатнє харчування; високий ІФР-1 може спостерігатися при акромегалії або дієтах з високим вмістом білка. Теоретично, надзвичайно низький ІФР-1 може означати меншу нейротрофічну підтримку, тоді як хронічно дуже високий ІФР-1 може збільшити ризики, пов’язані з ростом (як певні види раку). На практиці, одне дослідження не виявило різниці в ІФР-1 у крові між пацієнтами з глаукомою та контрольною групою (pubmed.ncbi.nlm.nih.gov). Це свідчить про те, що лише циркулюючий ІФР-1 не діагностує ризик глаукоми. Однак тест на ІФР-1 все ще може бути частиною загальної ендокринної панелі. Якщо ваш ІФР-1 виявляється низьким під час скринінгу, варто перевірити пов’язані гормони (гормон росту, стан харчування).
-
Інсулін та HOMA-IR: Як зазначалося, високий інсулін натще вказує на інсулінорезистентність. Якщо у вас є показники глюкози та інсуліну натще, навіть пацієнт без діабету може розрахувати HOMA-IR. Наприклад, інсулін (мкОД/мл) × глюкоза натще (мг/дл) / 405. Значення вище ~2 свідчать про знижену чутливість до інсуліну. Пацієнти часто можуть отримати ці показники під час щорічних оглядів або в комерційних лабораторіях. Високий HOMA-IR або підвищений інсулін + глюкоза сигналізують про метаболічне напруження, яке корелює з ризиком глаукоми (pubmed.ncbi.nlm.nih.gov) та загальним судинним ризиком.
-
Глікований гемоглобін (HbA1c): Це рутинний тест для визначення середнього рівня цукру в крові за 3 місяці. Значення вище 5,7% вказують на предіабет; вище 6,5% означають діабет. Дослідження MR (pubmed.ncbi.nlm.nih.gov) свідчить, що навіть помірне підвищення рівня цукру в крові (глюкоза натще або HbA1c) було пов’язане з вищими шансами розвитку глаукоми. Збереження HbA1c в межах норми (<5,7%) є метою не тільки для профілактики діабету, але, можливо, і для здоров’я очей.
-
Бета-гідроксибутират (Рівень кетонів): Це можна виміряти в крові (за допомогою лабораторного або домашнього глюкометра) або в сечі (кетонові смужки). Вищі рівні кетону β-гідроксибутирату (наприклад, >0,5 ммоль/л натще) вказують на перехід до жирового метаболізму, як це відбувається при голодуванні або кетогенних дієтах. У вищезгаданому дослідженні на мишах вищий β-гідроксибутират був маркером корисної реакції на голодування (pmc.ncbi.nlm.nih.gov). Він також має прямі нейропротекторні сигнальні ролі. Таким чином, помірне підвищення кетонів (під час голодування або кетогенної дієти) зазвичай вважається позитивним («метаболічна гнучкість»). Постійно високий рівень кетонів поза дієтичним контекстом може свідчити про неконтрольований діабет (кетоацидоз), тому завжди інтерпретуйте з урахуванням контексту.
-
Адипонектин, Лептин та Ліпідний профіль: Це більш широкі метаболічні біомаркери. Адипонектин (білок жирової тканини) зазвичай знижується при інсулінорезистентності; вищий адипонектин є захисним для кровоносних судин. Рівень лептину зростає при ожирінні. Хоча вони не використовуються клінічно для глаукоми, аномальні патерни (високий лептин, низький адипонектин) свідчитимуть про метаболічний синдром, що є шкідливим для здоров’я очей. Також доцільно перевіряти рівень холестерину та артеріального тиску, оскільки дослідження MR (pubmed.ncbi.nlm.nih.gov) натякнуло, що високий артеріальний тиск має певний ризик глаукоми.
-
Маркери запалення (СРБ, ІЛ-6): Хронічне запалення низького рівня може бути пов’язане з нейродегенерацією. Простий тест на С-реактивний білок (СРБ) (частина багатьох щорічних аналізів) може виявити системне запалення. Підвищений СРБ не є специфічним, але пацієнти можуть помітити, чи присутній системний стрес/запалення.
-
Вимірювання ВСР: Як обговорювалося, ВСР – це не аналіз крові, а доступний тест за допомогою носимих технологій. Пристрої, такі як смарт-годинники або нагрудні ремені (Polar, Garmin, Apple Watch тощо), можуть записувати ВСР у стані спокою. Пацієнти повинні дотримуватися стандартизованих вимірювань (наприклад, ранковий стан лежачи, усереднення за 5+ хвилин). Зазначно низький показник ВСР (особливо з часом) свідчить про домінування симпатичної нервової системи. Будь-який послідовний патерн низької ВСР може спонукати до розмови з лікарем щодо управління стресом або кардіологічного обстеження.
-
Специфічні очні тести: Хоча це не аналізи крові, майте на увазі, що візуалізація сітківки (ОКТ-сканування) та тести поля зору є прямими способами профілювання ризику глаукоми, які вже використовуються. Наприклад, втрата шару нервових волокон сітківки на ОКТ або зміни в периметрії поля зору є прямими біомаркерами нейродегенерації в оці (pubmed.ncbi.nlm.nih.gov). Це також підпадає під «багатоцільове профілювання».
На практиці багатоцільовий підхід поєднуватиме системні та місцеві дані. Наприклад, пацієнт з високим рівнем глюкози натще, низьким ІФР-1 та низькою ВСР (разом з деяким стоншенням зорового нерва на ОКТ) може бути визначений як пацієнт з високим ризиком прогресування глаукоми. І навпаки, хтось з добре контрольованим рівнем цукру в крові, нормальним ІФР-1 та здоровою ВСР може мати кращий прогноз.
Інтерпретація результатів:
- Нормальні діапазони варіюються залежно від лабораторії. Завжди порівнюйте ІФР-1 з віковою нормою; для інтерпретації високих або низьких значень зверніться до лікаря.
- Тести на глюкозу/інсулін: використовуйте клінічні порогові значення (глюкоза >100 мг/дл, інсулін >15–20 мкОД/мл часто вимагають подальшого спостереження).
- ВСР: здорові люди зазвичай мають SDNN (глобальний показник ВСР) вище 50 мс. Значення нижче 20 мс є досить низькими (спостерігаються при сильному стресі або хворобі) (pubmed.ncbi.nlm.nih.gov). Не існує єдиної «нормальної» ВСР, але тенденції (покращення або погіршення) є інформативними.
Отримання цих тестів часто можливе через рутинну медичну допомогу або безпосередньо в комерційних лабораторіях. Наприклад, багато комерційних лабораторій пропонують тест на ІФР-1 та панель інсуліну/глюкози. Завжди здавайте ці аналізи натще вранці. Якщо ви плануєте використовувати носимий пристрій для ВСР, виберіть надійний додаток або пристрій і регулярно вимірюйте, щоб отримати базовий рівень.
Висновок
Взяті разом, сигнальна система ІФР-1/інсулін/mTOR є центральним зв’язком між метаболізмом та здоров’ям нервів у оці та мозку. Переконливі докази показують, що здорова анаболічна сигналізація (хороша дія інсуліну та помірні рівні ІФР-1) допомагає підтримувати функцію гангліозних клітин сітківки, тоді як інсулінорезистентність та метаболічний стрес підривають її. Водночас автономний баланс (що відстежується за допомогою ВСР) впливає на очний кровотік та прогресування захворювання. Втручання, що покращують метаболічне здоров’я – від дієти та фізичних вправ до ліків, таких як метформін, або підходів, що імітують голодування – демонструють нейропротекторні ефекти в моделях глаукоми.
Пацієнти та клініцисти можуть використовувати ці знання, поєднуючи традиційні очні обстеження (внутрішньоочний тиск, ОКТ, поле зору) із системними біомаркерами. Перевірка контролю рівня цукру в крові, рівня ліпідів та навіть ІФР-1 може дати підказки щодо вразливості зорового нерва. Моніторинг варіабельності серцевого ритму відкриває вікно у загальний стрес організму. Хоча жоден окремий тест не зможе передбачити глаукому, багатоцільовий профіль, що включає метаболічні, гормональні та нервові дані, може допомогти виявити осіб з високим ризиком на ранніх стадіях, потенційно спрямовуючи більш агресивні нейропротекторні стратегії.
Майбутні дослідження уточнять, які біомаркери найкраще вказують на наближення глаукоми (окрім ВГД) та перевірять, чи можуть метаболічні або міметичні терапії уповільнити розвиток хвороби. Наразі пацієнти можуть зосередитися на відомих факторах: контролювати рівень цукру в крові, артеріальний тиск та вагу, зменшити хронічний стрес та обговорити зі своїм лікарем, чи можуть такі препарати, як метформін (якщо діабетик) або зміни способу життя, мати додаткову користь для захисту зору (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Таким чином, догляд за очима стає цілісним: це не лише про очне яблуко, а про ріст та енергетичний баланс всього організму.