Introduction
Le glaucome est une maladie oculaire complexe pour laquelle aucun test unique ne peut fournir une réponse définitive. Au lieu de cela, une batterie de tests est nécessaire pour dresser un tableau complet de vos yeux : mesurer la pression, examiner l'angle de drainage, évaluer la tête du nerf optique et cartographier votre champ visuel. Chaque test apporte une pièce du puzzle. Lorsque vous comprenez ce que fait chaque test et ce que signifient les chiffres, vous devenez un partenaire actif dans vos soins – et non un patient passif assis dans l'obscurité. Ce guide expliquera pourquoi plusieurs tests sont nécessaires et comment chacun contribue à fournir des informations uniques sur votre pression oculaire, votre anatomie, la santé de vos nerfs et votre vision, avec des explications claires des résultats que vous recevrez.
Pourquoi plusieurs tests sont importants
Le glaucome est défini par des dommages au nerf optique, souvent associés à une pression oculaire élevée (pression intraoculaire ou PIO), mais il peut survenir même avec une pression « normale ». Par exemple, de nombreux patients atteints de glaucome ont en fait une PIO mesurée relativement basse parce qu'ils ont des cornées minces, ce qui peut fausser les lectures de pression à la baisse (pmc.ncbi.nlm.nih.gov). Inversement, une cornée très épaisse peut faire paraître la PIO plus élevée qu'elle ne l'est réellement. D'autre part, certains yeux avec une pression plus élevée ne développent jamais de glaucome. Par conséquent, les médecins doivent examiner l'anatomie et la fonction de l'œil en plus de la pression. Cela signifie examiner l'angle de drainage (pour voir si le liquide peut s'échapper correctement), inspecter le nerf optique pour détecter des dommages et tester votre vision périphérique. En pratique, cela nécessite une évaluation complète avec des tests complémentaires (pmc.ncbi.nlm.nih.gov). Une revue des directives internationales note que le dépistage général a une « utilité clinique limitée » et qu'aucun test unique n'a la sensibilité et la spécificité nécessaires (pmc.ncbi.nlm.nih.gov). La conclusion est qu'une combinaison de mesure de la pression, d'imagerie et de test du champ visuel est utilisée pour confirmer ou exclure le glaucome.
Vous autonomiser en tant que patient signifie expliquer chaque test et chaque résultat. En sortant de la salle d'examen, vous devriez savoir, par exemple, « La PIO moyenne mesurée est de 18 mmHg et la pachymétrie a montré que ma cornée est mince, ce qui signifie que ma véritable PIO est probablement plus élevée », ou « Mon OCT montre des zones rouges où ma couche de fibres nerveuses est plus mince que la normale ». Armé de ces connaissances et des impressions réelles de vos tests, vous pouvez suivre les tendances au fil du temps et poser des questions éclairées.
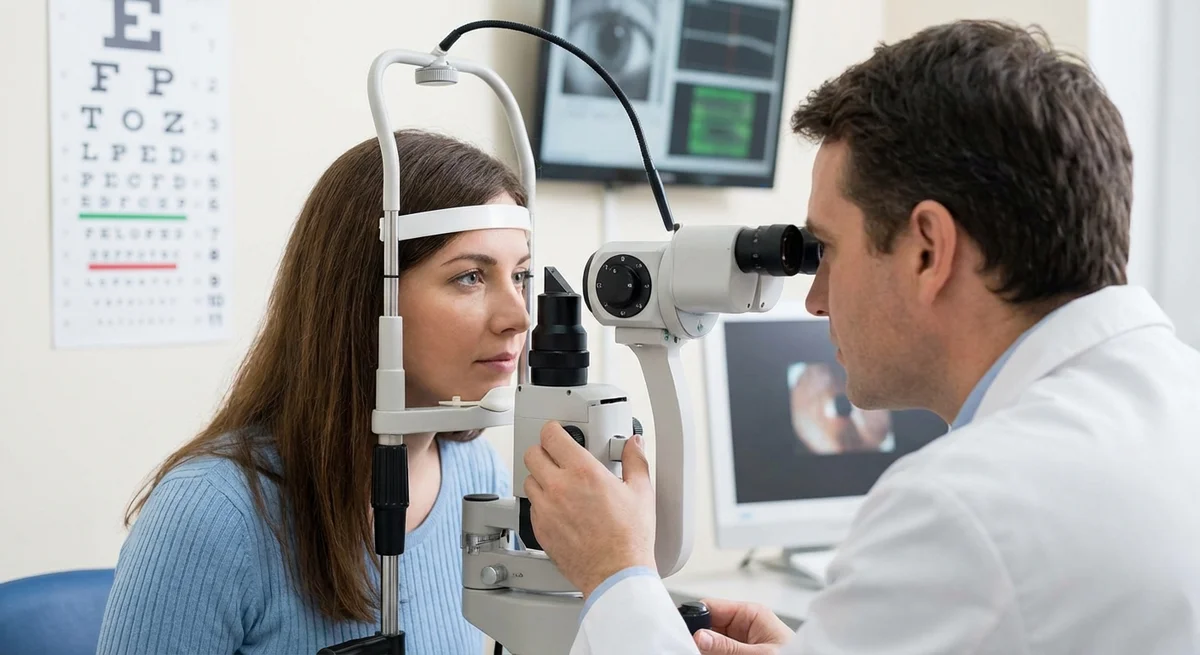
Mesure de la pression intraoculaire (Tonométrie et Pachymétrie)
Le seul facteur de risque modifiable du glaucome est la pression oculaire élevée. La mesure de la PIO est donc une première étape cruciale, mais même cela a des nuances.
-
Tonométrie par aplanation de Goldmann (TAG) est la norme d'or pour la mesure de la PIO. (pmc.ncbi.nlm.nih.gov) Dans ce test, une minuscule sonde aplatit doucement (« aplatit ») la cornée, à l'aide d'un microscope à fente. La TAG est utilisée depuis des décennies et est très bien validée. (pmc.ncbi.nlm.nih.gov) Elle nécessite des gouttes oculaires anesthésiques et une technique soignée. La plupart des essais cliniques et des seuils de traitement du glaucome sont basés sur les valeurs de PIO de Goldmann. Parce que la TAG repose sur l'aplatissement de la cornée, sa lecture est précise pour une cornée « moyenne » (environ 520 microns d'épaisseur (eugs.bitblox.eu)). Mais si votre cornée est beaucoup plus mince ou plus épaisse, la lecture peut être erronée (plus d'informations ci-dessous).
-
Tonométrie sans contact (à jet d'air) est le test familier – et plus confortable – qui souffle une brève bouffée d'air sur votre œil. Il mesure également la pression en analysant comment la cornée s'aplatit sous l'impulsion de l'air. Les appareils modernes à jet d'air ont montré une très forte corrélation avec les mesures de Goldmann (pmc.ncbi.nlm.nih.gov). Dans une étude, les lectures à jet d'air étaient à environ 1 à 2 mmHg de la TAG (avec un coefficient de corrélation >0,8) (pmc.ncbi.nlm.nih.gov). En d'autres termes, si votre lecture TAG est de 18 mmHg, le jet d'air pourrait mesurer environ 19 à 20, ce qui est cliniquement négligeable. La tonométrie à jet d'air est rapide, sans contact et ne nécessite pas de gouttes anesthésiques (pmc.ncbi.nlm.nih.gov). De nombreux médecins l'utilisent pour le dépistage initial ou les vérifications rapides. Cependant, elle peut parfois surestimer les pressions dans les yeux avec une PIO très élevée ou d'autres problèmes cornéens, de sorte que les lectures élevées sont souvent revérifiées avec Goldmann pour confirmation.
-
Les Tonomètres à rebond (par ex. iCare) sont des appareils portables que vous pouvez utiliser en clinique (et dans certains cas à domicile) sans gouttes. Une minuscule sonde rebondit littéralement sur la cornée, et la vitesse de rebond indique la pression. Les tonomètres iCare sont de plus en plus utilisés pour le dépistage rapide ou pour les patients qui ne peuvent pas tolérer Goldmann (enfants, patients non coopératifs ou lorsque l'anesthésie n'est pas administrée). Des études montrent que les mesures iCare concordent fortement avec Goldmann dans la plage de pression basse à modérée (pmc.ncbi.nlm.nih.gov). Par exemple, dans un essai, la PIO moyenne par iCare et Goldmann était presque identique (18,3 vs 18,5 mmHg) avec une excellente corrélation (pmc.ncbi.nlm.nih.gov). Cependant, iCare a tendance à légèrement sous-estimer les pressions très élevées (pour les yeux au-dessus de ~23 mmHg) et est plus influencé par l'épaisseur de la cornée (pmc.ncbi.nlm.nih.gov). Son grand avantage est la commodité : aucune goutte nécessaire et une formation minimale pour l'utiliser. Certaines cliniques prêtent des unités iCare pour un usage domestique (« iCare HOME ») afin que les patients puissent suivre leurs propres pressions.
-
La Tonométrie à contour dynamique (TCD Pascal) utilise une pointe de capteur concave spéciale qui correspond à la forme de la cornée. Elle mesure la pression en continu et est conçue pour être moins dépendante des propriétés cornéennes. Des études ont montré que les lectures de TCD ont tendance à être légèrement plus élevées en moyenne que les lectures de Goldmann (pmc.ncbi.nlm.nih.gov). Fait important, la TCD est le moins affectée par l'épaisseur de la cornée (pmc.ncbi.nlm.nih.gov). Dans une étude comparative, l'ajout de 45 microns d'épaisseur cornéenne a augmenté substantiellement les lectures TAG et à jet d'air, mais a eu un effet minimal sur les lectures de TCD (pmc.ncbi.nlm.nih.gov). En d'autres termes, si vous avez une cornée inhabituellement épaisse ou mince, la TCD peut donner une valeur de PIO plus juste. Cependant, les appareils TCD sont plus volumineux et moins courants en pratique de routine.
-
L'Épaisseur cornéenne centrale (Pachymétrie) est mesurée en millimètres par un pachymètre (ultrasons ou optique) et est un contexte critique pour la tonométrie. Parce que les tonomètres aplatissent la cornée, une cornée plus mince que la normale sera aplatie davantage par la même force qu'une cornée moyenne, ce qui entraînera une lecture de pression faussement basse (eugs.bitblox.eu). Inversement, une cornée épaisse résiste à l'aplatissement et produit une lecture faussement élevée. Par exemple, des études notent que l'aplanation de Goldmann n'est précise qu'autour de 520 µm ; des valeurs beaucoup plus minces sous-estiment grossièrement la vraie pression (eugs.bitblox.eu), tandis que les cornées très épaisses peuvent surestimer la pression. C'est pourquoi la pachymétrie est systématiquement effectuée en même temps que la PIO : si votre cornée est significativement mince, votre médecin saura qu'une PIO « normale » pourrait en fait masquer un risque, et si elle est épaisse, une lecture élevée pourrait ne pas être aussi alarmante (pmc.ncbi.nlm.nih.gov). En fait, près de la moitié des patients atteints de glaucome ont des cornées plus minces que la moyenne, ce qui explique en partie pourquoi ils avaient une pression « normale » malgré la maladie (pmc.ncbi.nlm.nih.gov).
-
Effets diurnes et de fluctuation. Toute mesure de pression unique lors d'une visite au cabinet n'est qu'un instantané. Nous savons maintenant que la PIO fluctue tout au long de la journée et de la nuit, et ces fluctuations peuvent être un facteur de risque indépendant pour la progression du glaucome. Une méta-analyse a révélé que la fluctuation à long terme de la PIO elle-même augmente le risque de perte de champ visuel (rapport de risque ~1,43 pour ceux qui présentent de grandes fluctuations à long terme) (pmc.ncbi.nlm.nih.gov). En d'autres termes, un œil qui varie entre 18 et 26 mmHg sur des jours ou des semaines peut être plus à risque qu'un œil qui reste autour de 18 tout le temps (pmc.ncbi.nlm.nih.gov). Pour cette raison, certains spécialistes demandent des mesures à différents moments de la journée ou utilisent une surveillance de 24 heures (comme un capteur de lentille de contact ou une tonométrie à domicile) pour détecter les pics invisibles. Cela souligne également l'importance d'enregistrer plusieurs mesures au fil du temps plutôt que de se fier à une seule lecture.
En comprenant la tonométrie et la pachymétrie, vous saurez comment votre PIO est mesurée et corrigée. Par exemple, vous pouvez demander : « Ma lecture était de 18 mmHg mais mes cornées sont minces – quelle est la pression ajustée ? » ou « Ma pression a augmenté le matin – devrais-je essayer de prendre plus de mesures tout au long de la journée ? »
Examen de l'angle de drainage (Gonioscopie)
Le glaucome ne concerne pas seulement la pression – il s'agit aussi de comment le liquide s'écoule de votre œil. Le liquide (humeur aqueuse) s'écoule par un minuscule angle entre l'iris et la cornée à l'avant de l'œil. Dans le glaucome à angle ouvert, cet angle de drainage est grand ouvert mais le mécanisme d'écoulement échoue d'une manière ou d'une autre. Dans le glaucome à angle fermé, l'angle est étroit ou bloqué, empêchant l'écoulement du liquide et provoquant une augmentation de la pression. La gonioscopie est le seul moyen de voir et de classer directement cet angle.
-
Estimation de Van Herick. Avant la gonioscopie, un ophtalmologiste peut faire une estimation rapide à la lampe à fente appelée test de Van Herick. En faisant briller une fente étroite de lumière sur le bord de la cornée et de l'iris, l'examinateur peut comparer la profondeur de la chambre périphérique à l'épaisseur cornéenne. Si l'espace est étroit (moins d'un quart de l'épaisseur cornéenne), cela suggère un angle étroit qui mérite une gonioscopie formelle (eugs.bitblox.eu). Il s'agit d'une étape de dépistage sans contact, mais elle n'est pas définitive.
-
Gonioscopie avec une lentille. Pour une vraie vue de l'angle, votre médecin utilise une lentille de gonioscopie spéciale sur l'œil (comme une petite lentille de contact avec des miroirs). Cela permet à la lumière d'entrer dans l'œil sans réflexion interne totale, de sorte que le médecin peut voir les structures de l'angle à travers la lentille. L'angle est classé en fonction de sa largeur. Les systèmes de classification courants incluent Shaffer (Classé de 0 à 4 selon la largeur de l'angle en degrés ; 0 = fermé, 4 = très ouvert) et Spaeth (un système plus détaillé considérant l'insertion de l'iris et la profondeur de l'angle). Ceux-ci nous indiquent si l'angle est physiologiquement ouvert ou dangereusement étroit.
-
Fermeture par apposition vs. par synéchies. Pendant la gonioscopie, votre médecin peut remarquer que l'iris touche le trabéculum (paroi de l'angle). Si l'iris appuie simplement contre l'angle (fermeture par apposition), il peut s'ouvrir une fois que la pression est réduite ou après une iridotomie au laser. Mais s'il y a des adhérences réelles (synéchies antérieures périphériques) collant l'iris sur le trabéculum, cela indique une fermeture chronique qui pourrait ne pas être entièrement réversible. Si des synéchies sont présentes, une iridotomie seule pourrait ne pas éliminer le blocage, et des traitements plus avancés comme la goniosynéchiolyse chirurgicale pourraient être nécessaires.
-
Avertissement de sous-utilisation. La gonioscopie est essentielle mais souvent ignorée. Une étude américaine de 2024 a révélé que plus de 70 % des patients n'avaient aucune gonioscopie enregistrée lors de leur évaluation initiale du glaucome (pmc.ncbi.nlm.nih.gov). C'est alarmant car manquer un œil à angle étroit peut entraîner une crise d'angle fermé soudaine plus tard. En fait, l'Académie américaine d'ophtalmologie et l'Association mondiale du glaucome recommandent toutes deux la gonioscopie lors de la première visite de glaucome (et périodiquement par la suite, par exemple tous les 5 ans) pour vérifier les angles (pmc.ncbi.nlm.nih.gov). En pratique, si vous n'avez pas eu de gonioscopie, vous devriez la demander – surtout si vous présentez des symptômes (vision floue, halos) ou des facteurs de risque (très hypermétrope, antécédents familiaux de fermeture d'angle, ascendance asiatique ou arctique). Connaître l'anatomie de votre angle transforme votre évaluation du glaucome en précision plutôt qu'en conjectures.
Évaluation du nerf optique et de la rétine
La tête du nerf optique (le « câble de l'œil ») est le site central des dommages dans le glaucome. Un examen attentif et une imagerie de la tête du nerf et de la rétine environnante sont essentiels pour le diagnostic et le suivi.
-
Examen clinique du nerf optique. Le médecin regardera à travers une lampe à fente ou un ophtalmoscope et évaluera la papille optique (le point circulaire où les fibres nerveuses sortent). Les caractéristiques clés incluent : le rapport excavation/papille (la taille de l'« excavation » centrale par rapport à la papille entière) et l'épaisseur de l'anneau neuro-rétinien. Dans le glaucome, l'excavation s'élargit généralement à mesure que le tissu de l'anneau est perdu. Un rapport excavation/papille normal est souvent d'environ 0,3 (l'excavation représente 30 % de la papille) mais varie avec la taille de la papille. Des rapports supérieurs à ~0,6 ou une asymétrie supérieure à ~0,2 entre les yeux sont suspects. Le médecin vérifie également la forme de l'anneau : normalement, l'anneau est plus épais en bas et en haut (règle ISNT), mais le glaucome amincit souvent l'anneau d'abord aux pôles supérieur et inférieur. D'autres observations incluent des hémorragies papillaires (minuscules saignements en forme de flamme sur la surface de la papille) et des défauts de la couche de fibres nerveuses rétiniennes (CFNR) (motifs en forme de coin de fibres nerveuses manquantes visibles avec un filtre sans rouge). La recherche montre que les hémorragies papillaires sont relativement rares dans les yeux sains (prévalence <2 %) mais surviennent plus souvent dans le glaucome (jusqu'à 10-15 % des yeux glaucomateux) (pmc.ncbi.nlm.nih.gov). Fait important, une hémorragie papillaire est un signal d'alarme – elle précède souvent d'autres dommages nerveux. Une analyse a révélé que les yeux avec des hémorragies présentaient une perte de champ visuel significativement plus rapide pendant le suivi (pmc.ncbi.nlm.nih.gov). L'examen de la CFNR est également précieux : la perte des striations brillantes de la CFN sur la rétine peut être observée comme des « encoches » sombres s'étendant à partir de la papille. En fait, des études notent qu'une inspection minutieuse de la CFNR peut révéler des dommages avant l'apparition d'un défaut du champ visuel (pmc.ncbi.nlm.nih.gov). Toutes ces observations (taille de l'excavation, amincissement de l'anneau, hémorragies, défauts de la CFNR et toute asymétrie entre les yeux) contribuent collectivement au diagnostic et à la stadification du glaucome.
-
Photographie du nerf optique. Des photos couleur de haute qualité du nerf optique sont souvent prises pour établir une base de référence. Ces photos stéréoscopiques de la papille préservent la vue 3D de la tête du nerf. La comparaison des futures photos à la base de référence permet au médecin de voir des changements subtils au fil du temps (par exemple, un nouvel amincissement de l'anneau ou des hémorragies). C'est comme avoir un « instantané » de votre nerf optique dans votre dossier. Dans les essais cliniques, les photos de la papille sont une méthode clé pour détecter la progression. Les patients devraient demander que des photos de la papille soient prises tôt dans leurs soins et les demander pour leurs dossiers personnels.
-
Tomographie par cohérence optique (OCT). L'OCT a révolutionné les soins du glaucome en fournissant une imagerie quantitative en coupe du nerf optique et de la rétine. Un scan OCT (non invasif et indolore) produit une carte de l'épaisseur de la couche de fibres nerveuses rétiniennes (CFNR) autour du nerf optique, ainsi que l'épaisseur de la couche de cellules ganglionnaires – couche plexiforme interne (CCG-CPI) dans la macula. Ces couches contiennent les fibres nerveuses et les corps cellulaires qui sont perdus dans le glaucome. L'appareil OCT compare les valeurs de votre œil à une base de données normative intégrée d'yeux sains (appariés pour l'âge, etc.). Sur l'impression OCT, vous verrez des cartes et des graphiques codés par couleur :
-
Carte d'épaisseur codée par couleur : Elle montre des coupes transversales ou des cartes d'épaisseur. Typiquement, les couleurs chaudes (vert/jaune/rouge) indiquent un tissu normal plus épais, tandis que les couleurs froides (bleu/vert) indiquent des zones plus minces (journals.lww.com). Par exemple, sur une carte d'épaisseur de la CFNR, un long arc vert est normal, mais toute zone rouge peut indiquer un amincissement. La « carte de déviation de la CFNR » est souvent verte pour les zones normales et jaune/rouge pour signaler les points en dehors des limites normales (journals.lww.com).
-
Graphique TSNIT ou de profil : Cela signifie Temporel–Supérieur–Nasal–Inférieur–Temporel (un cercle autour du nerf). Il est souvent représenté sous forme de deux lignes (une pour chaque œil) montrant l'épaisseur de la CFNR en fonction de l'heure. La plage de référence (normale) est représentée par une bande verte. Si votre ligne (souvent une pleine, une en pointillés pour chaque œil) plonge dans la zone jaune/rouge, ce point est anormalement mince. La comparaison des deux yeux sur le même tracé met en évidence l'asymétrie (journals.lww.com).
-
Analyse des cellules ganglionnaires : De nombreux OCT fournissent également une carte de la couche de cellules ganglionnaires maculaires. Elle apparaît généralement comme une carte elliptique ou ovale sur la rétine centrale, toujours avec un codage vert/jaune/rouge. Les dommages dans le glaucome apparaissent souvent d'abord nasalement ou inférieurement dans la macula sur ces cartes.
-
Résumés numériques : L'OCT donnera également l'épaisseur moyenne de la CFNR (globale et par quadrant), une comparaison numérique à la normale (en écarts-types ou en percentile), et éventuellement un « score de probabilité de glaucome ». Ceux-ci facilitent l'interprétation mais vous pouvez vérifier les cartes visuelles.
-
Analyse de la progression : Si vous avez plusieurs OCT au fil du temps, de nombreux appareils peuvent afficher un graphique de tendance ou une analyse d'événement pour voir si l'épaisseur du nerf diminue. Le logiciel peut signaler des points de perte significative entre les visites.
-
Comprendre votre impression OCT peut sembler complexe au début, mais rappelez-vous : vert = bon, jaune = limite, rouge = probablement anormal. Si l'épaisseur moyenne de votre CFNR est affichée en rouge dans le rapport, cela signifie qu'elle est plus mince que 99 % des personnes normales de cet âge. Si une ligne de tendance tracée dans un graphique montre une pente descendante, cela signifie que l'amincissement progresse. Demandez à votre médecin de revoir ces rapports avec vous. Par exemple, si vous voyez un nouveau secteur rouge (anormal) sur la carte CFNR par rapport à la carte verte de l'année dernière, il est important de le détecter tôt.
Test du champ visuel
Les tests du champ visuel (périmétrie) mesurent la qualité de votre vision dans toutes les directions (en particulier la vision périphérique). Puisque le glaucome entraîne généralement une perte « irrégulière » de la vision latérale, la périmétrie automatisée est indispensable. L'Analyseur de champ de Humphrey (HFA) est l'instrument standard. Voici ce qu'il faut savoir :
-
Test 24-2 vs. 10-2 : Le programme de dépistage courant est le test HFA 24-2, qui examine 54 points dans les 24 degrés centraux du champ visuel (sur une grille de 6 degrés). Cela permet la détection des scotomes arqués classiques précoces du glaucome. Cependant, il a relativement peu de points dans les 10° centraux. Le test 10-2 couvre une grille plus fine de 68 points sur les 10° centraux, utile pour détecter les défauts paracentraux près de la fixation que les champs standards manquent. Le conseil actuel est que si un défaut significatif apparaît près du centre sur un test 24-2, l'œil doit être retesté avec un champ 10-2 (www.ncbi.nlm.nih.gov). Un nouveau test « 24-2C » ajoute des points supplémentaires dans les 10° centraux à la grille 24-2, améliorant la détection de la perte centrale (www.ncbi.nlm.nih.gov). Ces tests sont effectués un œil à la fois ; vous appuyez sur un bouton chaque fois que vous voyez un petit flash lumineux en fixant une cible fixe.
-
Indices de fiabilité : Chaque impression de champ est accompagnée de scores de fiabilité. Les « pertes de fixation » mesurent la fréquence à laquelle vous avez détourné le regard de la cible (suivi du point aveugle), et les faux positifs/négatifs évaluent si vous avez appuyé de manière incorrecte. Des faux positifs élevés (clics erronés) ou des faux négatifs (manquer des lumières évidentes) signifient que les résultats du test peuvent être peu fiables. Il faut souvent deux essais pour obtenir une base de référence fiable. En fait, le premier test de champ visuel présente presque toujours des artefacts d'apprentissage – il est courant de voir que vous « manquez » de nombreux points en raison de l'inexpérience (pmc.ncbi.nlm.nih.gov). Ainsi, votre médecin établira généralement une base de référence avec deux bons champs effectués à quelques semaines d'intervalle avant de tirer des conclusions sur la progression. Soyez toujours bien reposé et correctement corrigé (lunettes de prescription) avant un test de champ, et essayez de répondre de manière cohérente.
-
Lecture de l'impression du champ visuel : La partie principale du rapport montre votre sensibilité à chaque point. Une carte en niveaux de gris utilise des nuances plus sombres pour indiquer une sensibilité plus faible (un « trou noir » signifie une très mauvaise vision à cet endroit). En dessous, les nombres de la déviation totale (DT) indiquent de combien de décibels chaque point est inférieur à la moyenne normale pour l'âge. La carte de déviation de pattern (DP) s'ajuste pour tout assombrissement global (par exemple, si vous aviez une cataracte, elle supprime ce décalage général pour mettre en évidence les pertes localisées). Les indices clés incluent : la Déviation Moyenne (DM) – la différence moyenne par rapport à la normale sur l'ensemble du champ (0 dB est normal ; une DM négative signifie une perte globale) – et l'Indice de Champ Visuel (ICV) – un score en pourcentage (100 % est une scène complète, 0 % est proche de la cécité). L'ICV est particulièrement utile pour suivre la progression au fil du temps (des pentes descendantes plus abruptes signifient une perte plus rapide). Lorsque vous recevez votre impression, concentrez-vous sur la question de savoir si des groupes de points clés sont assombris ou signalés en DP, et surveillez les tendances DM/ICV dans les tests en série.
-
Stadification et progression : Avec l'OCT et l'examen du nerf optique, les champs nous indiquent si le glaucome est stable ou s'aggrave. Par exemple, si votre ICV passe de 90 % à 80 % sur deux ans, ou si de nouveaux défauts apparaissent dans un bloc de 3 points à un niveau <5 %, cela indique une progression. Selon la loi (et de nombreuses directives), les patients chez qui un glaucome précoce est détecté devraient subir des champs au moins une fois par an, plus souvent (tous les 6 mois ou moins) s'il y a un changement plus rapide.
-
Tests de champ visuel émergents : Outre Humphrey, il existe des périmètres à domicile ou sur tablette comme Melbourne Rapid Fields (MRF). Un essai a révélé que le MRF était « rentable, rapide et convivial », avec des résultats généralement comparables au Humphrey 24-2 (pmc.ncbi.nlm.nih.gov). Ces dispositifs de périmétrie à domicile peuvent désormais compléter les visites cliniques, en particulier pour les patients des zones reculées ou ayant des problèmes de mobilité. Assurez-vous toujours que tout test à domicile est effectué dans une pièce sombre et calme et suivez attentivement les instructions.
Tests avancés et émergents
Les soins oculaires sont à la pointe de la technologie. En plus des examens standard, certains tests avancés et nouvelles technologies sont développés ou déployés pour détecter le glaucome encore plus tôt et le surveiller plus précisément :
-
Angiographie par tomographie par cohérence optique (OCT-A) : Il s'agit d'un nouveau mode OCT qui visualise le flux sanguin dans les minuscules capillaires autour du nerf optique et de la macula, sans colorant. Des études montrent que l'OCT-A peut détecter une perfusion réduite avant que l'amincissement structurel du nerf ne soit évident. Par exemple, il a été constaté que les patients atteints de glaucome ont une densité capillaire plus faible autour de la tête du nerf optique « commençant temporellement avant même l'amincissement de la CFNR » n'est mesurable (eyewiki.org). De même, les yeux glaucomateux et même hypertendus oculaires ont une densité capillaire maculaire réduite par rapport aux yeux normaux (pmc.ncbi.nlm.nih.gov). L'OCT-A n'est pas encore standard dans toutes les cliniques, mais il suggère de diagnostiquer le glaucome via ses changements vasculaires plutôt que par l'anatomie seule.
-
Électrorétinographie (ERG) pour les cellules ganglionnaires : L'ERG de pattern (PERG) est un test électrique qui sonde spécifiquement la fonction des cellules ganglionnaires rétiniennes (CGR). Dans le glaucome, les CGR sont endommagées, de sorte que le PERG peut être anormal même avant la perte du champ visuel. Cliniquement, on constate que l'onde « N95 » du PERG a souvent une latence plus longue (retard) et une amplitude réduite dans le glaucome précoce. En fait, des études ont montré que les yeux suspects de glaucome présentent souvent déjà un N95 retardé, tandis que les yeux atteints de glaucome manifeste montrent une amplitude N95 réduite (pmc.ncbi.nlm.nih.gov). Cela signifie que le PERG peut détecter une dysfonction des CGR à un stade non visible sur l'OCT ou les champs. Le PERG nécessite un équipement spécial et un personnel formé, il est donc principalement utilisé dans la recherche ou les centres spécialisés, mais c'est un biomarqueur précoce prometteur.
-
Imagerie à optique adaptative : Cette technologie d'imagerie de pointe corrige les aberrations de l'œil et peut résoudre les détails microscopiques de la rétine. Les ophtalmoscopes à balayage laser à optique adaptative (AO-SLO) et l'OCT à optique adaptative ont déjà été utilisés pour imager des photorécepteurs individuels et même voir les capillaires rétiniens†. Dans les milieux de recherche, on expérimente l'AO pour visualiser les cellules ganglionnaires rétiniennes individuelles in vivo. En théorie, cela pourrait compter directement les cellules nerveuses ou repérer la mort cellulaire précoce avant la perte fonctionnelle. Ce n'est pas quelque chose que vous obtiendrez aujourd'hui en clinique, mais c'est un domaine d'investigation active.
-
Intelligence Artificielle (IA) et apprentissage automatique : De puissants algorithmes d'IA sont désormais appliqués aux photos du fond d'œil, aux scans OCT et même aux données du champ visuel pour faciliter le diagnostic et prédire la progression. Ces systèmes peuvent détecter des motifs subtils invisibles à l'œil humain. Par exemple, des modèles d'apprentissage profond ont été entraînés pour prévoir qui développera un glaucome. Une étude utilisant des images séquentielles de la papille optique a rapporté une précision d'environ 88 % pour prédire l'apparition du glaucome 1 à 3 ans avant qu'il ne se produise (pmc.ncbi.nlm.nih.gov). Une autre a utilisé des modèles avancés pour signaler les champs susceptibles de s'aggraver. En pratique, l'IA peut servir de deuxième paire d'yeux : signaler les changements OCT suspects, quantifier le taux de perte de CFNR et guider les médecins sur le moment d'intensifier le traitement.
-
Tonométrie à domicile et périmétrie portable : Nous avons déjà mentionné le tonomètre à rebond iCare HOME. Dans les essais cliniques, la surveillance de la PIO à domicile s'est avérée très utile. Dans une série, des patients ont mesuré leur propre PIO au réveil, à midi, le soir et au coucher pendant plusieurs jours. Les mesures à domicile ont capturé de nombreux pics élevés qui ont été manqués au cabinet. Par exemple, la PIO moyenne maximale à domicile était de 21,3 mmHg contre 17,4 en clinique (pmc.ncbi.nlm.nih.gov). Cette information a conduit les médecins à modifier le traitement dans 55 % de ces yeux (pmc.ncbi.nlm.nih.gov). D'autres innovations incluent les capteurs de lentilles de contact 24 heures (comme le Triggerfish) et la périmétrie sur smartphone/tablette (MRF et autres mentionnés ci-dessus). Ces outils font passer la gestion du glaucome d'instantanés occasionnels à une surveillance continue, détectant les changements plus tôt.
Ensemble, ces technologies visent à détecter le glaucome le plus tôt possible et à quantifier les changements plus précisément. À mesure que ces outils deviendront plus largement disponibles, les patients pourront obtenir encore plus d'informations sur leur maladie de manière moins invasive ou moins chronophage (des cliniques de « télé-glaucome », quelqu'un ?).
Considérations pratiques pour le patient
-
Calendrier des tests : À quelle fréquence ces tests doivent-ils être effectués ? Il n'y a pas de réponse unique. Votre calendrier de suivi dépend du stade de votre glaucome et de vos facteurs de risque. Les directives mettent désormais l'accent sur la surveillance individualisée (www.reviewofoptometry.com). Pour vous donner une idée générale :
- Si vous êtes simplement un suspect de glaucome (pression élevée ou nerf suspect mais pas encore de dommages), vous pourriez avoir un bilan complet (PIO, gonioscopie, OCT, champ visuel) tous les 12 mois.
- Si vous avez un glaucome léger bien contrôlé, de nombreux médecins effectuent des OCT et des champs visuels environ une fois par an, ou tous les 6 à 12 mois en cas d'incertitude.
- Pour un glaucome modéré à avancé, les tests sont plus fréquents – souvent tous les 3 à 6 mois – car nous devons détecter rapidement toute progression.
- Après tout changement significatif (comme une chirurgie ou un changement de médicament), les 3 à 6 premiers mois impliquent généralement des contrôles plus fréquents (toutes les quelques semaines ou mois) pour voir comment la pression et les champs réagissent.
- Les personnes présentant des traits à haut risque (ascendance africaine ou inuite, antécédents familiaux importants, cornées minces) peuvent également être surveillées de manière plus agressive.
Les Pratiques privilégiées de l'AAO mises à jour incluent des tableaux avec des intervalles recommandés en fonction du risque et de la gravité (www.reviewofoptometry.com). Il est raisonnable de revoir ce calendrier avec votre médecin et de lui demander pourquoi chaque test est effectué à un intervalle donné. Si vous êtes stable, votre ophtalmologiste pourrait espacer les visites ; si vous progressez rapidement, il pourrait vouloir plus de points de données.
-
Demandez vos résultats : Soyez proactif. Demandez des copies de vos impressions OCT et de vos rapports de champ visuel à chaque visite. Gardez-les dans un endroit sûr (ou électroniquement) afin de pouvoir suivre vos propres tendances. Apprendre à lire les bases (comme nous l'avons résumé ci-dessus) vous aide à remarquer des choses comme un ICV qui s'aggrave sur les champs ou de nouveaux secteurs rouges sur l'OCT. Cela vous donne les moyens de demander : « Mes 3 derniers champs montrent tous une croissance de la zone sombre en bas à droite ; voyons-nous une perte de champ malgré une pression stable ? » ou « L'épaisseur moyenne de la CFNR OCT de mon œil droit est passée de 80 µm l'année dernière à 75 µm maintenant – est-ce significatif ? »
-
Préparation aux tests : Une préparation adéquate peut améliorer la précision des tests. Pour la tonométrie, retirez les lentilles de contact ou le maquillage des yeux avant la mesure de la pression. Pour l'OCT, les pupilles doivent être entièrement dilatées si votre médecin demande une imagerie rétinienne (les gouttes de dilatation sont courantes avant la photographie ou les balayages larges). Pour les champs visuels, assurez-vous d'être à l'aise, de ne pas manquer de sommeil et d'avoir pris vos médicaments habituels (sauf indication contraire) afin que les niveaux d'énergie soient normaux. Ne buvez pas de café excessif ou d'autres stimulants juste avant les tests, car la caféine peut légèrement augmenter la PIO (pmc.ncbi.nlm.nih.gov). (Une étude a montré qu'un seul café fort augmentait la PIO d'environ 1 mmHg au cours de l'heure suivante (pmc.ncbi.nlm.nih.gov)) ; pour quelqu'un au seuil, même une augmentation de 1 à 2 mmHg pourrait avoir de l'importance).
-
Effets des médicaments : N'oubliez pas que les gouttes contre le glaucome peuvent influencer les résultats des tests. Idéalement, effectuez les mesures de la PIO sans gouttes récentes si vous évaluez la pression de base, ou tenez toujours compte du moment de l'administration des médicaments. Par exemple, si vous avez pris du latanoprost la nuit dernière, votre PIO matinale peut être inférieure à ce qu'elle serait sans médicament. Communiquez toutes les gouttes oculaires que vous utilisez et demandez si vous devez omettre une dose avant le test. De plus, les médicaments systémiques peuvent affecter les tests : certains collyres stéroïdiens (ou même des stéroïdes oraux) peuvent augmenter la PIO, tandis que les antihypertenseurs n'ont généralement pas cet effet. Avertissez également votre médecin de toute caféine ou de tout supplément que vous avez pris.
-
Coûts à la charge du patient : Dans de nombreux pays, les tests de glaucome sont couverts par l'assurance, mais aux États-Unis, il y a des quotes-parts et des franchises. Un bilan typique du glaucome (examen médical avec examen du fond d'œil dilaté, PIO et gonioscopie) pourrait coûter environ 150 $ sur une base de paiement comptant. Chaque test diagnostique supplémentaire (OCT, champ visuel) peut ajouter 100 à 250 $ sans assurance. Si vous avez Medicare ou une assurance privée, une grande partie de cela est généralement couverte (souvent seulement une petite quote-part ou 10 à 20 %). Si vous avez des plans à franchise élevée ou pas d'assurance, les coûts peuvent s'accumuler. Il est utile de vérifier auprès de votre prestataire ou du service de facturation. De nombreuses cliniques priorisent également les tests essentiels : par exemple, elles peuvent alterner l'OCT et les champs ou sauter la gonioscopie si elle n'est pas indiquée, afin de réduire les coûts. Si l'argent est une préoccupation, discutez-en ouvertement – il existe parfois des options moins coûteuses (comme la tonométrie sans contact au lieu de la TAG, ou moins de tests de champ). Les programmes de dépistage communautaires peuvent offrir des examens gratuits ou à prix réduit aux personnes à risque.
-
Signaux d'alarme et quand consulter un spécialiste : Surveillez vos résultats pour détecter les signes avant-coureurs. Des pics soudains ou une PIO très élevée (supérieure à 30–35 mmHg) à toute visite devraient déclencher une évaluation urgente. Une hémorragie papillaire vue à l'examen ou à l'OCT est un mauvais signe pronostique (pmc.ncbi.nlm.nih.gov) et déclenche souvent un suivi plus étroit. Une aggravation rapide du champ visuel (par exemple, une perte de plus de 2 à 3 dB de l'Indice de Champ Visuel en un an) devrait entraîner une discussion immédiate sur un changement de traitement. Si vous avez un glaucome ou même des résultats limites, tenir un tableau à jour de vos propres tendances DM et ICV, ainsi que des impressions d'images, aide à repérer les tendances.
Typiquement, les optométristes et les ophtalmologistes généralistes gèrent la plupart des glaucomes, mais vous devriez demander un spécialiste du glaucome (un ophtalmologiste ayant suivi un fellowship en glaucome) si l'une des conditions suivantes s'applique : aggravation malgré le traitement, lectures de pression très élevées, ou angles très étroits/fermés à la gonioscopie. Les spécialistes auront de l'expérience avec les cas complexes et pourront effectuer un laser ou une chirurgie si nécessaire.
Dépistage et plaidoyer
Alors, qui devrait être dépisté pour le glaucome ? Et quand ? Les directives de dépistage varient dans le monde entier.
- L'Académie américaine d'ophtalmologie (AAO) recommande que tous les adultes passent un examen de dépistage du glaucome à partir de 40 ans (journals.lww.com). Les personnes présentant des facteurs de risque de glaucome devraient être évaluées plus tôt. Les facteurs de risque incluent l'âge avancé (surtout plus de 60 ans), l'ascendance africaine ou inuite, des antécédents familiaux importants de glaucome, une myopie très élevée et des conditions systémiques comme le diabète ou l'hypertension. L'AAO note que dans le cadre d'un examen oculaire de routine à 40 ans, vous devriez avoir un contrôle de la PIO, un examen du nerf et au moins un examen oculaire complet incluant un coup d'œil aux angles (journals.lww.com).
- En revanche, la Société Européenne du Glaucome (ESG) et de nombreux organismes internationaux ne recommandent pas actuellement le dépistage à l'échelle de la population, citant un manque de preuves suffisantes qu'il améliore les résultats (journals.lww.com) (pmc.ncbi.nlm.nih.gov). Ils mettent l'accent sur le dépistage des personnes qui se présentent chez un professionnel des soins oculaires avec des facteurs de risque plutôt que d'inviter tout le monde. Par exemple, l'Association Panaméricaine d'Ophtalmologie recommande de cibler les personnes de plus de 65 ans, celles ayant des antécédents familiaux importants ou celles atteintes d'hypertension oculaire (journals.lww.com).
- Les déclarations de consensus de l'Association Mondiale du Glaucome (AMG) se concentrent également sur l'évaluation des risques plutôt que sur un dépistage généralisé. « Le glaucome répond à certains critères de dépistage » (il est courant, asymptomatique au début et traitable), mais sa faible prévalence dans la population générale et la nature imparfaite des tests signifient qu'un dépistage indiscriminé peut entraîner de nombreuses références erronées.
- En effet, la recherche montre que les programmes de dépistage peuvent fonctionner au mieux lorsqu'ils sont intégrés à d'autres services de santé oculaire. Par exemple, l'ajout d'un contrôle du glaucome lors du dépistage de la rétinopathie diabétique ou des camps oculaires peut augmenter la détection dans les communautés mal desservies. Des initiatives communautaires comme le programme « MI-SIGHT » du Michigan offrent un dépistage gratuit du glaucome et un suivi en espagnol et dans d'autres langues pour les populations vulnérables (pmc.ncbi.nlm.nih.gov). Ces efforts contribuent à combler l'écart de détection : les barrières courantes étaient la langue et le coût des soins, et les facilitateurs étaient les interprètes et les examens oculaires abordables (pmc.ncbi.nlm.nih.gov). Le dépistage par télémédecine (OCT à distance ou test de champ avec téléchargement numérique) est également prometteur.
En pratique, présentez ces points à votre ophtalmologiste : si vous avez 40 ans (ou plus) et que vous n'avez pas eu d'examen pour le glaucome, demandez-en un. Si vous avez des facteurs de risque ou des symptômes (même légers), insistez sur une gonioscopie et un examen du nerf. Restez informé des directives : par exemple, l'AAO suggère désormais une OCT de référence des couches de CFNR et de cellules ganglionnaires chez les patients atteints de glaucome (www.reviewofoptometry.com). Et si vous vivez dans une région où les taux de glaucome sont plus élevés (par exemple, les personnes d'ascendance asiatique pour le risque d'angle fermé), envisagez un dépistage plus proactif (certaines directives suggèrent de vérifier tous les patients de plus de 50 ans dans les zones à haut risque).
Un calendrier de tests personnalisé peut aider. Voici un exemple de calendrier que vous pourriez apporter à votre prestataire :
- 20-39 ans : Un examen oculaire de routine avant 30 ans, avec vérification de la PIO à chaque visite. Si vous avez un risque très élevé (antécédents familiaux, myopie très élevée), faites un examen chez un spécialiste du glaucome entre 30 et 35 ans, incluant au moins un champ visuel et une photo du nerf optique.
- 40-49 ans : Évaluation complète du glaucome de référence avant 40 ans (PIO + gonioscopie + examen du nerf optique + OCT + champ visuel). Si tout est normal, examens de suivi de routine tous les 2 ans avec vérification de la pression.
- 50-59 ans : Si vous avez plus de 50 ans, faites un examen dilaté par un ophtalmologiste tous les 1 à 2 ans. Toute personne présentant des facteurs de risque (ascendance africaine/inuite, antécédents familiaux, cornées minces) devrait subir un bilan complet du glaucome au moins annuellement.
- 60 ans et plus : Examens avec gonioscopie, PIO et champs visuels tous les 1 à 2 ans pour tout le monde ; plus souvent si vous avez un glaucome connu ou des cornées épaisses/minces.
Ce sont des suggestions générales – votre médecin adaptera les intervalles exacts. Mais discuter de votre risque personnel et d'un plan aide à s'assurer que rien n'est oublié.
Conclusion
Le dépistage du glaucome n'est pas un mystère de la boîte noire – c'est une suite d'outils complémentaires qui, ensemble, protègent votre nerf optique. En sachant pourquoi chaque test est effectué, ce qu'il mesure et ce que signifient les changements dans vos résultats, vous passez d'un patient inquiet à un partenaire informé dans vos soins. N'hésitez jamais à demander à votre ophtalmologiste : « Qu'est-ce que ce chiffre signifie ? Pourquoi faisons-nous ce test la prochaine fois ? » Au fil du temps, le suivi de vos propres impressions OCT et de vos champs visuels (ainsi que de la PIO et des photos de la papille) peut vous alerter sur les tendances. Le glaucome est souvent insidieux, donc une détection précoce et un suivi vigilant sont essentiels. Utilisez les directives comme feuille de route (dépistage avant 40 ans, tests des yeux à haut risque plus tôt, suivi en fonction de la gravité de la maladie) et profitez des nouvelles technologies comme la tonométrie à domicile et les champs basés sur des applications lorsqu'elles sont disponibles. Enfin, n'oubliez pas que les ressources communautaires et la télésanté peuvent aider à étendre l'accès : si le coût ou la distance est un obstacle, recherchez les initiatives de dépistage locales ou les camps oculaires qui proposent des contrôles du glaucome.
Être proactif avec ces tests est la meilleure défense contre les dommages sournois du glaucome. Avec la connaissance et une surveillance régulière, vous et votre médecin pouvez détecter la progression tôt et adapter le traitement – préservant votre vision pour les années à venir.