Die Darm-Augen-Achse: Probiotika, Metaboliten und Augeninnendruck
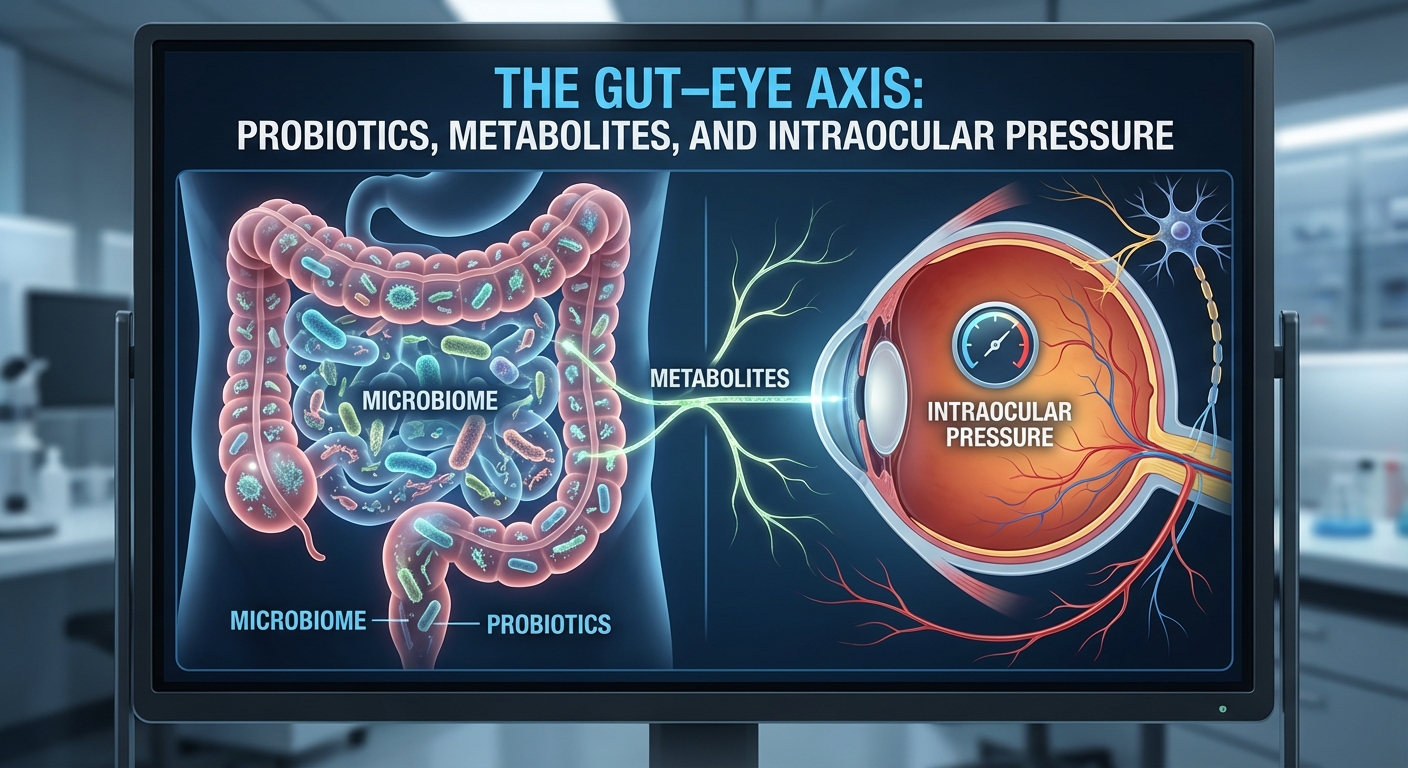
Die Darm-Augen-Achse und die Augengesundheit
Das sich entwickelnde Konzept einer Darm-Augen-Achse erkennt an, dass Darmmikroben und ihre Produkte das Auge beeinflussen können. Darmbakterien fermentieren Ballaststoffe, um kurzkettige Fettsäuren (SCFAs) (wie Acetat, Propionat, Butyrat) zu produzieren und Gallensäuren (GAs) zu modifizieren. Diese Metaboliten gelangen in den Blutkreislauf und können das Auge erreichen, wo sie dessen Immunumgebung und Funktion beeinflussen (pmc.ncbi.nlm.nih.gov). Beispielsweise wurde mikrobielle Dysbiose – ein Ungleichgewicht der Darmflora – mit Augenerkrankungen wie altersbedingter Makuladegeneration und Uveitis bis hin zu trockenem Auge und Glaukom in Verbindung gebracht (pmc.ncbi.nlm.nih.gov). Tatsächlich ergab eine kürzlich durchgeführte Umfrage, dass ein Darmungleichgewicht mit mehreren Augenerkrankungen verbunden ist und nur eine Handvoll früher Studien (vier von 25 Studien) Interventionen wie Probiotika oder Fäkaltransplantationen bei Augenerkrankungen getestet haben (pmc.ncbi.nlm.nih.gov). Diese Darm-Augen-Achse deutet darauf hin, dass darmstämmige SCFAs, GAs und sogar entzündliche Komponenten (wie LPS) den okulären Immuntonus (den immunologischen Grundzustand) modulieren und Gewebe wie das Trabekelwerk (den Flüssigkeitsableitungsfilter) und den Augeninnendruck (IOD) beeinflussen könnten.
Mikrobielle Metaboliten und okuläre Immunität
Kurzkettige Fettsäuren (SCFAs)
SCFAs sind Fettsäuren mit weniger als sechs Kohlenstoffatomen, hauptsächlich Acetat, Propionat und Butyrat, die von Darmbakterien beim Abbau von Ballaststoffen produziert werden. Sie regulieren Immunantworten systemisch (www.frontiersin.org) (pmc.ncbi.nlm.nih.gov). Im Auge üben SCFAs entzündungshemmende Wirkungen aus. In Mausmodellen wurden injizierte SCFAs in Augengeweben nachgewiesen und reduzierten Entzündungen durch Endotoxin- (LPS-)Exposition (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Dies zeigt, dass SCFAs die Blut-Augen-Schranke über das Blut überwinden und intraokuläre Entzündungen beruhigen können. Zum Beispiel dämpfte intraperitoneales Butyrat bei Mäusen eine LPS-induzierte Uveitis, reduzierte proinflammatorische Zytokine und verstärkte regulatorische T-Zellen (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Ebenso stellt ein Review fest, dass SCFAs nach systemischer Injektion okuläre Entzündungen abschwächen (pmc.ncbi.nlm.nih.gov). Diese entzündungshemmenden Wirkungen implizieren, dass SCFAs zur Aufrechterhaltung eines gesunden okulären Immuntonus (die Immunaktivität in Schach halten) beitragen.
Im Gegensatz dazu können darmstämmige proinflammatorische Signale dem Auge schaden. Darmbakterien (insbesondere Gram-negative) setzen LPS frei, das angeborene Immunrezeptoren wie TLR4 auslöst. Es ist bekannt, dass die TLR4-Signalübertragung das Trabekelwerk beeinflusst und genetisch mit primärem Offenwinkelglaukom in Verbindung gebracht wurde (www.frontiersin.org). Bei Tieren verschlimmert die Verabreichung von LPS den retinalen neuronalen Verlust und die Photorezeptorschädigung (www.frontiersin.org). Eine ausgewogene Darmflora (mit reichlich SCFA-Produzenten) unterstützt daher die Augengesundheit, während eine Dysbiose das Auge mit entzündlichen Signalen überfluten kann.
Gallensäuren
Gallensäuren (GAs) sind Cholesterin-Derivate, die von der Leber produziert und von Darmmikroben modifiziert werden. Neben der Fettverdauung sind GAs Signalmoleküle mit entzündungshemmenden und neuroprotektiven Funktionen (pmc.ncbi.nlm.nih.gov). Neue Erkenntnisse unterstreichen die Vorteile von GAs bei Netzhaut- und Augenerkrankungen. Zum Beispiel haben Ursodeoxycholsäure (UDCA) und ihr Taurin-Konjugat TUDCA schützende Wirkungen in Modellen für diabetische Retinopathie und Makuladegeneration gezeigt (pmc.ncbi.nlm.nih.gov). In Mausmodellen der diabetischen Retinopathie stellte die UDCA-Behandlung die Blut-Retina-Schranke wieder her und reduzierte die retinale Entzündung stark (senkte IL-1β, IL-6) (pmc.ncbi.nlm.nih.gov). UDCA bewahrte auch die Kapillarintegrität und reduzierte den Zellverlust in der Netzhaut (pmc.ncbi.nlm.nih.gov). Darüber hinaus unterdrückten systemisches UDCA oder TUDCA das aberrante Blutgefäßwachstum (choroidale Neovaskularisation) in Augenverletzungsmodellen (pmc.ncbi.nlm.nih.gov). Mechanistisch wirken GAs über Rezeptoren wie FXR und TGR5. Bei experimenteller Uveitis wurden niedrige GA-Spiegel gefunden, und die Wiederherstellung von GAs (durch TGR5-Signalübertragung) dämpfte die NF-κB-Aktivierung in Immunzellen (pmc.ncbi.nlm.nih.gov). Somit können darmstämmige GAs die okuläre Immunität und Entzündung modulieren und die SCFA-Wirkungen ergänzen.
Auswirkungen auf den Augeninnendruck und das Trabekelwerk
Das Trabekelwerk (TM) ist ein schwammartiges Gewebe, das Kammerwasser ableitet, um einen normalen IOD aufrechtzuerhalten. Wenn die TM-Funktion nachlässt, steigt der IOD (wie beim Glaukom). Mikrobielle Metaboliten können TM und IOD auf verschiedene Weisen beeinflussen:
- SCFAs und IOD: Bei Nagetieren senkte systemisches Butyrat den IOD akut. In einer Studie sank der IOD bei normotensiven Ratten nach Injektion von Butyrat signifikant (während des Experiments anhaltend) (pmc.ncbi.nlm.nih.gov). Dieser IOD-senkende Effekt trat ohne parallele Blutdruckveränderungen auf, was auf eine direkte okuläre Wirkung hinweist (pmc.ncbi.nlm.nih.gov). Der Mechanismus ist unklar, könnte aber SCFA-Rezeptoren auf TM-Zellen oder neuroprotektive Effekte auf okuläre Nerven umfassen.
- Entzündliche Komponenten: Darmstämmiges LPS und Zytokine könnten das TM erreichen. Es gibt Hinweise darauf, dass Darmbakterien reaktive Sauerstoffspezies und entzündliche Zytokine produzieren, die zum Sehnerv oder TM wandern (pmc.ncbi.nlm.nih.gov). Chronische, niedriggradige systemische Entzündungen (z. B. durch fettleibigkeitsbedingte Dysbiose) sind mit einem höheren Glaukomrisiko verbunden. Fettleibigkeit erhöht bekanntermaßen den IOD und das Glaukomrisiko (pmc.ncbi.nlm.nih.gov), teilweise durch Darm-Immun-Interaktionen (pmc.ncbi.nlm.nih.gov). Somit kann ein proinflammatorisches Darmmilieu das TM versteifen oder verstopfen. Zum Beispiel korrelieren Varianten in TLR4 (dem LPS-Rezeptor) mit TM-Veränderungen beim Glaukom (www.frontiersin.org). Umgekehrt können SCFAs zur Erhaltung der TM-Gesundheit beitragen, indem sie Entzündungen und oxidativen Stress reduzieren. Während direkte SCFA-Effekte auf TM-Zellen weiterer Forschung bedürfen, können systemische SCFAs den IOD indirekt über neurovaskuläre Effekte normal halten.
- Gallensäuren und IOD: Direkte Daten sind begrenzt. Die entzündungshemmenden/neuroprotektiven Eigenschaften von GAs (wie in der Netzhaut beobachtet) legen jedoch nahe, dass sie die TM-Funktion unter Stress (z. B. uveitisches Glaukom) begünstigen könnten. Die Aktivierung von GA-Rezeptoren (wie TGR5) könnte die TM-Zellsignalisierung modulieren. Bei verwandten Augenerkrankungen hat die Aktivierung nukleärer Rezeptoren (wie Leber-X-Rezeptor oder RXR) das TM vor Entzündungen in Glaukommodellen geschützt (pubmed.ncbi.nlm.nih.gov). Daher kann die mikrobielle Modulation von GA-Pools die IOD-Regulation subtil beeinflussen.
Translationale Evidenz von Tier- zu Humanstudien
Präklinische Modelle zeigen eine starke Verbindung zwischen Darm und Augenerkrankungen, aber Humandaten kommen erst auf. In Tierstudien:
- Mäuse ohne Darmmikroben (keimfrei) oder mit Antibiotika zeigen weniger Augenschäden. Zum Beispiel entwickelten keimfreie Mäuse deutlich weniger experimentelle autoimmune Uveitis als normale Mäuse (pmc.ncbi.nlm.nih.gov). Ähnlich entwickelten keimfrei aufgezogene Mäuse nicht den retinalen Ganglienzellverlust, der bei Glaukom-Modellmäusen mit einem normalen Mikrobiom beobachtet wurde (pmc.ncbi.nlm.nih.gov). Dies deutet darauf hin, dass Darmmikroben für bestimmte okuläre autoimmune/entzündliche Prozesse erforderlich sind. Die Ergänzung von SCFAs oder Probiotika hilft ebenfalls: Orales Propionat reduzierte die Schwere der Uveitis, indem es regulatorische T-Zellen erhöhte und gleichzeitig die Migration entzündlicher Zellen zwischen Darm und Auge blockierte (www.frontiersin.org) (pubmed.ncbi.nlm.nih.gov).
- Das gealterte Mikrobiom beeinflusst auch die okuläre Alterung. In einer Studie erhöhte die Übertragung von Stuhl von alten Mäusen auf junge Mäuse die Darmpermeabilität und die retinale Entzündung, erhöhte Zytokine (CCL11, IL-1β) und senkte die Spiegel von RPE65 (ein wichtiges Protein des Sehzyklus) in der Netzhaut (pmc.ncbi.nlm.nih.gov). Bemerkenswerterweise kehrte der umgekehrte Vorgang – die Verabreichung junger Mikrobiota an alte Mäuse – diese Veränderungen um (pmc.ncbi.nlm.nih.gov). Dies unterstreicht, wie altersbedingte Dysbiose die Netzhautdegeneration über systemische Entzündungen vorantreiben könnte.
- Gallensäuren: Experimente zeigen, dass Mäuse mit einem gestörten GA-Metabolismus schlimmere Netzhauterkrankungen erleiden. Umgekehrt schützte die Fütterung von Netzhautdegenerationsmodellen mit TUDCA Photorezeptoren und verhinderte den Zelltod (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Diese Studien deuten darauf hin, dass die Ergänzung mit nützlichen GAs Augenschäden im Alter und bei Krankheit reduzieren kann.
Beim Menschen sind die Beweise begrenzt, aber wachsend. Sequenzierungsstudien finden Darmdysbiose bei Netzhauterkrankungen und Glaukom. Zum Beispiel fand eine große Studie, dass Menschen mit Glaukom weniger Butyrat-produzierende Darmbakterien (z. B. Butyrivibrio, Coprococcus, Ruminococcaceae) hatten als Kontrollen. Dieselben Taxa waren mit einem niedrigeren IOD und einer milderen Optikusnerven-Aushöhlung verbunden (pmc.ncbi.nlm.nih.gov). Dies deutet darauf hin, dass ein Verlust von entzündungshemmenden SCFA-Produzenten zum Glaukomrisiko beitragen könnte. Ebenso wurde Darmdysbiose (z. B. ein verändertes Firmicutes:Bacteroidetes-Verhältnis) bei Diabetes mit Retinopathie und bei altersbedingter Makuladegeneration berichtet.
Klinische Studien, die den Darm bei Augenerkrankungen zum Ziel haben, sind sehr vorläufig. Eine systematische Übersichtsarbeit fand nur vier interventionelle Humanstudien (pmc.ncbi.nlm.nih.gov). Kleine Pilotstudien bei Augenoberflächenerkrankungen haben gemischte Ergebnisse gezeigt:
- Hagelkorn / Augenlidentzündung: Zwei Studien bei Kindern und Erwachsenen zeigten, dass tägliche orale Probiotika (Mischungen aus Streptococcus thermophilus, Lactococcus lactis, und Lactobacillus delbrueckii) die Zeit bis zur Auflösung des Hagelkorns signifikant verkürzten (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). In den behandelten Gruppen lösten sich kleine Hagelkörner schneller auf als in den Kontrollgruppen, ohne Nebenwirkungen (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Dies deutet darauf hin, dass Probiotika lokale Entzündungen bei Lidgranulomen modulieren können, möglicherweise über Darm-Immun-Kreuzreaktionen.
- Trockenes Auge (Sjögren-Syndrom): Eine kleine Open-Label-Studie verabreichte 10 Patienten mit Sjögren-bedingtem trockenem Auge Fäkalmikrobiota-Transplantate (FMT). Nach zwei Transplantationen im Abstand von einer Woche berichteten 50% der Patienten nach 3 Monaten über eine Verbesserung der Symptome (pmc.ncbi.nlm.nih.gov) (keine Schäden festgestellt). Die mikrobiellen Veränderungen im Darm waren begrenzt, aber der okuläre Nutzen deutet darauf hin, dass eine Veränderung der Darmflora chronische Augenentzündungen lindern kann (pmc.ncbi.nlm.nih.gov). Kürzlich verglich eine doppelblinde RCT mit 41 Patienten mit trockenem Auge eine orale kombinierte Probiotika+Präbiotika-Therapie über 4 Monate mit Placebo (pmc.ncbi.nlm.nih.gov). Die Behandlungsgruppe zeigte signifikant bessere Symptomwerte (mittlerer OSDI 16,8 vs. 23,4 in den Kontrollen, p<0,001) (pmc.ncbi.nlm.nih.gov), obwohl sich objektive Tränenfilmmaße nicht so verschlechterten wie in der Placebogruppe. Dies deutet darauf hin, dass Prä-/Probiotika das Fortschreiten des trockenen Auges verlangsamen können. In dieser Studie änderten sich jedoch spezifische Entzündungsmarker (Tränen-MMP-9, Serum-CRP) während der Behandlung nicht signifikant (pubmed.ncbi.nlm.nih.gov), so dass die Mechanismen unklar bleiben.
Bisher wurden keine großen Studien zu Darmtherapien für Glaukom oder Netzhauterkrankungen durchgeführt. Ein kürzlich erschienener Kommentar schlug sogar vor, FMT als theoretische Ergänzung zur Glaukombehandlung einzusetzen (pmc.ncbi.nlm.nih.gov), aber es liegen keine klinischen Ergebnisse vor. Insgesamt deuten die aktuellen Humandaten darauf hin, dass die Darm-Augen-Verbindung plausibel ist, aber definitive Beweise erfordern gut konzipierte Studien.
Alterung, Entzündung, Stoffwechselgesundheit und die Darm-Augen-Achse
Die systemische Alterung überschneidet sich mit der Darm-Augen-Achse. Mit zunehmendem Alter nimmt die Vielfalt der Darmmikrobiota oft ab und die Inflammaging (chronische, niedriggradige Entzündung) steigt. Dies kann Augenerkrankungen verschlimmern. Zum Beispiel ist Adipositas (ein Zustand metabolischer Dysregulation und Dysbiose) ein bekannter Risikofaktor für Glaukom (pmc.ncbi.nlm.nih.gov). Dysbiotische Mikrobiome bei Adipositas fördern systemische Entzündungen (z. B. Endotoxämie) (pmc.ncbi.nlm.nih.gov), was zu einem höheren IOD und Sehnervstress beitragen kann. Ebenso ist Typ-2-Diabetes mit Darmdysbiose verbunden, die über metabolische Entzündungen zur diabetischen Retinopathie prädisponiert. Die Wiederherstellung gesunder Metaboliten kann einige Effekte entgegenwirken: Wie erwähnt, kehrte die Mikrobiota junger Spender die altersbedingte Netzhautentzündung bei Mäusen um (pmc.ncbi.nlm.nih.gov).
Immunoseneszenz (die allmähliche Verschlechterung des Immunsystems mit dem Alter) spielt ebenfalls eine Rolle. Ältere Erwachsene haben eine schwächere Schleimhautimmunität und sind anfälliger für Autoimmunerkrankungen. Darmdysbiose bei älteren Menschen kann dies verschlimmern und das okuläre Immunprivileg möglicherweise in Richtung Entzündung verschieben. (Zum Beispiel zeigten gealterte Mäuse, die junge Mikrobiota erhielten, eine Abnahme der retinalen entzündlichen Zytokine (pmc.ncbi.nlm.nih.gov).) Daher kann die Aufrechterhaltung eines ausgewogenen Darmstoffwechsels („metabolische Gesundheit“) dazu beitragen, okuläre Immunantworten im Alter in Schach zu halten.
Sicherheit, Stammspezifität und Herausforderungen im Studiendesign
Mikrobiom-basierte Therapien stehen vor mehreren Hürden. Die Sicherheit von oralen Probiotika bei gesunden Menschen ist im Allgemeinen gut, aber seltene schwere Infektionen (z. B. bei immungeschwächten Patienten) wurden berichtet. Der richtige Stamm ist entscheidend: Nicht alle Probiotika sind gleich. Es gibt Hinweise darauf, dass nur spezifische Darmbakterien entzündungshemmende Wirkungen auf das Auge ausüben. Eine aktuelle Übersichtsarbeit warnte davor, dass „umfangreiche Variabilität“ in Probiotika-Formulierungen eine große Einschränkung darstellt, und betonte die Notwendigkeit, genau zu definieren, welche Stämme, Kombinationen und Dosen in okulären Studien am besten wirken (pmc.ncbi.nlm.nih.gov). In der Praxis verwenden die meisten Studien Mehrstammprodukte (wie die Hagelkorntstudien), was es schwierig macht, Effekte einem einzelnen Mikroben zuzuschreiben.
Auch das Studiendesign ist anspruchsvoll. Okuläre Ergebnisse (z. B. IOD, Gesichtsfeld, Bildgebung) ändern sich oft langsam, was lange Nachbeobachtungszeiten und große Stichproben erfordert, um Effekte mikrobiom-basierter Interventionen zu erkennen. Placebokontrolle und Verblindung können schwierig sein, wenn Patienten gastrointestinale Veränderungen bemerken. Darüber hinaus variieren individuelle Darmmikrobiome stark, sodass personalisierte Reaktionen wahrscheinlich sind. Die Standardisierung von Ernährungsfaktoren und Begleitbehandlungen ist unerlässlich. Die ideale probiotische Dosis, Dauer und Verabreichungsform (oral vs. topisch) bleiben unbekannt. Topische Probiotika (Anwendung nützlicher Bakterien direkt auf der Augenoberfläche) werden erforscht, aber systemische Effekte können sich von lokalen unterscheiden (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov).
Zusammenfassend lässt sich sagen, dass präklinische Daten vielversprechend sind, ihre Übertragung jedoch eine sorgfältige Auswahl von Stämmen/Metaboliten und strenge Studienmethoden erfordert. Frühe Humanstudien deuten auf einen Nutzen bei oberflächlichen entzündlichen Erkrankungen hin, aber es sind weitere Beweise erforderlich, bevor darmgerichtete Therapien für IOD oder Netzhauterkrankungen empfohlen werden können.
Fazit
Die Darm-Augen-Achse beleuchtet eine neue Schnittstelle zwischen Mikrobiologie und Ophthalmologie. Mikrobielle Metaboliten wie SCFAs und Gallensäuren können systemische Barrieren überwinden, um die okuläre Immunität zu beeinflussen und potenziell Krankheiten vom trockenen Auge bis zum Glaukom zu beeinflussen. Tierstudien zeigen, dass die Wiederherstellung nützlicher Darmmetaboliten (z. B. Butyrat, UDCA) Augenentzündungen dämpft und sogar den IOD senken kann (pubmed.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Humanstudien sind wenige, deuten aber auf mögliche Vorteile von Probiotika bei entzündlichen Augenerkrankungen hin (pmc.ncbi.nlm.nih.gov) (pmc.ncbi.nlm.nih.gov). Alterung und Stoffwechselgesundheit verknüpfen diese Systeme weiter, da Inflammaging und Dysbiose im Alter okuläre Entzündungen verschlimmern. Zukünftig sind streng konzipierte klinische Studien erforderlich, um spezifische probiotische Stämme, Präbiotika oder Metaboliten-Therapien für das Auge zu testen. Bei Erfolg könnte die Modulation des Darmmikrobioms eine sichere und innovative Methode zur Unterstützung der Augengesundheit werden, die traditionelle IOD-senkende und immunsuppressive Behandlungen ergänzt.
Ready to check your vision?
Start your free visual field test in less than 5 minutes.
Start Test Now